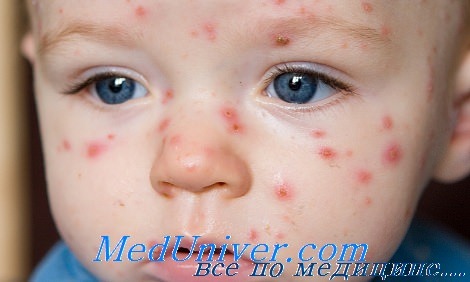
Ветряная оспа при иммунодефиците
При врожденных и приобретенных состояниях, при которых нарушен Т-клеточный иммунный ответ на вирус varicella-zoster, существует угроза прогрессирующей диссеминированной инфекции. При изоли рованной недостаточности гуморального иммунитета такой угрозы нет. При диссеминированной ветряной оспе страдают многие системы органов. Первым проявлением — еще до возникновения сыпи — может быть боль в животе или спине.
Лихорадка достигает 40—41 С и может сохраняться несколько дней. Встречаются тяжелый гепатит, пневмония, тромбоцитопения, нарушения свертывания, энцефалит и другие осложнения. Смертность при этой форме инфекции высокая даже при специфическом и симптоматическом лечении. К группе риска относятся больные со злокачественными лимфопролиферативными заболеваниями, а также реципиенты внутренних органов и костного мозга.
Кроме того, риск повышен у больных с тяжелым комбинированным иммунодефицитом, метафизарной хондродисплазией типа Мак-Кьюсика, скелетной дисплазией с укорочением костей конечностей, синдромом Вискотта—Олдрича, атаксией-телеангиэктазией, а также у больных, принимающих иммунодепрессанты и глюкокортикоиды при ревматоидном артрите, СКВ, нефротическом синдроме и хронических воспалительных заболеваниях кишечника; риск пропорционален тяжести иммунодефицита.
Поскольку у лиц с иммунодефицитом способность к элиминации вируса нарушена, они дольше остаются заразными.

По сравнению с перечисленными иммунодефицитами, у ВИЧ-инфицированных, в том числе у больных СПИДом, риск прогрессирующей диссеминированной инфекции не столь высок. У них ветряная оспа может длиться по нескольку недель или месяцев, а вскоре после выздоровления дать рецидив. У 70% ВИЧ-инфицированных развивается опоясывающий лишай, который часто рецидивирует. Как правило, эти рецидивы протекают легче, чем при других иммунодефицитах, но иногда бывают тяжелыми.
У больных со смешанной инфекцией, вызванной вирусом Эпштейна—Барр и цитомегаловирусом, ветряная оспа может протекать тяжело даже в отсутствие иммунодефицита.
Фетальный синдром ветряной оспы
Сегодня заболеваемость беременных ветряной оспой невелика. Однако ветряночная пневмония у беременной чревата тяжелой гипоксией и дыхательной недостаточностью и создает угрозу для жизни как матери, так и плода. Если женщина заражается в первой половине беременности, риск фетального синдрома ветряной оспы составляет 2%.
Поражение плода проявляется рубцами и другими дефектами кожи, гипоплазией конечностей, микроцефалией, атрофией коры головного мозга, эпилептическими припадками, хориоретинитом, микрофтальмией и выраженными неврологическими дефектами. Поражение вегетативной нерявной нервной системы приводит к недержанию мочи и кала, кишечной непроходимости, синдрому Горнера и другим нарушениям функции черепных нервов. Опоясывающий лишай у матери риска фетального синдрома ветряной оспы не несет.
Если ветряная оспа развивается у беременной за 4 и менее дней до родов или в течение 2 дней после родов, у новорожденного может развиться тяжелая инфекция, поскольку трансплацентарных материнских антител у него нет. Если мать заболела более чем за 4 сут до родов, у нее успевают образоваться специфические IgG-антитела, которые, проникнув через плаценту, хоть и не защитят ребенка от инфекции, но предотвратят ее тяжелое течение. Дети, чьи матери перенесли ветряную оспу во время беременности (на любом сроке) или заболевшие ей в первые месяцы жизни, могут уже в младшем возрасте заболеть опоясывающим лишаем.
— Читать далее «Опоясывающий лишай у детей. Диагностика ветряной оспы и опоясывающего лишая»
Оглавление темы «Герпесвирусные инфекции. Корь у детей»:
1. Герпесвирусная лихорадка и инфекция ЦНС. Диагностика и лечение герпесвирусной инфекции
2. Инфекции вируса герпеса типа 7. Виды инфекций герпеса типа 8
3. Клиника и диагностика инфекций герпеса типа 8. Инфекции вируса varicella-zoster
4. Ветряная оспа у детей. Осложнения детской ветряной оспы
5. Ветряная оспа на фоне иммунодефицита. Фетальный синдром ветряной оспы
6. Опоясывающий лишай у детей. Диагностика ветряной оспы и опоясывающего лишая
7. Лечение ветряной оспы и опоясывающего лишая. Профилактика инфекций varicella-zoster
8. Контагиозный моллюск. Диагностика и лечение контагиозного моллюска
9. Детская корь. Механизмы и причины развития кори у детей
10. Клиника детской кори. Проявления кори у детей
Источник
Ветряная оспа (ветрянка) у детей: диагностика, лечениеVZV имеет много сходных с ВПГ проявлений, поскольку и тот и другой вирус вызывают пузырьковую сыпь. Но в отличие от ВПГ, VZV распространяется воздушным путём, попадает в кровь и лимфу с последующим появлением на коже пузырьковой сыпи. В 90% случаев и более первичное инфицирование VZV клинически проявляется пузырьковой сыпью. Клинические проявления ветряной оспы. Типичная пузырьковая сыпь — 200-500 пузырьков, появляясь на голове и туловище, распространяются на периферию Существует несколько редких, но тяжёлых осложнений, которые могут наблюдаться у изначально здоровых детей. Осложнения ветряной оспы: 2. Центральная нервная система: 3. При иммунодефиците:
• Вторичная бактериальная инфекция — стафилококки, стрептококки или другие микроорганизмы могут вызвать дальнейшие осложнения в виде токсического шока или некротизирующего фасциита. Вторичную бактериальную инфекцию следует подозревать при новой волне лихорадки или персистирующей высокой лихорадке спустя первые несколько суток. • Энцефалит при ветряной оспе. Может быть генерализованным. Обычно развивается сразу после начала заболевания. Отличием энцефалита, вызванного ВПГ, является благоприятный прогноз. Наиболее характерно воспалительное поражение мозжечка, связанное с вирусом ветряной оспы. Обычно заболевание развивается в течение недели после появления сыпи. У ребёнка наблюдается мозжечковая атаксия, которая обычно исчезает через несколько дней. • Молниеносная пурпура при ветрянке. Это последствие васкулита кожи и подкожно-жировой клетчатки. Хорошо известна как проявление менингококковой инфекции, в результате некроза может привести к потере больших участков кожи. Изредка появляется после ветряной оспы на фоне образования антивирусных перекрёстно реагирующих антител, инактивирующих фактор свёртывания белка S. В результате нарушается регуляция фиб-ринолиза и повышается тромбообразование, чаще всего проявляющееся в коже. • Инсульт при ветряной оспе. У детей, перенёсших ветряную оспу, в редких случаях развивается инсульт, вызванный либо васкулитом, либо недостаточностью свёртывающей системы (белка S). У пациентов с иммунодефицитом первичная ветряная оспа может перейти в тяжёлое прогрессирующее диссеминированное заболевание, при котором летальность составляет до 20%. Пузырьковые высыпания длительно сохраняются и часто становятся геморрагическими. Опоясывающий лишай (herpes zoster). При активизации латентной формы ветряной оспы появляются пузырьковые высыпания по ходу чувствительных нервов (опоясывающий лишай). Это происходит чаще всего в грудном отделе, хотя поражаться может любой дерматом. Дети, в отличие от взрослых, редко испытывают невралгическую боль при данном заболевании. Опоясывающий лишай чаще всего развивается у тех детей, которые были инфицированы в первый год жизни. Рецидивирующий опоясывающий лишай может быть проявлением скрытого иммунодефицита, например, при ВИЧ-инфекции. Лечение и профилактика ветряной оспы — ветрянкиДля пациентов с иммунодефицитом с недостаточной функцией Т-лимфоцитов после контакта с ветряной оспой рекомендован человеческий иммуноглобулин против ветряной оспы. В эту группу входят: Защита от инфекции с помощью иммуноглобулина не является абсолютной и зависит от того, как скоро после контакта с ветряной оспой он был введён. Членам семьи следует проявлять бдительность, поскольку после введения иммуноглобулина развитие ветряной оспы может быть отсроченным, а проявления — нетипичными. Поэтому при появлении любой сыпи родителям следует сразу же показать ребёнка врачу. Пациентам с иммунодефицитом и при тяжёлом течении ветрянки внутривенно следует вводить ацикловир. Исследования, проведённые в США, показали преимущество перорального лечения ацикловиром у нормальных детей, но в настоящее время в Великобритании этот препарат ещё не разрешён к применению с такой целью. Взрослым следует назначать ацикловир, поскольку они более склонны к тяжёлому течению заболевания. Хотя и существует эффективная вакцина против ветряной оспы, считается, что у взрослых по мере истощения иммунной защиты вновь появляется восприимчивость к инфекции. В Великобритании вакцина не входит в современный календарь прививок, хотя используется в США и многих других странах. Более подробно о ветряной оспе можно узнать в нашей статье — Ветряная оспа. Причины и механизмы развития. — Также рекомендуем «Инфекционный мононуклеоз (моноцитарная ангина) у детей: диагностика, лечение» Оглавление темы «Детские болезни»:
|
Источник
5054
Вирус варицелла зостер (ВВЗ) вызывает два заболевания: ветряная оспа (ветрянка) и опоясывающий герпес (опоясывающий лишай). Ветрянка развивается в результате первичного инфицирования, как правило в детстве. В дальнейшем вирус персистирует (находится в неактивном состоянии) в ганглиях (нервных узлах) и при реактивации через несколько лет приводит к развитию опоясыващего лишая.
Персистирование и реактивация: Вслед за острой инфекцией ВВЗ перемещается в клетки задних рогов спинного мозга, где находится в течение многих лет. Стресс, подавление иммунитета (например при лимфогранулематозе, СПИДе, противораковой химиотерапии) способны вызвать реактивацию вируса, что ведет к его репликации (размножению). По аксонам (отросткам нервных клеток) вирионы (вирусные частицы) мигрируют к коже в пределах одного дерматома (участка кожи, иннервируемого одним нервом) или нескольких, где и появляется характерная кожная сыпь.
Эпидемиология и этиология:
Ветряная оспа — распространенное заразное заболевание
Частота: По некоторым подсчетам каждый год более 1.700.000 людей заражаются этим заболеванием.
Возраст: Более 90% случаев приходится на детей моложе 12 лет, 10%- на лиц старше 15 лет. Большинство детей, живущих в городах, инфицируется до вступления в период полового созревания. Возможно протекание болезни без явных ее проявлений.
Пути передачи: Заражение ВВЗ происходит в результате вдыхания вируссодержащих капель слизи из носоглотки больного человека. Это приводит к развитию первичной инфекции в эпителии дыхательных путей. Пузырьки на коже также содержат вирус, но не являются основным источником инфекции. Кожные чешуйки не являются заразными. Заразный период начинается за 2 дня до появления сыпи и длится до тех пор, пока все пузырьки не превратятся в корки.
Вирус заселяет клетки ретикуло-эндотелиальной системы и через кровь попадает в кожу. Его можно обнаружить во всех внутренних органах, но выявить это можно лишь у лиц с подавленным иммунитетом.
Сезонность: Наблюдается эндемический характер инфекции, однако в конце зимы и весной заболевание может становиться эпидемией.
Иммунитет: После перенесенной инфекции вырабатывается стойкий иммунитет. Повторное заболевание встречается редко, даже у лиц с иммунодефицитом.
Клиническое течение заболевания: Инкубационный период обычно составляет 7-14 дней, у лиц с иммунодефицитом он может быть короче.
Продромальный период: У маленьких детей продрома отсутствует или выражена незначительно. У более старших детей и взрослых отмечаются лихорадка (в течение 1-6 дней), головная боль, боль в спине и горле.
Лихорадочный период: Температура тела повышается до 38-40 градусов С и возвращается к норме после исчезновения пузырьков.
Симптомы: Пузырьковая стадия сопровождается умеренным, а иногда и выраженным, зудом.
Кожные проявления:
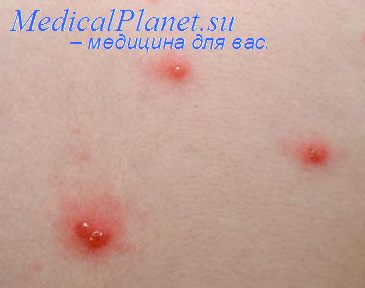
— Пузырьки. Сначала появляются папулы красного цвета размером 2-4 мм, которые затем превращаются в тонкостенные пузырьки, по форме напоминающие лепестки розы. «Капли росы на лепестках розы» — типичный симптом ветряной оспы.
— Пустулы. Пузырьки пупкообразно втягиваются, приобретают неправильные очертания, жидкость в них мутнеет (за счет гноя), и через 8-12 часов они вскрываются.
— Корки. После подсыхания и исчезновения красного основания появляются корки. Присоединение вторичной инфекции или экскориация кожи ведет к образованию кратерообразного рубца в дерме.
— Фаза высыпаний. Выраженность кожных проявлений зависит от возраста больного: у маленьких детей они могут вообще отсутствовать, у взрослых они более выраженные. Сыпь появляется на туловище и распространяется на лицо и конечности. Ей может предшествовать коре- или скарлатиноподобное покраснение кожи. Одновременно могут обнаруживаться различные кожные проявления. К 3-ему дню болезни появление новой сыпи прекращается, а к 6-ому дню она в основном представлена корками. Пузырьки, образовавшиеся в ротовой полости или во влагалище, быстро вскрываются и превращаются в афтозные язвы. При иммунодефиците течение болезни более затяжное.
Осложнения:
Как правило, ветряная оспа протекает доброкачественно. Однако при наличии иммунодефицита возможно развитие серьезных осложнений. Чаще всего они встречаются у детей, страдающих лейкозом, лимфомами (в том числе лимфогранулематозом) или солидными опухолями.
— Кожные инфекции. Наиболее частым осложнением ветряной оспы у детей является вторичная бактериальная инфекция, по проявлениям напоминающая импетиго.
— Рубцевание. Глубокие штампованные рубцы округлой формы носят название «оспины».
— Неврологические проявления. Наиболее частыми неврологическими осложнениями ветряной оспы являются мозжечковая атаксия, энцефалит и синдром Рейе.
— Пневмония. Значительно чаще пневмония как осложнение ветряной оспы наблюдается у взрослых (самое частое серьезное осложнение в этой возрастной группе), однако у более чем 25% детей с иммунодефицитом диагностируется вирусная пневмония, вызванная ВВЗ. Это осложнение развивается на 1-6-ой день после появления сыпи. В большинстве случаев воспаление легких протекает скрыто и выявить его удается лишь с помощью рентгеновского исследования органов грудной клетки.
— Гепатит. Гепатит является самым частым осложнением у лиц с иммунодефицитом (у 20% детей с угнетенной иммунной системой).
Ветряная оспа при иммунодефиците. Онкологические больные, а также лица, принимающие препараты, подавляющие иммунную систему, или кортикостероиды внутрь, имеют более обширные высыпания и большее количество осложнений.
Опоясывающий лишай
Вирус Варицелла-Зостер (ВВЗ) — альфа-герпесвирус, который после первичного заражения попадает в клетки чувствительных ганглиев (нервных узлов) и до определенного момента покоится там, не вызывая заболевания. Первичное заражение этим вирусом, обычно происходящее в детстве, приводит к развитию ветряной оспы (ветрянки), а его «пробуждение» через несколько лет является причиной опоясывающего герпеса (опоясывающего лишая).
Диагноз заболевания ставят в основном по жалобам больного и результатам осмотра мест сыпи. Опоясывающий герпес часто сопровождается сильной болью и может осложняться повреждением глаз, а также энцефалитом (воспалением головного мозга).
Тактика лечения больных зависит от таких факторов, как возраст и риск развития осложнений.
Возраст: Вирус поражает лиц любого возраста. Опоясывающий лишай может встречаться и у молодых людей, однако его частота увеличивается с возрастом. Распространенность заболевания составляет 10-20% населения планеты. Дети с нормальным иммунитетом, которые переболевают ветрянкой в возрасте моложе 2 месяцев, чаще страдают герпесом. Свыше 10% лиц, перенесших в детстве ветряную оспу, заболевает герпесом, причем, как правило, в возрасте старше 50 лет.
Причины: Опоясывающий герпес развивается в результате реактивации («пробуждения») вируса, попавшего в подкожные нервы в момент заболевания ветряной оспой и переместившегося оттуда в чувствительные ганглии. Возвратившись в подкожные нервы, «проснувшийся» вирус вызывает изменения на коже.
Иногда вирус попадает в организм человека от матери в период внутриутробного развития.
Случаи передачи вируса от болеющих ветряной оспой или герпесом при непосредственном контакте крайне редки. Некоторые больные герпесом, не обязательно переносят ветряную оспу. После общения с такими людьми инфекция чаще всего развивается вследствие «пробуждения» уже имеющегося вируса.
Факторы риска: К факторам реактивации вируса относят возраст, прием препаратов, подавляющих иммунитет, опухоли лимфатической системы, усталость, эмоциональные расстройства.
Предрасположенность к развитию герпеса у лиц более старшего возраста связана с ослаблением иммунной функции.
Заболевание часто выявляется у ВИЧ — инфицированных, при этом герпес часто может быть первым проявлением СПИДа.
Доказано, что заболевание герпесом отмечается у людей с подавленным иммунитетом (при пересадке костного мозга или других органов, злокачественных опухолях, в частности при лимфогранулематозе).
Источник