Ветряная оспа как эпидемия

2018-01-09
- Источник
- Проявления
- Осложнения
- Вакцины
Ветряная оспа (варицелла, ветрянка) является острым и очень заразным заболеванием. Оно вызвано первичной инфекцией вирусом ветряной оспы. Вспышки ветряной оспы возникают во всём мире, и при отсутствии программы вакцинации затрагивают большую часть населения к середине молодого возраста.

Когда возникла ветряная оспа?
Ветряная оспа была известна с древних времён. В течении некоторого времени она считалась лёгким течением натуральной оспы и только в 1772 году она была выделена в отдельное заболевание. А в 1909 году было установлено, что ветряная оспа и опоясывающий лишай имеют одного и того же возбудителя, что впоследствии было подтверждено лабораторными исследованиями. Последующее изучение особенностей вируса привело к разработке живой аттенуированной вакцины против ветряной оспы в Японии в 1970-х годах. Вакцина была лицензирована для использования в Соединенных Штатах в марте 1995 года.
Чем вызывается ветряная оспа и как можно заразиться?
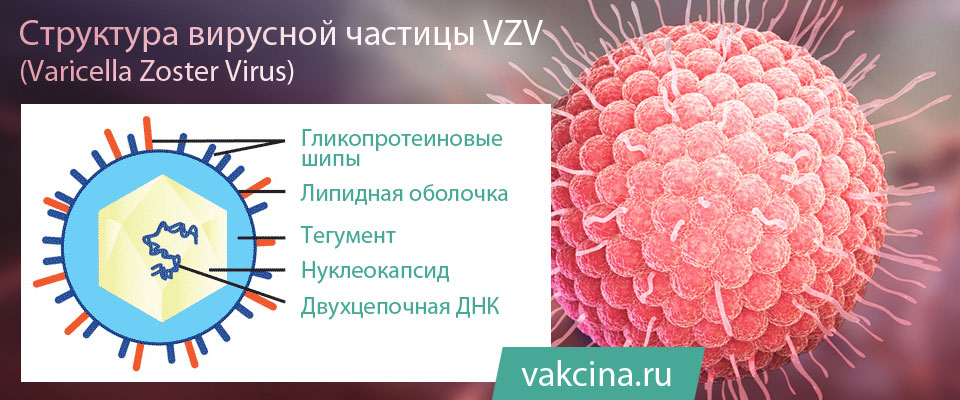
Varicella zoster virus (VZV) – это вирус, который является возбудителем ветряной оспы и принадлежит к семейству герпесвирусов. Как и другие вирусы этой группы, он обладает способностью сохраняться в организме после первичной инфекции.
После того, как человек переболел ветрянкой, VZV не покидает его организм, а сохраняется в сенсорных нервных ганглиях.
Таким образом, первичная инфекция VZV приводит к ветряной оспе, а опоясывающий герпес является результатом реактивации скрытой инфекции этого вируса, которая обусловлена снижением иммунитета вследствии различных обстоятельств (переохлаждение, стрессы и др.) либо сопутствующими заболеваниями, которые сопровождаются иммунодефицитом (злокачественные заболевания крови, ВИЧ и т. д.). За наличие этого свойства вирус ветряной оспы и относится к группе возбудителей медленных инфекций. Стоит отметить, что вирус ветряной оспы и сам имеет иммунодепрессивное свойство.
Считается, что VZV имеет короткое время выживания в окружающей среде. Все герпесвирусы чувствительны к химическому и физическому воздействию, в том числе к высокой температуре.
Источником инфекции является человек больной ветряной оспой или опоясывающим герпесом. Вирус содержится на слизистых оболочках и в элементах сыпи. Заразным больной считается с момента появления сыпи до образования корочек (обычно до 5 дня с момента последних высыпаний).

Вирус ветряной оспы обладает высокой контагиозностью, то есть с очень большой вероятностью передаётся через респираторные капли или прямой контакт с характерными поражениями кожи инфицированного человека. С этим связан тот факт, что большая часть населения заболевает уже в детском возрасте.
На возраст до 14 лет приходится 80-90 % случаев. Также для ветряной оспы характерна высокая восприимчивость (90-95 %).
Большинство стран имеют тенденцию к более высокому уровню заболеваемости в городских населённых пунктах (700-900 на 100 000 населения) и значительно меньшему в сельских регионах. Эпидемиология заболевания отличается в разных климатических зонах, например, существенная разница наблюдается в умеренном и тропическом климатах. Причины этих различий плохо изучены и могут относиться к свойствам вируса (которые, как известно, чувствительны к теплу), климату, плотности населения и риску воздействия (например, посещение в детском саду или школе или число братьев и сестёр в семье).
Почему так актуальна ветряная оспа в современном мире?
Относительно нетяжёлое течение и невысокая летальность долгое время были причиной предельно спокойного отношения к этой инфекции.
Однако, на данный момент, как результат многочисленных исследований, было установлено, что возбудитель может поражать не только нервную систему, кожу и слизистые, но и лёгкие, пищеварительный тракт, мочеполовую систему.

Вирус оказывает неблагоприятное влияние на плод, при возникновении заболевания у беременных женщин. При этом стоит помнить, что мать может передать инфекцию плоду, если она больна ветряной оспой или опоясывающим герпесом (вирус способен проникать через плаценту на протяжении всей беременности).
Какие проявления ветряной оспы (ветрянки)?
Вирус ветряной оспы проникает через дыхательные пути и конъюнктиву. Считается, что вирус размножается в слизистой носоглотки и региональных лимфатических узлах.
Первичное попадание вируса в кровь возникает через несколько дней после заражения и способствует попаданию вируса в эпителиальные клетки кожи, где и происходит дальнейшее размножение вируса и соответствующие кожные изменения.
Затем происходит вторичное попадание в кровь. Следует помнить, что поражаться может не только эпителий кожи, но и слизистые желудочно-кишечного тракта, дыхательных путей, мочеполовая система. Учитывая то, что вирус является тропным к нервной ткани в нервных узлах, корешках чувствительных нервов и спинном мозге могут развиваться дегенеративные и некротические изменения.
Инкубационный период. Период от попадания вируса в организм до начала клинических проявлений составляет от 5 до 21 дня после воздействия, чаще 1-2 недели. Инкубационный период может быть более долгим у пациентов с ослабленным иммунитетом.
У инфицированных людей может быть мягкий продромальный период, который предшествует наступлению сыпи. У взрослых это может быть от 1 до 2 дней лихорадки и недомогания, но у детей чаще всего сыпь является первым признаком заболевания.
Начало чаще всего острое. Лихорадка длиться 2-7 дней, при тяжёлом течении дольше. Больные жалуются на возникновение зудящей сыпи, ломоту в теле, снижение аппетита, нарушение сна, головную боль. Могут наблюдаться тошнота и рвота.
Первые элементы сыпи появляются на лице и туловище, а затем на волосистой части головы и конечностях; наибольшая концентрация поражений находится на туловище с появлением подсыпаний в течении 4-6 дней. При этом элементы сыпи присутствуют на нескольких стадиях развития (например, покраснения и папулы могут наблюдаться одновременно и в той же области, что и везикулы и корочки).
Сыпь также может возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.
Элементы сыпи обычно имеют диаметр от 1 до 4 мм. Везикулы (пузырьки) являются поверхностными, однокамерными и содержат прозрачную жидкость, окружены красным ободком. Со временем они подсыхают и превращаются в корочки, после отторжения которых остается временная пигментация и изредка маленькие рубчики.

Количество элементов сыпи колеблется от единичных до множественных. Везикулы могут разорваться или загноиться до того, как они высохнут и приобретут вид корочек. Высыпания сопровождаются выраженным зудом.
У 20-25 % больных высыпания могут возникать на слизистых рта, дёснах. Обычно они быстро вскрываются, образуют эрозии и сопровождаются болезненностью, жжением и повышенным слюноотделением.
Около 2-5 % заболевших имеют элементы сыпи на коньюнктивах.

Также при ветряной оспе, как правило, увеличиваются лимфатические узлы (подчелюстные, шейные, подмышечные, паховые).
Восстановление от первичной инфекции ветряной оспы обычно приводит к пожизненному иммунитету. Но в последнее время всё чаще наблюдаются случаи повторного заболевания ветряной оспой. Это не является обычным явлением для здорового человека, и чаще всего происходит у лиц с ослабленным иммунитетом.
Какие осложнения могут возникнуть при ветряной оспе?
Болезнь обычно имеет нетяжёлое течение, но могут возникать осложнения, включая бактериальные инфекции (например, бактериальные кожные поражения, пневмония) и неврологические (например, энцефалит, менингит, миелит), которые могут закончиться летальным исходом.
Вторичные бактериальные инфекции кожных покровов, которые вызваны стрептококком или стафилококком, являются наиболее распространённой причиной госпитализации и амбулаторных медицинских визитов. Вторичная инфекция стрептококками инвазивной группы А может вызвать абсцессы и флегмоны.
Пневмония после ветряной оспы обычно является вирусной, но может быть и бактериальной. Вторичная бактериальная пневмония чаще встречается у детей моложе 1 года. Она характеризуется нарастанием температуры до 40⁰С, нарастанием бледности и цианоза кожи, появлением загрудинного сухого кашля и одышки. Больные могут принимать вынужденное положение в постели.
Поражение центральной нервной системы при ветряной оспе варьируются от асептического менингита до энцефалита. Вовлечение мозжечка с последующей мозжечковой атаксией является наиболее распространенным проявлением нарушений центральной нервной системы, но, как правило, имеет положительный исход.
Энцефалит – одно из самых опасных осложнений ветряной оспы (10-20 % заболевших имеют летальный исход). Проявляется это осложнение головной болью, тошнотой, рвотой, судорогами и часто приводит к коме. Диффузное вовлечение головного мозга чаще встречается у взрослых, чем у детей. Вместе с энцефалитом или самостоятельно может возникнуть ветряночный менингит.
Редкими осложнениями ветряной оспы являются синдром Гийена-Барре, тромбоцитопения, геморрагическая и буллёзная ветряная оспа, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
После заражения вирус остается скрытым в нервных клетках и может быть реактивирован, вызывая вторичную инфекцию — опоясывающий герпес. Обычно это происходит у взрослых в возрасте старше 50 лет или при ослаблении иммунитета и связано с болезненной сыпью, которая может привести к постоянному повреждению нервов.
Что такое опоясывающий герпес?
Опоясывающий герпес (herpes zoster, опоясывающий лишай) возникает у людей, как проявление реактивации латентной инфекции, вызванной вирусом, который находился в нервных ганглиях, после перенесённой ветряной оспы. Локализация последующих высыпаний будет зависеть от того, в каком нервном узле находился вирус (VZV) в латентном (спящем) состоянии.

Локализация сыпи при поражении узла тройничного нерва – на волосистой части головы, в области лба, носа, глаз, нижней челюсти, нёба, языка; при наличии вируса в спинальных ганлиях — на шее, туловище, верхних и нижних конечностях.
Особенностями сыпи при опоясывающем герпесе являются:
- везикулы располагаются на коже группами вдоль соответствующего нерва,
- начинается заболевание чаще всего с болевых ощущений, после чего следует покраснение и соответствующие высыпания,
- со временем боль становится всё меньше и меньше,
- процесс всегда односторонний,
- обычно высыпания сопровождаются повышением температуры, недомоганием, слабостью.
Какие существуют методы диагностики ветряной оспы?
Обычно диагноз ставится на основании клинической картины и объективного осмотра больного.
Для подтверждения диагноза лабораторными методами берут кровь, спинномозговую жидкость, а также содержимое пузырьков и пустул. Как ориентированный метод проводят микроскопию.
В современной практике используются серологические методы диагностики (ИФА, РСК, РНГА, РИА). При этом кровь берут дважды: в начале заболевания и в период реконвалесценции. Реакция считается положительной, если титр антител вырос в 4 раза и более.
Стоит заметить, что наиболее часто используются ИФА и ПЦР. Также существует метод культивирования вируса, но в связи с трудоёмкостью и большими затратами, сейчас не используется.
Как лечить ветряную оспу?
Пациентов с неосложненным течением чаще всего лечат в домашних условиях. Элементы сыпи обрабатывают концентрированным раствором перманганата калия. Кислород, который выделяется вследствии этого, предотвращает присоединение вторичной инфекции, а также снижает зуд. При небольшом количестве высыпаний можно использовать бриллиантовый зеленый.

Только при тяжелых или осложненных вариантах необходимо лечение, которое направлено на возбудителя. Это препараты ацикловир, валацикловир, фамцикловир, принимать которые можно только после консультации врача-инфекциониста или семейного доктора. Противовирусное лечение является обязательным при опоясывающем герпесе. Также возможно локальное применение мазей ацикловира.
При выраженном зуде заболевшим ветряной оспой необходимо принимать антигистаминные препараты. При сильных болях у пациентов с опоясывающим герпесом – анальгетики. Если имеет место высокая температура и сильная интоксикация показана дезинтоксикационная терапия (внутривенное введение определенных растворов). Лицам, у которых снижен уровень иммунитета, показан иммуноглобулин.
Как предупредить заболевание ветряной оспой?
Ветряная оспа может быть предотвращена с помощью вакцинации. Специфическая профилактика проводится живыми вакцинами из ослабленного вируса ветряной оспы (например, бельгийская вакцина «Варилрикс»). Особенно вакцинация рекомендована детям раннего возраста, а в США и лицам пожилого возраста с целью профилактики опоясывающего герпеса и постгерпетической невралгии.

При проведении клинических испытаний было установлено, что лица, которые были вакцинированы, либо не подвержены ветряной оспе, либо переносят её в очень лёгкой форме.
Вакцины против ветряной оспы
Необходима вакцинация тем категориям людей, которые имеют сниженный иммунитет и, как следствие, высокую возможность тяжелого и осложненного течения заболевания. К ним относятся следующие категории:
- лица имеющие злокачественными заболевания,
- ВИЧ-инфицированные,
- те группы людей, которые имеют тяжёлую хроническую патологию,
- пациенты, которые принимают глюкокортикостероиды.
Показана вакцинация:
- с профилактической целью, особенно рекомендована категориям повышеного риска:
— обычная вакцинация в возрасте 12-15 месяцев,
— обычная вторая доза в возрасте 4-6 лет. - для экстренной профилактики тех, кто не болел ветряной оспой и не был привит, но при этом контактирует с больными.
Минимальный интервал между дозами вакцины против ветряной оспы составляет 3 месяца для детей в возрасте до 13 лет.
Хотя однодозовые программы эффективны для профилактики тяжёлой болезни ветряной оспы, что подтверждается исследованием, проведенным в Австралии (она является одной из немногих стран, которые включили вакцинацию против ветряной оспы в рамках своей национальной программы иммунизации), данные свидетельствуют о том, что для прерывания передачи вируса требуется введение двух доз. Возникающие школьные вспышки и высокие показатели ветряной оспы, хотя обычно и не тяжёлые, побудили некоторые страны осуществить двухдозовый график вакцинации.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Использованные материалы
- https://www.cdc.gov/vaccines/pubs/pinkbook/varicella.html — этиология, патогенез, клинические особенности, профилактика ветряной оспы
- https://www.who.int/immunization/sage/meetings/2014/april/5_The_potential_impact_Varicella_vaccination_Low_Middle_Income_Countries_feasibility_modeling.pdf?ua=1&ua=1 – вакцинация при ветряной оспе
- https://www.who.int/immunization/diseases/varicella/en/ — о эпидемиологии ветряной оспы и опоясывающем герпесе
- https://www.who.int/bulletin/volumes/92/8/13-132142/en/ — исследования на тему эффективности вакцинации при ветряной оспе и опоясывающем герпесе в Австралии.
- https://www.who.int/immunization/position_papers/varicella_grad_effectiveness_2_doses.pdf?ua=1 — о эффективности вакцинации при ветряной оспе.
- https://www.who.int/wer/2014/wer8925.pdf?ua=1&ua=1 – эпидемиология, диагностика, лечение, некоторые позиции о вакцинации при ветряной оспе и опоясывающем герпесе.
- Возианова Ж. И. Инфекционные и паразитарные болезни: В 3 т. — К .: Здоровье, 2000. — Т. 1. — 904 с.
- Голубовская О. А. Инфекционные болезни. — М .: ВСВ «Медицина», 2012. — 728 с. + 12 с. цвет. вкл.
Автор: Анастасия Лишневская, врач-инфекционист
Источник: ММК Формед
Источник
| Ликвидация вспышки оспы в Москве 1959—1960 | |
|---|---|
| Болезнь | натуральная оспа |
| Место | Москва |
| Подтверждённых случаев | 45 |
| Смертей | 3 |
Ликвидация вспышки оспы в Москве в 1959—1960 году — беспрецедентная операция по оперативной локализации опасного инфекционного заболевания, завезённого в СССР одним человеком, в результате которой удалось предотвратить эпидемию в стране и её распространение за пределы СССР, а также провести массовую вакцинацию москвичей и жителей Подмосковья[1][2].
Эпидемиологическая ситуация по оспе в России и СССР[править | править код]
В Российской империи[править | править код]
Первые прививки (вариоляции) в России начал делать специально приглашённый императрицей Екатериной II из Англии врач Томас Димсдейл. Екатерина II подала в этом личный пример: в ночь на 12 (23) октября 1768 года ей сделали прививку от оспы, а затем и членам её семьи. В XVIII веке от натуральной оспы в России умирал каждый седьмой ребёнок. В конце XVIII века вариоляции подлежали все поступающие в кадетские корпуса, если они до того не переносили натуральной оспы. Екатерина II издала указ об обязательном оспопрививании, однако о массовом распространении вакцинации можно говорить только начиная с октября 1801 года, когда в России стали применять метод Дженнера.
В 1815 году был учреждён оспопрививательный комитет. В распространении вакцинации помогало Вольное экономическое общество, особенно с 1824 года, когда в составе общества открыто было отделение под названием попечительного о сохранении здоровья человечества и всяких домашних животных. Общество рассылало по всей России оспенную материю, инструменты, заботилось о подготовке опытных оспопрививателей, распространяло сотни тысяч брошюр на русском и инородческих языках[3]. Затем функции вакцинации были переданы земским учреждениям[4]. Однако, до Великой Октябрьской социалистической революции в России все ещё не была введена обязательная вакцинация, что сильно сказывалось на статистике смертности. В конце XIX века врач В. В. Святловский писал: «В Англии, где введены обязательные вакцинации и ревакцинация, умирает в среднем за год от этой болезни 1, и самое большее — 12 человек. Заметим — это во всей Англии; в Австрии же, не имеющей обязательного закона, в самые лучшие годы умирает от оспы не менее 5 тысяч человек за год. В одной Вене, или у нас в Варшаве, умирает от оспы ежегодно более, чем в целой Англии или даже в целой Германии»[5].
В советской России и СССР[править | править код]
10 апреля 1919 года вышел декрет СНК РСФСР «Об обязательном оспопрививании», имевший всеобщий характер. В 1924 году был издан новый закон об обязательной вакцинации и ревакцинации. В 1919 году в стране было зарегистрировано 186 000 больных натуральной оспой, в 1925 году — 25 000, в 1929 году — 6094, в 1935 году — 3177; к 1936 году натуральная оспа в СССР была ликвидирована[6].
Завоз инфекции[править | править код]
53-летний художник-плакатист, дважды лауреат Сталинской премии Алексей Алексеевич Кокорекин в 1959 году готовился к двухнедельной поездке в Индию. За год до поездки Кокорекин был от оспы привит. Поэтому спокойно выехал в турне по Индии, в ходе которого ему довелось присутствовать на сожжении умершего брамина, а затем поучаствовать в распродаже вещей покойного, на которой Кокорекин приобрёл ковёр. 23 декабря 1959 года художник прилетел в Москву.
«Набравшись впечатлений и подарков для любовницы и жены, он вернулся в Москву на сутки раньше, чем его ждала жена. Эти сутки он провёл у любовницы, которой отдал подарки и в объятиях которой не без приятности провёл ночь, — рассказывает в мемуарах хирург Ю. В. Шапиро[7][неавторитетный источник?]. — Подгадав по времени прилёт самолёта из Дели, он на следующий день приехал домой. Отдав подарки жене, он почувствовал себя плохо, повысилась температура, жена вызвала „Скорую помощь“, и его увезли в инфекционное отделение больницы имени Боткина…»
Обстоятельства возвращения художника из двухнедельной поездки в Индию 23 декабря 1959 года и дальнейшие события его дочь Валерия описывала по-другому. В аэропорту «Внуково» Кокорекина встречали его жена, дочь от первого брака и знакомый за рулём автомобиля. На самочувствие художник не жаловался, из аэропорта все вместе поехали к нему домой. Уже вечером Кокорекин почувствовал себя плохо, у него поднялась температура, начался сильный кашель, всё тело охватила острая боль. На следующий день художник побывал в поликлинике, где терапевт поставил ему диагноз «грипп». Состояние продолжало ухудшаться, возникла лихорадка и сыпь по всему телу. 27 декабря Кокорекина госпитализировали в Боткинскую больницу. В стационаре художника продолжали лечить от тяжёлой формы гриппа, считая сыпь на теле проявлением аллергической реакции[1].
29 декабря 1959 года Алексей Кокорекин скончался в Боткинской больнице. И поскольку умер не простой человек, а заслуженный деятель искусств РСФСР, требовалось квалифицированное заключение о причине смерти. «Производивший вскрытие патологоанатом пригласил в секционный зал заведующего кафедрой академика Н. А. Краевского, — вспоминает Ю. Шапиро. — К Николаю Александровичу приехал в гости старичок патологоанатом из Ленинграда, его пригласили к секционному столу. Старичок посмотрел на труп и сказал — „Да это, батенька, variola vera — чёрная оспа“. Старик оказался прав… Завертелась машина советского здравоохранения. Наложили карантин на инфекционное отделение, КГБ начал отслеживать контакты Кокорекина… Как выяснилось, жена и любовница повели себя одинаковым образом — обе побежали в комиссионные магазины сдавать подарки. Обозначились несколько случаев заболевания оспой в Москве. Больницу закрыли на карантин».
На вторые сутки после смерти художника вирус был диагностирован у сотрудницы приёмного покоя, принимавшей Кокорекина, его лечащего врача и даже подростка, лечившегося в той же больнице этажом ниже: его койка стояла прямо у вентиляционного отверстия, связанного с палатой Кокорекина. Больничный истопник подхватил оспу, просто проходя мимо этой палаты[2].
По свидетельству участников событий, вирусологов, доктора медицинских наук Виктора Зуева и профессора, доктора медицинских наук Светланы Маренниковой события развивались несколько иначе. В документальном фильме ВГТРК 2013 года утверждается, что Кокорекина госпитализировали не в инфекционное отделение Боткинской, а в палату с гриппозными пациентами. Смерть наступила на третий день от отёка лёгких. При патологоанатомическом исследовании причина смерти не была выявлена. Около суток держался посмертный диагноз «чума под вопросом». Приглашённый на вскрытие академик Николай Краевский сказал, что данный случай «выше его компетенции». На второй неделе 1960 года у нескольких пациентов Боткинской больницы появились схожие симптомы: лихорадка, сильный кашель, высыпания по телу. Биоматериал с кожей наиболее тяжёлого пациента Т. направили для анализа в НИИ вакцин и сывороток. 15 января 1960 академик М. А. Морозов под микроскопом обнаружил в препарате пациента Т. тельца Пашена — частицы вируса натуральной оспы[1].
Локализация инфекции[править | править код]
Когда о ЧП было доложено руководству страны, для локализации вспышки были задействованы силы КГБ, МВД, Советской армии, Минздрава и других ведомств. Расследование контактов Кокорекина показало, что до госпитализации он успел пообщаться с массой людей. Каждый из них мог стать источником распространения инфекции.
Контакты больного были отслежены с момента его попадания на рейс «Аэрофлота» из Дели до последних дней. Были поимённо установлены не только друзья и знакомые, с которыми он был в контакте, но и таможенники встречавшей его смены, таксист, который вёз его домой, участковый врач и работники поликлиники. Одного из знакомых Кокорекина, отправившегося в Париж, решили снять с рейса «Аэрофлота», когда самолёт был в воздухе. Самолёт развернули, а опасного пассажира и всех, кто был на борту, отправили в карантин.
Одна из знакомых Кокорекина преподавала в институте и принимала экзамены у студентов, из этого вуза в карантин сразу отправили сотни человек. Подарки, привезённые из Индии для жены и любовницы, были реализованы через комиссионные магазины на Шаболовке и Ленинском проспекте. Уже через сутки все посетители магазинов и покупатели экзотики были установлены, помещены в карантин, а проданные индийские сувениры были сожжены.
Боткинская больница была закрыта на карантин вместе со всеми больными и медработниками. Для её снабжения из мобилизационных хранилищ Госрезерва были направлены грузовики с необходимыми продуктами и материалами.
Москву тоже закрыли на карантин, отменив железнодорожное и авиационное сообщение, перекрыв автодороги.
Круглосуточно медицинские бригады ездили по адресам выявленных контактов больного, забирая в инфекционные больницы вероятных носителей оспы.
К 15 января 1960 года оспа в стадии заболевания была выявлена у 19 человек. А в общей сложности неосмотрительность одного туриста затронула 9342 контактёра, из которых к первичным относилось около 1500. Эти люди с «первой линии» опасности были помещены на карантин в стационары Москвы и Московской области, остальных врачи наблюдали на дому, в течение 14 дней обследуя дважды в день.
Последний выявленный больной был зарегистрирован 3 февраля 1960 года[1][2].
Массовая вакцинация[править | править код]
Правительство распорядилось в экстренном порядке доставить оспенную вакцину для тотального прививания населения Москвы и Московской области. В течение трёх дней в распоряжение Московской городской санитарно-эпидемиологической станции было доставлено самолётами 10 млн доз противооспенной вакцины из Томского, Ташкентского институтов вакцин и сывороток и Краснодарской краевой санэпидстанции[источник не указан 47 дней].
Для вакцинации были мобилизованы 26 963 медработника, был открыт 3391 прививочный пункт и организованы 8522 прививочные бригады для работы в организациях и ЖЭКах[источник не указан 47 дней].
К 25 января 1960 года были вакцинированы 5 559 670 москвичей и более 4 000 000 жителей Подмосковья. Это стало беспрецедентной в мире акцией по вакцинированию населения как по масштабам, так и по срокам.
С момента заноса инфекции в Москву до устранения вспышки прошло 44 дня, причём с начала организованной борьбы со вспышкой инфекции до её полной остановки — только 19 дней[2].
По итогам вспышки заболели оспой 45 человек, из которых скончались трое.
Противооспенные прививки сохранялись в советском здравоохранении до начала 1980-х годов.
Отражение в массовой культуре[править | править код]
На основе событий в 1961 году Александром Мильчаковым была написана повесть «В город пришла беда», послужившая сценарием к одноимённому двухсерийному телефильму 1966 года режиссёра Марка Орлова[8].
См. также[править | править код]
- Натуральная оспа
Примечания[править | править код]
Ссылки[править | править код]
- Виталий Якушев. Чёрная оспа / Документальный фильм, серия Московский детектив, ВГТРК, 2013 г.
Источник

