Ветряная оспа дифференциальный диагноз проводится с

Рубрика: Полезно знать
Опубликовано 19.10.2018 ·
Комментарии: 1
·
На чтение: 4 мин
·
Просмотры:
Post Views:
780
Как определить ветрянку, если характер высыпаний схож с такими вирусными заболеваниями, как опоясывающий лишай, риккетсиоз, пузырчатка или импетиго? Применяются следующие методы: оценивание клинической картины заболевания по характерной симптоматике, дифференциальный анализ, а в сложных случаях – лабораторное исследование.
Определение по клинической картине
Дифференциальная диагностика ветряной оспы сегодня упростилась, поскольку пару десятков лет назад заболевание нужно было отличить от Variola vera. Сейчас же при ветряной оспе в диагностике используют эпидемиологические данные.
Как понять, что началась ветрянка:

- Больной за 2 недели до появления симптомов контактировал с человеком, переболевшим ветрянкой.
- Заболевание начинается с небольшого повышения температуры тела, общей слабости, катаральных симптомов.
- Спустя пару суток после возникновения признаков простуды появляются высыпания на теле и лице с распространением на слизистые оболочки и конечности. На этом этапе гипертермия достигает высоких показателей, самочувствие ухудшается, нарастает интоксикация, выражающаяся в слабости, рвоте, головных болях.
- Можно одновременно видеть на коже различные элементы сыпи (пятна, бугорки, пузырьки, корки).
Если наблюдаются все перечисленные признаки, то можно сделать вывод, что у человека ветряная оспа. Симптоматика отличается в зависимости от тяжести течения заболевания. Взрослые пациенты обычно хуже переносят ветрянку, чаще сталкиваются с осложнениями.
Про первые симптомы ветрянки читайте ТУТ.
Диагностика ветрянки методом исключения
Диагноз ветряной оспы обычно ставят по клинической картине. Дифференциальная диагностика ветрянки проводится с опоясывающим лишаем, везикулезным риккетсиозом, пузырчаткой, импетиго и реакцией на укусы кровососущих насекомых. Важно также исключить заражение вирусами ECHO и Коксаки. В ходе анализа нужно оценить такие критерии, как особенности начала и течения заболевания, температура тела, характер и расположение высыпаний:
- Импетиго. Инфекция характеризуется появлением сыпи при нормальной температуре, что совсем нетипично для ветрянки. Образования локализуются на лице и руках. Везикулы перфорируются с образованием желтых корок, после отпадания которых остается стойкое покраснение.

Надмите для увеличения
- Пузырчатка полости рта и конечностей. Высыпания негенерализованные, располагаются в ротовой полости, на ступнях, кистях и ягодицах. Прыщики образуются на слизистой рта, а затем уже распространяются на тело. После разрыва пузырька остается длительно незаживающая эрозия. Везикулы имеют ободок гиперемии, что не соответствует классическим признакам ветрянки. Диагноз уточняется на основании наличия симптома Никольского, клинических проявлений и серологического исследования.
- Инфекции Коксаки и ECHO. Их отличает сыпь похожая на коревую, с преобладанием геморрагического компонента (что не типично для ветрянки). Симптоматика многообразна, но основные признаки – гиперемия кожи лица и шеи, покраснение склер, полиморфная сыпь (красные пятна и бугорки).
- Укусы насекомых. При реакции в виде буллезных высыпаний на укусы кровососущих насекомых, сыпь чаще локализуется на ногах. Данные, свидетельствующие в пользу генерализованного процесса, отсутствуют.
- Везикулезный риккетсиоз. Для этой инфекции характерно образование специфического пятна в месте клещевого укуса, отсутствие классического симптома «капли» и сильные головные боли. Иногда дифференциальная диагностика ветрянки и риккетсиоза затруднительна без серологических тестов. Аналогично риккетсиозу и при остальных энтеровирусных экзантемах могут появляться красные пятна и папулы, но не бывает везикул.
- Опоясывающий лишай. На продромальной стадии определить сложно. Заключительный диагноз устанавливается после того, как возникнут характерные прыщики, в затруднительных случаях проводятся серологические тесты. Одностороннее везикулярное высыпание является основным дифференциальным признаком опоясывающего лишая. Но этот же симптом бывает при простом герпесе и Коксаки. В неопределенных ситуациях установить верный диагноз поможет вирусологическое исследование и мазок по Tzanck.
Лабораторная диагностика ветряной оспы

ИФА
В диагностически сложных случаях используют серологические (РСК, ИФА, РИМФ), вирусоскопические и молекулярно-биологические методы исследования. Вирусологические способы применяют крайне редко. Вирусоскопическая диагностика ветряной оспы состоит в окрашивании содержимого везикулы по Морозову с последующей микроскопией. Чаще всего применяют молекулярно-биологический метод (ПЦР).
Ветрянку возможно распознать при помощи сбора данных анамнеза и визуального осмотра. Но установление точного диагноза происходит на основании измерения в сыворотке крови специфических антител на разных стадиях заболевания. Информативным может быть наличие в соскобах по Tzanck гигантских клеток. Применяется и другая лабораторная диагностика ветряной оспы: иммунная гемагглютинация, ФАМА или ELISA. Эти исследования показали себя как самые эффективные.
Post Views:
780
Источник
ОСПА ВЕТРЯНАЯ
Оспа ветряная —
острое вирусное заболевание,
характеризующееся высыпанием
папуло-везикулезной сыпи при относительно
слабых явлениях интоксикации.
Этиология.
Возбудитель — ДНК-содержащий вирус,
мало устойчивый во внешней среде, не
патогенный для животных.
Эпидемиология.
Источник инфекции — больной с 10-го дня
инкубационного периода до 5-го дня с
момента появления последних элементов
сыпи. Дети первых 3 мес жизни невосприимчивы
к инфекции вследствие пассивного
иммунитета, полученного от матери. После
2 лет, особенно в школьном возрасте,
заболеваемость значительно возрастает.
Инфекция передается воздушно-капельным
путем.
Патогенез.
Из зева вирус проникает в кровяное русло
и фиксируется преимущественно в
эпителиальных клетках кожи и слизистых
оболочек. В эпителии кожи вирус
вызывает воспалительные изменения с
вакуолизацией и дискомплексацией
шиловидного слоя, наблюдается его
гиперплазия и образование многоядерных
клеточных сиицитиев. Некрозы клеток
эпидермиса и накопление межтканевой
жидкости ведут к образованию
внутриэпидермальных пузырьков. Различные
стадии развития и размеры их обусловливают
полиморфизм сыпи. Эпителий слизистых
оболочек легко подвергается слущиванию
и мацерации, вследствие чего на них рано
появляются эрозии и изъязвления. В
редких случаях встречаются специфические
поражения печени, почек, легких, костного
мозга, коркового вещества надпочечников,
поджелудочной железы и тимуса. Обратное
развитие пузырьков происходит путем
всасывания жидкости и образования
сухой корочки. Некроз эпителия не
распространяется глубже герминативного
слоя, и поврежденный эпидермис
восстанавливается без образования
рубца.
При персистирующих
формах инфекции вирус длительное время
может сохраняться в клетках межпозвоночных
ганглиев. Активация его под влиянием
провоцирующих факторов приводит к
локальному поражению кожи — опоясывающему
лишаю. На основании вирусологических
исследований подтверждено мнение об
этиологическом единстве ветряной оспы
и опоясывающего лишая.
Клиника.
Длительность инкубационного периода
от 10 до 21 дня. В большинстве случаев
заболевание начинается остро — с
высыпания на коже везикулезной сыпи.
Возможны продромальные явления. У
грудных детей за 1—5 дней до появления
сыпи может наблюдаться вялость,
беспокойство, отсутствие аппетита
иногда рвота и учащение стула. У детей
старшего возраста обычно отмечаются
субфебрильная температура, общее
недомогание, потеря аппетита, беспокойный
сон. Иногда появляются элементы
продромальной сыпи скарлатине- или
кореподобного характера. Сыпь при
ветряной оспе появляется одновременно
с повышением температуры или на несколько
часов позже. Элементы сыпи имеют характер
ма-кулопапул, быстро превращаются в
везикулы. Везикулы имеют овальную или
округлую форму, однокамерны, содержимое
их прозрачно, располагаются поверхностно,
пупковидное вдавление имеют лишь
отдельные элементы. Пузырьки подсыхают
через 1—2 дня, превращаясь в корочки,
отпадающие через 1—2 нед. Высыпание
происходит волнообразно. На одном и том
же участке кожи при осмотре видны
элементы на разной стадии развития сыпи
— макулы, папулы, везикулы, корочки, что
создает видимость полиморфизма.
Высыпания наблюдаются и на слизистых
оболочках, что сопровождается
болезненностью и образованием эрозий
и даже язв. Подъемы температуры
совпадают с высыпанием. Общее состояние
зависит от тяжести болезни—нарушается
сон, понижается аппетит, появляются
раздражительность, зуд кожи. Клинические
формы многообразны: рудиментарная
— в виде единичных высыпаний мелких
пузырьков или папул; тяжелая
генерализованная — с поражением
висцеральных органов; геморрагическая
— у ослабленных детей; буллезная —
элементы сыпи достигают 2—3 см в диаметре,
с мутноватым содержимым; пустулезная
— с нагнан-ванием везикул; гангренозная
— у истощенных больных.
При появлении
веэикулезной сыпи на слизистой оболочке
гортани развивается ларингит, иногда
с явлениями стеноза. В результате
присоединения бактериальной инфекции
могут возникнуть стрептодермия, абсцесс,
флегмона, рожа, стоматит, отит, пневмония,
сепсис, артрит, гломе-рулонефрит,
миокардит, энцефалит, энцефаломиелит.
Дифференциальный
диагноз.
Несмотря на ликвидацию натуральной
оспы нельзя
забывать о тех трудностях, которые
встречались ранее при дифференциации
пустулезной, гангренозной и геморрагической
форм ветряной оспы с натуральной.
Даже в легких случаях натуральной оспы
наблюдается 3-дневный продромальный
период с высокой температурой, в то
время как при ветряной оспе продромальные
явления незначительные. С появлением
высыпания температура при натуральной
оспе критически падает, между тем
как при ветряной оспе она, наоборот,
повышается. Для натуральной оспы
характерна этапность высыпания —
сначала на лице, затем на туловище и
конечностях. Сыпь на определенных
участках находится в одинаковой фазе
развития в отличие от полиморфизма
ветряночной сыпи. Пустула при натуральной
оспе расположена на твердом основании,
плотная на ощупь, многокамерна, имеет
пупковид-ное вдавление в центре, более
обильна на лице и дистальных отделах
конечностей, высыпает на ладонях и
стопах, щадит низ живота, чего не
наблюдается при ветряной оспе. При
натуральной оспе происходит обильное
высыпание элементов на слизистых
оболочках. В сомнительных случаях могут
помочь лабораторные методы диагностики
— вирусоскопия содержимого пузырька,
обнаружение телец Гварниери, которые
при ветряной оспе не наблюдаются. В
мазке из содержимого везикул ветряной
оспы после фиксации метиловым спиртом
и окраски гематокси-лин-эозином
обнаруживаются многочисленные
многоядерные гигантские клетки. Реакция
связывания комплемента помогает
диагностике.
Пузырьки, которыми
начинаются различные формы стрептодермии,
иногда принимают
за ветряночньге. Но при импетигинозной
стрептодермии пузырьки не напряжены,
содержимое их быстро становится
се-розно-гнойным и подсыхает с образованием
рыхлой соломенно-желтой корки. Буллезная
форма стрептодермии может начинаться
с появления небольших напряженных
пузырьков, напоминающих ветряночные.
Они правильной округлой формы, быстро
растут по периферии и становятся
плоскими, ненапряженными. Покров их
легко надрывается, образуется эрозия
с обрывками пузырька по краям. Иногда
подозрение на ветряную оспу вызывают
пустулы вблизи инфицированных, пораженных
интертри-гинозной стрептодермией кожных
складок. Их локализация, и наличие
отдельных, более крупных грубых
пустул позволяет установить правильный
диагноз.
При позднем поступлении
больного диагностическую трудность
могут представлять случаи ветряной
оспы, осложненной импетиго, когда при
большом количестве импетигиозных корок
лишь отдельные мелкие темные корочки
свидетельствуют о перенесенной ветряной
оспе.
За ветряную оспу
ошибочно можно принять строфулус
(детскую почесуху). Однако при строфулусе
красные папулы и развивающиеся из них
плотные восковидные узелки расположены
главным образом на конечностях, ягодицах,
в области поясницы и почти никогда не
встречаются на лице и волосистой
части головы, что свойственно ветряной
оспе. Они высыпают группами, при этом
наблюдается сильный зуд. Температура
остается нормальной, слизистые оболочки
не поражаются. Окончательный диагноз
устанавливается на основании анамнеза
с указанием на то, что в прошлом
неоднократно были подобные заболевания.
Удается установить, что эти высыпания
были связаны с алиментарным фактором.
Только в исключительных случаях, когда
элементы строфулуса имеют папуло-везикулярный
характер, диагноз установить труднее.
Пемфигус
(пузырчатка) в некоторых случаях трудно
отличить от буллезной формы ветряной
оспы. Длительность высыпания,
эпидемиологические указания на
отсутствие контакта позволяют определить
диагноз.
В практической работе
приходится сталкиваться с трудностями
дифференциальной диагностики ветряной
оспы и митигированмой
кори. При этом
продромальный период и симптом Бельского
— Филатова — Коплика могут отсутствовать,
катаральные явления мало выражены. Сыпь
бывает скудной, состоящей из беспорядочно
разбросанных пятнисто-папулезных
элементов. В центре отдельных элементов
намечается нечто вроде крохотного
узелка. Такой элемент похож на
пятнисто-папулезную стадию ветряночного
элемента. Если для кори сыпь кажется
скудной, то для начального периода
ветряной оспы она обильна, все элементы
находятся в одной стадии развития, нет
типичного ветряночного пузырька.
Указание на то, что ребенок привит
гамма-глобулином против кори, решает
вопрос диагностики.
При дифференциальной
диагностике следует помнить о
вакцини-формном
пустулезе,
вызванном вирусом простого герпеса.
Заболевание характеризуется острым
началом, высокой температурой, значительным
токсикозом и появлением пустулезной
сыпи, имеющей сходство с ветряной оспой.
В отличие от беспорядочно разбросанных
элементов ветряночной сыпи высыпания
расположены на пораженных экземой
участках кожи и вокруг них. Элементы
сыпи — маленькие пустулы — с пупкообразным
вдав-лением в центре, местами сливающиеся,
образующие крупные плоские пустулы с
фестончатыми очертаниями. При этом
заболевании отмечаются не свойственные
ветряной оспе тяжелое состояние и
длительная лихорадка.
Везик.улезны.й
риккетсиоз,
если он сопровождается крупной
везикулез-ной сыпью, можно спутать с
ветряной оспой. Сходство усугубляется
ложным полиморфизмом сыпи при подсыхании
элементов на одном и том же участке
тела. Диагностике помогает обнаружение
первичного аффекта в виде некроза со
струпом и эритематозным венчиком и
регионар-ного лимфаденита на месте
укуса клеща. Болезнь начинается с
лихорадки, озноба, обильного пота,
головной боли и боли в мышцах, нейромиозита.
Сыпь высыпает спустя 2—3 дня от начала
болезни, первоначально пятнисто-папулезная
в виде крупных возвышающихся над кожей
пятен. Через 1—2 дня в центре пятен
появляется везикула с мутноватым
серозным содержимым. Дифференциальной
диагностике помогают РСК и выделение
риккетсии из крови больных.
Источник
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи.
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
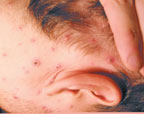 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
Учитывая острое начало болезни, наличие лихорадки, симптомов интоксикации, а также полиморфной сыпи на волосистой части головы, лице, туловище, конечностях и слизистой ротоглотки(рис. 2), пациенту можно поставить предварительный диагноз «ветряная оспа».
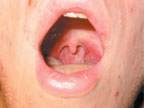 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
Элементы ветряной оспы проходят следующие стадии развития: пятна, папулы, везикулы, корочки. Вначале появляется красное пятнышко размером от булавочной головки до чечевичного зерна круглой или овальной формы. В течение нескольких часов пятна приобретают характер папул с четко очерченным контуром. Через несколько часов либо на следующий день в центре элементов образуется пузырек-везикула с ровными краями и прозрачным серозным содержимым. В случае нагноения везикул образуются пустулы, при этом отмечается глубокое поражение кожи, что может приводить к образованию небольших западений в центре пустул, которые оставляют рубцы. Нередко отмечаются высыпания на конъюнктивах глаз, слизистой оболочке рта (твердом небе, слизистой оболочке щек, деснах, язычке, задней стенке глотки), иногда гортани и половых органах. Ветряночные пузырьки напоминают афты, однако везикулы быстро повреждаются, образуя небольшие поверхностные язвочки (эрозии). Для ветряной оспы характерны многократные высыпания, появляющиеся в несколько приемов, последовательно, в течение 2–5 дней. Такое волнообразное высыпание приводит к тому, что на одном и том же ограниченном участке кожи отмечаются элементы ветряной оспы, находящиеся на различных этапах развития, что придает ветряной оспе полиморфный характер. Помимо специфического высыпания в некоторых случаях в продромальном периоде ветряной оспы отмечается появление на коже продромальной сыпи, английское ее название «rash» («реш»), которая предшествует ветряночному высыпанию. Продромальная сыпь обычно появляется на груди, изредка на верхних конечностях, реже — на лице. Она не обильна, эфимерна, бывает скарлатиноподобной, кореподобной, реже носит геморрагический или эритематозный характер.
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
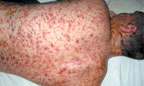 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Осложнения
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Дифференциальная диагностика
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Лечение
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
Литература
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. — Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. — СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. — М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. — Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. — Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. — М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. — Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
Обратите внимание!
- К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость.
- Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем.
- Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности.
- Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
- Инкубационный период при ветряной оспе составляет 10–21 день.
- Период высыпания у большинства больных протекает без особых нарушений общего состояния.
Источник

