Варикозное расширение вены джиакомини
Болезни венозной системы приносят много проблем. Хроническая венозная недостаточность – болезнь, которая затрагивает очень большое количество людей. Связанные с ней отдельные симптомы проявляются у нескольких десятков процентов взрослых людей, и это количество постоянно увеличивается. Рост заболеваемости тесно связан с условиями жизни, которые несет современная цивилизация. Наиболее
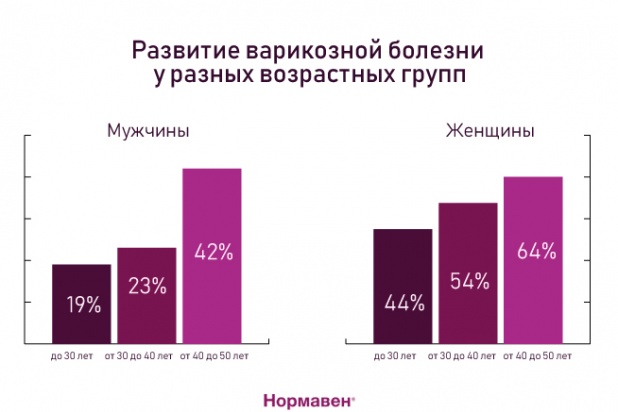
распространенным симптомом хронической венозной недостаточности является заболевание варикозное расширение вен нижних конечностей. В развитых странах оно возникают у 20-50% населения. Значительно чаще оно наблюдается у женщин, чем у мужчин. Варикозное расширение вен, появление которого является свидетельством развития хронической венозной недостаточности, часто рассматривается как косметический дефект, а не серьезная проблема со здоровьем.
Но стоит знать, что если его не лечить, то болезнь нередко приводит к очень серьезным осложнениям, а в некоторых случаях может быть даже угрозой для жизни. Для начала разберемся, как возникает варикозное расширение вен.
Как возникает варикозное расширение вен
Варикозное расширение вен – это постоянное расширение поверхностных вен, которые видны под кожей в виде голубоватых, иногда усеянных шариками, извилистых линий. Существует множество теорий того, как возникает варикозное расширение вен. Наиболее часто упоминаемая причина – это недостаточность клапанов вен и слабые венозные стенки. Клапаны не дают потоку крови в венах двигаться в обратном (неправильном) направлении. Принцип действия их следующий: они открываются, когда кровь течет вверх, и закрываются, не позволяя ей вернуться вниз. Однако когда кровеносные сосуды теряют эластичность и расширяются, то венозные клапаны не могут нормально плотно закрыться (видно на рисунке). Кровь начинает отступать, в венах нижних конечностей возникает избыточное давление, которое приводит к тому, что со временем вены начинают расширяться. Так возникают варикозное расширение вен. И самое страшное, что варикозные расширения являются необратимым процессом.
Кто рискует заболеть варикозным расширением вен
Возникновению варикозного расширения вен способствуют различные факторы. Врачи считают, что варикозное расширение вен в значительной степени обусловлено генетической предрасположенностью. Кроме того, не менее важен и образ жизни, тип выполняемой работы, пол (женщины болеют чаще), и даже способ питания. Среди факторов, вызывающих рост риска возникновения варикозного расширения вен следует упомянуть:
- длительное пребывание в положении стоя или сидя — в этих позициях затруднен приток крови
- отсутствие движения — слишком низкая физическая активность оказывает негативное влияние на венозную систему, потому что плохо работает «мышечный насос», который помогает крови двигаться снизу вверх;
- избыточный вес, ожирение — повышенная масса тела, вызывает нарушение циркуляции крови;
- неправильная диета — нездоровое питание, ведущие к появлению лишнего веса, употребление мало клетчатки, что является причиной запоров. Эти факторы способствуют возникновению варикозного расширения вен, и не только на ногах;
- беременность — во время беременности повышается выделение эстрогена и прогестерона; происходит ослабление упругости венозных стенок, которые легче подвергаются растяжению, что в свою очередь способствует возникновению варикозного расширения вен;
- некоторые лекарства (например, эстрогены) — могут усиливать заболевание, связанные с заболеваниями вен, поэтому следует обратиться к врачу можно ли их применять при наличии признаков варикозного расширения вен;
- курение табака — никотин влияет на сужение и кальцификацию сосудов;
- ношение неудобной одежды — слишком тесная одежда (особенно узкие джинсы, носки и гольфы с тугими резинками) затрудняют кровообращение в нижних конечностях
- чрезмерное воздействие тепла (например, пребывание в жарком микроклимате, длительный загар, солярий, массаж, горячие ванны, сауна);
- возраст — частота возникновения варикозного расширения вен увеличивается с возрастом
Несколько практических советов:
Легче предотвратить болезнь, чем ее лечить. Поэтому очень важна профилактика, учитывая, что вред, нанесенный варикозным расширением вен необратим. Это правда, что на множество неблагоприятных факторов, что влияют на возникновение варикозного расширения вен, мы не можем повлиять. Сюда относится, к примеру, и очень важная проблем – наследственность. Однако существует большая группа тех факторов, на которые каждый из нас имеет непосредственное влияние. Соблюдение принципов здорового образа жизни, искоренение вредных привычек имеют значительное влияние на снижение риска появления или смягчения уже существующих проблем. Поэтому стоит узнать рекомендации, как эффективно предотвратить варикозное расширение вен или замедлить его появление.
Как предотвратить варикозное расширение вен
- Избегайте длительного пребывания в положении сидя или стоя. Если, все-таки, вы должны долго находиться в вертикальном положении, каждые несколько минут, переносите вес тела с одной ноги на другую. По мере возможности старайтесь прохаживаться периодически, и часто менять положение. При работе сидя нужно, по возможности, делать периодические перерывы по несколько минут, чтобы встать и походить. Кроме того, когда вы сидите, старайтесь часто двигать ногами, и не закидывайте ногу на ногу (такая позиция затрудняет кровоток в венах).
- Позаботьтесь о правильном питании – прежде всего, избегайте продуктов, которые вызывают запоры. Сделайте рацион разнообразным – много разных фруктов и овощей, богатых клетчаткой. Пейте много овощных соков, а также настой из листьев липы и березы, улучшающий тонус кровеносных сосудов. Избегайте приправ, содержащих соль, и самой соли, которая удерживает воду в организме, а также ограничьте вредные привычки. Диета при склонностях к варикозному расширению вен должна быть богата продуктами, содержащими большое количество витамина С и рутина, которые укрепляют стенки кровеносных сосудов, а также витаминами группы В, Е и РР, кремния и клетчатки.
- Старайтесь выполнять необходимое количество физических нагрузок – наиболее рекомендуемой формой активности является плаванье. Кроме того, полезным будет все упражнения, которые мягко укрепляют мышцы ног: прогулки, танцы, езда на велосипеде, подъем по лестнице.
Физические нагрузки и упражнения необходимо подбирать исходя из индивидуальных возможностей и состояния здоровья, следует избегать упражнений, которые требуют очень больших усилий или нагрузок на ноги (например, поднятие тяжестей). Кроме того, важно, чтобы соответствующие упражнения выполнялись регулярно.
- Не допускайте наличия лишнего веса – избыток лишних килограммов способствует варикозному расширению вен, затрудняя кровообращение в ногах. Если у вас уже есть лишний вес, обязательно попытайтесь избавиться от него и старайтесь поддерживать нормальную массу тела. Для своего блага отказаться от сладостей и большого количества животных жиров.
- Отдыхать с поднятыми выше туловища ногами — такая поза, улучшает отток крови от ног к сердцу. Желательно, чтобы несколько раз в течение дня поднимать ноги на высоту на 10 см выше уровня тела. Во время отдыха и сна рекомендуется лежать с чуть приподнятыми ногами, слегка согнутыми в коленях.
- Избегайте высоких температур — тепло вызывает расширение вен, поэтому избегайте перегрева ног. Запрещаются, в частности:
- длинные горячие ванны;
- сауна;
- солярий;
- длительный загар;
- эпиляция горячим воском;
Кроме того, не рекомендуется наличие полов с подогревом в доме.
И желательно, каждый день принимать холодный душ – низкая температура закаляет кровеносные сосуды и улучшает микроциркуляцию. Рекомендуется холодный, но не ледяной данный душ: 10 секунд лить на каждую ногу, и начинать его с ног.
- Позаботьтесь о правильной одежде – избегайте, мешающую свободной микроциркуляции слишком узкую одежду (особенно обтягивающие джинсы, носки и гольфы). Ваша одежда должна быть просторной и правильно подобранной, чтобы не создавать препятствий для оттока крови.
- Носите удобную обувь – очень важна соответствующая высота каблуков: наиболее целесообразно обувь на 3-4 см каблуке, который заставляет мышцы икр больше работать. Отказаться от обуви на высоком каблуке (более 5 см). Если, все-таки, вам необходимо носить шпильки, то во время, когда вы сидите, принудительно напрягайте мышцы икр.
Позаботьтесь, чтобы ваша обувь была адаптирована к форме стопы (соответствующие углубления), а в случае необходимости исправьте дискомфорт соответствующими вставками.
Избегайте обуви, препятствующей кровообращению в ногах – более подходящей будет с широкими носками. - Если вы курите, постарайтесь бросить как можно скорее – никотин ускоряет процессы разрушения стенок кровеносных сосудов. Кроме того, в случае с женщинами, применение гормональных противозачаточных таблеток и курение в значительной степени увеличивает риск возникновения варикозного расширения вен.
- Проконсультируйтесь с врачом о приеме гормонов – гормональная контрацепция и другие гормональные препараты могут увеличивать риск возникновения варикозной болезни вен. Поэтому, прежде чем вы начнете применять гормональные препараты, обязательно сообщите врачу о наличии варикозного расширения вен, а также таких недомоганиях как: судороги, и чувство тяжести в ногах, вечерние отеки.
- Для женщин, страдающих от варикозного расширения вен, являются очень важными гинекологические обследования – часто хронические гинекологические заболевания, среди которых воспаления, опухоли (доброкачественные или злокачественные) присутствуют вместе с варикозным расширением вен.
- Регулярно посещайте флеболога (врача специализирующегося на болезнях вен) – если у вас когда-либо возникали у проблемы с венами, то вы должны находиться под постоянным наблюдением специалиста, по заболеваниях вен. Не стоит недооценивать даже одного варикозного расширения вен, потому что это увеличивает застой крови, что может привести к углублению болезни.
- Не забывайте о массаже ног и утром, и вечером массируйте ноги, рукой или мягкой губкой, от пальцев ног до паха (всегда в сторону сердца).
- Используйте специализированные препараты, предотвращающие проблемы с сосудами – продаются в аптеках без рецепта мази и гели (противоотечные и для профилактики варикозного расширения вен), а также косметические средства для укрепления кровеносных сосудов. Следует признать, кремы, гели и таблетки не лечат варикозное расширение вен, но могут значительно облегчить дискомфорт, связанный с заболеванием. Некоторые препараты помогут принести временное облегчение, особенно те, которые содержат в своем составе троксерутин или экстракты из семян каштана. Хорошие результаты можно получить, применяя одновременно препараты в виде мази и таблетки.
- Для профилактики и в лечении венозной недостаточности, хорошие результаты дает применение терапии сжатия – правильно подобранные обтягивающие изделия, такие как гольфы, чулки или колготы с градуированной компрессией, предотвращают застой крови.
Когда пора к врачу?
Некоторые сигналы, такие как: чувство тяжести в ногах, отеки, в частности вечерние, болезненные судороги и боли в икрах, повышенная чувствительность кожи ног на прикосновение или нытье и зуд, – показывают, что пора обратиться к врачу. Наблюдение за своим самочувствием и выявление других первых симптомов заболевания является чрезвычайно важным. Во многих случаях, соответственно, ранняя диагностика и начало лечения могут предотвратить развитие болезни, а также помочь избежать более серьезных методов лечения в будущем. В случае, варикозного расширения вен, действует принцип: чем раньше приступить к их лечение, тем лучше.
Нуждаются ли ваши вены в лечении?
Следующий тест поможет оценить, насколько вам пора проконсультироваться с врачом. Ответьте на следующие вопросы, выбрав правильный ответ. (ДА/НЕТ)
- Беспокоит ли вас чувство тяжести в ногах в конце дня?
- Часто ли страдаете от боли в стопах и голенях?
- Есть ли на ногах заметные красноватые или синюшные «сосудистые звездочки» или венозная сетка?
- Беспокоят ли вас боли в ногах и отеки, возникающие вечером?
- Есть ли у вас болезненные судороги в икрах?
Даже одно ответ ДА может указывать на симптом болезни. Лучше оценит это врач, и если будет такая необходимость, направит на специальное ультразвуковое исследование (УЗИ). Дуплексное сканирование, с помощью которого можно диагностировать любые нарушения кровотока в венах. После исследования состояния и работоспособности венозной системы, врач примет решение о способе лечения.
Существует несколько способов лечения варикозного расширения вен: хирургические методы, склеивание варикозных вен (склеротерапия), компрессионная терапия и фармакотерапия. Выбор зависит от тяжести заболевания, состояния больного, по оценке врача, а также решения пациента. В лечении хронической венозной недостаточности, в зависимости от степени тяжести заболевания, часто используется несколько способов терапии одновременно. В настоящее время очень популярных методов относятся: стрипинг (операция удаления варикозных вен) и склеротерапия.
Методы лечения варикозного расширения вен
- Стрипинг (Stripping) – традиционная операция, которая заключается в общем или частичном удалении больного ствола венозного оттока. Процедура длится около часа и проводится в больнице под общей или эпидуральной (препарат вводится в позвоночник) анестезией. Можно встать и ходить уже на следующий день после операции, однако эффективность больной ноги несколько недель ограничена. Кроме того, в течение нескольких дней болит разрез, а в местах, удаленных жил в течение нескольких недель, могут быть видны гематомы. После разреза остаются шрамы.
- Минифлебэктомия (Miniflebektomia) – это современная операция лечения варикозного расширения вен нижних конечностей. Заключается в удалении главного ствола вены не в полном объеме, а участками. Вдоль прохода вены выполняются минимальные (2-3 мм) разрезы, через которые специальным инструментом, напоминающим крючок, извлекают куски ствола венозного оттока, в конце же – маленькие ветки. Процедура может выполняться под местной анестезией и не требует госпитализации. Преимущество процедуры – это очень хороший косметический эффект.
- Криострипинг (Kriostripping) включает в себя удаление варикозного расширения вен через специальный замораживающий зонд, введенный внутрь. Операция длится около часа, часто осуществляется под местной анестезией. После процедуры вы можете сразу же вернуться домой. Две недели нужно ходить в сжимающей одежде, а затем в специально подобранных врачом колготах.
- Склеротерапия – неоперабельный способ избавиться от варикозного расширения вен, их уплотнение. Заключается во введении в неэффективную вену препарата, который вызывает склеивание ее стенок. Выбор препарата для склеротерапии зависит от диаметра и размера сосуда. Склеротерапия чаще всего используется для лечения небольшого варикозного расширения вен, а также при так называемых сосудистых звездочках. Процедура длится недолго (10-30 минут) и, может проводиться в амбулаторных условиях. Не требует анестезии, однако, если пациент боится уколов, то может попросить местное обезболивание. После процедуры вы можете сразу же вернуться домой. Следует носить повязку (до 2 недель). Чаще всего для достижения приемлемого косметического эффекта, необходимо несколько раз повторить данную операцию.
- Удаление сосудистых изменений при помощи устройства PhotoDerm. Это современный метод используется, в частности, для удаления сосудистых звездочек и мелких вен. Несомненным преимуществом метода является короткая длительность процедуры, кроме того, сразу после операции вы сможете вернуться домой. На ногу не нужно надевать никаких сжимающих повязок, нужно только заботиться о гигиене раздраженной кожи, чтобы не допустить бактериальных инфекций. Перед процедурой кожа не должна быть загорелая, позже также не следует загорать в течение, по крайней мере, месяца.
- Лазеротерапия применяется для лечения сосудистых звездочек (давних). Процедура проводится в амбулаторных условиях, непосредственно после нее, вы можете вернуться в повседневную деятельность. Перед процедурой кожа не может быть загорелой, позже, следует избегать пребывания на солнце в течение, по крайней мере, месяца. Кроме того, следует проявлять особую гигиену места, где проводилось лечение.
Узнав о том, как возникает варикозное расширение вен, возможно Вам будет интересно узнать о других болезнях вен, которые стоит знать, с кратким их описанием. А также узнайте, что такое венозная дисгемия.
Загрузка… Source: zdorovko.info
Источник
Своеобразное строение венозных сосудов и состав их стенок определяет их емкостные свойства. Вены отличаются от артерий тем, что являются трубками с тонкими стенками и просветами сравнительно большого диаметра. Так же как и стенки артерий, в состав венозных стенок входят гладкомышечные элементы, эластические и коллагеновые волокна, среди которых последних гораздо больше.
В венозной стенке выделяются структуры двух категорий:
— опорные структуры, к которым относятся ретикулиновые и коллагеновые волокна;
— упруго-сократительные структуры, к которым относятся эластические волокна и гладкомышечные клетки.
Коллагеновые волокна в обычных условиях поддерживают нормальную конфигурацию сосуда, а если на сосуд оказывается какое-либо экстремальное воздействие, то эти волокна сохраняют ее. В формировании тонуса внутри сосуда коллагеновые сосуды участия не принимают, а также они не оказывают влияние на сосудодвигательные реакции, так как за их регуляцию отвечают гладкомышечные волокна.
Вены состоят из трех слоев:
— адвентиция – наружный слой;
— медиу – средний слой;
— интиму – внутренний слой.
Между этими слоями находится эластические мембраны:
— внутренняя, которая выражена в большей степени;
— наружная, которая весьма слабо различается.
Среднюю оболочку вен в основном составляют гладкомышечные клетки, которые расположены по периметру сосуда в виде спирали. Развитие мышечного слоя зависит от ширины диаметра венозного сосуда. Чем больше диаметр вены, тем мышечный слой развит больше. Число гладкомышечных элементов становится больше сверху вниз. Мышечные клетки, составляющие среднюю оболочку, находятся в сети коллагеновых волокон, которые сильно извиты и в продольном, и в поперечном направлении. Эти волокна распрямляются только тогда, когда происходит сильное растяжение венозной стенки.
Поверхностные вены, которые располагаются в подкожной клетчатке, имеют весьма развитый гладкомышечный строй. Это объясняет тот факт, что поверхностные вены в отличие от расположенных на том же уровне имеющих такой же диаметр глубоких вен, отлично противостоят и гидростатическому, и гидродинамическому давлению за счет того, что их стенки имеют эластическое сопротивление. Венозная стенка имеет толщину, которая обратно пропорциональна величине окружающего сосуд мышечного слоя.
Наружный слой вены, или адвентицию, составляет плотная сеть коллагеновых волок, которые создают своеобразный каркас, а также небольшое количество мышечных клеток, которые имеют продольное расположение. Этот мышечный слой с возрастом развивается, наиболее отчетливо его можно наблюдать в венозных сосудах нижних конечностей. Роль дополнительной опоры играют венозные стволы более или менее крупного размера, окруженные плотной фасцией.
Строение стенки вены определяется ее механическими свойствами: в радиальном направлении венозная стенка имеют высокую степень растяжимости, а в продольном направлении – малую. Степень растяжимости сосуда зависит от двух элементов венозной стенки – гладкомышечных и коллагеновых волокон. Жесткость венозных стенок во время их сильной дилатации зависит от коллагеновых волокон, которые не дают венам очень сильно растягиваться исключительно в условиях значительного повышения давления внутри сосуда. Если же изменения внутрисосудистого давления имеют физиологических характер, то за упругость венозных стенок отвечают гладкомышечные элементы.
Венозные клапаны

Венозные сосуды имеют важную особенность – в них есть клапаны, с помощью которых возможен центростремительный ток крови в одном направлении. Количество клапанов, а также их расположение служит для обеспечения кровотока к сердцу. На нижней конечности самое большее число клапанов расположено в дистальных отделах, а именно немного ниже того места, где находится устье крупного притока. В каждой из магистралей поверхностных вен клапаны расположены на расстоянии 8-10 см друг от друга. У коммуникантных вен, за исключением бесклапанных перфорантов стопы, также есть клапанный аппарат. Часто перфоранты могут впадать в глубокие вены несколькими стволами, которые по внешнему виду напоминают канделябры, что препятствует ретроградному кровотока вместе с клапанами.
Клапаны вен обычно имеют двустворчатое строение, и на то, как они распределяются в том или ином сегменте сосуда, зависит от степени функциональной нагрузки.
Каркасом для основы створок венозных клапанов, которые состоят из соединительной ткани, служит отрог внутренней эластической мембраны. У створки клапаны есть две покрытые эндотелием поверхности: одна – со стороны синуса, вторая – со стороны просвета. Гладкомышечные волокна, расположенные у основания створок, направленные вдоль оси вены, в результате изменения своего направления на поперечное создают циркулярный сфинктер, пролабирующий в синус клапана в виде своеобразного ободка крепления. Строму клапана формируют гладкомышечные волокна, которые пучками в виде веера идут на створки клапана. С помощью электронного микроскопа можно обнаружить имеющие продолговатую форму утолщения – узелки, которые расположены на свободном крае створок клапанов крупных вен. По мнению ученых, это своеобразные рецепторы, которые фиксируют тот момент, когда створки смыкаются. Створки интактного клапана имеют длину, превышающую диаметр сосуда, поэтому если они закрыты, то на них наблюдаются продольные складки. Избыточной длиной створок клапана, в частности, обусловлен физиологический пролапс.
Венозный клапан – это структура, имеющую достаточную прочность, которая может выдерживать давление до 300 мм рт. ст. Однако в синусы клапанов крупных вен через впадающие в них тонкие притоки, не имеющие клапанов, сбрасывается часть крови, из-за чего давление над створками клапана снижается. Помимо этого, ретроградная волна крови рассеивается об ободок крепления, что приводит к снижению ее кинетической энергии.
С помощью при жизни проведенной фиброфлебоскопии можно представить себе, как работает венозный клапан. После попадания ретроградной волны крови в синусы клапана, его створки приходят в движение и смыкаются. Узелки передают сигнал о том, что они соприкоснулись, мышечному сфинктеру. Сфинктер начинает расширятся до тех пор, пока не достигнет того диаметра, при котором створки клапана вновь раскроются и надежно перекроют ретроградной волны крови путь. Когда в синусе давление становится выше порогового уровня, то происходит раскрытие устья дренирующих вен, что приводит к снижению венозной гипертензии до безопасного уровня.
Анатомическое строение венозного бассейна нижних конечностей
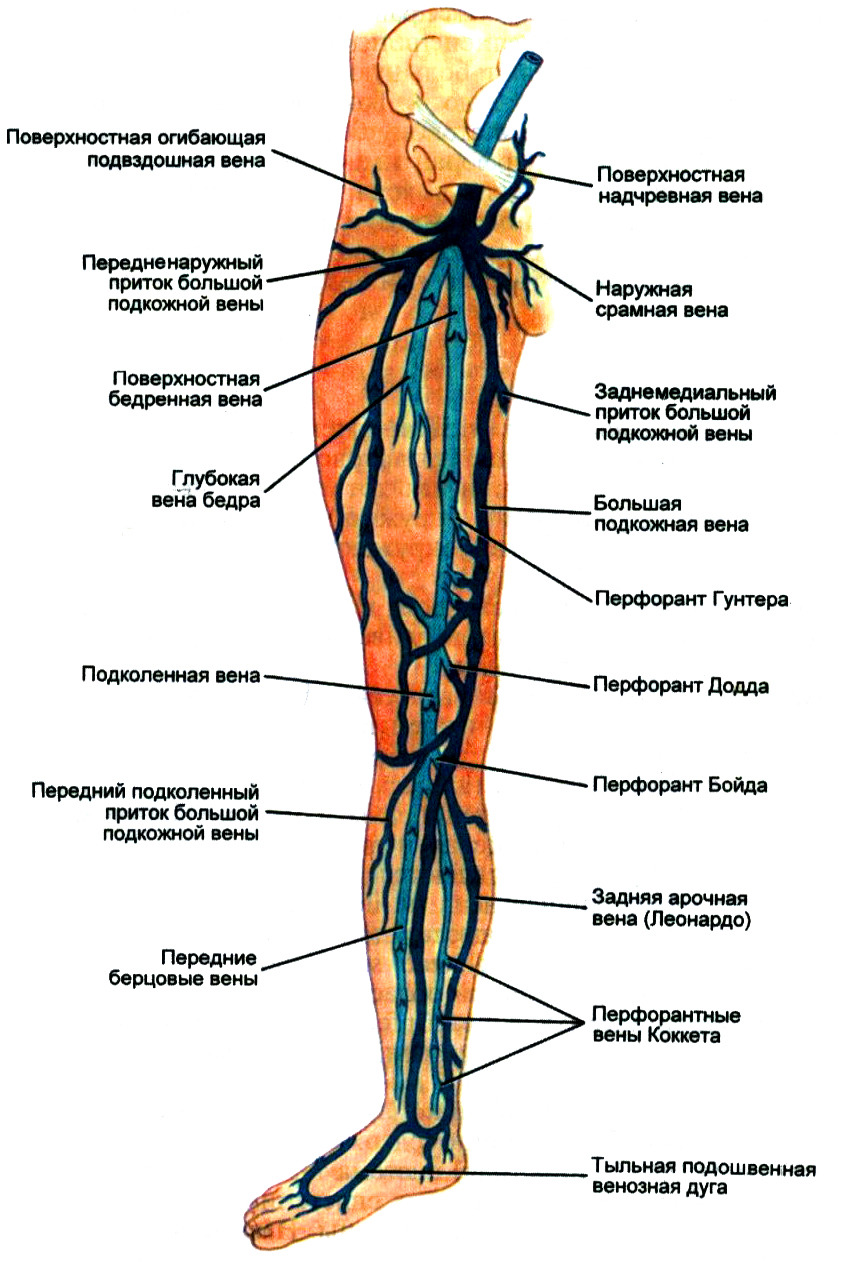
Вены нижних конечностей делятся не поверхностные и глубокие.
К поверхностным венам относятся кожные вены стопы, расположенные на подошвенной и тыльной поверхности, большие, малые подкожные вены и их многочисленные притоки.
Подкожными венами в области стопы формируются две сети: кожная венозная подошвенная сеть и кожная венозная сеть тыла стопы. Общими тыльными пальцевыми венами, которые входят в кожную венозную сеть тыла стопы, в результате того, что они анастомозируют между собой, образуется кожная тыльная дуга стопы. Концы дуги имеют продолжение в проксимальном направлении и образуют два ствола, идущих в продольном направлении – медиальную краевую вену (v. marginalis medialis) и краевую латеральную вену (v. marginalis lateralis). На голени эти вены имеют продолжение в виде большой и малой подкожной вены соотвественно. На подошвенной поверхности стопы выделяется подкожная венозная подошвенная дуга, которая широко анастомозируя с краевыми венами, отправляет межголовчатые вены в каждый из межпальцевых промежутков. Межголовчатые вены, в свою очередь, анастомозируют с теми венами, которые образуют тыльную дугу.
Продолжением медиальной краевой вены (v. marginalis medialis) является большая подкожная вена нижней конечности (v. saphena magna), которая по переднему краю внутренней стороны лодыжки переходит на голень, а затем, проходя по медиальному краю большеберцовой кости, огибает медиальный мыщелок, выходит на внутреннюю поверхность бедра с задней стороны коленного сустава. В области голени БПВ находится около подкожного нерва, с помощью которого происходит иннервация кожного покрова на стопе и голени. Эта особенность анатомического строения должна учитываться при флебэктомии, так как из-за повреждения подкожного нерва могут появиться долговременные, а иногда и пожизненные нарушения иннервации кожного покрова в области голени, а также привести к парестезиям и каузалгиям.
В области бедра большая подкожная вена может иметь от одного до трех стволов. В области имеющей овальную форму ямки (hiatus saphenus) находится устье БПВ (сафенофеморальный анастомоз). В этом месте ее терминальный отдел делает перегиб через сероповидный отросток широкой фасции бедра и, в результате прободения решётчатой пластинки (lamina cribrosa), впадает в бедренную вену. Местоположение сафенофеморального анастомоза может располагаться на 2-6 м ниже того места, где находится пупартовая связка.
К большой подкожной вене по всей ее длине присоединяется много притоков, которые несут кровь не только с области нижних конечностей, из наружных половых органов, с области передней брюшной стенки, а также с кожи и подкожной клетчатки, находящихся в ягодичной области. В нормальном состоянии большая подкожная вена имеет ширину просвета 0,3 – 0,5 см и имеет от пяти до десяти пар клапанов.
Постоянные венозные стволы, которые впадают в терминальный отдел большой подкожной вены:
- v. pudenda externa – наружная половая, или срамная, вена. Возникновение рефлюкса по данной вене может привести к промежностному варикозу;
- v. epigastrica superfacialis – поверхностная надчревная вена. Данная вена является наиболее постоянным притоком. Во время хирургического вмешательства этот сосуд служит важным ориентиром, по которому можно определить непосредственную близость сафенофеморального соустья;
- v. circumflexa ilei superfacialis – поверхностная вена. Данная вена расположена вокруг подвздошной кости;
- v. saphena accessoria medialis – заднемедиальная вена. Данную вену также называют добавочной медиальной подкожной веной;
- v. saphena accessoria lateralis – переднелатеральная вена. Данную вену также называют добавочной латеральной подкожной веной.

Наружная краевая вена стопы (v. marginalis lateralis) продолжается малой подкожной веной (v. saphena parva). Она проходит по задней части латеральной лодыжки, а затем идет кверху: сначала по наружному краю ахиллова сухожилия, а потом по его задней поверхности, располагаясь рядом со средней линией задней поверхности голени. С этого момента малая подкожная вена может иметь один ствол, иногда два. Рядом с малой подкожной веной находится медиальный кожный нерв икры (n. cutaneus surae medialis), благодаря которому кожа заднемедиальной поверхности голени иннервируется. Это объясняет тот факт, что использование в данной области травматичной флебэктомии чревато неврологическими нарушениями.
Малая подкожная вена, проходя по месту соединения средней и верхней третей голени, проникает в зону глубокой фасции, располагаясь между ее листками. Доходя до подколенной ямки, МПВ проходит сквозь глубокий листок фасции и чаще всего соединяется с подколенной веной. Однако в некоторых случаях малая подкожная вена проходит над подколенной ямкой и соединяется либо с бедренной веной, либо с притоками глубокой вены бедра. В редких случаях МПВ впадает в один из притоков большой подкожной вены. В зоне верхней трети голени между малой подкожной веной и системой большой подкожной вены образуется множество анастомозов.
Самым крупным постоянным приустьевым притоком малой подкожной вены, имеющим эпифасциальное расположение, является бедренно-подколенная вена (v. Femoropoplitea), или вена Джиакомини. Эта вена связывает МПВ большой подкожной веной, расположенной на бедре. Если по вене Джиакомини из бассейна БПВ возникает рефлюкс, то из-за этого может начаться варикозное расширение малой подкожной вены. Однако может сработать и обратный механизм. Если возникает клапанная недостаточность МПВ, то варикозную трансформацию можно наблюдать на бедренно-подколенной вене. Кроме того, в данный процесс будет вовлечена и большая подкожная вена. Это нужно учитывать во время хирургического вмешательства, так как в случае сохранения бедренно-подколенная вена может быть причиной возврата варикоза у пациента.
Глубокая венозная система
К глубоким венам относятся вены, расположенные с тыльной стороны стопы и подошвы, на голени, а также в зоне колена и бедра.
Глубокую венозную систему стопы формируют парные вены-спутницы и расположенные возле них артерии. Вены-спутницы двумя глубокими дугами огибают тыльную и подошвенную область стопы. Тыльная глубокая дуга отвечает за формирование передних большеберцовых вен — vv. tibiales anteriores, подошвенная глубокая дуга отвечает за формирование задних большеберцовых (vv. tibiales posteriores) и принимающих малоберцовых (vv. peroneae) вен. То есть тыльные вены стопы образуют передние большеберцовые вены, а задние большеберцовые вены образуются из подошвенных медиальных и латеральных вен стопы.
На голени венозная система состоит из трех пар глубоких вен – передней и задней большеберцовой веной и малоберцовой веной. Основная нагрузка по оттоку крови с периферии возложена на задние большеберцовые вены, в которые, в свою очередь, дренируются малоберцовые вены.
В результате слияния глубоких вен голени образуется короткий ствол подколенной вены (v. poplitea). Коленная вена принимает в себя малую подкожную вену, а также парные вены коленного сустава. После того как коленная вена через нижнее отверстие бедренно-подколенного канала попадает в этот сосуд, она начинает называться бедренная вена.
Система суральных вен состоит из парных икроножных мышц (vv. Gastrocnemius), дренирующих в подколенную вену синус икроножной мышцы, и непарной камбаловидной мышцы (v. Soleus), отвечающей за дренаж в подколенную вену синуса камбаловидной мышцы.
На уровне суставной щели в подколенную вену общим устьем или раздельно, выходя из головок икроножной мышцы (m. Gastrocnemius), впадает медиальная и латеральная икроножная вена.
Рядом с камбаловидной мышцей (v. Soleus) постоянно проходит одноименная артерия, которая в свою очередь является ветвью подколенной артерией (а. poplitea). Камбаловидная вена самостоятельно впадает в подколенную вену или же проксимальнее того места, где находится устье икроножных вен, или же впадает в него.
Бедренная вена (v. femoralis) большинством специалистов подразделяется на две части: поверхностная бедренная вена (v. femoralis superfacialis) расположена дальше от места впадения глубокой вены бедра, общая бедренная вена (v. femoralis communis) расположена ближе к тому месту, где в нее впадает глубокая вена бедра. Данное подразделение важно как в анатомическом отношении, так и в функциональном.
Самым дистально расположенным крупным притоком бедренной вены является глубокая вена бедра (v. femoralis profunda), которая впадает в бедренную вену примерно на 6-8 см ниже того места, где расположена паховая связка. Немного ниже находится место впадения в бедренную вену притоков, имеющим небольшой диаметр. Эти притоки соответствуют небольшим ответвлениям бедренной артерии. Если латеральная вена, которая окружает бедро, имеет не один ствол, а два или три, то на этом же месте в бедренную вену впадает ее нижняя ветвь латеральной вены. Помимо вышеперечисленных сосудов, в бедренную вену, в том месте, где расположено устье глубокой вены бедра, чаще всего находится место впадения двух вен-спутниц, образующих параартериальное венозное русло.
Кроме большое подкожной вены, в общую бедренную вену также впадает медиальная латеральная вены, которые идут вокруг бедра. Медиальная вена находится проксимальнее, чем латеральная. Место ее впадения может располагаться либо на одном уровне с устьем большой подкожной вены, либо немного выше его.
Перфорантные вены
 Венозные сосуды с тонкими стенками и различным диаметром – от нескольких долей миллиметра до 2 мм – называются перфорантными венами. Зачастую эти вены характеризуются косым ходом и имеют длину 15 см. У большинства перфорантных вен есть клапаны, которые служат для направления движения крови от поверхностных вен в глубокие вены. Одновременно с перфорантными венами, у которых есть клапаны, существуют бесклапанные, или нейтральные. Такие вены чаще всего расположены не стопе. Количество бесклапанных перфорантов по сравнению с клапанными составляет 3-10 %.
Венозные сосуды с тонкими стенками и различным диаметром – от нескольких долей миллиметра до 2 мм – называются перфорантными венами. Зачастую эти вены характеризуются косым ходом и имеют длину 15 см. У большинства перфорантных вен есть клапаны, которые служат для направления движения крови от поверхностных вен в глубокие вены. Одновременно с перфорантными венами, у которых есть клапаны, существуют бесклапанные, или нейтральные. Такие вены чаще всего расположены не стопе. Количество бесклапанных перфорантов по сравнению с клапанными составляет 3-10 %.
Прямые и непрямые перфорантные вены
Прямые перфорантные вены – это сосуды, с помощью которых глубокая и поверхнастная вены соединяются между собой. В качестве самого типичного примера прямой перфорантной вены можно привести сафеноподколенное соустье. Количество прямых перфорантных вен в организме человека не так много. Они являются более крупными и в большинстве случаев располагаются в дистальных областях конечностей. Например, на голени в сухожильной части расположены перфорантные вены Коккета.
Основной задачей непрямых перфорантных вен является соединение подкожной вены с мышечной, которая имеет прямое или опосредованное сообщение с глубокой веной. Количество непрямых перфорантных вен достаточно большое. Это чаще всего очень мелкие вены, которые в большей части находятся там, где расположены мышечные массивы.
И прямые, и непрямые перфорантные вены зачастую имеют сообщение не с самим стволом подкожной вены, а лишь с одним из его притоков. К примеру, проходящими по внутренней поверхности нижней трети голени перфорантными венами Коккета, на которых достаточно часто наблюдается развитие варикозной и посттромбофлебической болезни, с глубокими венами соединяется не сам ствол большой подкожной вены, а лишь ее задняя ветвь, так называемая вена Леонардо. Если не учитывать эту особенность, то это может привести к рецидиву заболевания, несмотря на то, что во время операции ствол большой подкожной вены был удален. Всего в организме человека насчитывается более 100 перфорантов. В области бедра, как правило, находятся непрямые перфорантные вены. Больше всего их в нижней и средней трети бедра. Данные перфоранты расположены поперечно, с их помощью большая подкожная вен?