Варикозное расширение вен позвоночного канала симптомы

Признаки заболевания
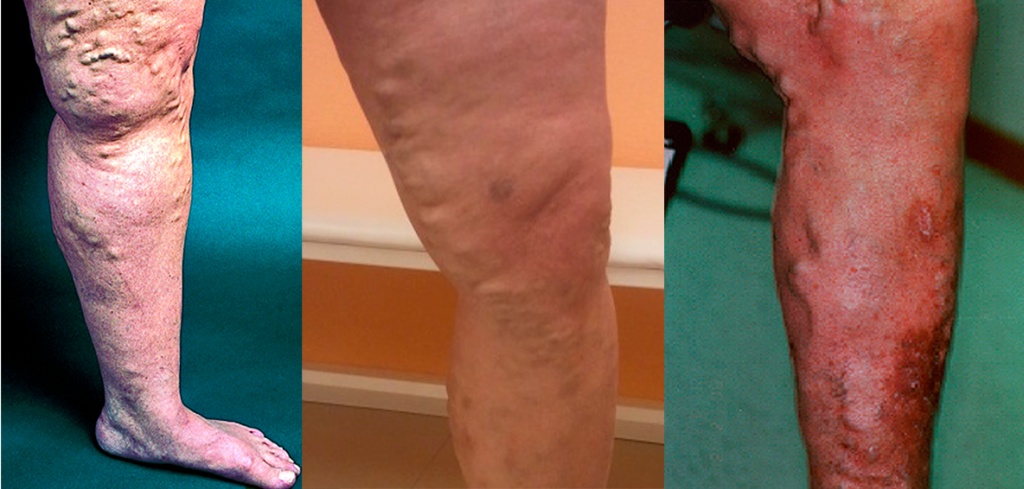
Варикозное расширение вен является достаточно распространенной патологией. С ней встречается множество мужчин и женщин, которые отмечают у себя на ногах сначала небольшие просвечивающиеся звездочки в местах прохождения крупных сосудов, а затем четкую венозную сетку, украшенную узелковыми образованиями.
Люди привыкли считать, что болезнь эта поражает исключительно нижние конечности. Оказывается, это основное место распространения болезни, но в редких случаях она может проявлять себя и на других участках нашего тела.
Так развивается варикоз на теле или на спине, животе, руках и даже ягодицах (попе). Отдельно медики выделяют половой варикоз, который поражает интимную зону. Вены могут увеличиться на половых губах и члене, в области вульвы и влагалища, на стенках матки.
Не менее опасным является и внутренний варикоз, который поражает внутренние органы брюшной полости и ЖКТ. Варикозное расширение вен обнаруживается на пищеводе и кишечнике, на желудке и на стенках прямой кишки.
При наличии геморроя у пациентов прогрессирует анальный варикоз заднего прохода. Венозная сетка может появиться на различных частях лица. Такие проявления на губах, языке, шее и даже глазах тоже иногда связывают с варикозом.
Варикоз на теле называют ретикулярным или косметическим. В большинстве случаев он не затрагивает крупные кровеносные сосуды, а касается лишь тонких внутрикожных вен. К серьезным заболеваниям он не приводит, но внешний вид портит изрядно.
Венозные сеточки могут быть различными как по цвету, так и по величине. Чем больше площадь поражения, тем чаще сопровождается болью, неприятными ощущениями, отечностью. Но больше всего такое состояние угнетает психологически, поэтому необходимо посетить флеболога, чтобы получить квалифицированную консультацию.
Лечение при таком варикозном расширении вен требуется не всегда. Если пациент желает убрать дефект на лице, можно выполнить микросклеротерапию, лазерную или фотокоагуляцию, однако проведение этих процедур вовсе не гарантирует, что расширенные венки больше не появятся под глазами, на шее или даже на языке.
Варикоз — ужасная «чума XXI века». 57% больных умирают в течение 10 лет от.
Варикоз на теле может проявлять себя специфическим рисунком на коже, который напоминает четко нарисованную венозную сетку. При осложнениях болезни на различных участках тела появляется варикозная экзема или варикозный дерматит.
Варикоз на спине
В области спины проходит большое количество кровеносных сосудов. Особенностью венозных сосудов, которые расположены рядом со спинным мозгом и в верхней части тела, является то, что они не имеют клапанов, поэтому кровь двигается по ним в двух направлениях, преодолевая гравитацию.
Застой крови венах наблюдается у тех, кто долго сидит в одной позе. Чаще всего это люди, имеющие сидячую работу, ведущие малоподвижный образ жизни. При таком состоянии вены могут немного увеличиваться в размерах, в организме ощущается ломота.
Врачи не называют это заболевание варикозом спины, однако отмечают, что такие поражения мелких кровеносных сосудов быть опасными. Чтобы избежать подобных состояний, необходимо больше двигаться. Если этого оказывается недостаточно, придется прибегнуть к медикаментозному лечению. Помогут венотонизирующие препараты, действие которых направлено на устранения застоя крови.
Варикоз на животе
До недавнего времени варикоз на животе не считался заболеванием и не диагностировался врачами. Долгое время при жалобах женщин на боли в области живота и просвечивающиеся сосуды медики ставили диагноз «хроническая тазовая боль».
Новые возможности диагностики показали, что это не что иное, как варикоз на животе. Чаще всего такая болезнь появляется у беременных. Эта патология присуща тем женщинам, которые имели варикозное расширение ног еще до наступления беременности.
Однако не только женщины в интересном положении попали в зону риска. Варикозное расширение вен в области живота может быть у тех, кто регулярно поднимает непомерные тяжести, кто использует в целях контрацепции оральные контрацептивы, кто имеет загиб матки.
Женщины, которые постоянно носят на руках детей, тоже могут получить в награду это неприятное заболевание. Обострение наблюдается за несколько дней до начала менструации, после интимной близости, после выполнения физической работы.
Лечить и диагностировать такое заболевание сегодня можно в любой современной клинике. На УЗИ определяется точный диагноз. При необходимости можно выполнить несложную операцию, которая поможет убрать дефект.
На больные сосуды ставятся искусственные тромбы. Это никак не нарушает кровообращение, так как соседние вены прекрасно справляются с перекачиванием крови. Чтобы не получить новый рецидив болезни, необходимо помнить о профилактике.
При наличии варикозного расширения вен на ногах иногда фиолетовые звездочки периодически появляются и на других частях тела. Не исключено, что они могут быть заметными в области промежности или на ягодицах.
Варикоз на ягодицах проявляется расширением сосудов и появлением узловатых выступов на кожных покровах, как на одной части попы, так и на обоих. Болезнь может присутствовать как у мужчин, так и у женщин. Отмечены случаи, когда заболевание появлялось у подростков.
Причинами варикоза на ягодицах становятся:
- вредные привычки;
- подъем тяжестей;
- сидячий образ жизни.
Кроме того спровоцировать болезнь могут расстройства кровообращения, прием гормональных препаратов для предохранения от беременности.
В любом случае при обнаружении на попе просвечивающихся вен, не стоит спешить с выводами. Необходимо посетить флеболога и уточнить диагноз. Если диагностика покажет, что симптомы болезни связаны с варикозным расширением вен, придется пройти курс лечения, чтобы избежать дальнейших осложнений.
Ксения Стриженко: «Как я избавилась от варикоза на ногах за 1 неделю? Это недорогое средство творит чудеса, это обычный. «
Использованные источники:www.varikoz.org
Варикоз и остеохондроз порой неразрывно связаны друг с другом. Малоподвижный образ жизни, нарушение режима питания приводят к застойным явлениям кровеносной и костной систем. За несколько последних десятилетий болезни существенно «помолодели», особенно это касается заболеваний, связанных с сердечно-сосудистой системой и связочно-сухожильным аппаратом.
Характерными симптомами зарождающегося варикоза можно обозначить следующие признаки:
- зуд нижних конечностей;
- повышенная отечность голеностопа;
- ночные судороги икроножных мышц;
- тянущие боли в ногах при длительной ходьбе;
- ощущения легкого покалывания, жжения ног;
- быстрая утомляемость нижних конечностей;
- появление синюшных пятен на пораженных участках.
При игнорировании первых симптомов варикоза увеличивается риск возникновения в скором будущем тромбофлебитов и трофических язв.
Остеохондроз — болезнь XXI века. Это очень коварный недуг, подкрадывающийся постепенно и приводящий порой без надлежащего лечения к серьезным поражениям связочно-сухожильного аппарата, костной и сердечно-сосудистой систем.
Избавиться от многолетнего остеохондроза полностью практически невозможно. Можно лишь поддерживать свой организм в тонусе, занимаясь профилактическими мероприятиями и постоянно корректируя режимы питания.
При запущенном остеохондрозе происходят патологические необратимые процессы в тканях суставов. Зоной наибольшего риска является позвоночный столб, особенно шейный отдел. Вызвано это многочисленными факторами, которых можно с легкостью избежать, проводя постоянные профилактические мероприятия в самом начале болезни, однако человек часто игнорирует первые проявления остеохондроза, чем только усугубляет положение вещей.
Характерные симптомы остеохондроза сложно не заметить:
- ноющие боли в спине;
- затрудненное дыхание и невозможность расправить грудную клетку для полного вдоха;
- храп во время сна;
- приступы удушья по ночам;
- спазмы мышц;
- усиление болей при резких движениях;
- невозможность выполнения полных поворотов головой и туловищем;
- снижение условных рефлексов;
- склонность к гипертонии;
- скованность движений.
Застойные явления в суставах нижних конечностей могут легко способствовать развитию варикоза, нарушая трофику прилегающих тканей. Кровообращение на проблемных участках затрудняется, могут возникать тромбы и венозная недостаточность.
Варикоз при остеохондрозе предполагает комплексный подход. Помимо лечения необходима постоянная профилактика обоих недугов. Таким пациентам врач делает следующие назначения:
- венотонические препараты;
- ношение компрессионной одежды;
- массажные процедуры;
- лечебная физкультура;
- диета.
Когда имеются все признаки тромбофлебита с венозной непроходимостью, возможно оперативное вмешательство.
Из препаратов, повышающих венозный тонус, хорошо себя зарекомендовали фитокомплексы, в состав которых входит рутин, экстракты черной смородины, черники, шиповника, черноплодной рябины. Наружно применят гели и кремы, оказывающие восстановительное, болеутоляющее, противоотечное и смягчающее действие на пораженные участки.
Очень редкая причина боли в поясничном отделе позвоночника и ишиаса: тромбоз глубоких вен вследствие отсутствия нижней полой вены, клинически и радиологически «маскирующийся» под межпозвонковую грыжу
Авторы исследования сообщают об очень редкой причине боли в поясничном отделе позвоночника и ишиаса у пациента с тромбозом подвздошной вены, связанным с отсутствием инфраренального сегмента нижней полой вены с повсеместно расширенными капиллярами, через параспинальное сплетение сливающимися в непарную систему.
Этот 21-летний мужчина поступил с острой болью в поясничном отделе позвоночника, отдающей в левое бедро. Первичная компьютерная томография показала интраспинальное повреждение, которое «маскировалось» под межпозвонковую грыжу поясничного отдела.
В дальнейшем был обнаружен тромбоз повздошной вены, вызванный отсутствием инфраренального сегмента нижней полой вены, очень редкой сосудистой патологии. Обеспечение венозного возврата было развито и привело к поясничному варикозу и приливу крови к эпидуральной вене.
С помощью лабораторных исследований была выявлена тромбоцитопатия, являющаяся одной из причин развития тромбоза. Симптомы заболевания были уменьшены при помощи антикоагуляции и применения противоспалительных средств.
Отсутствие инфраренального сегмента нижней полой вены, обуславливающее тромбоз подвздошной вены, должно расцениваться как очень редкая причина болей в поясничном отделе позвоночника, и это состояние может клинически и радиологически «маскироваться» под межпозвонковую грыжу. Ишиас может быть первым клиническим проявлением этой редкой аномалии венозной системы.
Основной причиной появления стеноза являются возрастные изменения. Они затрагивают мягкие и твердые ткани – как позвонки, так и связки, хрящевые диски. Мягкие ткани служат для амортизации, помогают позвоночнику находиться в свободном движении.
- Возрастные изменения.
- Солевые отложения.
- Появление межпозвоночной грыжи.
- Липома, эпидурит и другие патологии.
Обследование при патологии показывает неполное заполнение корешкового кармана контрастным веществом.
Патология развивается по ряду причин:
- Смещение позвоночных дисков после травмы.
- Расслоение позвоночной артерии, нарушенная проходимость.
- Хронический остеохондроз.
- Болезни шеи и позвоночника.
- Значительные физические нагрузки (занятие спортом, тяжелая физическая работа).
Травмы и неправильное распределение веса при нагрузках являются наиболее частыми причинами развития стеноза. Первостепенным признаком заболевания становится боль в пояснице, которая отдает в левую сторону.
При постановке диагноза в первую очередь дифференцируется его врожденный и приобретенный характер. В первом случае, то есть при первичном стенозе, патология является врожденной, наследственной. Этот диагноз ставится редко, заболевание трудно поддается лечению.
Диагностика
Для постановки точного диагноза при стенозе позвоночника используется ряд исследований:
- Опрос пациента, определение жалоб и времени, прошедшего с начала их проявления.
- Проведение рентгенографического исследования позвоночника. Снимки делаются в двух проекциях – прямой и боковой. Это помогает сориентироваться и определить последующие диагностические мероприятия.
- КТ позвоночника – метод чрезвычайно информативный и безопасный. Компьютерная томография помогает точно определить участок локализации патологии, оценить состояние связок и костей.
- МРТ позвоночника — позволяет исследовать нервную ткань, один из самых современных методов диагностики.
Стеноз артерии позвоночника
Эта форма является самым опасным проявлением стеноза, так как существенно нарушает кровообращение в мозге, тем самым провоцируя инфаркт, инсульт и другие опасные осложнения. Проявляется этот вид стеноза следующими симптомами:
- Боль в позвоночнике.
- Нарушение зрения.
- Головокружение.
- Трудности с равновесием.
Сильнее всего эти проявления заметны при движении.
При стенозе этого типа риск возникновения инсульта крайне велик. От того, будут ли предприняты необходимые действия вовремя, зависит шанс на выздоровление пациента.
Стеноз поясничной области
Это самый распространенный вид стеноза. Возникает вследствие возрастных изменений и влечет опасные для жизни осложнения. В начале развития патологии используется консервативное лечение, позже – операция.
Самолечение и использование народных методов не только нецелесообразно, но и несет реальную угрозу здоровью и жизни пациента. Для проведения каких-либо манипуляций необходимо обследование в специализированной клинике.
Лечение стеноза
В зависимости от клинический картины может требоваться консервативное или хирургическое лечение. Если консервативное лечение возможно, применяются следующие методы:
- Прием препаратов, направленных на снятие симптомов. Это обезболивающие, противовоспалительные, стероидные препараты в виде таблеток или инъекций.
- Мануальная терапия, физиопроцедуры.
- Иглоукалывание.
Если используемые методы не дают ожидаемого эффекта, пациент продолжает чувствовать боль, онемение и прочие симптомы, требуется оперативное вмешательство. Объем и тип операции зависит от локализации процесса и степени изменений.
Для устранения стеноза могут проводиться операции нескольких типов:
- Стабилизация сегментов. Помогает восстановить правильное положение позвонков, останавливает поражение соседних отделов.
- Резекция. Часть дуги удаляется, прекращается сдавливание. Такая процедура приводит к потере нормальной стабильности позвоночника.
- Межостистая фиксация. Проводится установка специальных имплантов, которые стабилизируют позвоночник.
- Эндоскопическая фораминотомия. Операция малоинвазивная. Хирургическое вмешательство направлено на устранение компрессии корешков нервов и быструю ликвидацию патологического процесса. Восстановление проходит очень быстро.
- Микродисэктомия. Проводится для лечения стеноза шейного отдела. Операция малоинвазивная, с минимальным периодом восстановления.
Если патологический процесс сочетается с потерей стабильности позвоночника, целесообразно использование стабилизирующих систем.
Источник
Варикоз эпидуральных вен поясничного отдела позвоночника (ВЭВП) — приобретенное заболевание, которое проявляется расширением внутренних позвоночных венозных сплетений. Часто этому сопутствует расширение и внешних позвоночных венозных сплетений, интравертебральных венозных каналов и соединяющих их вен. При ВЭВП отсутствует шунтирование артериальной крови, отмечают расширение эпидурального венозного сплетения, повышение давления в нем, депонирование большого количества крови, фиброз стенок вен.
ВЭВП является наиболее частой сосудистой аномалией, встречающейся в эпидуральных спинальных пространствах. Многие авторы считают ВЭВП самостоятельным видом варикозной мальформации, отличный от дуральной или эпдуральной артериовенозных фистул, эпидуральных венозных мальформаций и требующим дифференциальной диагностики с ними. Отличием ВЭВП от типично венозных мальформаций является расширение неизмененных вен без образования дополнительных аномальных вен.
Слынько Е.И. и соавт. (Институт нейрохирургии им. акад. А.П. Ромоданова АМН Украины, г .Киев) выделяют следующие топографо-анатомические варианты ВЭВП:
■ сегментарный (СВЭВП), обусловленный расширением межпозвонковых вен и вызывающий, как правило, компрессию или ирритацию сегментарных корешков, проходящих вместе с этими венами через межпозвонковые отверстия;
■ локальный (ЛВЭВП), обусловленный ограниченным расширением вентральных, реже — дорсальных продольных венозных стволов, межпозвонковых вен на уровне 1 — 2 позвонков, что вызывает, как правило, компрессию дурального мешка, сегментарных корешков;
■ распространенный (РВЭВП), связанный с обширным расширением эпидуральных вен, в первую очередь, вентральных, реже — дорсальных эпидуральных продольных венозных стволов; этот тип ВЭВП обычно сочетается со значительным повышением венозного давления во всей эпидуральной и, соответственно, позвоночной венозной системе.
Некоторые авторы полагают, что патогенез ВЭВП подобен патогенезу варикоза вен нижних конечностей. ВЭВП может возникать самостоятельно либо сопровождаться дегенеративными изменениями поясничного отдела позвоночника. Ранее полагалось, сто большие протрузии межпозвонковых дисков (МПД), центральные грыжи дисков приводят к грубой компрессии эпидуральных вен, нарушению оттока крови из них и как следствие – к эпидуральному варикозу. В последнее время отмечено, что при радикулярной симптоматике, обусловленной ВЭВП, чаще всего не удается обнаружить клинически значимых протрузий МПД. Полагают, что нарушение оттока из эпидурального венозного сплетения в систему полых вен может приводить к его расширению и депонированию в нем большого количества крови. Другой возможной причиной является патологическое транзиторное дренирование крови через эпидуральную венозную сеть из системы полых вен, так как отсутствие в паравертебральных венах клапанов способствует возникновению обратного тока крови. Описано формирование ВЭВП при частичном тромбозе эпидуральных вен на фоне остро возникшей грыжи МПД.
В генезе клинических проявлений заболевания имеет значение в основном патология внутреннего позвоночного венозного сплетения (эпидуральных вен) и межпозвонковых вен, соединяющих внутреннее и внешнее венозные сплетения. Клиническая симптоматика при ВЭВП проявляется радикулопатиями или, крайне редко, миелопатиями. Большинство авторов причиной радикулопатий или миелопатий считают компрессию (или ирритацию) спинного мозга или корешков расширенными эпидуральными венами (расположенных эпидурально или в межпозвонковых отверстиях). Некоторые авторы полагают, что миелопатия может быть также обусловлена нарушением дренирования сосудов спинного мозга из-за гиперетензии в эпидуральном венозном сплетении. Изредка ВЭВП может приводить к развитию эпидуральных гематом. Сопутствующие изменения стенок вен спососбствуют их разрывам. Однако по данным многих авторов к спонтанным эпидуральным гематомам чаще ведут эпидуральные мальформации, которые характеризуются наличием сосудов с тонкими стенками, легко разрывающимися при повышении венозного давления или под воздействием механических факторов.
Диагностика ВЭВП сложна, варикоз часто интерпретируется неверно, в большинстве наблюдений его выявляют во время выполнения хирургических вмешательств случайно. В норме эпидуральные вены на МРТ не визуализируются. Максимально выраженный ВЭВП при стандартной МРТ (с высокоразрешающей способностью) имеет вид зон «пустого сигнала», повторявшего контуры отдельных вен и магистральных эпидуральных венозных путей (вентральных и крайне редко — дорсальных венозных стволов, межпозвонковых вен, венозных конгломератов). Наиболее информативным и точным методом диагностики ВЭВП является веноспондилография. Только с помощью веноспондилографии возможно установить вид варикоза, его локализацию и место нервно-сосудистого конфликта.
У всех больных с наличием неврологических симптомов необходимо осуществление декомпрессии нервных структур. Выбор хирургической тактики зависит от типа ВЭВП, данных веноспондилографии, МРТ и клинических симптомов. Если преобладающим симптомом является односторонняя радикулопатия, обусловленная расширением межпозвонковых вен и сдавлением ими нервных корешков (при СВЭВП), хирургическая тактика заключается в коагуляции и пересечении межпозвонковых вен на уровне пораженных корешков. При наличии двусторонних радикулярных симптомов, обусловленных СВЭВП или ЛВЭВП, хирургическое вмешательство включает двустороннюю коагуляцию и пересечение межпозвонковых вен на уровне поражения. При наличии ВЭВП, обусловленного повышением давления в полой вене (РВЭВП) выключают варикозно-измененные вены в зоне дурального выхода только тех корешков, поражение которых обусловливает неврологические симптомы.
Подробнее о диагностике и лечении ВЭВП читайте в статье «Диагностика и хирургическое лечение эпидурального варикоза поясничного отдела позвоночника» Слынько Е.И., Вербов В.В., Мороз В.В., Шинкарюк С.С., Институт нейрохирургии им. акад. А.П. Ромоданова АМН Украины, г .Киев (журнал «Український нейрохірургічний журнал» №2, 2006) [читать].
Источник