В связи с чем появляется геморрой

Ñåãîäíÿ ÿ õî÷ó ïîâåäàòü âàì ñâîþ èñòîðèþ áîðüáû ñ ãåìîððîåì.
Áóäåò ìíîãî áóêâ!
Íà÷àëîñü âñ¸ íåèçâåñòíî êîãäà, ÿ íå îáðàùàë âíèìàíèÿ íà øèøêè â æîïå äî ôåâðàëÿ 2015, êîãäà, ëåòÿ â ñàìîë¸òå íà îòäûõ, óâèäåë íà áóìàãå ïîñëå ïîäòèðàíèÿ êðîâü. Äàæå íå òàê, ÊÐÎÂÜ! Êðîâè áûëî ðåàëüíî íå ìàëî, íå òàê êàê ñ ðàçáèòîãî íîñà êîíå÷íî, íî âñ¸-æå ïðèøëîñü ïåðèîäè÷åñêè õîäèòü â òóàëåò è ìîòàòü ñåáå «ïðîêëàäêó» èç áóìàãè. Ñêàçàòü ÷åñòíî ó ìåíÿ ðàíüøå ñëó÷àëèñü ìàëåíüêèå êàïåëüêè êðîâè íà áóìàãå, êîãäà ñ óòðà ïîñëå ïåðåïîÿ äîëãî òóæèëñÿ íà ãîðøêå, íî ýòî íè â êàêîå ñðàâíåíèå íå èä¸ò…
Ñîîòâåòñòâåííî îòäûõ áûë îìðà÷¸í, íå íó à êàê? ß ïîìèðàþ ïîõîäó, øóòêè ÷òî-ëè?
Ïî ïðèë¸òó äîìîé ðåøèë îçàäà÷èòüñÿ ëå÷åíèåì. Ïîø¸ë â ïëàòíóþ êëèíèêó ê ïðîêòîëîãó (íó òàì-æå ïðîôåññèîíàëû, íàèâíî äóìàë ÿ). Ïåðâûé ïðè¸ì — ïîëòîðàøêà. Ñíèìàé øòàíû, ñòàíîâèñü ðàêîì….. Ýòîò «ïðîôåññèîíàë» äàæå íå çàñóíóë ïàëåö â æîïó (íà òîò ìîìåíò ÿ åù¸ íå çíàë âñåé òåõíîëîãèè), ìîæåòå øóòèòü, íî çà âñþ ýòó èñòîðèþ ïàëüöåâ òàì ÿ íàòåðïåëñÿ âåëèêîå ìíîæåñòâî.
Äèàãíîç ãåìîð ïîäòâåðäèëñÿ, ðåöåïò ïðîñòîé: ìàçè, ñâå÷è, äèåòà.
Âòîðîé ïðè¸ì ÷åðåç íåäåëþ — ïîëòîðàøêà, ìàçè è ñâå÷è íå ïîìîãëè, ïðîïèñàëè äðóãèå ìàçè. Äîêòîð òèõîíå÷êî íàìåêíóë, ÷òî äëÿ ìåíÿ áóäåò äåøåâëå ïëàòèòü åìó ìèìî êàññû ïîë öåíû, ò.ê. èñòîðèÿ íàøà áûñòðî íå çàêîí÷èòñÿ. Ïðèõîäèë ê íåìó åù¸ îäèí ðàç, óëó÷øåíèÿ íàñòóïèëè, êðîâü èç æîïû ïðîïàëà è ÿ ïðåêðàòèë âûêèäûâàòü äåíüãè íà âåòåð.
Íå äîëãî ìóçûêà èãðàëà, íå äîëãî ôðàåð òàíöåâàë… Íà ìàéñêèõ ïðàçäíèêàõ îáèëüíîå âîçëèÿíèå àëêîãîëåì + øàøëûê + âñÿêèå ðàçíûå ñîóñû. Ïðîñíóëñÿ ñ óòðà åù¸ âî õìåëþ, íî óæå ïîíÿë ÷òî ÷òî-òî ìåíÿ òðåâîæèò â ïÿòîé òî÷êå. Ïîêà áûë ïüÿí — âñ¸ áûëî õîðîøî, áëèæå ê âå÷åðó æîïà íà÷àëà óæå îùóòèìî òàê íàðûâàòü, âûëåçëà áîëüøàÿ øèøêà è äî íå¸ áûëî ðåàëüíî áîëüíî äîêîñíóòüñÿ. ˸ã ñïàòü, ïðîñíóëñÿ â 4 óòðà îò áîëè â æîïå, ïî îùóùåíèÿì øèøêà ñòàëà åù¸ áîëüøå (ïðèìåðíî ñ ãðåöêèé îðåõ) è êàæäîå äâèæåíèå îòäàâàëîñü áîëüþ â æîïå. Êîå êàê äîæäàëñÿ 8 óòðà (âðåìÿ íà÷àëà ðàáîòû ãîðîäñêîé ïîëèêëèíèêè), ïîïîëç íà ïðè¸ì. Òàì õèðóðã, ìîé ðîâåñíèê, ñ ðàäîñòüþ ñêàçàë ÷òî òàêèõ êàê ÿ çà ìàéñêèå îí «ïåðåùóïàë» íå ìàëî, ïðèêàçàë ñíèìàòü øòàíû è ñòàíîâèòüñÿ ðàêîì! Ïàëåö â æîïå, 5 ñåêóíä øîêà ó ìåíÿ è äèàãíîç ãåìîððîé 3 ñòåïåíè + òðîìáîç íàðóæíîãî óçëà. Ïî õîðîøåìó — îïåðàöèÿ, íî ìîæíî ìàçÿìè è òä ïîìàçàòü, ïîñìîòðåòü.
Âûäàëè áîëüíè÷íûé íà íåäåëþ. Äèåòà, íèêàêîãî àëêîãîëÿ, ìàçè + ñâå÷è è ïåøèå ïðîãóëêè. ×åðåç íåäåëþ ïîâòîðíûé ïðè¸ì — òðîìáîç íå óø¸ë, íî áîëè îñëàáëè çíà÷èòåëüíî. Ïðèãîâîð — îïåðàöèÿ. Äîáðûé õèðóðã îòãîâîðèë äåëàòü îïåðàöèþ â ãîðîäñêîé áîëüíèöå, åãî ðàññêàçû ïðî òî êàêèå ìÿñíèêè ó íàñ ìåíÿ óáåäèëè. Ïî ñ÷àñòëèâîé ñëó÷àéíîñòè ìîé äîêòîð ïîäðàáàòûâàë â ñîñåäíåé ïëàòíîé êëèíèêå, à òàì âñ¸ ñäåëàþò áûñòðî, êà÷åñòâåííî è «÷åðåç 2 äíÿ ïîéä¸øü íà ðàáîòó, çàáóäåøü îáî âñ¸ì è áóäåøü êóøàòü øàøëû÷îê ïîä êîíüÿ÷îê â ñâî¸ óäîâîëüñòâèå», íî ñòîèòü ýòî áóäåò 50 000. ß êîíå÷íî ïðèóíûë, íî ñîãëàñèëñÿ, ïåðñïåêòèâà çà 2 äíÿ çàáûòü îá ýòîì íà âñþ æèçíü ñäåëàëà ñâî¸ äåëî. Çàáåãàÿ âïåðåä ñêàæó — íå âåðüòå òàêèì ñêàçêàì. Íàñòîÿùàÿ âçðîñëàÿ îïåðàöèÿ — ýòî îêîëî ìåñÿöà îòõîäíÿêîâ.
Êîðî÷å ñîãëàñèëñÿ íà îïåðàöèþ çà ïîëòîñ â ïëàòíîé êëèíèêå. Íà÷àë ñäàâàòü àíàëèçû (ìî÷à, êðîâü, âè÷, ôëþðîãðàôèÿ, ÝÊà è òä) â ãîðîäñêîé ïîëèêëèíèêå. Ïëàòíàÿ áîëüíè÷êà ïðèíèìàåò ÷óæèå àíàëèçû áåç ïðîáëåì, íó à ÿ ðåøèë õîòü íåìíîãî ñýêîíîìèòü.
 èòîãå êîãäà áûëè âñå àíàëèçû ãîòîâû ìíå æåíà è ãîâîðèò: «à ïîåçæàé-êà òû â èíñòèòóò êîëîïðîêòîëîãèè, ïóñòü òåáÿ òàì ïîùóïàþò». ß íà÷àë îòïèðàòüñÿ, òèïà óæå âñ¸ ðåøèëè, ñìûñë ïî íîâîé áàáêè òðàòèòü íà ïðè¸ì? Îíà íàñòîÿëà, ÿ ïîåõàë. Èíñòèòóò â Ìîñêâå, ÿ â îáëàñòè æèâó. Êàê îêàçàëîñü äëÿ æèòåëåé îáëàñòè ïðè¸ì áåñïëàòíûé, à äëÿ ìîñêâè÷åé ïëàòíûé, îíè áîãà÷å âèäèìî )))
Íà îñìîòð ïðèêàòèë â ïÿòíèöó ê âå÷åðó. Ê îñìîòðó íå ãîòîâèëñÿ, êëèçìû íå äåëàë, ïðîñòî ïðèø¸ë, ðàññêàçàë, ïîêàçàë. Äÿäÿ ïðîêòîëîã ñêàçàë: «æäè», è âûøåë. ×åðåç 5 ìèíóò âåðíóëñÿ ñ åù¸ îäíèì ìóæèêîì, ÿ íàïðÿãñÿ… îêàçàëîñü ÷òî âòîðîé — ýòî õèðóðã, êîòîðûé ìíå òðîìáîç óäàëèòü äîëæåí. Õèðóðãó òîæå âñ¸ ïîêàçàë, ðàññêàçàë, äàëåå äèàëîã:
Õèðóðã: Íó ÷òî, ïóñòü îí ñäà¸ò àíàëèçû è íà îïåðàöèþ.
Ïðîêòîëîã: Íó äà.
ß: À ó ìåíÿ óæå âñ¸ ñäàíî è ñ ñîáîé!
Õèðóðã: Âî! Òàê äàâàé åãî ïðÿìî ñåé÷àñ çàðåæåì?!
ß: Ðåáÿòû, ÿ íå ãîòîâ, äàéòå âûõîäíûå ïîæèòü ñïîêîéíî!!!
Ïîðåøèëè îïåðàöèþ íàçíà÷èòü íà ñðåäó.  ñðåäó ïðèåõàë è ïîë äíÿ ñëîíÿëñÿ ïî áîëüíèöå, æäàë êîãäà õèðóðã îñâîáîäèòñÿ. Íàñìîòðåëñÿ íà îïåðèðîâàííûõ ïàöàíîâ, êîòîðûå åëå õîäÿò è ÷óòü-ëè íå â ïàìïåðñàõ… Îñâîáîäèëñÿ õèðóðã, ïðèãëàñèë â êàáèíåò. Ðàçäåâàþñü íèæå ïîÿñà, ëîæóñü íà êóøåòêó, à íîãè íà ïîäïîðêè êàê íà ãåíèêîëîãè÷åñêîì êðåñëå, íî òîëüêî ïÿòêàìè íóæíî óïåðåòüñÿ â ýòè ïîäïîðêè, âûâåñèâ è ðàñêðûâ ãóçëî ìàêñèìàëüíî óäîáíî õèðóðãó. Óêîëîëè àíàñòåçèþ, ãäå-òî ìèíóò 40 ÷åãî-òî ðåçàëè, ïîäøèâàëè. Íîãè çàòåêëè æóòêî… Çàêîí÷èëè, ðàñïðîùàëèñü, ïîëó÷èë ðåêîìåíäàöèè íåäåëþ ñòðîãîé äèåòû è ïîòîì çàáûâàòü îáî âñ¸ì.
Åñòåñòâåííî ÷åðåç ïîëòîðû íåäåëè ÿ íàõëåñòàëñÿ àëêîãîëÿ íà ðàäîñòÿõ è ñõâàòèë ïîâòîðíî òðîìáîç.  ýòîò ðàç äèàãíîç ÿ óæå ñìîã ïîñòàâèòü ñåáå ñàì. Çàïèñàëñÿ íà ïðè¸ì â èíñòèòóò êîëîïðîêòîëîãèè, ïðèíèìàë óæå äðóãîé âðà÷-êîëîïðîêòîëîã.
Ðàññêàçàâ åìó êàê è ÷òî è ïî÷åìó, âðà÷ ïîñìîòðåë èñòîðèþ áîëåçíè è ñêàçàë: «íó ÿ âèæó ÷òî òåáå òðîìáîç óäàëÿëè, à íàôèãà íàäî áûëî ÷åãî-òî òàì ðåçàòü è øèòü?? À íó ñàäèñü íà «ãèíåêîëîãè÷åñêîå êðåñëî», ïîñìîòðþ ÷òî òàì». Ñåë, âðà÷ ãîâîðèò: «íó äà, òðîìáîç, à íó-êà ïîòåðïè ÷óòîê…». Êîðî÷å îí âçÿë è òóïî âûðâàë ýòîò òðîìá èç óçëà! Áîëüíî áûëî êîíå÷íî, à îí ìíå åù¸ ðóêó ñâîþ îêðîâàâëåííóþ ïîêàçûâàåò è ðàññêàçûâàåò íà êàêîì ïàëüöå òðîìá ìîé âèñèò )))
Ñêàçàë ñïàñèáî è ðàñïðîùàëñÿ!
Õî÷ó îáðàòèòü âàøå âíèìàíèå, êàæäûé âðà÷, íà÷èíàÿ ñ ãîðîäñêîé ïîëèêëèíèêè, ìíå ãîâîðèë ÷òî ó ìåíÿ âñå ïîêàçàíèÿ ê îïåðàöèè ïî óäàëåíèþ óçëîâ.  îáùåì çàáèë ÿ íà ýòî äåëî. Ðåøèë ïîñìîòðåòü ÷òî áóäåò. Áðîñèë çàíÿòèÿ â çàëå (íà òîò ìîìåíò õîäèë 2 ãîäà è áûëî ïðåäïîëîæåíèå ÷òî òàì ÿ ñèëüíî æîïó ðâó), ñòàë ïûòàòüñÿ êîíòðîëèðîâàòü âîçëèÿíèÿ, íå âñåãäà óñïåøíî êîíå÷íî )))
Èòàê ïðîøëî 2 ãîäà, çà ýòè 2 ãîäà ÿ ïîíÿë ÷òî ëó÷øå íå ñòàëî íè íà ÷óòü, ãåìîð èç òðåòüåé ñòåïåíè ïåðåò¸ê â ôèíàëüíóþ ÷åòâåðòóþ. Òðîìáîçîâ íå áûëî, íî òåïåðü ÊÀÆÄÛÉ ïîõîä â òóàëåò áûë ñ êðîâüþ… ÿ êîíå÷íî ïðèñïîñîáèëñÿ, äîìà óñòàíîâèë ãèãèåíè÷åñêèé äóø è òóïî ïîäìûâàëñÿ, à íà íåïðåäâèäåííûé ñëó÷àé âîçèë ñ ñîáîé âëàæíóþ òóàëåòíóþ áóìàãó, ò.ê. îò îáû÷íîé êðîâèùè áûëî — æóòü!! Âûðàáîòàë ÷åòêèé ñòóë: îäèí ðàç óòðîì, îäèí ðàç âå÷åðîì. Áîëüøå ÷òîáû äîìà õîäèòü íà ãîðøîê è ïîäìûâàòüñÿ, ÿ íå çíàë òîãäà ÷òî ýòà ïðèâû÷êà ñèëüíî óïðîñòèò ìíå æèçíü ïîñëå îïåðàöèè.
 îáùåì ê êîíöó îêòÿáðÿ 2017 ÿ ñîçðåë íà îïåðàöèþ ïî ïîëíîìó óäàëåíèþ óçëîâ. Ðåøèë äåëàòü, ïîêà áåñïëàòíî, â èíñòèòóòå. Äîãîâîðèëñÿ ñ ðàáîòîäàòåëåì, ÷òî 2 íåäåëè áîëüíè÷íûé è 2 íåäåëè óäàë¸ííî áóäó ðàáîòàòü èç äîìà. Íà÷èòàëñÿ âñÿêîé âñÿ÷èíû ïðî ýòè îïåðàöèè — òàì æóòü êîíå÷íî… îñîáåííî ìèëëèãàí-ìîðãàí… ÿ äàæå íàø¸ë ôîðóì òàêèõ æîïîøíèêîâ êàê ÿ, ãäå âñå äðóã äðóãà ïîääåðæèâàþò ïîñëå îïåðàöèè )) îòòóäà ÿ, êñòàòè, âûóäèë ïîëåçíîå èíôî î òîì ÷òî ïåðâûé ïîõîä â òóàëåò ïîñëå îïåðàöèè ïðîùå ñîâåðøèòü «îðëîì» è òî ÷òî êèâè ïîìîãàåò ñäåëàòü ñòóë ìÿãêèì, íå æèäêèì, à èìåííî ìÿãêèì.
Àíàëèçû ïåðåä îïåðàöèåé: ÝÊÃ, êðîâü, ìî÷à, ôëþðîãðàôèÿ, êîëîíîñêîïèÿ (àíàëîã ãàñòåðîñêîïèè, òîëüêî ÷åðåç æîïó), ïðîôèëîìåòðèÿ (îöåíêà ñæèìàåìîñòè ñôèíêòåðà, ñèëû ìûøö àíóñà è òä) è ÓÇÈ ðåêòàëüíûì äàò÷èêîì (ýòî ïðîñòî ñåêñ, è âû â ýòîì ñåêñå â ïàññèâíîé ðîëè). Ìíîãèõ ïóãàåò êîëîíîñêîïèÿ — íå áîéòåñü! Íîðìàëüíûé àíàëèç, ãëàâíîå ïîäãîòîâèòüñÿ, ðåêòàëüíûé äàò÷èê ïî ïðîòèâíåå áóäåò! Ïðîñòî íå íàäî ïóòàòü äèàãíîñòè÷åñêóþ è îïåðàòèâíóþ êîëîíîñêîïèþ.
Õóäî-áåäíî âñå àíàëèçû ñäàíû, ñïðàøèâàþò êàêóþ ïàëàòó ÿ æåëàþ: ïëàòíóþ (îò 1 äî 4 ÷åëîâåê) èëè áåñïëàòíóþ (6 ÷åëîâåê). Ïîðåøèë òàê, ÷òî êîãäà ìíå æîïó-òî ïîðâóò, ëó÷øå îêàçàòüñÿ â êðóãó òàêèõ-æå áîëåçíûõ, ÷åì íà åäèíå ñî ñâîåé áîëüþ. Ñêàçàíî-ñäåëàíî, â ÷åòâåðã çàñåëÿþñü ñ óòðà, ïîëîæèëè â áåñïëàòíóþ ïàëàòó (äàæå òåëåê áûë), ñêàçàëè íè÷åãî íå åñòü, òîëüêî ïèòü. À æðàòü-òî îõîòà ê âå÷åðó îñîáåííî! Ïîîáùàëñÿ ñ áðàòüÿìè ïî íåñ÷àñòüþ, âûÿñíèë ó êîãî êàê ïðîøëà îïåðàöèÿ, â öåëîì íè÷åãî íîâîãî íå óçíàë, âñ¸ +/- îæèäàåìî è ó âñåõ âñ¸ èíäèâèäóàëüíî. Íåìíîãî ñìóòèëè ðàçãîâîðû î òîì ÷òî ÿ ìîãó áûòü â ñîçíàíèè íà îïåðàöèè, ÷òî ìåíÿ êðàéíå íå óñòðàèâàëî… âå÷åðîì âûçâàëè âñåõ «íîâîáðàíöåâ» â ïðîöåäóðíûé êàáèíåò. Òàì 2 ò¸òåíüêè â ãîäàõ áûñòðî âñåì îáðèëè ïîÿñíèöû è æîïû íà ñóõóþ îäíîðàçîâûìè áðèòâàìè è âêàòèëè ïî êëèçìî÷êå ñðàçó + äàëè ñ ñîáîé ïî îäíîé íà óòðî, êîíòðîëüíûé òàê ñêàçàòü!
Óòðî ïÿòíèöû íà÷èíàåòñÿ íå ñ êîôå… Êëèçìà ïðèìåðíî íà 350 ìë., òàê åù¸ è ñàì ñåáå-æå å¸ âêîðÿ÷èâàåøü. Ñåãîäíÿ äåíü îïåðàöèè, à çíà÷èò íåëüçÿ íå òîëüêî åñòü, íî è ïèòü… ýòî êîíå÷íî òîò åù¸ Îñâåíöèì. Ãäå-òî ê 13-30 çà ìíîé ïðèåõàëè íà êàòàëêå, ðàçäåëñÿ íèæå ïîÿñà, îäåë ðîáó ìåñòíóþ, ìåíÿ óêðûëè ìîèì-æå îäåÿëîì è ïîêàòèëè ïî êîðèäîðó. Ýòî ðåàëüíî êàê â êèíî, êîãäà ó òåáÿ ïåðåä ãëàçàìè òîëüêî ëþñòðû ïðîíîñÿòñÿ, è ïðèêîëüíî è âîëíóþùå îäíîâðåìåííî… çàêàòèëè â ïðåäîïåðàöèîííûé áëîê, îäåëè øàïêó, êàêèå-òî ìåøêè-áîòèíêè è æä¸ì àíàñòåçèîëîãà, áóäóò êîëîòü ýïèäóðàëêó. Òîæå èíòåðåñíàÿ âåùü ýòà ýïèäóðàëêà, îäèí ìîé çíàêîìûé ïîñëå íå¸ îäíîé íîãè âîîáùå íå ÷óâñòâóåò, ðåàëüíî áû÷êè òóøèòü ìîæåò îá í帅 Íî òóò òàêèõ îïåðàöèé øòóê 20 â äåíü, ïîýòîìó óêîëû ïîñòàâëåíû íà ïîòîê, ë¸ãêîå ïî÷¸ñûâàíèå â ñïèíå è ìíå óæå ñòàâÿò êàòåòåð â ðóêó è ïåðåêëàäûâàþò íà îïåðàöèîííî-ãåíèêîëîãè÷åñêîå êðåñëî èç áäñì ôèëüìîâ, à ÿ ïðîøó êàæäîãî ïðèõîäÿùåãî/óõîäÿùåãî/ïðîõîäÿùåãî ìåíÿ óñûïèòü íà âðåìÿ îïåðàöèè. Âñå õèõèêàþò è ãîâîðÿò ÷òî ÿ íå æèâîòíîå ÷òîáû ìåíÿ óñûïëÿòü (ïåòðîñÿíû áëÿòü).
Ïîëîæèëè, ïðèâÿçàëè îäíó ðóêó, ïðèâÿçàëè âòîðóþ ðóêó, îäåëè ïóëüñîìåòð íà ïàëåö è ÿ ïîòóõ… âî ñíå ÷óâñòâóþ êàê çàì¸ðç îò ïóëüñîìåòðà ïàëåö, øåâåëþ ðóêîé è îòêðûâàþ ãëàçà, êàðòèíà: ÿ íàòóðàëüíî ðàñïÿò, ó ìåíÿ â æîïå êòî-òî êîïîøèòñÿ, çà ýòèì íàáëþäàåò òîëïà èíòåðíîâ, àïïàðàòóðà âèçæèò, ïèùèò è ñïîêîéíåíüêî èãðàåò ðàäèî íà äàëüíåì ïëàíå…. ÿ ãîâîðþ — âûðóáèòå ìåíÿ åù¸ ðàçîê, ìíå îòâå÷àþò íå ïîëîæåíî ìîë, ìû òåáÿ óæå îôèöèàëüíî ïðîêà÷àëè. Ïîñëå îïåðàöèè â æîïó íàáèâàþò òàìïîí ïëîòíûé ñ òðóáî÷êîé äëÿ îòâîäà ãàçîâ. Ýòî äåëàåòñÿ äëÿ òîãî, ÷òîáû íå äàòü ðàçðàñòèñü îò¸êó ïîñëå ïîâðåæäåíèé, âûçâàííûõ îïåðàöèåé. Ìíå óäàëÿëè âñ¸ ýëåêòðîñêàëüïåëåì, ÿ î÷åíü ðàä ÷òî íå ïî ìèëëèãàíó-ìîðãàíó… êîðî÷å ìåíÿ âñåãî òàêîãî âòþíåííîãî ïðèâîëîêëè â ïàëàòó è ïîëîæèëè ñïàòü, è äà! Íèæå ïîÿñà ÿ íè÷åãî íå ÷óâñòâîâàë ÷àñà 3-4 ïîñëå îïåðàöèè è ýòî áûëî ñòðàøíåå âñåãî…
Î÷íóëñÿ ÷àñà ÷åðåç 2 ïîñëå îïåðàöèè, ïîìîùíèöà îïåðèðîâàâøåãî âðà÷à ïðèøëà ìåíÿ ïîäáîäðèòü è ñêàçàòü ÷òî ñî ìíîé âñ¸ íîðì.
Íà÷àëà ïîíåìíîãó îòõîäèòü ýïèäóðàëêà…. áîëü â æîïå íàðàñòàëà, íîãè áûëè åù¸ âàòíûìè, íî óæå íà÷èíàëè ñëóøàòüñÿ, à âîò, èçâèíèòå, ÷ëåí áûë âîîáùå áåñ÷óâñòâåííûì! Ýòî ïóãàëî, õðåí ñ íåé ñ æîïîé, íî ÷òî ÿ áóäó äåëàòü áåç ïèïèñüêè â ñâî¸ì-òî âîçðàñòå??? Îêîëî ñåìè âå÷åðà ïðèøëà áàáóøêà ìåäñåñòðà èç ÷èñëà òåõ êòî íàì æîïû áðèë è ñêàçàëà ÷òî íóæíî âûïèòü âñåì ñâåæåñîïåðèðîâàííûì (íàñ òàêèõ áûëî äâîå â ïàëàòå) ïî 1,5-2 ëèòðà âîäû è «ðàçìî÷èòüñÿ» äî 10 âå÷åðà èíà÷å íàñ æä¸ò ñóïåðïðèç ïîä íàçâàíèåì «êàòåòåð ìî÷åòî÷íèêîâûé».
Íà÷èíàþ ïèòü íå ñïåøà âîäó è ãäå-òî ÷åðåç ÷àñ íà÷èíàþ ÷óâñòâîâàòü ñåáÿ êàê-òî ñòðàííî… ïðèñëóøèâàþñü ê îùóùåíèÿì, ïîòîì ïîäûìàþ îäåÿëî è âèæó ÷òî ÿ ëåæó â ëóæå ñîáñòâåííîãî äåðüìà… îêàçûâàåòñÿ êëèçìà äî êîíöà íå ñðàáîòàëà è æèäêèé ïîíîñ âûòåê ÷åðåç òðóáêó äëÿ îòâîäà ãàçîâ.
À âîò ñåé÷àñ ïðåäñòàâüòå íàñêîëüêî óïàë ìîé ìîðàëüíûé äóõ â òîò ìîìåíò: ÿ ëåæó â ëóæå ñîáñòâåííîãî äåðüìà ñ ïðîîïåðèðîâàííîé æîïîé, êîòîðàÿ ðåàëüíî óæå ñèëüíî áîëèò, ñ áåñ÷óâñòâåííûì ÷ëåíîì, êîòîðûé íèêàê íå ðàçìîðàæèâàåòñÿ è ñ ïåðñïåêòèâîé õàïíóòü êàòåòåð!
Âûçûâàåì ìåäñåñò¸ð, îíè ñïîëàñêèâàþò ìîè îäíîðàçîâûå òðóñû è ïûòàþòñÿ ìíå èõ îáðàòíî îäåòü(áëàãî ñîñåä äàë âçàéìû ÷èñòûå) è ïðèìåíÿþò ÷óäåñíóþ íàíîðàçðàáîòêó 21 âåêà! Îäåâàþò ëàòåêñíóþ õèðóðãè÷åñêóþ ïåð÷àòêó íà òðóáêó äëÿ îòâåäåíèÿ ãàçîâ! ×åðåç ÷àñ ýòà ïåð÷àòêà íà òðóáêå âûãëÿäåëà êàê ïåð÷àòêà íà áàíêå ñ áðàãîé… êîðî÷å êîå êàê óäàëîñü ïîïèñàòü, ìîåìó ñîñåäó ïî ïàëàòå äîñòàëñÿ êàòåòåð, ìíå áûëî åãî æàëêî… íà íî÷ü óêîë òðàìàëà òåì êòî ïîñëå îïåðàöèè è ïðîñòûõ îáåçáîëèâàþùèõ âñåì îñòàëüíûì.
Ïåðâûé äåíü ïîñëå îïåðàöèè.
Áîëü â æîïå åñòü è î÷åíü íåêîìôîðòíî, íî òåðïèìî. Ïðèíåñëè çàâòðàê, íî ñîïåðèðîâàííûì íàêàíóíå äî îñìîòðà âðà÷îì åñòü íåëüçÿ (ñóêà, ó ìåíÿ äëÿ âàñ ïîñûëêà, íî ÿ å¸ âàì íå îòäàì). Çàâòðàê âçÿë è ïðèíûêàë äî òîãî ìîìåíòà êàê ðàçðåøàò, òðåòèé äåíü âîîáùå áåç æðàòâû ïîø¸ë óæå êàê-áý… îñìîòðà æäàë ïî÷òè äî ÷àñó äíÿ, äîñòàëè òàìïîí èç æîïû — ýòî áûë àä, ÿ ðåàëüíî ïî÷òè íà÷àë ðóãàòüñÿ ìàòîì íà âðà÷à! Ñêàçàëè âñ¸ îê — ìîæåøü åñòü, çàâòðà ñ òåáÿ ñòóë, à èíà÷å êëèçìà! ×àñ îò ÷àñó íå ëåã÷å, òî êàòåòåð ìàÿ÷èò â ïåðñïåêòèâå, òî êëèçìà!
Âûøåë ñ îñìîòðà íà ïîäêàøèâàþùèõñÿ íîãàõ è ïîáð¸ë ñðàçó íà ñåñòðèíñêèé ïîñò, âûñëóøàëè, óæàëèëè, ÷åðåç ïîë ÷àñà óæå ìîã áåãàòü âïðèïðûæêó! Íàäî îòäàòü äîëæíîå, îãðàíè÷åíèé â îáåçáîëèâàíèè íå çíàëè, ïî òðåáîâàíèþ êîëîëè âñåãäà! Ñàìè âðà÷è çàïðåùàëè òåðïåòü, ãîâîðèëè åñëè çàáîëåëî — èäè âæàðüñÿ è âñ¸ áóäåò íîðì.
Êîðî÷å âòîðàÿ ïîëîâèíà äíÿ ïðîøëà íà ïîçèòèâå, ò.ê. ìîæíî æðàòü è îáåçáîëèëè!
Äåíü âòîðîé, óòðî.
Ïåðâûé ñòóë ñëó÷èëñÿ â ïîçå îðëà, òðóäíî, ñî ñëåçàìè íà ãëàçàõ, ñ êðîâüþ è äðîæüþ â êîíå÷íîñòÿõ, íî òóò ïîìîã îðãàíèçì ïðèó÷åííûé ê äâóõðàçîâîìó ñòóëó óòðî/âå÷åð. Ïîñëå ñòóëà ñðàçó óæàëèëñÿ, ÷åðåç ïîë ÷àñà êàê ÷åëîâåê!
Äàëåå âñå äíè ïî íàêàòàííîé, ñòóë, îñìîòð, îáåçáîëèâàíèå. Êàæäûé äåíü íà îñìîòðå ó âðà÷à ïðîâåðÿëîñü «÷òî â ÷¸ðíîì ÿùèêå», äëÿ ýòîãî êàæäîìó ïàöèåíòó ñîâàëè ïàëåö â æîïó (òà åù¸ ðàáîòêà ó ýòèõ âðà÷åé). Ñïóñòÿ íåäåëþ ñòàë îáõîäèòüñÿ áåç îáåçáîëèâàþùèõ. Âûïèñàëè ÷åðåç ïîëòîðû íåäåëè (ïûòàëèñü ðàíüøå, íî ÿ ðåøèë âåñü ñðîê îòáûòü). Äîìà ñâå÷è è ìàçè 2 íåäåëè, îñìîòð ó îïåðèðîâàâøåãî âðà÷à ðàç â íåäåëþ. Íà òðåòüåé íåäåëå ïîñëå âûïèñêè ïîâûøåíèå â ðàíãå äî êëàäîèñêàòåëÿ! Òåïåðü ïðèõîäèëîñü ñàìîìó ïèõàòü ñåáå â æîïó óêàçàòåëüíûé ïàëåö íàìàçàííûé ëå÷åáíûì êðåìîì ïî òðåòüþ ôàëàíãó. Ñïðàâèëñÿ è ñ ýòèì, íó à êàê? Çäîðîâûì áûòü õî÷åòñÿ-æå! Áîëåâûå îùóùåíèÿ ïîëíîñòüþ ïðîøëè ïðèìåðíî íà 7 íåäåëå ïîñëå îïåðàöèè. Óäà÷íî â îáùåì âñ¸ ñäåëàë è óñïåë íîâîãîäíèå êîðïîðàòèâû ïîãóëÿòü ñ àëêîãîëåì! Ðåáÿòà, âû íå ïîâåðèòå, íî êîãäà íà íîâîãîäíèõ ïðàçäíèêàõ ÿ âïåðâûå âûòèðàë æîïó áóìàãîé (äî ýòîãî òîëüêî ïîäìûâàë) ó ìåíÿ áûëî îùóùåíèå ÷òî ýòî ÷óæàÿ æîïà… íèêàêèõ øèøåê, áóãîðêîâ è ïðî÷èõ ëèøíèõ çàï÷àñòåé! Ýòî áûë ðåàëüíî êàéô!
Ïðè÷èíû îñòðîãî ðàçâèòèÿ ãåìîðà ëè÷íî ó ñåáÿ âèæó ñîâîêóïíîñòü: ñèëüíî ðâàë æîïó â çàëå, íå ïðàâèëüíî ðàáîòàë ñ âåñàìè, ïàðàëëåëüíî îáèëüíî âîçëèâàë è íåïðàâèëüíî õîäèë â òóàëåò, äà-äà!  òóàëåòå, îêàçûâàåòñÿ âðåäíî òóæèòüñÿ æîïîé, íàäî òóæèòüñÿ æèâîòîì!
Ïîêà ëåæàë ïîëòîðû íåäåëè — òàêèõ ïàññàæèðîâ íàñìîòðåëñÿ…. Åñëè áóäåò èíòåðåñíî — çàïèëþ îòäåëüíûé ðàññêàç íà ýòó òåìó.
Ñåé÷àñ ìíå 31 è ÿ æèâó áåç ãåìîððîÿ â ïðÿìîì ñëûñëå ýòîãî ñëîâà, ÷åãî è âàì æåëàþ! Íå áîëåéòå äðóçüÿ! Àâòîð — myb.
Источник
Геморрой — деликатная, но весьма распространенная проблема у мужчин и женщин. Чаще всего данному заболеванию подвержены люди старше 45 лет, однако сегодня этот диагноз ставится и более молодым людям.
Геморрой не только вызывает неприятные ощущения — он опасен многочисленными осложнениями в виде железодефицитной анемии, тромбозов и ущемления геморроидальных узлов. Поэтому при первых же симптомах заболевания следует обратиться к врачу-проктологу. На ранних стадиях возможно лечение геморроя без операции, но чем более запущена болезнь, тем сложнее будет терапия.
Клиническая картина
Геморрой вызывается застоем крови в венах нижних отделов кишечника. Это «профессиональная» болезнь всех, кто проводит много времени в сидячем положении, например водителей и офисных работников, часами не встающих из-за руля и компьютера. Развитию геморроя также способствуют частые запоры, беременность и роды — одним словом, все состояния, провоцирующие заметное повышение внутрибрюшного давления. В группе риска находятся и люди с лишним весом, и те, кто часто вынужден поднимать тяжести (грузчики, спортсмены).
Как проявляется геморрой? Это зависит от тяжести заболевания. Геморрой развивается постепенно, в течение нескольких лет, и порой заметить его ранние признаки бывает непросто. Проктологи различают 4 стадии развития геморроя.
- Первая стадия. Увеличение геморроидальных узлов, зуд, кровянистые выделения во время дефекации. На первой стадии симптомы могут пропадать и появляться снова.
- Вторая стадия. Те же симптомы, что и на первой стадии, плюс выпадение геморроидальных узлов при опорожнении кишечника или поднятии тяжестей и умеренные кровотечения из заднего прохода.
- Третья стадия. Выпадение узлов даже при небольшом напряжении, которое можно исправить только механически, вправляя их вручную. Более заметные кровянистые выделения, тяжесть, отек ануса.
- Четвертая стадия. Постоянное выпадение геморроидальных узлов, которое практически невозможно исправить, частые кровотечения, боль, воспаление тканей вокруг анального отверстия. Из-за постоянных кровотечений развивается анемия.
Виды геморроя и симптомы проявления
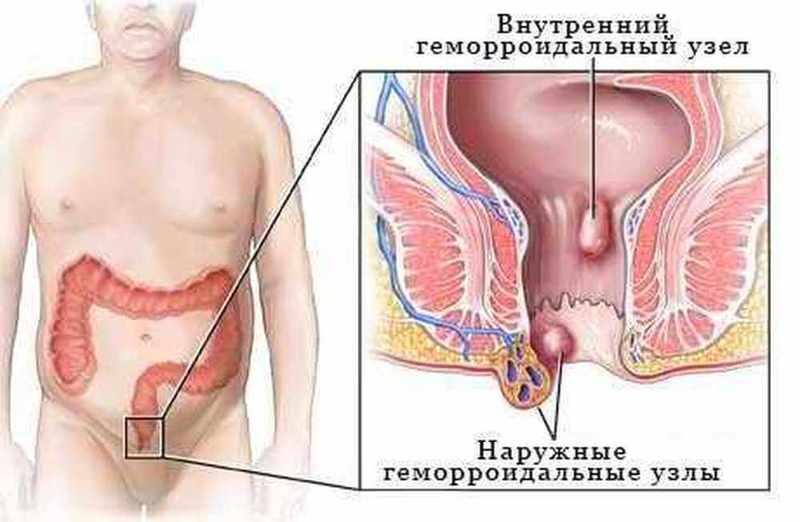
Медицина различает три формы геморроя: внутренний, наружный и комбинированный.
При внутреннем геморрое наблюдается варикозное расширение вен, расположенных в глубине анального канала. Зачастую эта форма проявляется кровотечениями, а при напряжении геморроидальные узлы могут выпадать и ущемляться.
Для наружного геморроя кровотечения не характерны, так как узлы располагаются снаружи прямой кишки, вокруг анального отверстия, и не травмируются при дефекации. Но это не означает, что такой геморрой можно оставлять без лечения: со временем возникает риск появления тромбоза и воспаления наружных геморроидальных узлов. Наружный геморрой проявляется зудом и дискомфортом, а при пальпации можно нащупать небольшие уплотнения вокруг ануса. При тромбозе возникают сильная боль, отек, а порой и повышение температуры. При запущенных стадиях воспалительный процесс может захватывать окружающие ткани вплоть до развития парапроктита (гнойного воспаления).
Комбинированный геморрой — это сочетание двух вышеописанных видов заболевания.
Варианты лечения геморроя
Как вылечить геморрой? Многие надеются, что победить эту болезнь можно без участия врача. Все-таки геморрой — проблема очень деликатная, и люди нередко стесняются обращаться за помощью, надеясь на народные методы. Но пока больной пробует на себе «бабушкины» средства, он теряет время, и зачастую отчаявшиеся люди приходят в больницу слишком поздно, когда болезнь запущена и другого варианта, кроме оперативного лечения, нет.
Лечение геморроя без операции возможно только на ранних стадиях заболевания. При первых же признаках нужно записаться на консультацию к проктологу. Если болезнь только началась, врач, скорее всего, назначит лечение медикаментами.
Медикаментозное лечение геморроя
На ранних стадиях заболевания для лечения применяются комбинации обезболивающих, противовоспалительных, тромболитических, кровеостанавливающих и флеботонических средств.
Патогенетическая терапия
Это лечение направлено на нормализацию пищеварения и устранение запоров. Назначаются диета и ферментные препараты, нормализующие деятельность желудочно-кишечного тракта.
Тонусоповышающая терапия
Для улучшения венозного тонуса прописывают флеботонические средства, например на основе троксевазина[1], трибенозида[2] и других веществ.
Симптоматическая терапия
Боль при геморрое приносит немало страданий, поэтому в схему лечения часто входят обезболивающие препараты. Для снятия болевого синдрома применяют анальгетики в сочетании с противовоспалительными препаратами.
Антитромбозная терапия
Тромбоз геморроидальных узлов требует лечения антикоагулянтами, такими как гепариновая мазь. В острой стадии заболевания, при воспалении узлов, применяют терапию комбинированными препаратами, содержащими противовоспалительный, тромболитический и обезболивающий компоненты. Если воспаление распространилось на прилегающие ткани, прописывают водорастворимую противовоспалительную мазь, например «Левосин»[3] или «Левомеколь»[4].
Простые способы профилактики геморроя:
- съедать минимум 300 г фруктов и овощей в день;
- выпивать не менее 8 стаканов воды в день;
- увеличить ежедневную физическую активность;
- регулярно опорожнять кишечник;
- избавиться от лишнего веса.
Хирургическое лечение геморроя
Еще 20 лет назад хирургическое вмешательство было основной процедурой в терапии геморроя, однако в наши дни оперативное лечение показано лишь при запущенных формах заболевания. Следует отметить, что и техника таких операций сильно изменилась: теперь оперативное лечение геморроя проводится малоинвазивным способом. Современная медицина предлагает несколько вариантов избавления от этого заболевания.
Инфракрасная фотокоагуляция
Воздействие на узел высокой температурой, создаваемой термокоагулятором. Рабочая часть аппарата прикладывается к геморроидальному узлу на одну–две секунды, в результате чего происходит микроожог, и узел, лишенный кровоснабжения, со временем отмирает. Реабилитационный период занимает примерно один день.
Склеротерапия
Эта процедура применяется на ранних стадиях геморроя. В узел инъекционно вводится склерозирующее вещество, после чего он со временем атрофируется.
Лигирование латексными кольцами
Эта процедура была разработана давно, однако малая травматичность делает ее популярной и в наши дни. На основание узла при помощи специального прибора надевается очень тугое латексное кольцо, которое блокирует кровоснабжение узла, вследствие чего он через семь–десять дней отмирает и отторгается.
Трансанальная дезартеризация геморроидальных артерий под допплер-контролем
Современная процедура, в основе которой лежит снижение притока крови к геморроидальному узлу. При помощи ультразвука врач находит конечные ветви артерий, питающих геморроидальные узлы, и перевязывает их, после чего узлы постепенно атрофируются. У процедуры есть много модификаций, позволяющих назначать ее даже на четвертой стадии болезни. Реабилитационный период занимает один–два дня.
Электрокоагуляция
Еще одна распространенная малоинвазивная процедура, применяемая на ранних стадиях геморроя. Прибор для электрокоагуляции представляет собой пинцет из двух электродов. Основание узла зажимается между ними, после чего на электроды подается переменный ток, вызывающий денатурацию тканей основания узла.
Лазерная коагуляция
Эта процедура считается еще менее травматичной и болезненной, чем другие виды коагуляции. Сфокусированный лазерный луч срезает наружный узел у основания, а внутренние узлы выжигает изнутри. На их месте образуется соединительная ткань. После лазерной коагуляции не остается рубцов.
Народная медицина и лечение геморроя
При геморрое ни в коем случае нельзя заниматься самолечением, а применение любых народных средств обязательно должно быть согласовано с врачом-проктологом. Народная медицина не может быть основой терапии, она лишь дополнение к курсу лечения.
Определенную пользу могут принести отвары трав с противовоспалительными и кровеостанавливающими свойствами — почечуйной травы, тысячелистника, крапивы. Многие растения обладают способностью укреплять сосуды. К таким растительным венотонизирующим средствам относятся конский каштан и шиповник, которые следует принимать в виде настоев.
Облегчить боль и кровоточивость при наружном геморрое помогут пятиминутные прохладные ванны или теплые ванны с отварами таких трав, как календула, шалфей или ромашка: они снимают воспаление.
Стоимость лечения геморроя
Многих интересует, как вылечить геморрой навсегда, не потратив слишком много денег. Народные средства очень дешевы, однако они не решают проблему окончательно. Чтобы избавиться от этой болезни, нужно пройти медикаментозный курс лечения геморроя или же сделать операцию, если таблетки и мази уже не могут помочь.
Стоимость лечения зависит от стадии заболевания, выбранных процедур и, конечно, ценовой политики клиники. Первичная консультация врача-проктолога, с которой начинается любое лечение, обойдется примерно в 1500–5000 рублей, повторные приемы стоят меньше. Медикаментозное лечение обычно относительно недорогое — 5000–10 000 рублей в зависимости от стадии заболевания и наличия осложнений.
Оперативное лечение дороже — это еще один повод не затягивать с визитом к врачу. Стандартная геморроидэктомия обойдется примерно в 40 000–50 000 рублей, трансанальная дезартеризация геморроидальных артерий — от 45 000 рублей, лигирование или склерозирование одного геморроидального узла — от 5 000 рублей.
Источник