Трахеит клиника диагностика лечение
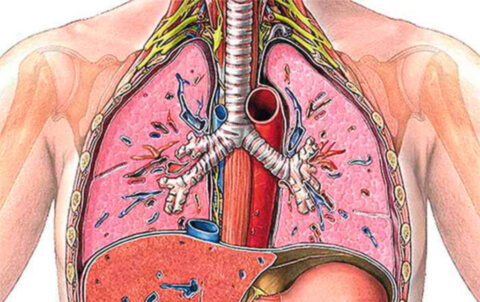

Трахеит — воспалительное заболевание трахеи, чаще инфекционного характера. Трахеит сопровождается приступообразным кашлем сухого характера или с выделением густой слизистой или слизисто-гнойной мокроты, а также болевыми ощущениями за грудиной во время и после кашля. Диагностика трахеита включает клинический анализ крови, ларинготрахеоскопию, бактериологическое исследование мокроты и мазков из зева, рентгенографию легких, консультацию фтизиатра, аллерголога, пульмонолога. Лечение проводится этиотропными препаратами (антибактериальными, противовирусными, антиаллергическими), муколитиками, отхаркивающими или противокашлевыми средствами, методами физиотерапевтического воздействия.
Общие сведения
Как самостоятельное заболевание трахеит встречается достаточно редко. В большинстве случаев наблюдается сочетанное поражение дыхательных путей с развитием ларинготрахеита или трахеобронхита. Кроме того, трахеиту часто предшествует или сопутствует ринит и фарингит. Трахеит аллергической природы обычно развивается совместно с аллергическим конъюнктивитом и аллергическим ринитом.
Причины возникновения трахеита
Трахеит инфекционного генеза возникает при попадании в организм находящихся во вдыхаемом воздухе вирусов или бактерий. Поскольку большинство возбудителей инфекций дыхательных путей нестойки во внешней среде, заражение может произойти лишь при непосредственном контакте с больным. Возможно развитие трахеита на фоне гриппа, парагриппа, краснухи, кори, скарлатины, ветряной оспы. Бактериальный трахеит могут вызывать пневмококки, стафилококки, палочка инфлюэнцы, стрептококки. Однако чаще всего бактериальный трахеит возникает при активации патогенных свойств находящейся в дыхательных путях условно-патогенной флоры.
К факторам, способствующим развитию трахеита, относятся: запыленность вдыхаемого воздуха, табачный дым, неблагоприятные климатические условия: слишком жаркий или холодный, влажный или сухой воздух. В норме вдыхаемый воздух вначале проходит через нос, где он согревается и увлажняется. В полости носа оседают крупные частицы пыли, которые затем удаляются из организма под действием ресничек эпителия слизистой или в процессе чиханья. Нарушение этого механизма происходит при заболеваниях, приводящих к затруднению носового дыхания: рините, синусите, атрезии хоан, аденоидах, опухоли или инородном теле носа, искривлении носовой перегородки. В результате вдыхаемый воздух сразу поступает в гортань и трахею и может вызвать их переохлаждение или раздражение, провоцирующие развитие трахеита.
Благоприятствует возникновению инфекционного трахеита ослабленное состояние макроорганизма, что может наблюдаться при наличие хронических инфекционных очагов (тонзиллит, пародонтит, гайморит, хронический отит, аденоиды), иммунодефицитных состояний (ВИЧ-инфекция, последствия лучевой или химиотерапии), хронических инфекций (туберкулез, сифилис) и соматических заболеваний (хронический гепатит, цирроз печени, язвенная болезнь желудка, ИБС, сердечная недостаточность, ревматизм, хроническая почечная недостаточность, сахарный диабет).
Трахеит аллергического генеза представляет собой аллергическую реакцию, развивающуюся в ответ на вдыхание различных аллергенов: домашней, производственной или библиотечной пыли, пыльцы растений, микрочастиц шерсти животных, химических соединений, содержащихся в воздухе производственных помещений химической, фармацевтической и парфюмерной промышленности. Аллергический трахеит может возникать на фоне инфекционного, являясь при этом результатом аллергической реакции на микробные антигены. В таких случаях трахеит носит название инфекционно-аллергический.
Классификация трахеита
В клинической отоларингологии выделяют инфекционный, аллергический и инфекционно-аллергический трахеит. В свою очередь инфекционный трахеит делят на бактериальный, вирусный и бактериально-вирусный (смешанный).
По характеру течения трахеит классифицируют на острый и хронический. Острый трахеит возникает внезапно и имеет небольшую длительность (в среднем 2 недели). При его переходе в хроническую форму наблюдаются периодические обострения, которые чередуются с периодами ремиссии. Хронический трахеит приводит к морфологическим изменениям слизистой трахеи, которые могут носить гипертрофический или атрофический характер.
Симптомы трахеита
Основным симптомом трахеита является кашель. В начале своего появления он носит сухой характер, затем наблюдается выделение густой слизистой мокроты. Для трахеита типично приступообразное возникновение мучительного кашля после глубокого вдоха, во время крика, плача или смеха. Приступ кашля сопровождается болевыми ощущениями за грудиной и заканчивается отделением небольшого количества мокроты. Боль за грудиной может сохраняться некоторое время после кашля. Через несколько дней от начала трахеита количество мокроты увеличивается, ее консистенция становится более жидкой. При бактериальном или вирусно-бактериальном трахеите мокрота зачастую приобретает гнойный характер.
В начале заболевания трахеитом может происходить подъем температуры тела до фебрильных цифр, однако чаще наблюдается субфебрилитет. Характерно незначительное повышение температуры к вечеру, отмечается чувство усталости к концу дня. Симптомы интоксикации не выражены. Но изматывающий упорный кашель доставляет больному значительный дискомфорт, провоцируя появление раздражительности, головных болей и расстройств сна.
При наличие сопутствующего трахеиту фарингита или ларингита пациенты предъявляют жалобы на жжение, першение, сухость, щекотание и другие неприятные ощущения в горле. Возможно увеличение шейных лимфатических узлов из-за развития в них реактивного лимфаденита. Перкуссия и аускультация легких у больных трахеитом может не выявлять никаких патологических отклонений. В отдельных случаях наблюдаются диффузные сухие хрипы, выслушивающиеся обычно в области бифуркации трахеи.
У пациентов с хроническим трахеитом кашель носит постоянный характер. Усиление кашля наблюдается ночью и после сна, в течение дня кашель может практически отсутствовать. При гипертрофической форме хронического трахеита кашель сопровождается выделением мокроты, при атрофической — отмечается сухой приступообразный кашель, обусловленный раздражением слизистой трахеи скопившимися на ней корками. Обострение хронического трахеита характеризуются усилением кашля, неоднократными приступами изматывающего кашля, происходящими в течение дня, субфебрилитетом.
При аллергическом трахеите резко выражены неприятные ощущения за грудиной и в области глотки. Кашель приступообразный упорный и мучительный, сопровождается интенсивной болью за грудиной. На высоте приступа кашля у детей может наблюдаться рвота. При перкуссии и аускультации легких патологические изменения часто отсутствуют. Как правило, аллергическому трахеиту сопутствуют симптомы аллергического ринита, возможен аллергический кератит и конъюнктивит.
Осложнения трахеита
При трахеите инфекционной этиологии распространение воспалительного процесса ниже по дыхательным путям приводит к возникновению бронхо-легочных осложнений: бронхита и пневмонии. Чаще наблюдается трахеобронхит и бронхопневмония. О вовлечении в инфекционный процесс бронхиального дерева свидетельствует более высокая температура тела, усиление кашля, появление в легких жесткого дыхания, диффузных сухих и влажных крупно- и среднепузырчатых хрипов. При развитии пневмонии отмечается ухудшение общего состояния больного трахеитом и усугубление симптомов интоксикации, возможно появление болей в грудной клетке во время кашля и дыхания. В легких перкуторно может определяется локальное притупление звука, в ходе аускультации выслушивается ослабленное дыхание, крепитация, влажные мелкопузырчатые хрипы.
Постоянный воспалительный процесс и морфологические изменения слизистой при хроническом трахеите могут стать причиной появления эндотрахеальных новообразований как доброкачественного, так и злокачественного характера. Под продолжительным воздействием аллергенов аллергический трахеит может осложниться развитием аллергического бронхита и его переходом в бронхиальную астму, сопровождающуюся одышкой с затрудненным выдохом и приступами удушья.
Диагностика трахеита
Как правило, пациенты с трахеитом обращаются к терапевту. Однако для уточнения диагноза и характера воспалительных изменений (особенно при хроническом трахеите) необходима консультация отоларинголога. Пациенту также назначают клинический анализ крови, ларинготрахеоскопию, взятие мазков из зева и носа с их последующим бактериологическим исследование, бакпосев мокроты и ее анализ на КУБ.
Наличие в анамнезе пациента указаний на аллергические заболевания (поллиноз, экзему, атопический дерматит, аллергический дерматит) говорит о возможной аллергической природе трахеита. Определить характер трахеита позволяет клинический анализ крови. При трахеите инфекционного генеза в общем анализе крови отмечаются воспалительные изменения (лейкоцитоз, ускорение СОЭ), при аллергическом трахеите воспалительная реакция крови выражена незначительно, отмечается повышенное количество эозинофилов. Для окончательного исключения или подтверждения аллергического трахеита необходима консультация аллерголога и проведение аллергологических проб.
Ларинготрахеоскопия при остром трахеите выявляет гиперемию и отечность слизистой трахеи, в некоторых случаях (например, при гриппе) петехиальные кровоизлияния. Картина гипертрофического хронического трахеита включает цианотичную окраску слизистой и ее значительное утолщение, по причине которого граница между отдельными кольцами трахеи не визуализируется. Атрофическая форма хронического трахеита характеризуется бледно-розовой окраской, сухостью и истончением слизистой, наличием на стенках трахеи обильных корок.
При подозрении на туберкулез пациента направляют к фтизиатру, при развитии бронхо-легочных осложнений — к пульмонологу. Дополнительно проводят риноскопию, фарингоскопию, рентгенографию легких и околоносовых пазух. Трахеит необходимо дифференцировать от бронхита, коклюша, ложного крупа, дифтерии, туберкулеза, рака легких, инородного тела гортани и трахеи.
Лечение трахеита
В первую очередь проводится этиотропная терапия трахеита. При бактериальном трахеите применяются антибиотики (амоксициллин, цефтриоксон, азитромицин), при вирусном — противовирусные средства (протефлазид, умифеновир, препараты интерферона), при аллергическом — противоаллергические препараты (лоратадин, дезолоратадин, хифенадин). Применяются отхаркивающие средства (корень алтея, мать-и-мачеха, термопсис) и муколитики (ацетилцестеин, бромгексин). При мучительном сухом кашле возможно назначение противокашлевых препаратов. Пациентам с хроническим трахеитом дополнительно показана иммунокоррегирующая терапия.
Хорошо зарекомендовала себя при трахеите ингаляционная терапия (щелочные и масляные ингаляции), введение в дыхательные пути лекарственных растворов при помощи нейбулайзера, спелиотерапия. Из физиотерапевтических средств применяется УВЧ и электрофорез на область трахеи, массаж и рефлексотерапия.
Источник
Заболевание которое характеризуется воспалением слизистой оболочки трахеи.
Оно может развиваться как отдельно, так и как осложнение других заболеваний дыхательных путей: ринита, фарингита или ларингита.
Так же, как и другие респираторные инфекции, трахеит чаще всего возникает в холодное время года.
В зависимости от причины воспаления следует выделять
- инфекционный трахеит – случай, когда воспаление вызвано бактериями, вирусами или грибковым поражением трахеи;
- аллергический трахеит – воспаление слизистой, как результат аллергической реакции на различные респираторные аллергены (пыль, пыльца, шерсть животных).
В зависимости от вида возбудителя и характера воспаления, течение трахеита может быть как острым, так и хроническим.
Есть ряд причин, которые усугубляют общее состояние организма и опосредственно влияют на развитие трахеита
- переохлаждение ведет к сосудистому спазму, из-за которого нарушается кровоснабжение трахеи;
- снижение иммунитета, которое может возникнуть из-за тяжелых заболеваний, физических стрессов, истощающих диет, алкоголизма и т.п.;
- аллергия, которая является неадекватным иммунным ответом, может привести к воспалению слизистых дыхательных путей;
- курение, как и любой другой раздражающий фактор (дым, химические испарения, профессиональные вредности).
Симптомы острого трахеита
- Грубый, лающий кашель. Вначале сухой, затем кашель становится влажным, с отделением мокроты.
- Боли, неприятные ощущения за грудиной.
- Общее нарушение самочувствия: слабость, головная боль, сонливость, повышение температуры тела.
- Симптомы, которые являются проявлением сопутствующих трахеиту заболеваний – заложенность носа, боли в горле, насморк и пр.
При бактериальной инфекции характерным проявлением будет мокрота желтоватого или зеленоватого оттенка. При аллергическом трахеите не характерно повышение температуры тела и прочие проявления интоксикации.
Диагностика
Диагностика трахеита, как правило, не составляет труда: после осмотра и аускультации с помощью стетоскопа, врач сможет определить уровень поражения дыхательных путей и возможного возбудителя.
Методы исследования, применяемые для диагностики трахеита
Общий анализ крови.Рентгенография органов грудной клетки.Эндоскопические методы исследования, такие как ларингоскопия и трахеобронхоскопия.Бактериологическое исследование мокроты.
Если врач подозревает аллергическую природу заболевания, то обязательным методом диагностики будет проведение аллергопроб.
Лечение
В лечении трахеита применяются препараты, выбор которых зависит от вида инфекции и варианта течения болезни:
- Антибиотики
- Противовирусные препараты
- Противогрибковые средства
- Десенсибилизирующие препараты, в том числе ингаляционные гормональные средства
- Отхаркивающие, муколитики и прочие
Широко применяются народные средства, такие как ножные ванночки, постановка горчичников и прочие. Важно знать, что такие процедуры подходят только для лечения легкого вирусного или бактериального трахеита, поэтому перед проведением подобных процедур обязательна консультация врача.
Профилактика Профилактика
Профилактикой развития трахеита являются общеукрепляющие процедуры, исключение провоцирующих факторов, таких как табачный дым или производственная пыль, а также своевременное лечение болезней верхних дыхательных путей.
Подпишись на канал и всегда будешь в курсе о твоем здоровье
и узнаешь как себя лечить: твой личный доктор!
Источник
Трахеит — воспаление слизистой оболочки трахеи — хрящевой трубки, по которой воздух проходит из гортани в бронхи. Заболевание может развиваться как у взрослых, так и у детей любых возрастов.
Трахеит характеризуется першением в горле и сухим кашлем по ночам и в утреннее время. Часто также наблюдаются неприятные ощущения в груди.
Виды трахеита
Трахеит может быть острым и хроническим. Острый развивается и протекает быстро и хорошо поддается лечению. При правильно подобранной терапии полностью избавиться от заболевания возможно примерно за 2-3 недели.
Хронический трахеит имеет вялое и долгое течение (у некоторых пациентов на протяжении всей жизни), с обострениями и ремиссиями. Бывает двух видов:
- Атрофический — при этой разновидности трахеита слизистая оболочка истончается. На поверхности трахеи образуются корочки. Пациента мучает сухой кашель.
- Гипертрофический — слизистая оболочка трахеи утолщается. У пациента наблюдается кашель с мокротой.
Причины развития трахеита
Главной причиной острого трахеита является вирусная, реже бактериальная инфекция. Однако само по себе наличие вирусной (или другой) инфекции далеко не всегда приводит именно к этому заболеванию. На развитие трахеита огромное влияние оказывают сопутствующие факторы:
- вдыхание сухого, горячего или холодного воздуха;
- курение;
- поражение дыхательных путей токсичными веществами (при работе на вредном производстве);
- воспалительные процессы в носоглотке или носовой полости;
- заболевания сердечно-сосудистой системы;
- регулярное переохлаждение;
- механические травмы слизистой оболочки трахеи;
- аллергия;
- дыхание ртом (при заложенности носа различной этиологии);
- хронические болезни дыхательных путей;
- злоупотребление алкоголем.
К группе риска относятся люди, работающие в горячих цехах, шахтах, на химических и нефтеперерабатывающих производствах, фермах.
Трахеит часто сопутствует бронхиту, риниту, ларингиту, фарингиту. Реже может развиваться как отдельное заболевание.
Хронический трахеит возникает вследствие недолеченной острой формы заболевания, поэтому очень важно своевременное начало лечения болезни.
Симптомы трахеита
Один из главных симптомов воспаления слизистой оболочки трахеи — кашель. Он имеет особый характер:
- возникает приступами;
- чаще всего проявляется по ночам или утрам;
- усиливается при разговоре, резких вдохах, смехе, перепадах температуры воздуха, резких запахах, вдыхании дыма.
Кашель сначала сухой, но через один или два дня начинает сопровождаться мокротой.
Также при трахеите наблюдаются следующие симптомы:
- боль в груди (при кашле);
- першение, болезненные ощущения в горле;
- охриплость голоса;
- общее недомогание;
- повышение температуры тела до 37-38 градусов.
Диагностика трахеита
Врач собирает анамнез, выслушивает жалобы пациента, проводит общий осмотр, исследуя гортань с помощью ларингоскопа и прослушивая легкие больного. Также назначается общий анализ крови. На основании полученной информации ставится диагноз. Если этих сведений недостаточно, могут быть назначены:
- анализ мокроты для выявления возбудителя инфекции;
- спирография — исследование проходимости дыхательных путей, необходимо для исключения хронической обструктивной болезни легких и бронхиальной астмы;
- рентген грудной клетки (чтобы исключить воспаление легких).
Лечение трахеита

Лечение неосложненного трахеита осуществляется амбулаторно, при осложнениях может возникнуть необходимость в госпитализации. Также в больницу могут поместить пожилых или ослабленных пациентов во избежание развития осложнений в виде воспаления легких и бронхита.
Лечение острого трахеита:
- Устранение причины развития патологии. Если заболевание возникло из-за вирусной инфекции, назначаются противовирусные средства и иммуностимуляторы. При наличии аллергии необходимы антигистаминные препараты. Бактериальную инфекцию лечат антибиотиками.
- Коррекция хронических заболеваний, спровоцировавших развитие трахеита.
- Лечение кашля. При сухом кашле назначают средства, позволяющие сократить количество приступов. При наличии мокроты необходимы отхаркивающие препараты.
- Облегчение состояния. Назначается поддерживающая терапия. Она подразумевает использование лекарственных средств растительного происхождения. Также показано проведение ингаляций (только после консультации с врачом).
- Физиотерапевтические процедуры. Их можно проводить только в том случае, если у больного трахеитом нет лихорадки.
В период лечения пациенту рекомендуется обильное теплое питье (морсы, отвары и настои липового цвета, шиповника, малины). Питаться необходимо пищей, содержащей большое количество витаминов и минеральных веществ. Комнату, в которой находится пациент, нужно регулярно проветривать. Больного следует оградить от воздействия табачного и другого дыма, пыли, резких запахов. Желательно отказаться от использования бытовой химии и парфюмерии.
Хронический трахеит лечат примерно так же, как и острый: с применением противовирусных средств или антибиотиков, ингаляций, отхаркивающих средств.
Лечение трахеита может потребовать участия пульмонолога и аллерголога.
Профилактика трахеита
Чтобы избежать заболевания трахеитом, необходимо проводить общую профилактику ОРЗ. К превентивным мерам относятся закаливание, правильное питание, регулярная физическая активность. Важно отказаться от вредных привычек (курения и употребления алкоголя). Своевременное лечение любых инфекционных заболеваний также позволит предотвратить трахеит.
Источник

