Покажет ли флюорографи¤ трахеит
Здравствуйте! С наступившими праздниками! Перед Новым Годом за полторы недели заболела почти вся наша семья. Я заболел за дней 5 до Нового Года. Был не большой вирус, который успешно вылечился к окончанию праздников. Мама же так и продолжала болеть. Я чувствовал себя здоровым. И накануне вечером, как обычно, позанимался спортом (подкачался). В этот период было очень холодно, на улице больше 20 гр. В понедельник 9 января пошел на работу и причем в теплой кофте под горло и через несколько часов почувствовал резкий неожиданный кашель. Думал пройдет. Пил теплую воду на работе, но он периодически возникал. Пришел домой. Вечером температура была 36.7. Я уже на всякий случай успел выпить кагоцел. На утро вторника меня знобило и температура оказалось 39. Я ее сбивал парацетамолом. Вызвал врачей. Пришли молодые ребята и сказали, что это просто вирус, и нужно дальше принимать кагоцел, полоскать, чем всегда я полоскал — ромашкой, пить много воды, снижать температуру, начиная от 38 и лежачий режим эти 4 дня лечения кагоцелом. А также гексорал пописали. Я еще на всякий случай пил АЦЦ каждый день. Температура спадала с каждым днем, на 2-ой день — 38 с появлением небольшого насморка и была еле отходящая желтого или ржавого цвета мокрота. Был кашель, небольшие выделения из носа, закладывало и откладывалало нос. Несколько ночей было тяжело спать из-за заложенного носа. Я впрыскивал ринофлуимуцил. Оксолиновой мазь глубоко мазал ватной палочкой. В пятницу с утра температура была 36.6 потом через час начала подниматься до 37.2. Кашля практически не было и выделений из носа. В субботу с утра температура 36.6 и нос дышал идеально. Кашля уже практически не было и какое-то время его долго не было. Потом неожиданно он появился, но уже с мокротой. Потом, снова никаких проявлений кашля. Температура поднималась до 36.8. но ощущения были нездоровые. Кроме одного раза с утра на 2-й день, когда мокрота была желтой или ржавой, она была обычного прозрачного цвета. Днем меня посещали ощущения, что у меня что-о не то с легкими. А ночью не смог уснуть сначала из-за временных, возникающих в не определенное время болевых ощущений в передней части грудной клетки и после ощущения жжения сзади под лопатками. Было предположение, что мог сжечь легкие случайно вдохнуть воздух на 20-градусном морозе. Потом незаметно уснул. Сегодня с утра никаких болей, но потом, когда начало просыпаться тело чувствовать нечастые попеременные болевые ощущения в грудной клетке, о спереди, то под лопатками. Они незаметны, т.к. редко происходят, но происходят. И мокрота продолжает выходить с кашлем, но опять не часто. Откуда-то она берется. Температура также 36.6 с утра, а вечером 36.8. И состояние усталое нездоровое, голова тяжеловатая. У меня были подозрения на бронхит, но при бронхите, как сейчас у моей мамы тяжелое осипшее дыхание. А у меня чистое. Смотрел на симптомы пневмонии, но там тоже отдышка и тяжело дышать. У меня нет отдышки. Я могу дышать полной грудь и легко. Правда, при этом болевые ощущения в области грудной клетки меня периодами посещают. Чего раньше никогда не было. Думал на пневматоракс, но я бы его сразу почувствовал, т.к. у меня буллезная болезнь и был 1 пневматоракс справа и 2 слева. Слева в 2007 г. удаляли большую буллу с левого легкого (был еще послеоперационный гидроторакс, который не сразу выявили). Есть подозрения на фарингит, т.к. он у меня хронический, также как и тонзиллит и теперь уже ларингит. Но, это верхний дыхательные пути. Завтра схожу к лору и узнаю, что у меня с горлом. Сегодня был у дежурного терапевта. Он меня послушал, легки чистые, нет никаких хрипов, горло не особо красное. Назначил на завтра флюорографию. Посмотрим, что она покажет. Может у меня трахеит, но покажет ли это флюорография. Возможно ли существование пневмонии или бронхита или трахеита в организме, но на снимке этого не будет? И как тогда выявлять?
Источник
Трахеей называют дыхательное горло, покрытое изнутри слизистой оболочкой. Значение этого органа переоценить невозможно, поэтому любые заболевания трахеи требуют срочного лечения. Одним из видов диагностики является рентгенография трахеи.
Рентгенологическое исследование заболеваний трахеи
Рентген трахеи – это эффективный и доступный способ выявления разных заболеваний. Рентгенологическое исследование трахеи бывает обзорным и прицельным. Прицельное отличается от обзорного тем, что для него применяется специальное оборудование для детального рассмотрения отдельного органа. Для лучшей визуализации рентген проводят в прямой и боковой проекциях. На данный момент рентген дыхательных органов с контрастом практически вытеснен компьютерной томографией, однако из-за доступности контрастный рентген продолжает пользоваться спросом.
Зачем проводят рентген трахеи?
Рентген трахеи – один из диагностических методов, с помощью которых можно подтвердить или опровергнуть предполагаемый диагноз. Назначают рентгенологическое исследование трахеи при возникающих сложностях с дыханием, болевом синдроме в области гортани, при изменениях голоса и неприятных ощущения (стянутость кожи в области шеи, «ком» в горле и ощущение присутствия инородного предмета в пищеводе). Однако стоит знать, что большая часть проблем, вызывающих странные ощущения в горле, доступна для визуального осмотра врачом и не нуждается в радиологических методах исследования. Поэтому проводить рентген рекомендуется только по назначению врача. Также рентген трахеи может быть назначен при увеличенных лимфоузлах шеи и щитовидной железе. Реже исследование проводится при попадании в трахею инородного предмета.
Какие болезни видны на рентгене?
Все зависит от вида рентгена. На обычном рентгене трахеи видно смещение органа, а также сужение его просвета или искривление, признаки распространения метастаз. При контрастированном рентгене можно оценить состояние и структуру слизистых оболочек, что позволяет выявить свищи и другие воспалительные заболевания в полости дыхательного горла, а также доброкачественные и злокачественные опухоли трахеи и близко расположенных органов.
Как подготовиться к процедуре?
Подготовка к процедуре в большинстве случаев не нужна. Однако если речь идет о рентгене трахеи и пищевода, потребуется отказаться от еды за 3-4 часа до исследования. Рентгенография с контрастом потребует предварительного ввода контрастирующего вещества. В данном случае необходимо убедиться, что оно не вызовет аллергической реакции у пациента.
Как проводится обследование?
Рентген трахеи проводится в кабинетах рентгенологической диагностики. Для исследования горла потребуется лечь набок и приложить к шее специальную пленку. Обычно это делает врач, фиксируя пациента в положении, позволяющем сделать хорошие снимки. Во время обследования пациента просят задержать дыхание. Через несколько секунд пациент может встать и, забрав проявленный снимок, отправляться домой.
Рентгенография трахеи с контрастированием
Для того чтобы обеспечить лучшую видимость органа на снимке, в его просвет вводят контрастное вещество, которое задерживает рентгеновские лучи. Для рентгенографии трахеи потребуется выпить контрастное вещество на основе сульфата бария или йода. Через некоторое время можно начинать обследование обычным способом.
Рентгенография трахеи с функциональными пробами
Рентген трахеи с функциональными пробами делается несколько дольше, чем обычный, поскольку нацелен на получение снимков с разных ракурсов, при разном состоянии органа. Обеспечивает необходимое состояние органа пациент, выполняя указания врача. При рентгеноскопии трахеи с контрастированием пищевода врач-рентгенолог попросит пациента дышать и задерживать дыхание, сравнивая состояние органа в покое и во время функционирования. Рентген трахеи с функциональными пробами позволяет определить состояние органа при выполнении им прямых функций, что значительно упрощает диагностику.
Расшифровка результатов
Расшифровкой результата занимается врач-рентгенолог, который фиксирует увиденное в заключении. При рентгенографии заключение дополняется фотографиями, рентгеноскопия дает представление о том, что увидел врач в режиме реального времени на мониторе. Суженный просвет трахеи может свидетельствовать о врожденной гипоплазии хряща, трахеостенозе. Опухоли на рентгене видны как увеличения частей органа и деформации просвета в местах их расположения. При смещении трахеи необходимо найти причину, которая обычно кроется в близко расположенном органе. На контрастном рентгене трахеи можно увидеть опухоли и воспаленные узлы.
Противопоказания для проведения
Безусловным противопоказанием к исследованию является беременность на любом сроке, поскольку доза радиации, получаемая при рентгене трахеи человека, существенная. Не рекомендуется этот вид диагностики детям до 15 лет, а также пациентам в тяжелом состоянии. Рентгенография трахеи с контрастированием противопоказана тем, у кого наблюдается аллергическая реакция на йод или другое контрастирующее вещество.
Преимущества и недостатки процедуры
Рентгеноскопия позволяет увидеть в реальном времени функционирование органа, но в данном случае приходится полностью полагаться на квалификацию врача, проводящего процедуру. Доза облучения при рентгеноскопии выше из-за того, что пациенту приходится длительное время находиться под прицелом рентгенологической установки. Основным преимуществом рентгенографии трахеи является невысокая себестоимость, по сравнению с другими методами исследования, а также оперативность: фактически, трахея фотографируется, и на это требуется всего несколько секунд.
Тем не менее, не стоит забывать о том, что показывает рентген трахеи не так много, чтобы делать его без рекомендации врача. Это один из методов диагностики с относительно высоким уровнем радиационной нагрузки. Из этих соображений он не применим к беременным женщинам и детям. Низкая информативность стандартного исследования делает его все менее популярным, по сравнению с КТ. Поэтому при обнаружении проблем врач обычно назначает дополнительное исследование трахеи с помощью более современного метода диагностики.
Источник
Рентген – это исследование внутренних структур всевозможных объектов, при котором изображение проецируется при помощи рентгеновских лучей на специфическую пленку, или бумагу. Во время прохождения сквозь эти объекты лучи поглощаются, и степень их ослабления запечатлеется на восприимчивом материале. На пленке отображается результирующее, или суммирующее изображение тех тканей, сквозь которые они прошли. Рентгенография относится к классу неинвазивных исследований, то есть проникновения через естественные барьеры внутрь организма не происходит.

Рентгенография используется в диагностике различных патологий
Применение этого метода исследования в медицине дает возможность оценить такие параметры органов:
- Форму.
- Размер.
- Положение.
- Тонус.
- Перистальтику.
- Целостность.
- Внутреннюю структуру.
- Состояние слизистой.
- Наличие деформаций.
- Наличие сторонних тел.
Актуальность и эффективность метода
Данный вид исследования был изобретен сравнительно недавно, и он является востребованным для современной медицины.
Обратите внимание, что с его помощью можно получить большой объем полезной информации, которую, зачастую нельзя получить другим путем.
При этом методика постоянно развивается и совершенствуется. Разрабатывается новая аппаратура, которая обеспечивает четкие и контрастные снимки, имеющие высокую диагностическую ценность.

Рентгенография органов грудной клетки
Также существует ряд усовершенствованных методик. К ним относится прицельная рентгенография, которая позволяет получить более детализированный снимок определенной области, иногда с нескольких ракурсов. Это дает возможность врачу изучить место предполагаемой патологии, так как будут визуализированы даже мелкие детали органа, которые не видны на обычном обзорном снимке.
Показания
Прицельную рентгенографию органов грудной клетки и трахеи применяют довольно часто. Эта методика полезна при подозрениях на трахеит, сторонние тела дыхательных путей, различного рода новообразования и пороки развития дыхательных путей, их травмы, стенозы и абсцессы.
Подготовка
Как правило, рентген не требует проведения какой-либо специфической подготовки. Пациент должен быть предупрежден о предстоящем исследовании.
Результаты исследования
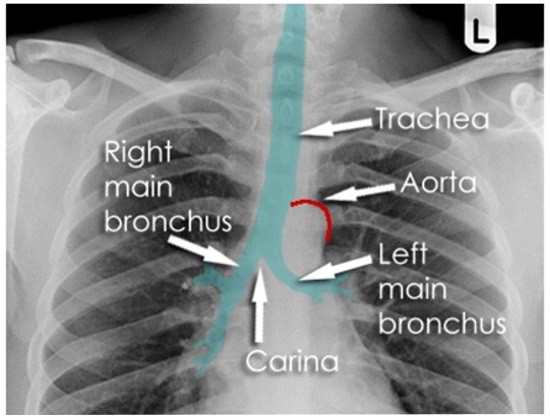
Трахея и крупные бронхи всегда видны на рентгенограммах достаточного качества. Трахея начинается от гортани, около грудины она делится под углом около 70 градусов на два главных бронха, которые могут быть прослежены до легких. Рентгенологическим ориентиром может служить дуга аорты, ниже которой уже располагаются бронхи. В среднем, ее длина может составлять около 10 или 12 сантиметров. Поскольку эти образования наполнены воздухом, на рентгенограмме они имеют меньшую плотность, чем окружающие ткани средостения (выглядят темнее, чем окружающие ткани).
При просмотре рентгена, сделанного в боковой проекции, если провести по задней стенке трахеи плоскость во фронтальном срезе, то она будет границей, отделяющей среднее средостение от заднего.
В норме, трахея расположена по центру, или смещена несколько вправо. Если наблюдается ее отклонение, очень важно установить, является ли это результатом неправильного положения пациента во время съемки, или результатом патологического процесса.
Для улучшения визуализации воздушных путей может быть применено контрастирование – введение в их просвет специальных веществ, которые поглощают рентгеновские лучи сильнее, чем воздух, что дает возможность оценить рельеф слизистой оболочки и ее изменения.
Патологии, которые видны на рентгенограммах
Одним из симптомов, которые видно на обзорной рентгенограмме, является смещение трахеи в сторону. Такое состояние должно быть детально изучено, и, при необходимости, назначен дополнительный метод исследования, в том числе прицельная рентгенография.
Если наблюдается увеличение давления в одной половине грудной клетки, трахея смещается в противоположную сторону. И наоборот, если уровень давления падает с одной стороны, то легкие спадаются, и тянут ее за собой в сторону поражения. Также на снимке хорошо заметно сужение ее просвета, который в норме равен двум сантиметрам.
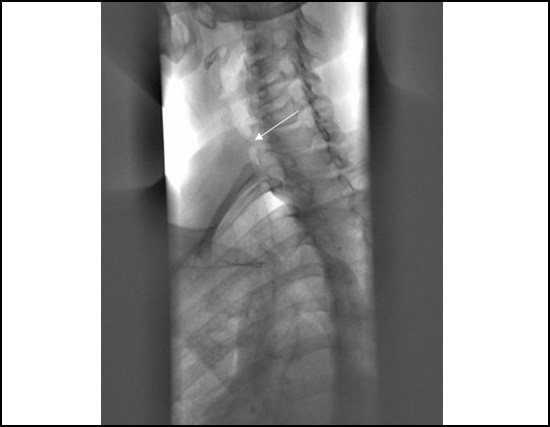
Прицельная рентгенография трахеи при стенозе
Стеноз возможен при следующих патологиях:
- саркоидозе;
- амилоидозе;
- рецидивирующем полихондрите;
- доброкачественных опухолях средостения;
- папилломатозе трахеи;
- первичных злокачественных опухолях;
- метастазировании в воздухоносные пути;
- соединительно-тканных заболеваниях (трахеопатия, остеопластическая дистрофия трахеи);
- гранулематозном васкулите Вегенера.
На рентгене видна схожая картина – трахея сужена, наличие образований средней и низкой плотности в средостении, которые сдавливают ее снаружи, или растут внутри нее.
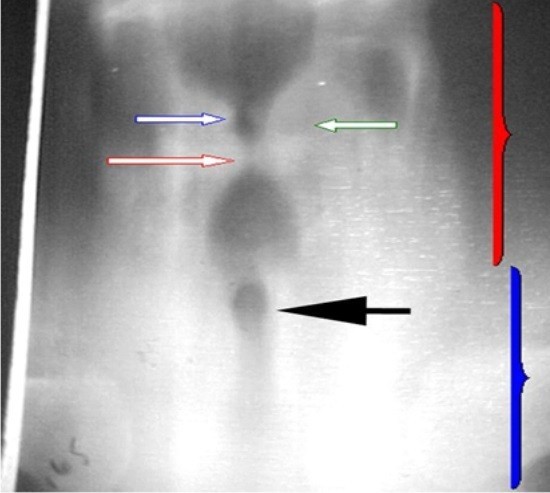
Существует группа заболеваний, которые классифицируют как врожденные аномалии развития трахеи. Рентген является ключевым методом в их диагностике. К ним относят:
- Агенезия, или слепо оканчивающаяся трахея.
- Врожденный трахеостеноз.
- Гипоплазия хрящей. Проявляется слаборазвитой стенкой, которую плохо видно на снимке, и сужением ее просвета.
- Трахеальные свищи. На рентгене видны при контрастировании, когда становятся видны дефекты стенок и контрастная жидкость в средостении.
Противопоказания для проведения исследования
Практически отсутствуют прямые противопоказания, как и к другим лучевым исследованиям. В основном рентген противопоказан при следующих состояниях:
- беременность;

Рентгенография считается наиболее опасной в первом триместре беременности
- наличии ран, которые кровоточат;
- общем тяжелом состоянии человека.
Для остальных же пациентов обследование не представляет угрозы.
Несмотря на распространенный страх перед «облучением», доза радиации очень мала.
Она не превышает дозу естественной радиации, которая действует на организм в течение дня. Например, для возникновения минимальных изменений в организме нужно перенести больше сотни сеансов компьютерной томографии подряд.
Места проведения
Пройти рентгенографическое исследование можно в большинстве современных больниц и поликлиник. Обзорную рентгенографию делают всем, а вот для прицельных снимков требуется направление от врача.
Схожие методики
К ним относятся компьютерная томография, которая является усовершенствованным вариантом лучевого исследования. Она дает возможность получить серию послойных срезов всех частей тела, которые в дальнейшем можно просматривать по одному. Ее применяют для рассмотрения структуры некоторых патологических образований и органов, для выявления точной локализации процессов.
Магнитно-резонансное исследование основано на явлении ядерного резонанса атомов. Применяется преимущественно для визуализации мягких тканей организма.
Источник
Диагноз «острый трахеит» есть в амбулаторной карте каждого человека, обращавшегося за медицинской помощью. И немудрено, ведь ОРЗ чаще всего протекает в форме острого трахеита. С наступлением осени и зимы приходит время вспышек ОРВИ, и у людей возникают вопросы:
- Бывает ли осложнение острого трахеита?
- Заразен ли трахеит?
- Какой способ лечения оптимален?
- Помогут ли ингаляции с травами?
Знание особенностей строения и работы органа объяснит симптомы, поможет понять причины трахеита и выбрать рациональное лечение.
Как устроены верхние дыхательные пути?
Трахея — это воздухопроводящая трубка, соединяющая верхние (гортань) и нижние (бронхи) воздухоносные пути. Её стенка состоит из 3-х слоёв. Особенность строения трахеи – жёсткий внутренний каркас из хрящевых полуколец. Снаружи трахея покрыта соединительной тканью, а изнутри выстлана слизистой оболочкой – ворсинчатым эпителием.
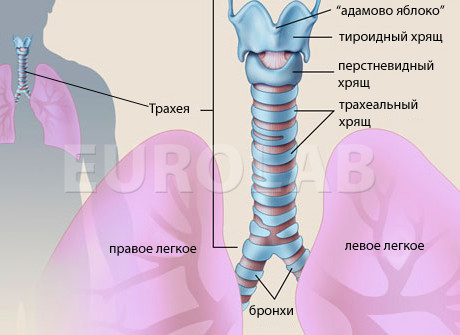
Незамкнутые части полуколец трахеи обращены назад. Здесь тонкая и подвижная стенка трахеи не имеет скелета и называется мембранозной частью. При сильном кашле эта мембрана прогибается внутрь просвета трубки, провоцируя пугающие симптомы трахеита — затяжной лающий кашель или чувство удушья.
Твёрдые полукольца придают трахее жёсткость и обеспечивают постоянство просвета для прохождения воздуха. Уязвимость хрящевой ткани — отсутствие кровеносных сосудов в толще хряща. При любом повреждении хрящевых полуколец происходит их омертвение — осложнение, опасное для жизни.
Внутренняя слизистая выстилка трахеи участвует в очищении и увлажнении вдыхаемого воздуха. Микроскопические ворсинки покровного слоя клеток постоянно двигаются – мерцают. Движение ворсинок выгоняет из дыхательных путей пыль, грязь, попавших микробов, споры плесени и прочий мусор. На поверхности ворсинчатых клеток есть защитный слой слизи, склеивающий чужеродные частицы. Периодически накапливающаяся слизь выталкивается из трахеи с помощью кашля. Так работает механизм самоочищения дыхательных путей.
Если нарушена слаженная работа по очищению слизистой оболочки трахеи от загрязнений, то попавшие микробы получают шанс поселиться на ней. Тогда развивается острый бактериальный трахеит.
Причины, вызывающие трахеит
Самой частой причиной трахеита является вирусная инфекция. Агрессивные вирусы, нападая на нежный эпителий, вызывают повреждение и омертвение ворсинчатых клеток. Защитный слой слизистой оболочки гибнет и слущивается. Так развивается острый вирусный трахеит.
Болезнетворные вирусы, вызывающие симптомы трахеита:
- Аденовирусы.
- Респираторно-синцитиальный вирус (RS-вирусная инфекция).
- Вирусы гриппа А и В.
- Вирусы парагриппа.
- Коронавирусы.
У организма есть большой запас прочности. Слизистая выстилка трахеи имеет ростковые клетки, которые размножаются и заменяют погибший ворсинчатый слой. Но для этого нужно время (7-14 дней).
Без работы механизма самоочищения слизистая оболочка трахеи беззащитна перед любыми микробами, которые безнаказанно расселяются на её поверхности, вызывая вторичное воспаление. Так развивается осложнение вирусной инфекции – бактериальный трахеит.
Микробы, провоцирующие острый трахеит, чаще всего являются обитателями ротовой полости. В мирное время, при хорошей работе защитной системы организма, они присутствуют там, не причиняя особого вреда. В неблагоприятных для организма условиях (переохлаждение, вредное воздействие пыли и газов, вирусное нападение), бактерии проявляют свои агрессивные качества.
Микробы, вызывающие явления трахеита:
- Стрептококки.
- Гемофильные палочки.
- Хламидии.
- Микоплазмы.
При размножении микробов на слизистой оболочке включаются дополнительные механизмы защиты. Иммунные клетки (макрофаги и лейкоциты) уничтожают бактерии и омертвевшие части эпителия. Множество защитников погибает в борьбе с инфекцией. Погибшие защитные клетки придают гнойный характер мокроте при наличии микробной инфекции в дыхательных путях.
Каковы внешние признаки трахеита?

Симптомы трахеита:
- Кашель сухой или с небольшим количеством мокроты.
- Першение и царапание в горле.
- Ощущение сухости слизистой оболочки.
- Царапающие или жгучие боли по ходу трахеи в загрудинной области.
- Повышенная температура тела в начале заболевания.
Цвет и количество мокроты зависит от стадии болезни. В самом начале трахеита, в момент вирусной атаки, кашель бывает сухим, мучительным. В стадию бактериального воспаления кашель станет влажным с отхождением небольшого количества гнойной мокроты. В период остаточных явлений трахеита мокрота очищается от гноя, приобретает слизистый характер.
Как распознать трахеит?
Обнаружив у пациента симптомы трахеита, участковый врач не испытывает затруднений в диагностике и лечит больного самостоятельно.
Для уточнения диагноза и предотвращения пропуска пневмонии или туберкулёза пациентов направляют на флюорографическое исследование. При выявлении на флюорографии изменений в лёгких, участковый врач направит больного к пульмонологу, где назначат другое лечение.
Для оценки степени тяжести воспаления и стадии трахеита нужно сделать общие анализы мокроты и крови. Другие методы обследования врач применяет при неблагоприятном течении болезни.
Острый трахеит обычно протекает благоприятно, хотя симптомы причиняют беспокойство больному 10-13 дней.
Бывает ли хронический процесс воспаления в трахее?
Хронический процесс воспаления трахеи бывает при врождённых пороках развития органа, после травм или операций на трахее, в связи с тяжёлыми заболеваниями или заражением опасными инфекциями (туберкулёз, сифилис, ВИЧ). Термин «хронический трахеит» в медицине употребляется редко. В международной классификации болезней тоже нет такого заболевания.
Хронический трахеит в сочетании с воспалением голосовых связок встречается у людей речевых профессий – учителей, певцов, дикторов. Курение усугубляет тяжесть болезни. Поскольку в данном случае причины, механизм развития и способы лечения воспаления гортани и трахеи неотделимы, заболевание называется хронический ларингит или ларинготрахеит. Этих пациентов лечит врач-оториноларинголог.
Лечение хронического ларингита и трахеита – процесс длительный, требующий упорства и отказа от курения. ЛОР-врач лечит воспаление в гортани и трахее путём орошения лечебными растворами. Ингаляции при хроническом воспалении трахеи малоэффективны.
Какое лечение острого воспаления трахеи эффективно?
Лечение острого трахеита включает воздействие на причины, механизм болезни, а также облегчение симптомов.

Лечение противовирусными препаратами эффективно в 1-е часы или дни болезни (арбидол, ингавирин, ремантадин). Для борьбы с вирусами гриппа созданы специальные лекарства – озельтамивир (тамифлю) и занамивир (реленза). Реленза вводится только путём ингаляции.
Лечение трахеита антимикробными средствами применяется при гнойном характере мокроты (зелёный или жёлтый цвет). Для уничтожения болезнетворных микробов применяют лекарства из группы амоксициллина или макролидов. Очищение мокроты от гноя служит сигналом окончания курса антибиотика.
Хронический гнойный процесс в трахее при врождённых аномалиях (муковисцидоз, синдром «неподвижных ресничек») уменьшают ингаляции специальных форм антибиотиков через компрессорный ингалятор — небулайзер.
Если у пациента держится высокая температура тела (>+38C), её снижают с помощью жаропонижающих лекарств (НПВП). Из домашних средств такой эффект оказывают клюква, малина, а также обтирание кожи смесью спирта со столовым уксусом (1:1), прохладные компрессы на лоб.
Лечение отхаркивающими и разжижающими слизь препаратами облегчает кашель и разжижает мокроту. Эти лекарства можно применять внутрь, а также как ингаляции при трахеите. В растворах для ингаляции выпускаются амброксол и N-ацетилцистеин. Оба лекарства являются эффективными, безопасными и разрешены к применению у детей.
Старинный способ ингаляции настоев лекарственных трав, масляно-щелочных смесей тоже можно применять для смягчения кашля. Следует помнить, что такие ингаляции не делают на небулайзере, так как засорится его камера.
При тяжёлом течении ларинготрахеита у детей бывает угроза удушья. В этом случае необходимы ингаляции бронхорасширяющих и противовоспалительных средств на небулайзере несколько раз в день. На время опасного периода болезни ребёнка направляют в стационар. После выписки из больницы его лечит участковый педиатр до полного выздоровления.
Как предотвратить трахеит?
Избежать болезни и не подхватить трахеит поможет эффективная защита от вирусной инфекции. Достичь цели можно 2-мя путями – усилить иммунитет и ослабить натиск врага. Усиление иммунной защиты достигается приёмом лекарств-иммуномодуляторов накануне эпидемии ОРВИ, а также прививками против гриппа и пневмококка.
Чтобы ослабить контакт с вирусами, нужно принять организационные меры:
- Ограничить посещения многолюдных мест.
- Избегать контакта с больными ОРЗ.
- Соблюдать правила личной гигиены.
- Использование маски или барьерных средств защитят от вирусов (оксолиновая мазь, ингаляции «Назаваль-плюс»).
Будьте здоровы!
Источник