Массаж грудной клетки при трахеите
Трахеит является не самым опасным заболеванием дыхательной системы, однако невнимательное отношение к этому воспалительному процессу может приводить к развитию трахеобронхита, а далее – бронхопневмонии. В этом случае инфекция просто «сползает» с трахеи сначала в бронхи, а затем в лёгкие.
При ослабленном иммунитете острый трахеит может стать хроническим, что приводит к постоянному кашлю и снижает общий уровень сопротивляемости организма.
Даже без хронизации процесса, не леченный острый трахеит чреват многомесячными императивными приступами кашля, что понижает уровень жизни больного.
Учитывая перспективу осложнений, острый трахеит лечить нужно обязательно.
Общие принципы медикаментозного лечения острого трахеита у детей и взрослых
Как правило, острый трахеит – это вирусное заболевание. В сезон респираторных заболеваний такие процессы ничем кроме надсадного кашля среди прочих вирусных инфекций не выделяются. Острый трахеит в таких случаях может сочетаться с хроническим ринитом, субфебрильной температурой и прочей классикой ОРВИ.
На данном этапе для лечения используются противовирусные препараты – Арбидол, Ремантадин и т.д. Лучше всего применять Арбидол, поскольку он эффективен в отношении большей части адено-, рино-, и энтеровирусов, в отличии от прочих противовирусных препаратов.
К сожалению, на этом этапе, как правило, противовирусная терапия не проводится. На ослабленную вирусом слизистую «садится» бактериальная инфекция. У лиц с хроническим очагом патогенных бактерий (хронический гайморит, наружный отит, фарингит и т.п.) этот этап происходит практически сразу, поэтому многие врачи при первых признаках вирусного заболевания назначают антибиотики (в некоторых случаях такая позиция вполне обоснована).
Из антибактериальных препаратов в основном назначают пенициллиновый ряд и макролиды. Это наименее токсичные (и не самые сильные) антибиотики – амоксициллин, амоксиклав, азитромицин, кларитромицин и т.д. Среди этой группы веществ есть разрешённые детям и беременным. Подбор дозы и схемы лечения – индивидуален.
Приступы кашля у детей в острый период лечатся противокашлевыми препаратами, оказывающими спазмолитический и некоторые другие эффекты:
- Синекод обладает мощным противокашлевым действием. Эффективно устраняет кашель даже при коклюше, не говоря уже о трахеите. Показан взрослым и детям;
- Лазолван. Часто применяется в педиатрии, существует и в виде сиропа;
- Эреспал. Оказывает одновременно противокашлевое и противовоспалительное действие.
Медикаментозная терапия (фото)
При выраженном воспалительном процессе врач может дополнительно назначать антигистаминные препараты (цетрин, цетиризин Гексал и пр.). Могут быть назначены ингаляции Беродуалом и другими средствами. Для ингаляций лучше использовать небулайзер.
Если формируется много вязкой мокроты, и есть трудности с отхаркиванием – назначают муколитики на основе амброксола, бромгексина, ацетилцистеина и т.п.
При обширном процессе, сопровождающемся температурой — назначают жаропонижающие средства – нимесулид, парацетамол, ибупрофен.
Лечить больного нужно столько, сколько указал врач. Исчезновение симптомов заболевания не означает, что лечение можно прекратить. В подобной ситуации может развиться рецидив и сформироваться хроническое заболевание.
Лечение острого трахеита у беременных
Вопрос лечения трахеита беременных достаточно непростой, поскольку противопоказана большая часть противовирусных препаратов, антибиотиков и методов рефлексотерапии.
Врач в данном случае балансирует между риском навредить плоду и перспективой осложнения трахеита пневмонией у матери.
Лечение трахеита у беременных требует постоянного учёта состояния будущего ребёнка
На этапе вирусного поражения назначаются мягкие иммуномодуляторы. Неплохой эффект оказывает терапия иммуноглобулинами человека внутримышечно или внутривенно (последний метод – достаточно дорогой). Пациентке показано обильное щёлочное питьё, соблюдение постельного режима.
Горчичники и компрессы противопоказаны. Растирания можно с осторожностью, и далеко не всеми составами.
Если бактериальная инфекция всё же присоединилась – назначаются макролиды, поскольку у этих антибиотиков есть хоть какая-то доказательная база для беременных. При усугублении ситуации врач может назначать и более тяжёлые антибиотики.
В первый триместр беременности любые антибиотики опасны для плода, поэтому врачи стараются оттягивать назначение этих препаратов, если есть такая возможность.
Трахеит у беременных должен лечиться под строгим контролем врача (желательно – пульмонолога).
Рефлексотерапия и массаж при остром трахеите
Массаж грудной клетки помогает снять приступы кашля
Массажи и работа с активными точками отлично помогает в лечении острого трахеита, как для подавления неукротимых приступов кашля, так и для стимуляции мукоцилиарного транспорта и общего иммунитета. Благодаря этим методом воздействия улучшается кровообращение слизистой трахеи, лучше отходит мокрота, укорачивается время регенерации слизистой (кашель после излечения трахеита проходит значительно быстрее).
Самостоятельно проводить манипуляцию не стоит, для понимания процессов необходим опытный рефлексотерапевт. Если будет возможность – попросите его подробно показать (и объяснить) технику. Ниже перечень ключевых точек, на которые воздействуют при трахеите (несколько непривычно то, что к массажу самой трахеи точки могут не относиться):
Для проведения манипуляций лучше обратиться к опытному рефлексотерапевту
- В зоне между указательным и большим пальцем. Массируют вращательными движениями;
- Точка между 7 и 8 шейным позвонком, надавливание;
- Точка точно в середине яремной ямки, вращательные движения;
- Точка в центре 6го межреберья, надавливание.
Обычный массаж при трахеите также используется. Как правило, его сочетают с растиранием согревающими местными средствами (особенно у детей). Представляет собой мягкие спиральные движения от груди к шее.
Принципы лечения в домашних условиях
Острый трахеит чаще всего лечится в домашних условиях. В острый период показан строгий постельный режим и ограничиваются контакты больного. Причины этих мер просты – движение в острый период провоцирует приступы кашля, что усиливает воспалительные процессы, а контакты ограничивать стоит потому, что трахеит достаточно заразен (бактериальная флора «долетает» при кашле на 2,5 метра, а вирусы – гораздо дальше).
Постельный режим, в среднем, рекомендуется на 7 дней.
Как и при любом вирусном заболевании показано обильное питьё. Желательно, чтобы жидкость стимулировала отхождение мокроты. Показаны чаи, морсы, отвары ягод и лекарственных растений.
Влажная уборка должна производиться 2 раза в день с проветриванием (нужно учитывать, что холодный воздух вызывает рефлекторный приступ кашля при трахеите).
Больной страдает от кашля и в ночное время (особенно под утро), поэтому перед сном нужно давать противокашлевые средства (Синекод и пр.).
Ингаляции производятся не менее 2х раз в сутки. При отсутствии температуры рекомендуется проводить растирания и ставить горчичники.
В последнее время модно утверждать, что горчичники это дикость и анахронизм. В случае с трахеитом — горчичники это вполне обоснованный и высокоэффективный метод стимуляции крово- и лимфообращения.
Несмотря на утверждения некоторых современных специалистов, в использовании горчичников есть рациональное зерно
Горчичники, кроме того, являются классическим методом отвлекающей рефлексотерапии – массивный поток информации с кожных рецепторов уменьшает чувствительность интерорецепторов на слизистых трахеи. В результате снижается частота и интенсивность кашля.
Горчичники содержат эфирные масла и фитонциды, расширяющие сосуды и улучшающие кровоснабжение. Рефлекторно увеличивается выброс адреналина и норадреналина, что стимулирует иммунную систему и снижает воспаление.
Ставят по горчичнику на спину и грудь одновременно (в проекции центра грудины), можно дополнительно на икры ног. Продолжительность процедуры – до 10 минут у детей и до 20 у взрослых.
Нельзя располагать горчичник непосредственно на проекцию сердца и позвоночника.
Компрессы
Назначаются для активизации кровоснабжения для лучшего отхождения мокроты и ускорения восстановления воспалившихся участков слизистой.
Компрессы, теоретически, должны снижать интенсивность кашля, однако в некоторых случаях они, наоборот, вызывают кашель.
Компрессы призваны снизить интенсивность кашля
Связано это с тем, что компресс нельзя накладывать при старте острого трахеита:
- Слизистая ещё не отёчная, мокроты нет, отходить нечему (т.е. позитивных эффектов не будет);
- Усиление обмена в сочетании с острым вирусным поражением как раз может спровоцировать резкий отёк слизистой и ухудшение состояния больного.
Таким образом, компресс можно накладывать лишь на 4й день после старта трахеита, когда уже появляется мокрота.
При остром трахеите для компрессов используются следующие ингредиенты:
- Камфорный спирт с мёдом;
- Горячий отварной картофель с мёдом;
- Компрессы с мёдом и эфирными маслами (2-3 капли);
- Горчично-масляный компресс. Столовую ложку мёда смешивают с 2 ложками горчицы, 3 ложки подсолнечного масла и 5 капель эфирной вытяжки пихты.
Компресс сверху утепляется полотенцем или шарфом. Лучше всего компрессы делать на ночь.
Ингаляции при остром трахеите
Эффективное средство, применяется от 2х и более раз в сутки. При помощи ингаляций можно снизить интенсивность кашля, донести антибиотик до слизистой трахеи и бронхов, ускорить восстановление тканей.
Паровая ингаляция эффективна при трахеите, как и использование небулайзера
Для процедур используют вытяжки, отвары, аромамасла эвкалипта, можжевельника, пихты, сосны и имбиря. Используется как небулайзеры, так и паровой метод.
Длительность паровых процедур составляет от 10 минут. Пар не должен быть слишком горячим, поскольку можно спровоцировать кашель.
Типовой рецепт паровых ингаляций:
- 3-5 капель эфирного масла в горячую воду, чайная ложка соды, 3 капли йода;
- Вдыхать, накрывшись полотенцем и наклонившись над ёмкостью в течении 10 минут.
Видео: как правильно проводить ингаляцию
Если у вас есть склонность к трахеитам (были эпизоды заболевания в прошлом), то при первых же признаках воспалительного процесса начинайте приём безрецептурных противовирусных препаратов. Если симптоматика нарастает – обращайтесь к врачу по месту жительства.
Своевременная диагностика и лечение трахеита помогают предупредить развитие осложнений и вовлечение нижележащих структур дыхательной системы в воспалительный процесс. Прогноз лечения при остром трахеите – благоприятный.
- Автор: Ольга
- Распечатать
Оцените статью:
Источник
Чем опасен трахеит?

Весной и осенью список общеизвестных простудных заболеваний, таких как ОРВИ, ОРЗ, нередко пополняет трахеит. Что это за болезнь и как ее лечить?
В межсезонье многих начинает беспокоить сухой надсадный кашель, причиной которого является воспаление слизистой трахеи – трахеит. По течению заболевания выделяют острый и хронический трахеит. Характерный признак заболевания – приступы сухого упорного кашля, чаще в ночное время. Иногда появляются головная боль, чувство разбитости. У детей нередко повышается температура тела до 39 градусов Цельсия.
Трахеит может выбить из рабочего ритма на целых 2 недели. Поэтому очень важно своевременно начать лечение и не допустить, чтобы заболевание перешло в хроническую форму. Ведь это может грозить дальнейшими осложнениями – бронхитом, ларингитом и даже воспалением легких.
Острый трахеит
Чаще всего возникает на фоне ослабления организма другими заболеваниями – простудой, гриппом и прочими острыми респираторными инфекциями. Способствуют развитию трахеита аллергические реакции, заболевания сердца, у детей – рахит, экссудативный диатез. Неблагополучная экология с загрязненным воздухом – еще один катализатор заболевания.
Хронический трахеит
Если острое проявление трахеита не удалось вовремя вылечить, оно переходит в хроническую стадию и проявляется частыми обострениями заболевания (3–4 раза в год и более). При обострении болезни симптомы те же, что и при остром трахеите. В период ремиссии (от лат. remissio – ослабление болезни) могут беспокоить чувство саднения за грудиной, периодически возникающий кашель.
Лечение трахеита
Медикаментозное лечение может назначить только специалист. Очень часто в терапевтических целях прописывают антибиотики и другие антимикробные препараты. Доктора рекомендуют во время болезни отказаться от курения, воздержаться от употребления алкоголя, исключить из рациона острые, соленые и холодные продукты.
Нелишними будут горячие ножные ванны (температура воды: 42–45 градусов
Цельсия, продолжительность: 20–25 минут), теплое питье (молоко, минеральная вода,
морсы), горчичники или согревающие компрессы на грудь. Весьма эффективны
щелочные ингаляции (соль, вода, сода), а также ингаляции с добавлением трав и прополиса.
Рецепты народной медицины
В качестве поддержки к основному медикаментозному лечению можно добавить методы народной медицины.
Молочный напиток
К стакану теплого молока добавить 1/4 ч. ложки питьевой соды и 1–2 г несоленого сливочного масла, размешать и пить при саднящей боли в зеве. Можно употреблять молоко, смешанное с подогретой минеральной водой «Боржоми» (в равных частях).
Травяной отвар
Смешать следующие травы:
- донник (трава) – 5 частей;
- тимьян – 10 частей;
- фенхель или укроп (семена) – 10 частей;
- мята (трава) – 10 частей;
- подорожник (листья, семена) – 15 частей;
- алтей или мальва (корни, листья, цветы) – 15 частей;
- солодка или лакрица (корень) – 15 частей;
- мать-и-мачеха (листья, цветы) – 20 частей.
Залить 4 ст. ложки смеси 800 мл крутого кипятка, плотно закрыть крышкой, укутать и настаивать 1 час. Процедить, подогреть до 40 градусов Цельсия. Пить с медом, за сутки выпить не менее 2 стаканов.
Ароматерапия
При заболеваниях органов дыхания полезно применять эфирные масла розмарина, эвкалипта, липы, мяты, березы, дуба, которые улучшают функцию дыхательной системы.
Сеанс ароматерапии проводят с помощью аромакурильницы. Ее может заменить обыкновенная электрическая лампочка. Включенная лампочка, нагреваясь, будет усиливать запах и распространять его по комнате. Аромакурильница (или лампочка) должна гореть около 15–20 минут (за это время она создает в воздухе достаточную концентрацию аромата). Для процедуры достаточно 3–4 капли масла. Сеанс проводят 2–3 раза в день.
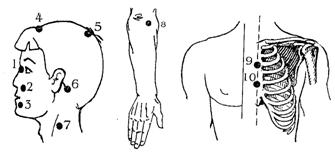
Точечный массаж
Существенно облегчает течение болезни точечный массаж. Его с успехом можно проводить самостоятельно, руководствуясь схемой на рисунке 1.

Рис. 1. Точки для массажа при трахеите
Методика массажа при остром и хроническом трахеите
При остром трахеите и при обострении хронического трахеита методика воздействия успокаивающая: в течение 5–6 секунд произвести вращательные движения по часовой стрелке, углубляясь и надавливая на точку, затем «вывинтить» палец против часовой стрелки, постепенно уменьшая силу давления, также в течение 5–6 секунд. Затем повторить данный цикл движений. В течение 1 минуты произвести 4 входа и выхода, каждый по 12–15 секунд.
Методика массажа в период ремиссии
В период ремиссии методика воздействия возбуждающая по тем же точкам: в течение 3–4 секунд делать вращательные движения по часовой стрелке, «ввинчивая» палец с надавливанием на точку, затем массирующий палец резко оторвать (словно птица бьет клювом). Это движение повторить 8–10 раз в одной точке.
Рекомендации йогов
Для лечения хронического трахеита йоги рекомендуют принимать «Позу льва». Эта асана способствует излечению от хронического трахеита, ангин, болезней голосовых связок.
Начало асаны «Поза льва»
Для ее выполнения нужно встать прямо, опуститься на колени, развести пятки в стороны, большие пальцы ног поставить вместе. Сесть между пяток, сохраняя спину прямой; смотреть вперед, ладони положить на колени, пальцы рук – вместе.
Основная часть асаны «Поза льва»
После полного спокойного выдоха через нос задержать дыхание и одновременно проделать следующее:
а) открыть рот как можно шире, высунуть язык и тянуть его вниз к подбородку;
б) широко раскрыть глаза;
в) руки продвинуть вперед так, чтобы лучезапястные суставы касались коленей; пальцы рук раздвинуть и согнуть, как когти, локти выпрямить и сильно напрячь кисти.
Оставаться в этом положении, пока длится пауза после выдоха, сколько возможно. Внимание сосредоточить на глотке и миндалинах.
Завершение асаны «Поза льва»
Вернуть руки в исходное положение, расслабить их, убрать язык, закрыть рот, снять напряжение с глаз и произвести спокойный медленный вдох через нос. Упражнение надо выполнять 3–5 раз подряд ежедневно.
Эксперт: Галина Филиппова, врач-терапевт, кандидат медицинских наук
Автор: Ирина Котешева, кандидат медицинских наук
В материале использованы фотографии, принадлежащие shutterstock.com
Источник
Трахеит – это процесс воспаления, который развивается на слизистой поверхности трахеи. Как правило, реализация диагностики дополняется выявлением дополнительных поражений дыхательной системы – насморка, фарингита, ларингита. Трахеит может развиваться у человека независимо от его возрастной группы, пола. Только врач выбирает способы, как можно вылечить трахеит.
Трахеит – что это, формы поражения
Время протекания болезни будет зависеть от формы трахейного воспаления. Она бывает острой или хронической, по-другому затяжной. Помимо этого на продолжительность заболевания оказывает влияние работа иммунитета: чем активнее он противостоит поражению, тем быстрее наступает полное выздоровление.
При своевременной диагностике болезни прогноз будет благоприятным, среднее время ее течения 7 – 14 дней.
Острая форма
Такая форма развивается в несколько раз чаще, чем хроническая, а по симптоматике походит на ОРЗ. Заболевание поражает человека неожиданно, но лечение острого трахеита при выборе эффективных методов длится недолго – примерно 2 недели.
Хроническая форма
Хроническая форма возникает, как последствие острого воспаления. Преобразованию острого процесса в хронический способствуют:
- ухудшение функционирования иммунитета;
- курение;
- плохая экология, вредные воздействия профессиональной деятельности человека;
- эмфизема в легких;
- хронический ринит, синусит;
- заболевания почек или сердца.
Симптоматика
Главный признак острого трохеического воспалительного процесса – это кашель. Он делается сильнее в утреннее время, не дает нормально спать по ночам. Сначала откашливание непродуктивное, надрывное, затем начинает отходить густая мокрота. Во время кашля человек жалуется на саднящую царапающую боль в грудной клетке в глотке. Это провоцирует проблемы дыхания. Если вовремя не вылечить болезнь, дыхание становится учащенным и поверхностным.
Помимо кашля больного беспокоят такие симптомы трахеита:
- повышение температуры тела;
- усиление слабость, постоянная сонливость;
- увеличение размеров лимфоузлов;
- боли головы;
- насморк;
- усиление потоотделения;
- потеря аппетита.
При хроническом течении развиваются опасные изменения слизистой. Она распухает, отекает, сосуды расширяются, появляется хрип. Может происходить скопление гноя, который засыхает, формируя трудно отделяемые корки.
Виды трахеита
Трахеит бывает трех основных разновидностей, которые выделяются в зависимости от причины:
- вирусный;
- бактериальный;
- аллергический.
Не каждая разновидность характеризуется риском заражения окружающих. С этой точки зрения самым опасным видом является вирусный, Он относится к заразным, прогрессирует стремительно, может сочетаться с ОРВИ, гриппом, всегда сопровождается температурой, сильным кашлем и значительным ухудшением самочувствия.
Бактериальный провоцируют патогенные бактерии – стрептококки или стафилококки чаще всего. Если иммунитет ослаблен, то они начинают активно делиться, вызывая воспалительные процессы. При этом не повышается температура, отсутствуют симптомы простуды, а самочувствие сохраняется удовлетворительным. Гноеродные микробы провоцируют отделение гнойной мокроты при кашле.
Трахеит аллергический – не инфекционный, он развивается после контактирования с определенным аллергеном. Затем опухает слизистая трахеи, одновременно могут возникать другие симптомы гиперчувствительности – крапивница, слезотечение, зуд. Сильный кашель не проявляется, но есть навязчивое першение в горле.
Организация лечения
Основные цели терапии будут следующие:
- диагностирование и устранение влияния этиологических факторов на организм – бактерий, вирусов или аллергенов;
- купирование признаков заболевания;
- предупреждение возможных осложнений и преобразования процесса в хронический.
Лечение трахеита почти всегда амбулаторное. Только при опасных осложнениях болезни потребуется госпитализация в стационар. Соблюдение постельного режима нужно только на стадии повышенной температуры. Всё лечение можно разделить на несколько категорий:
- Этиотропное. Оно будет зависеть от возбудителя патологии, является основным этапом терапии. Бактериальный трахеит лечат антибактериальными препаратами, при вирусном поражении – требуются противовирусные средства (Арбидол, Кагоцел, Амиксин), а при аллергии – антигистаминные (Супрастин, Фенкарол).
- Симптоматическое. Это лечение позволяет купировать симптоматику. Оно заключается в приеме жаропонижающих лекарств – Парацетамола или Аспирина, противокашлевых препаратов – Синекода или Либексина. С целью разжижения мокроты, улучшения ее выведения назначаются отхаркивающие лекарства, муколитики под названием Бромгексин, Лазолван, Корень солодки и т.д.
- Иммунокорригирующее. Требуется людям с хроническими формами трахеита
- Местное. Оно предполагает использование аэрозолей – ИРС-19, Гексорал, Каметон, употребление теплого молока или щелочных жидких составов. Обязательно реализуется накладывание согревающих компрессов, но только при условии, что температура уже пришла в норму. Эффективными являются процедуры ингаляций и другие физиотерапевтические методы.
Врач обязательно в индивидуальном порядке подбирает схему лечения трахеита, препараты и их дозы. Он учитывает возраст человека, причины патологии, ее форму, выраженность симптомов и развитие сопутствующих осложнений.
Организация терапии в домашних условиях
Трахеит не является заболеванием, которое угрожает жизни человека. Терапия его реализуется в домашних условиях с соблюдением рекомендаций доктора.
Обязательными правилами реализации лечения являются:
- Постельный режим на протяжении 5 – 7 дней, при тяжелом поражении – чуть дольше.
- Достаточное потребление жидкости – вода, чаи, отвары. Чем больше жидкости употребляет пациент, тем лучше функционируют органы мочевыделительной системы, выводя вирусы, бактерии из организма несколько раз быстрее.
- Обязательный уход, регулярная влажная уборка в комнате. Обязательно требуется регулировка влажности воздуха, так как сухой воздух усиливает откашливание.
- Для предотвращения ночных приступов кашля перед сном рекомендуется принимать противокашлевый препарат – таблетки или сиропы, например, Синекод, Лазолван.
- Проведение регулярных ингаляций – 2 – 3 раза за сутки.
- При нормальной температуре разрешено делать компрессы, перед сном горчичники.
Лечение трахеита дома – это следование всем рекомендациям доктора. Прерывание курса может спровоцировать рецидив и осложнения.
Медикаментозная терапия
Обычно после постановки диагноза трахеит врач назначает такие лекарственные препараты:
- противовирусные;
- муколитические – способствуют разжижению мокроты, обеспечивая ее легкое отхождение, например, АЦЦ;
- противокашлевые.
Обязательно проводятся ингаляции с щелочными растворами – они позволят уменьшить воспаление и улучшить отхождение слизи.
Медикаментозная терапия может назначаться только специалистом, так как при трахеите следует строго соблюдать правила сочетания разных лекарств. Муколитики и противокашлевые препараты принимать вместе запрещено. Первые разжижают мокроту, а вторые купируют кашель, в связи с чем патогенная слизь скапливается в дыхательной системе.
Для терапии хронической формы дополнительно используются иммуномодуляторы на этапе ремиссии, чтобы укрепить и улучшить работу иммунитета.
Сиропы
Перед назначением сиропа доктор уточняет характер откашливания – продуктивный или нет. При сухом требуются сиропы, которые подавляют рефлекс – Синекод, Стоптуссин, Эреспал. При продуктивном кашле требуются отхаркивающие средства – Лазолван, Геделикс, Аскорил, Доктор МОМ.
Аэрозоли
Аэрозоли эффективно купируют воспаление слизистой трахеи, результат их применения подобен ингаляциям. Частички препарата попадают прямо на очаг поражения. Обычно назначаются Ингалипт, Биопарокс и т.д.
Антибиотики
При бактериальном поражении требуется терапия антибиотиками. Антибиотики при трахеите выбирает врач после организации бактериологического анализа мазка, полученного из зева, а также анализа крови.
Доктор обязательно обращает внимание на возраст больного, развитие у него сопутствующих патологий и наличие гиперчувствительности к определенным препаратам. Обязательно учитывается сила воспаления.
При поражении бактериями слизистой трахеи назначаются такие группы антибактериальных препаратов:
- Пенициллины или их комбинация с клавулановой кислотой. Эти таблетки считаются максимально эффективными при бактериальном трахеите. К ним относятся: Ампициллин, Амоксициллин, Аугментин, Амоксиклав.
- Цефалоспорины. Врач выписывает их при развитии аллергии на пенициллины. К таким лекарствам относятся: Зиннат, Цефалексин и т.д..
- Макролиды. Назначаются, если терапия антибиотиками первых двух групп оказалась безрезультатной или возбудители имеют устойчивость к ним. К самым часто назначаемым макролидам относятся: Сумамед, Азитромицин.
- Фторхинолоны. Эти антибиотики назначаются в самых запущенных случаях. К ним относятся: Левофлоксацин, Моксимак.
Все перечисленные препараты принимаются перорально, при тяжелом поражении делают инъекции с ними.
Отдельно выделяют лекарство группы антибиотиков для местного использования – Биопарокс. Его главное достоинство – воздействие напрямую на слизистые поверхности трахеи, в связи с этим побочные эффекты отсутствуют. Это позволяет реализовать эффективное лечение для ослабленных пациентов или людей с аллергиями.
Проведение ингаляций при трахеите
Ингаляции при трахеите являются одним из лучших методов терапии для взрослого и ребенка. Процедуры позволяют увлажнять сухую слизистую, способствуют заживлению воспаления.
Процедуры с небулайзером
Современные устройства небулайзеры обладают множественными достоинствами – они помогают доставить частицы препарата к месту, где они необходимы. Лекарство поступает в пути дыхания в форме мельчайших частичек, поэтому сразу начинает эффективно действовать. Негативных реакций при лечении трахеита ингаляциями не возникает, так как препарат не проходит через весь организм и не влияет на другие системы и органы в отличие от уколов и таблеток.
Для проведения процедуры не нужно делать глубоких вдохов, а самым простым препаратом для прибора является физиологический раствор. Его можно использовать до посещения врача и получения более серьезных назначений. Но и любой другой препарат перед применением в устройстве разводится физраствором в пропорциях, рекомендованных врачом. К лекарственным средствам, которые может назначать специалист, относятся:
- Пищевая сода. Раствор с содой заливается в небулайзер, он способствует увлажнению слизистых и облегчает откашливание. Сода в форме ингаляций поступает в трахею быстро, помогая ускорить отхождение мокроты
- Минеральная вода. Главное условие, чтобы она была щелочной, например, Боржоми или Ессентуки. Действуют такие ингаляции по принципу содовых.
- Лазолван или Амбробене. Лекарства разводят физиологическим раствором перед вливанием в небулайзер. Использование чистого сиропа испортит прибор и не даст эффекта в терапии. Основное действующее вещество лекарств – это амброксол, который обладает смягчающим и отхаркивающим эффектом. Часто в комплексе с этим лекарствами используется бронхолитик Беродуал – он снимает спазм бронхов, расширяя их.
- Муколван – сильнодействующее средство со смягчающим и отхаркивающим эффектом. Он отлично действует даже при осложненной форме трахеобронхита или трахеоларингита. Иногда рекомендуется сочетать лечение с гормональными растворами.
Проведение ингаляции без специального устройства
При проведении ингаляций старым способом – вдыхание лекарственных паров из емкости с кипятком и лекарством – запрещено вдыхать очень горячий обжигающий пар. После закипания воды раствор должен постоять 10 – 15 минут. Оптимальная температура для процедуры 50 – 55 градусов. Можно делать растворы с лекарственными травами и маслами, добавлять соль.
Компрессы при трахеите
Компрессы являются способами народного лечения, они помогают прогреть и расширить просвет сосудов, благодаря чему лучше отходит мокрота и уменьшается интенсивность мучительного кашля. Но компрессы запрещены при сухом кашле, потому что могут стать причиной усиления воспаления и формирования отека.
Компрессы противопоказаны при сухом кашле, начинать делать их следует только тогда, когда кашель успел преобразоваться в продуктивный. Это происходит спустя несколько дней с момента начала лечения. При трахеите разрешено делать такие компрессы:
- смесь меда с камфорным спиртом;
- отварной картофель с медом;
- несколько капель эфирного масла эвкалипта на 1 ложку меда.
Компресс кладется на грудную клетку через марлевую салфетку, сверху нужно накрыть теплой тканью или шарфом. Рекомендуется проводить процедуру примерно за час до сна, чтоб сделать ночные приступы откашливания менее мучительными.
Правила терапии у беременных
Женщины, вынашивающие ребенка, уже при малейших симптомах нарушений в организме должны обращаться в больницу. Вирус, который провоцирует трахеит, может проникать сквозь плаценту. Сейчас в продаже есть огромное количество препаратов, разрешенных во время беременности, но конкретный должен подобрать врач.
К допустимым антибиотикам относятся некоторые пенициллины и цефалоспорины. При беременности и лактации разрешается Биопарокс.
Прогревания и растирания противопоказаны, также не рекомендуется применять эфирные масла.
Эффективными для беременных являются ингаляции небулайзером, это безопасная и быстродействующая процедура. Главное – не допускать самолечения, так как это может негативно сказаться на организме будущего ребенка.
Меры профилактики
Реализация профилактики острого и хронического трахеита предполагает купирование причин болезни, укрепление иммунитета. К основным мерам относятся:
- предупреждение переохлаждений и отказ от посещения мест большого скопления народа в периоды обострений;
- ведение здорового образа жизни – рациональное питание, прогулки, занятия спортом и прием витаминных комплексов;
- закаливания;
- своевременное лечение ОРВИ;
- своевременное лечение хронических патологий дыхательных органов и других сопутствующих болезней.
Симптоматику и методы лечения может установить только врач. Терапия несложная, если соблюдать все рекомендации, следовать алгоритму выбранного лечения.
Еще больше полезных статей о ЛОР заболеваниях можете найти на сайте https://lor-uhogorlonos.ru/
Источник


