Вирус вызывающий оспу отличается от бактерии вызывающей сибирскую язву
В этой статье, мы расскажем про вирусы и бактерии самым простым языком! Вы узнаете чем они опасны и чем полезны, а так же о их структуре. ScienceLife.ru
В чем разница между вирусом и бактериями?
Мы часто слышим термины вирус и бактерия в нашей повседневной жизни, обычно мы слышим эти термины со ссылкой на болезни, вызванные ими, но знаете ли вы, что они имеют свои преимущества тоже. Давайте разберемся, что такое вирус и бактерии на самом деле.
Что такое вирус?
Вирусы очень мелких веществ из нуклеиновой кислоты (РНК – рибонуклеиновая кислота ДНК – дезоксирибонуклеиновая кислота) и белков, которые можно увидеть только через электронный микроскоп.
Это маленький инфекционный агент или паразит, который не может размножаться сам по себе, но он размножается внутри живых клеток организма.
Они не живут свободно в природе, они живут только внутри других клеток. Они заражают все организмы – от животных и растений до бактерий и архей.
Слово вирус происходит от латинского слова, которое означает «слизистая жидкость» или «яд».
Вирусы найдены везде, где есть жизнь. Считается, что они существовали со времен эволюции живых клеток. Вирусы распространяются многими способами, в растениях они часто передаются от одного растения к другому насекомыми. У животных они могут переноситься или передаваться кровососущими насекомыми.
Формы вирусов
Вирусы, как правило, спиральной формы или формы, как футбольные мячи, некоторые крупные вирусы могут быть сочетанием обеих форм. Вирусы берут на себя метаболизм клеток-хозяев. Они обычно убивают клетки хозяина после произведения себе подобных. Вирусы атакуют только один вид хозяина.
Некоторые вирусы могут оставаться в спящем состоянии в клетках хозяина в течение длительного времени, не вызывая никаких изменений в клетках хозяина . Спящие вирусы при стимуляции вступают в фазу, называемую «литической» фазой, в которой образуются новые вирусы, и они вырываются из клетки-хозяина, убивая ее, и переходят к заражению других клеток.
Когда вирус обнаруживается вне клеток хозяина , он существует как белковая оболочка, которая иногда заключена в мембрану.
Повреждение, нанесенное клетке, приводит к болезни или заболеванию. Различные виды вирусов вызывают различные заболевания.
Некоторыми распространенными вирусными заболеваниями являются простуда, грипп, оспа, бешенство, ВИЧ и др.
Что такое бактерии?
Бактерии — самая простая форма живых существ . Они присутствуют почти везде , даже внутри нас. Это одноклеточные организмы (организмы с одной клеткой – прокариоты без истинного ядра).
Мы часто слышим или говорим о бактерии с точки зрения вреда, который они наносят, но важно отметить, что они также очень полезны.
Существует несколько видов бактерий, обитающих в воздухе, воде, почве, продуктах питания и даже в живых организмах.
Они самые маленькие живые организмы на Земле, на самом деле они очень, очень, очень маленькие по размеру.
4 формы бактерий:
- Сферические бактерии – Кокки
- Палочковидные бактерии – бациллы
- Спиралевидные бактерии – Spirilla и
- Бактерии в форме запятых называются вибрионами.
Структура каждой бактерии очень проста.
- Они состоят из живого вещества под названием Протопласт.
- Протопласт окружен клеточной стенкой, которая не является живой и жесткой.
- Под стенкой клетки находится тонкая клеточная мембрана, окружающая цитоплазму.
- Цитоплазма состоит из вакуолей, гранул и в некоторых редких случаях он также содержит зеленый пигмент.
Существует отсутствие четко определенного ядра, хотя хроматин материал, называемый ДНК присутствует в центральной части клетки.
Большинство бактерий не могут передвигаться самостоятельно, они переносятся ветром, водой или через контакт.
Поскольку бактерии не содержат зеленого пигмента, содержащегося в растениях, называемого хлорофиллом, они гетеротрофны, то есть должны зависеть от готовой пищи из различных источников. Это могут быть «сапротрофные» или «паразитарные» бактерии.
Сапротрофные бактерии — это те бактерии, которые получают питание от мертвых или разлагающихся организмов.
Паразитические бактерии — это те бактерии, которые получают питание из тела своих живых хозяев.
Бактерии размножаются очень быстро-путем деления клеток.
Полезное использование бактерий:
- Бактерии присутствующие в некоторой еде, как югурт могут фактическ предотвратить металлическую пластинку от вставлять к нашим зубам.
- Бактерии используются в ферментации бобов, которые идут на изготовление шоколада.
- Бактерии использованы для того чтобы сохранить некоторую еду сделанную от овощей и использованы для того чтобы сделать некоторые соусы используемые в варить как соевый соус.
- Они использованы в Делать некоторых медицин как антибиотики, сыворотки и вакцины.
- Они играют важную роль в сельском хозяйстве. Бактерии присутствующие в почве ломают вниз с нитратов почвы таким образом выпуская газ азота внутри к воздуху
Как бактерии вызывают болезни?
Многие бактерии, как правило, портят приготовленную пищу, особенно летом, в результате брожения, вызывая пищевое отравление.
В растениях бактерии вызывают два очень распространенных заболевания, а именно черную гниль горчицы и цветной капусты и бактериальную гниль.
У животных мы часто наблюдаем такие заболевания, как сибирская язва (отек на теле и снижение выхода молока) и туберкулез.
В людях, оно причиняет заболевания как холера, брюшной тиф, туберкулез, коклюш, пневмония
Оригинальная статья на нашем сайте
Источник
Êëàññíàÿ ñòàòüÿ î âèðóñå ïàïèëëîìû, ìîåé êîëëåãè è ïðèÿòåëüíèöû.
Ýòî, íå ñòîëüêî è íå òîëüêî, ïðî âàêöèíàöèþ, à ñêîðåå ïðî ñàìó ÂÏ× èíôåêöèþ.
Èç ñòàòüè ïîíÿòíî ïî÷åìó ñòîèò íà÷èíàòü èììóíèçàöèþ â 10-11 ëåò, ïî÷åìó ðàíüøå íå âàêöèíèðîâàëè ïîñëå 26 (ñåé÷àñ äî 45 ëåò âîçìîæíà âàêöèíàöèÿ). Íó è çà÷åì âîîáùå âàêöèíèðîâàòüñÿ.
ÏÑÛ: Àìåðèêàíöû âñå âàêöèíèðóþòñÿ äàâíî, à ñåìüè ó íèõ áîëüøèå 🙂 (ýòî ïðî îáñóæäåíèå áåñïëîäèÿ îò âàêöèíû â ãîñäóìå)
Ñåé÷àñ ïîâñåìåñòíî ðàñïðîñòðàíåíî òåñòèðîâàíèå æåíùèí íà âèðóñû ïàïèëëîìû ÷åëîâåêà.
Èñõîäîì ýòèõ òåñòîâ, êàê ïðàâèëî, ÿâëÿåòñÿ ðàçâèòèå ñîñòîÿíèÿ ñèëüíîãî íåðâíîãî ñòðåññà. Ïîòîìó, ÷òî ó áîëüøèíñòâà òåñòèðóåìûõ, ðåçóëüòàò àíàëèçà ïîêàçûâàåò íàëè÷èå ýòèõ âèðóñîâ â øåéêå ìàòêè. Íà÷èíàþòñÿ áåñåäû ñ âðà÷îì ãèíåêîëîãîì, øòóäèðîâàíèå èíòåðíåòà. À äàëüøå? Äàëüøå ÿ èìåþ äåëî ñ æåíùèíàìè, êîòîðûå â ðåçóëüòàòå âñåãî ýòîãî ïðèøëè ê âûâîäó, ÷òî ó íèõ ëèáî óæå åñòü ðàê øåéêè ìàòêè, ëèáî îí âîò-âîò ðàçîâüåòñÿ. È òàêèõ íåñ÷àñòíûõ, èçìó÷åííûõ ìûñëüþ î âîçìîæíîñòè ñòðàøíîãî äèàãíîçà ñîâñåì, ñîâñåì íåìàëî.
Ìíå òðåáóåòñÿ ïðèìåðíî ÷àñ âðåìåíè, ÷òî áû íåò íå âûëå÷èòü ôèçè÷åñêè, à íàâåñòè ïîðÿäîê â âîðîõå èíôîðìàöèè î âèðóñå ïàïèëëîìû ÷åëîâåêà â ãîëîâàõ ýòèõ óìíûõ, îáðàçîâàííûõ è íàïóãàííûõ æåíùèí. Ñ ïîíèìàíèåì, ÷òî ê ÷åìó, ïðèõîäèò ñïîêîéñòâèå è óõîäèò ñòðàõ.
Ýòà ñèòóàöèÿ, ê ñîæàëåíèþ, ÷àñòî ïîâòîðÿåòñÿ. Íå áûâàåò ìåñÿöà, ÷òî áû íà ïðèåì íå ïðèõîäèëà âîò òàêàÿ ïàöèåíòêà. È èç ðàçà â ðàç ÿ ïîâòîðÿþ èñòîðèþ ïðî âèðóñ ïàïèëëîìû ÷åëîâåêà.
Ïîâåñòâîâàíèå äîïîëíÿåòñÿ íîâûìè íàó÷íûìè äîñòèæåíèÿìè. Íî îíè ñëó÷àþòñÿ ãîðàçäî ðåæå, ÷åì âñòðå÷à ñ ïîäîáíûìè ïàöèåíòàìè. Ïîýòîìó ñëîâà â èñòîðèè ïî÷òè íå ìåíÿþò ñâîåãî ïîëîæåíèÿ è, ðàññêàç ñòàë ïîõîæ íà áàëëàäó. ß î÷åíü íàäåþñü, ÷òî â çàïèñàííîì âèäå îíà ïîìîæåò îáúåêòèâíî îöåíèòü ñèòóàöèþ òåì, êîãî êîñíóëàñü ýòà ïðîáëåìà. Èòàê
Âèðóñû ïàïèëëîìû ÷åëîâåêà (ÂÏ×) ýòî îáøèðíîå ñåìåéñòâî âèðóñîâ, êîòîðûå ïðîíèêàþò òîëüêî â ýïèòåëèàëüíûå êëåòêè êîæè è ñëèçèñòûõ, ïðè÷åì òîëüêî ÷åëîâåêà. Èçâåñòíî áîëåå 100 òèïîâ âèðóñîâ â ñåìåéñòâå ÂÏ×.
Êàê ÷àñòî ñëó÷àåòñÿ èíôåêöèÿ ÂÏ×. Î÷åíü î÷åíü ÷àñòî. Ïðèìåðíî 75% ëþäåé æèâóùèõ â ìèðå êîíòàêòèðîâàëè ñ ÂÏ× â ñâîåé æèçíè. Êòî-òî âñåãî îäèí ðàç, êòî-òî ìíîãî ðàç. Ïðè÷åì 15-20% èìåþò ÂÏ× â ñâîåì òåëå â äàííûé ìîìåíò âðåìåíè. Î÷åíü ìíîãèå æåíùèíû äî 30 ëåò èìåþò â øåéêå ìàòêè çëîêà÷åñòâåííûå òèïû ÂÏ×. Ïðè ýòîì àáñîëþòíîå áîëüøèíñòâî íå èìåþò â ñâÿçè ñ ýòèì íèêàêèõ ïðîáëåì. Ïîñëå 30 ëåò ÂÏ× èíôåêöèÿ âñòðå÷àåòñÿ ðåæå.
Êëàññèôèêàöèÿ. Âñå 100 òèïîâ ÂÏ× äåëÿòñÿ íà äâå ãðóïïû: çëîêà÷åñòâåííóþ è äîáðîêà÷åñòâåííóþ. Ê çëîêà÷åñòâåííîé/îíêîãåííîé/ãðóïïå âûñîêîãî ðèñêà îòíîñÿòñÿ 15 òèïîâ ÂÏ×: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 è 82 òèïîâ. Ïðè äëèòåëüíîì èõ íàõîæäåíèè â ýïèòåëèàëüíûõ êëåòêàõ øåéêè ìàòêè îíè ìîãóò ïðåâðàùàòü ïîñëåäíèå ñíà÷àëà â ïðåäðàêîâûå, à çàòåì â ðàêîâûå êëåòêè.
Äîáðîêà÷åñòâåííûå òèïû ÂÏ× ýòî âñå îñòàëüíûå. Îíè ìîãóò âûçâàòü êîíäèëîìû/áîðîäàâêè èëè ëåãêèå ïðåäðàêîâûå èçìíåíèÿ êëåòîê øåéêè ìàòêè, íî íå ïðèâîäÿò ê ðàêó øåéêè ìàòêè.
Ïîñëåäñòâèÿ îò ÂÏ×. Ïðîíèêàÿ â ýïèòåëèàëüíûå êëåòêè ÂÏ× íå âûçûâàþò íèêàêîé áîëåçíè ó 95-99 ÷åëîâåê èç 100 çàðàæåííûõ. Ïðîáëåìû èç-çà ýòèõ âèðóñîâ âîçíèêàþò òîëüêî ó 1-5 % èíôèöèðîâàííûõ:
— ó 1% çàðàæåííûõ äîáðîêà÷åñòâåííûìè òèïàìè ÂÏ× âîçíèêàþò áîðîäàâêè îíè æå êîíäèëîìû îíè æå ïàïèëëîìû ïîëîâûõ îðãàíîâ
— ó 1-5% çàðàæåííûõ çëîêà÷åñòâåííûìè òèïàìè ÂÏ× ðàçâèâàþòñÿ ïðåäðàêîâûå è ðàêîâûå èçìåíåíèÿ êëåòîê øåéêè ìàòêè.
Êàêèå îáëàñòè ïîðàæàþòñÿ ÂÏ×?
Âåðõíèé ñëîé òêàíåé âóëüâû, âëàãàëèùà, øåéêè ìàòêè, ïîëîâîãî ÷ëåíà, ðîòîâîé ïîëîñòè è ãîðòàíè, êîæè ëàäîíåé è ñòóïíåé ïîêðûò ýïèòåëèàëüíûìè êëåòêàìè. Ñëåäîâàòåëüíî, âñå ýòè îáëàñòè ìîãóò ïîäâåðãàòüñÿ àòàêå ÂÏ×. Ïðèìåðíî 30-40 òèïîâ ÂÏ× èç 100 èçâåñòíûõ àòàêóþò òîëüêî îáëàñòü ïîëîâûõ îðãàíîâ è íå ðàñïðîñòàíÿþòñÿ íà äðóãèå îáëàñòè. Äðóãèå èíôèöèðóþò òîëüêî êîæó ðóê è ñòóïíåé, ìîãóò âûçûâàòü òàì ïîÿâëåíèå áîðîäàâîê, è íå ñóþòñÿ â äðóãèå ÷àñòè òåëà. Åñòü íåêîòîðûå òèïû ÂÏ×, êîòîðûå ìîãóò îáíàðóæèâàòüñÿ è â ãåíèòàëüíîé îáëàñòè è ðîòîâîé ïîëîñòè è ãîðòàíè.
Ïîñêîëüêó ìîìåíò ïðîíèêíîâåíèÿ ÂÏ× â ýïèòåëèàëüíûå êëåòêè íè÷åì ñåáÿ íå âûäàåò, íè Âû ñàìè, íè ìåòîäû ñîâðåìåííîé ìåäèöèíû íå ìîãóò ñêàçàòü, êîãäà ïðîèçîøëî çàðàæåíèå — 3 äíÿ, 3 ìåñÿöà èëè 3 ãîäà òîìó íàçàä.
Êàê ðàñïðîñòðàíÿåòñÿ ÂÏ×. Âñå çëîêà÷åñòâåííûå òèïû ÂÏ× ïåðåäàþòñÿ ïîëîâûì ïóòåì. Ïîýòîìó ðàê øåéêè ìàòêè îòíîñèòñÿ ê âåíåðè÷åñêèì çàáîëåâàíèÿì. Äîáðîêà÷åñòâåííûå òèïû, çàñåëÿþùèå ïîëîâûå îðãàíû òîæå ïåðåäàþòñÿ ïîëîâûì ïóòåì. Ïîñêîëüêó íåêîòîðûå äîáðîêà÷åñòâåííûå òèïû æèâóò è â ðîòîâîé ïîëîñòè è íà ïîëîâûõ îðãàíàõ, òî îíè ìîãóò ïåðåäàâàòüñÿ ïðè îðîãåíèòàëüíîì êîíòàêòå. Âîò ïî÷åìó ó äåâñòâåííèö è ëåñáèÿíîê ìîãóò òîæå ñëó÷àòñÿ êîíäèëîìû âóëüâû/âëàãàëèùà.
Äîáðîêà÷åñòâåííûå òèïû ÂÏ× ìîãóò ïåðåäàâàòüñÿ îò ìàòåðè ê ðåáåíêó â ïðîöåññå ðîäîâ. Âåðîÿòíîñòü: 1 ñëó÷àé çàðàæåíèÿ íà 1000 ìàì, èìåþùèõ ê ìîìåíòó ðîäîâ äîáðîêà÷åñòâåííûå òèïû ÂÏ× â ïîëîâûõ îðãàíàõ. Îäèí èç 1000 çàðàæåííûõ äåòèøåê ìîæåò ïîòîì èìååò êîíäèëîìû ãîðòàíè.
Äîáðîêà÷åñòâåííûå òèïû ÂÏ× âûçûâàþùèå áîðîäàâêè/êîíäèëîìû ðóê è ñòóïíåé ïåðåäàþòñÿ òîëüêî êîíòàêòíûì ïóòåì. Âåðîÿòíîñòü çàðàçèòüñÿ îò îäíîãî ðóêîïîæàòèÿ ñ ÷åëîâåêîì, íà ëàäîíè ó êîòîðîãî åñòü áîðîäàâêà, áëèçêà ê íóëþ.
×òî ïðîèñõîäèò ïîñëå çàðàæåíèÿ ÂÏ×. Ïîñëå òîãî êàê îäèí èç èëè íåñêîëüêî çëîêà÷åñòâåííûõ òèïîâ ÂÏ× ïðîíèêàþò â êëåòêè øåéêè ìàòêè, ñîáûòèÿ ìîãóò ðàçâèâàòüñÿ ïî ñëåäóþùèì ñöåíàðèÿì.
I. Òðàíçèòîðíàÿ ÂÏ× èíôåêöèÿ. Âñòðå÷àåòñÿ ó ~ 90-98% æåíùèí äî 30 ëåò. Èììóííàÿ ñèñòåìà íàøåãî îðãàíèçìà ðàñïîçíàåò, ÷òî ïðîíèê ÷óæåðîäíûé àãåíò è, èñïîëüçóÿ çàùèòíûå ôàêòîðû, «âûñòàâëÿåò çà äâåðü» âèðóñ ïàïèëëîìû ÷åëîâåêà. Âèðóñ íàõîäèòñÿ â ýïèòåëèàëüíûõ êëåòêàõ øåéêè íå áîëåå 12-18 ìåñÿöåâ è íå óñïåâàåò èõ êàê-òî èçìåíèòü. Åñëè èçìåíåíèÿ âñå-òàêè ïðîèñõîäÿò, òî îíè íîñÿò ëåãêèé õàðàêòåð (äèñïëàçèÿ I ñòåïåíè) è èñ÷åçàþò ñ èñ÷åçíîâåíèåì âèðóñà èç îðãàíèçìà. Åñëè ÂÏ× ñíîâà ïðîíèêàåò (ïîÿâèëñÿ íîâûé ïàðòíåð ïðîèçîøëî ïîâòîðíîå çàðàæåíèå) â êëåòêè øåéêè ìàòêè, âñå ïîâòîðÿåòñÿ ñíîâà. Òåîðåòè÷åñêè, òàêèõ ïîâòîðåíèé ìîæåò áûòü ñêîëüêî óãîäíî ìíîãî.
II. Äëèòåëüíàÿ ÂÏ× èíôåêöèÿ, áîëåå 12-18 ìåñÿöåâ. Âñòðå÷àåòñÿ ó ~ 2-10% æåíùèí.  îñíîâíîì, ó òåõ, êòî ñòàðøå 30 ëåò. Ïî êàêèì-òî íåÿñíûì ïðè÷èíàì èììóííàÿ ñèñòåìà íå âûãîíÿåò âèðóñ ïàïèëëîìû èç îðãàíèçìà è, îí íàäîëãî çàäåðæèâàåòñÿ â êëåòêàõ øåéêè ìàòêè. Ñ òå÷åíèåì âðåìåíè âèðóñ òðàíñôîðìèðóåò íîðìàëüíóþ êëåòêó ñíà÷àëà â ïðåäðàêîâóþ (I, II, III ñòåïåíè), à çàòåì â ðàêîâóþ. Ïðîöåññ ýòîò äåéñòâèòåëüíî äëèòåëüíûé è â ñðåäíåì îò ïðåäðàêîâûõ èçìåíåíèé â øåéêå ìàòêè äî ðàçâèòèÿ ðàêà øåéêè ìàòêè ïðîõîäèò 10 ëåò. È âñå ýòî âðåìÿ çëîêà÷åñòâåííûé òèï ÂÏ× äîëæåí ñèäåòü â êëåòêå.
!Íèêàêèå òåñòû, ê ñîæàëåíèþ, ïîêà íå ìîãóò îïðåäåëèòü, ó êîãî, èç èìåþùèõ ñåé÷àñ, çëîêà÷åñòâåííûå òèïû ÂÏ× â øåéêå ìàòêè áóäåò äëèòåëüíàÿ èíôåêöèÿ ñ ðàçâèòèåì ïðåäðàêà è ðàêà, à ó êîãî òîëüêî òðàíçèòîðíàÿ è áåç ïîñëåäñòâèé.
Îñíîâíûìè ôàêòîðàìè ðèñêà äëÿ äëèòåëüíîé ÂÏ× èíôåêöèè ÿâëÿþòñÿ:
— íåïîñòîÿíñòâî â ñåêñóàëüíûõ îòíîøåíèÿõ,
— êóðåíèå.
Äëèòåëüíàÿ èíôåêöèÿ äîáðîêà÷åñòâåííûìè òèïàìè ÂÏ× ìîæåò ïðèâîäèòü (ó 1 ÷åëîâåêà èç 100 çàðàæåííûõ) ê ïîÿâëåíèþ êîíäèëîì íà ïîëîâûõ îðãàíàõ.
Ëå÷åíèå ÂÏ×. Íèêàêèõ ýôôåêòèâíûõ ñïîñîáîâ, ÷òîáû âûãíàòü ÂÏ× èç êëåòîê ýïèòåëèÿ íå ñóùåñòâóåò. Íèêàêèå, äàæå ñàìûå ãðîìîçäêèå è äîðîãîñòîÿùèå ñõåìû èììóíîòåðàïèè, òàê ãîðÿ÷î ëþáèìûå ìíîãèìè ðîññèéñêèìè ãèíåêîëîãàìè íå ïîìîãóò Âàì ýòî ñäåëàòü. À åñëè âèðóñ âñå-òàêè èñ÷åç ïîñëå «÷óäåñíîãî ëå÷åíèÿ», çíà÷èò, ó Âàñ áûëà òðàíçèòîðíàÿ ÂÏ× èíôåêöèÿ. È ýòî íå ïîáåäà âðà÷à ãèíåêîëîãà, íàçíà÷èâøåãî «÷óäåñíîå ëå÷åíèå», à ïîáåäà Âàøåé èììóííîé ñèñòåìû.
! Íî ñóùåñòâóþò ðàçíûå ìåòîäû ëå÷åíèÿ îò ïîñëåäñòâèé âëèÿíèÿ ÂÏ× íà êëåòêè ýïèòåëèÿ. Ýòî óäàëåíèå êîíäèëîì/ïàïèëëîì/ãåíèòàëüíûõ áîðîäàâîê ñ îáëàñòè ïîëîâûõ ãóá/ïîëîâîãî ÷ëåíà è óäàëåíèå ïðåäðàêîâûõ èçìåíåíèé ñ øåéêè ìàòêè ïðè ïîìîùè íèçêîé (êðèîòåðàïèÿ) è âûñîêîé (êîàãóëÿöèÿ, ëàçåð) òåìïåðàòóð. Âàæíî ïîíèìàòü, ÷òî ÂÏ× ïîñëå óäàëåíèé ýòèõ èçìåíåíèé ìîæåò ïðîäîëæàòü îñòàâàòüñÿ â ñîñåäíèõ íåèçìåíåííûõ êëåòêàõ.
Âàêöèíàöèÿ îò ÂÏ×. Âàêöèíà «Ãàðäàñèë» ñîäåðæèò â ñâîåì ñîñòàâå ÷àñòèöû îò 4-õ òèïîâ ÂÏ×:
— îò äâóõ äîáðîêà÷åñòâåííûõ 6 è 11 (90% âñåõ ïîëîâûõ áîðîäàâîê âûçûâàþòñÿ ýòèìè òèïàìè)
— îò äâóõ çëîêà÷åñòâåííûõ 16 è 18 (70% âñåõ ñëó÷àåâ ðàêà øåéêè ìàòêè âûçâàíû ýòèìè âèðóñàìè).
Ñåé÷àñ Ãàðäàñèë 9 — ïðîòèâ 9 òèïîâ ÂÏ×
Ýòè ÷àñòèöû, ïðè ââåäåíèè â îðãàíèçì íå âûçûâàþò èíôåêöèè, ò.ê. ýòî íåïîëíîöåííûå âèðóñû. Îíè ïðèâîäÿò ê îáðàçîâàíèþ àíòèòåë èììóííîãî îðóæèÿ, êîòîðîå òóò æå âûãîíÿåò âèðóñ ïàïèëëîìû ÷åëîâåêà èç îðãàíèçìà. Òàêèì îáðàçîì, âàêöèíàöèÿ ïîìîãàåò íå äîïóñòèòü äëèòåëüíîãî ïðåáûâàíèÿ ÂÏ× â êëåòêàõ. À ðàç íåò äëèòåëüíîé ÂÏ× èíôåêöèè, çíà÷èò íå áóäåò êîíäèëîì è ïðåäðàêà/ðàêà øåéêè ìàòêè.
Ýôôåêòèâíîñòü âàêöèíàöèè ïðîòèâ ÂÏ× äîêàçàíà äëÿ âîçðàñòíîé ãðóïïû 9-26 ëåò. Ïðèì — ñåé÷àñ äî 45 ëåò ì.á. ïîëåçíî.
Âûãîäà îò âàêöèíàöèè ìàêñèìàëüíà, åñëè äåëàòü åå äî íà÷àëà ïîëîâîé æèçíè, ò.å. êîãäà âèðóñû ÂÏ× åùå íå ïîïàëè â îðãàíèçì.
Ìîæåò áûòü, â áëèæàéøèå 5 ëåò ìû ïîëó÷èì äàííûå îá ýôôåêòèâíîñòè âàêöèíû ó æåíùèí ñòàðøå 26 ëåò. Íî ïîêà òàêèõ ñâåäåíèé íåò è, âàêöèíàöèÿ æåíùèíàì ñòàðøå 26 ëåò íå ïîêàçàíà. (Óæå åñòü)
#Ãèíåêîëîã íå ìîæåò ñêàçàòü, êîãäà çëîêà÷åñòâåííûå òèïû ÂÏ× ïîïàëè â íàø îðãàíèçì. Ìû íå ìîæåì îïðåäåëèòü, êàê äîëãî îíè áóäóò òàì íàõîäèòüñÿ. Ìû íå èìååì ëåêàðñòâà, ÷òîáû èçáàâèòü íàøèõ ïàöèåíòîâ îò ýòîé èíôåêöèè. Òîãäà çà÷åì âîîáùå ìû äåëàåì òåñò íà çëîêà÷åñòâåííûå òèïû âèðóñà ïàïèëëîìû ÷åëîâåêà?
Åñëè ðå÷ü èäåò î æåíùèíàõ ìîëîæå 30 ëåò, òî ñìûñëà â ýòîì òåñòå íåò íèêàêîãî !!!. Ó î÷åíü ìíîãèõ èç íèõ åñòü çëîêà÷åñòâåííûå òèïû ÂÏ× â øåéêå ìàòêè. Ïðè ýòîì ðàê øåéêè ìàòêè â ýòîé âîçðàñòíîé ãðóïïå ïðàêòè÷åñêè íå âñòðå÷àåòñÿ, ò.ê. ïî÷òè âñå ñëó÷àè çàðàæåíèÿ ÂÏ× ýòî òðàíçèòîðíàÿ èíôåêöèÿ. Åñëè ó Âàñ ýòîãî âèðóñà íåò ýòî çàìå÷àòåëüíî, íî åñëè ÂÏ× çëîêà÷åñòâåííîãî òèïà ó Âàñ îáíàðóæåí, òî:
— îçíà÷àåò ëè, ýòî ÷òî ó Âàñ ðàê øåéêè ìàòêè? (âîâñå íåò; òåñò íà ÂÏ× íå ïîêàçûâàåò, åñòü ó æåíùèíû ðàê øåéêè ìàòêè èëè íåò);
— îçíà÷àåò ëè ýòî, ÷òî ó Âàñ åñòü ïðåäðàêîâûå èçìåíåíèÿ êëåòîê øåéêè ìàòêè? (âîâñå íåò, òåñò íà ÂÏ× òîëüêî êîíñòàòèðóåò ôàêò íàëè÷èÿ èëè îòñóòñòâèÿ çëîêà÷åñòâåííûõ òèïîâ ÂÏ×, íî íå ìîæåò îöåíèòü ñòðîåíèå êëåòîê øåéêè ìàòêè);
— îçíà÷àåò ëè, ÷òî ó Âàñ áóäåò ðàê øåéêè ìàòêè â áóäóùåì (âîâñå íåò, ïîëîæèòåëüíûé òåñò íå ìîæåò ñêàçàòü, êàê äàâíî ïîïàë ÂÏ× â Âàø îðãàíèçì è, êàê äîëãî îí óæå òàì íàõîäèòñÿ; ñëåäîâàòåëüíî, òåñò íå ìîæåò ïîêàçàòü òðàíçèòîðíàÿ ó Âàñ èíôåêöèÿ èëè äëèòåëüíàÿ).
Âîò ïîýòîìó, òåñò íà ÂÏ× æåíùèíàì äî 30 ëåò äåëàòü íå íóæíî!!!
Êîãäà öåëåñîîáðàçíî äåëàòü òåñò íà ÂÏ×. Æåíùèíàì ñòàðøå 30 ëåò. Ïîñëå 30 ëåò ÂÏ× èíôåêöèÿ âñòðå÷àåòñÿ ãîðàçäî ðåæå, ÷åì äî 30. Ïîýòîìó, åñëè ó æåíùèíû òåñò ïîëîæèòåëüíûé, òî âîçìîæíî, ÷òî âèðóñ óæå äëèòåëüíîå âðåìÿ íàõîäèòñÿ â øåéêå ìàòêè. Ñëåäîâàòåëüíî, óæå ìîãóò áûòü ïðåäðàêîâûå è ðàêîâûå èçìåíåíèÿ êëåòîê. Ïîýòîìó ïðè ïîëîæèòåëüíîì òåñòå íà ÂÏ× æåíùèíà ñòàðøå 30 ëåò â ãðóïïå ïîâûøåííîãî ðèñêà ïî âîçìîæíîñòè íàëè÷èÿ èëè ðàçâèòèÿ â áëèæàéøèå ãîäû ïðåäðàêà è ðàêà øåéêè ìàòêè.
Íî âîò çàêîâûðêà:
— òåñò íà ÂÏ× òîëüêî êîíñòàòèðóåò íàëè÷èå èëè îòñóòñòâèå çëîêà÷åñòâåííûõ òèïîâ â øåéêå ìàòêè;
— òåñò íà ÂÏ× íå ïîçâîëÿåò îöåíèòü ñòðóêòóðó êëåòîê: íàðóøåíà îíà èëè íåò, åñòü óæå ïðåäðàêîâûå/ðàêîâûå èçìåíåíèÿ â êëåòêàõ èëè íåò.
Èññëåäîâàíèå ñòðîåíèÿ êëåòîê øåéêè ìàòêè îñóùåñòâëÿåòñÿ ïðè ïîìîùè Ïàï-òåñòà (âòîðîå íàçâàíèå — öèòîëîãèÿ øåéêè ìàòêè). Êëåòêè ýïèòåëèÿ øåéêè áåðóò ñïåöèàëüíîé ùåòî÷êîé ñ ïîâåðõíîñòè è èçíóòðè êàíàëà âî âðåìÿ ãèíåêîëîãè÷åñêîãî îñìîòðà. Ðàçìàçûâàþò íà ñòåêëî. Îêðàøèâàþò. Âðà÷-öèòîëîã â ëàáîðàòîðèè ðàññìàòðèâàåò ïîä ìèêðîñêîïîì ñòðóêòóðó êëåòîê è äåëàåò çàêëþ÷åíèå: íîðìàëüíûå êëåòêè èëè åñòü êëåòêè ñ ïðåäðàêîâûìè èçìåíåíèÿ (äèñïëàçèÿ I, II, III) èëè ðàêîâûìè.
Èìåííî ýòîò òåñò íóæíî äåëàòü ðåãóëÿðíî âñåì æåíùèíàì è äî è ïîñëå 30 ëåò. Ïåðâûé ðàç ÷åðåç ãîä ïîñëå íà÷àëà ïîëîâîé æèçíè.
Ïðèìåðíî 5-10% âñåõ ïðåäðàêîâûõ è ðàêîâûõ èçìåíåíèé êëåòîê øåéêè ìàòêè ñâÿçàíî íå ñ ÂÏ× èíôåêöèåé. Ïîýòîìó îòñóòñòâèå ÂÏ×, íå èñêëþ÷àåò íà 100% âîçìîæíîñòü ïðåäðàêîâûõ è ðàêîâûõ èçìåíåíèé. Îòñþäà, òàê âàæíî äåëàòü Ïàï-òåñò êàê æåíùèíàì ìîëîæå 30 ëåò, òàê è ñòàðøå. Âåäü ó ìîëîäûõ òîæå ìîãóò áûòü äðóãèå, íå ÂÏ× ïðè÷èíû äëÿ ïðåäðàêà è ðàêà øåéêè.
Òàêèì îáðàçîì, åñëè Âàø âîçðàñò äî 30 ëåò:
— íåîáõîäèìî äåëàòü Ïàï-òåñò îäèí ðàç â ãîä (èëè ÷àùå, åñëè ñî÷òåò íóæíûì âðà÷), ÷òî áû îöåíèâàòü ñòðóêòóðó êëåòîê øåéêè ìàòêè
— íå íóæíî äåëàòü òåñò íà ÂÏ×, ò.ê. ðåçóëüòàò (ïîëîæèòåëüíûé èëè îòðèöàòåëüíûé) íè÷åãî íå äîáàâèò ê ðåçóëüòàòó Ïàï-òåñòà (íå èçâåñòíî ê êîãî òîëüêî òðàíçèòîðíàÿ èíôåêöèÿ, à ó êîãî âèðóñ çàäåðæèòñÿ íàäîëãî).
Åñëè Âàø âîçðàñò ñòàðøå 30 ëåò:
— íóæíî äåëàòü òåñò íà çëîêà÷åñòâåííûå òèïû ÂÏ× îáÿçàòåëüíî â ñî÷åòàíèè ñ Ïàï-òåñòîì; ýòà ñòðàòåãèÿ ïîçâîëÿåò ñ ìåíüøåé âåðîÿòíîñòüþ ïðîïóñòèòü äëèòåëüíóþ ÂÏ× èíôåêöèþ è ïðåäðàêîâûå/ðàêîâûå èçìåíåíèÿ êëåòîê øåéêè ìàòêè.
àêóøåð-ãèíåêîëîã, ê.ì.í. Áîðèñîâà Àëåêñàíäðà Âèêòîðîâíà.
Èñòî÷íèê — https://vk.com/picabumedical
Источник

Сибирская язва является острым, особо опасным инфекционным заболеванием, возникающим у человека и животных при заражении Bacillus anthracis, протекающим с формированием на коже специфических карбункулов, либо в септической форме. Источником инфекции являются дикие животные и скот, заражение происходит контактным путем. Инкубационный период сибирской язвы в среднем составляет 3-5 дней. Диагностика осуществляется в 3 этапа: микроскопия мокроты или отделяемого кожных элементов, бакпосев, биопробы на лабораторных животных. Лечение сибирской язвы осуществляется пенициллинами. При кожной форме оно сочетается с местным лечением язв и карбункулов.
Общие сведения
Сибирская язва является острым, особо опасным инфекционным заболеванием, возникающим у человека и животных при заражении Bacillus anthracis, протекающим с формированием на коже специфических карбункулов, либо в септической форме.
Причины
Bacillus anthracis представляет собой крупную, капсулированную, грамположительную, факультативно-анаэробную, спорообразующую бактерию палочковидной формы с обрубленными концами. Споры образует при соприкосновении с кислородом, в таком виде может сохраняться в окружающей среде длительное время (несколько лет в воде, десятилетиями в почве, иногда прорастая и образуя новые споры). Сохраняет жизнеспособность после пяти минут кипячения, погибает только после 12-15 минут воздействия текучего пара, в течение 5-10 минут при температуре 110 °С. Сухому жару температурой 140 °С требуется для уничтожения спор бактерий 3 часа, дезинфицирующим средствам (1% раствор формалина, 10% едкого натра) – 2 часа.
Вегетативные формы во внешней среде неустойчивы, погибают при кипячении и дезинфицировании. Сибиреязвенная палочка выделяет трехкомпонентный экзотоксин (антигенный, отечный и летальный факторы), который довольно нестоек, разрушается при нагревании до 60 °С. Источником и резервуаром сибирской язвы в естественной среде являются травоядные животные, в поселениях – домашний скот (крупный и мелкий). У животных сибирская язва протекает в генерализованной форме, заразность имеет место на протяжении всего заболевания (животные выделяют возбудителя с испражнениями) и в течение 7 дней после смерти (без вскрытия и разделывания туши). Шкура, шерсть и продукты их переработки могут сохранять заразность на протяжении многих лет.
Заражение животных происходит при употреблении пищи или воды, содержащих споры сибирской язвы, либо при укусах насекомых, переносящих возбудителя от больных животных, зараженных трупов, загрязненных спорами объектов. Особую опасность представляют сохраняющиеся в почве споры, формирующие эпидемический очаг, который может быть затронут при проведении строительных, гидромелиоративных, геофизических и других работ, в результате чего споры сибирской язвы выходят на поверхность и могут заражать животных и человека.
Больной человек не представляет значимой эпидемиологической опасности для других людей, но может служить источником инфекции для животных. Механизм передачи сибирской язвы, как правило, контактный (проникновение возбудителя происходит через поврежденные кожные покровы и слизистые оболочки). Чаще всего люди заражаются при контакте с больными животными и переработке туш, изготовлении предметов из животного сырья, кулинарной обработке зараженного мяса. Заболеваемость сибирской язвой подразделяется на профессиональную и бытовую. Случаи реализации пищевого пути передачи, а так же вдыхания бактерий крайне редки.
Естественная восприимчивость человека к сибирской язве невысокая, развитие заболевания происходит у 20% лиц, имевших контакт с возбудителем, но при реализации воздушно-пылевого пути заражения заболеваемость практически стопроцентная. Сибирской язвой чаще заражаются мужчины активного возраста, в основном в сельской местности.
Классификация
Сибирская язва протекает в двух клинических формах: кожной и генерализованной.
- Кожная форма, встречающаяся в подавляющем большинстве случаев (95% и более) подразделяется на карбункулезную, буллезную и эдематозную разновидности, в зависимости от характера кожных проявлений.
- Генерализованная форма также бывает трех видов: легочная, кишечная и септическая.
Симптомы сибирской язвы
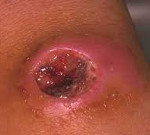
Инкубационный период сибирской язвы обычно занимает 3-5 дней, но может затягиваться и до недели – двух, а также протекать в течение нескольких часов. Самая распространенная клиническая форма сибирской язвы: карбункулезная. При этом на коже в месте внедрения возбудителя формируется карбункул, проходя последовательно стадии пятна, папулы, везикулы и язвы. Сначала образуется красное безболезненное пятно, быстро преобразующееся в медно-красную (иногда багровую), приподнятую над поверхностью кожи, папулу. На этом этапе больных обычно беспокоит зуд и некоторое жжение пораженного участка.
Спустя несколько часов папула прогрессирует в наполненную серозной жидкостью везикулу около 2-4 мм в диаметре. Содержимое везикулы вскоре приобретает темный, иногда багрово-фиолетовый, оттенок в результате геморрагии. Вскрываясь (самостоятельно или при расчесывании), везикула образует язву с темно-коричневым дном, приподнятыми краями и отделяемым серозно-геморрагического характера. При типичном течении первичная язва опоясывается новыми везикулами, которые при вскрытии сливаются и увеличивают язвенный дефект.
Спустя несколько дней (иногда до двух недель) в центре язвы формируется черный некротический струп, постепенно замещая все ее дно. На вид карбункул напоминает обгоревшую корку, безболезненный, окружен багрово-красным воспалительным валиком, возвышающимся над непораженной кожей. Ткани вокруг карбункула выражено отечны, нередко отек захватывает значительный участок (в особенности в случае локализации в местах с рыхлой подкожной клетчаткой, на пример, на лице). При расположении карбункула на лице высока вероятность распространения отечности на верхние дыхательные пути и развития угрожающей жизни асфиксии.
Заболевание с самого начала сопровождается значительной интоксикацией (головная боль, слабость, адинамия, ломота в мышцах, пояснице, возможна боль в животе), лихорадкой. Через пять-шесть дней температура тела резко снижается, происходит регресс общих и местных клинических проявлений. Струп отторгается спустя 2-3 недели, язва постепенно заживает, оставляя грубый рубец.
Как правило, карбункул формируется в единичном экземпляре, в редких случаях их количество может достигать 10 и более, что значительно утяжеляет течение заболевания. Наибольшую опасность представляют карбункулы на голове, шее, слизистых оболочках ротовой полости и носа, заметно ухудшающие течение и грозящие осложниться сепсисом.
Эдематозная форма на первом этапе ограничивается отечностью тканей, карбункул формируется позднее и отличается довольно крупными размерами. Буллезная разновидность характеризуется формированием в области входных ворот инфекции наполненных геморрагическим содержимым пузырей, преобразующихся после вскрытия в обширные язвы, прогрессирующие в карбункулы.
При генерализованных формах сибирской язвы характерно преимущественное поражение органов дыхания (легочная форма). Клинические проявления напоминают таковые при гриппе: симптомы интоксикации сопровождаются кашлем, насморком, слезотечением, отмечается учащение дыхания, тахикардия, одышка. Эта фаза заболевания может продолжаться от нескольких часов до двух дней, после чего происходит значительное нарастание признаков интоксикации, лихорадка достигает критических цифр (39-40 градусов), выражен озноб. Иногда в этот период отмечаются боли и стеснение в грудной клетке, при кашле выделяется обильная мокрота с кровянистой примесью, при свертывании напоминающая вишневое желе. В последующем происходит нарастание олигурии, признаков сердечно-сосудистой недостаточности, отека легких. Продолжительность последней фазы заболевания не превышает 12 часов, больные находятся в сознании.
Наиболее тяжело протекает кишечная разновидность генерализованной формы сибирской язвы, имеющая крайне неблагоприятный исход. Первая фаза, так же как и в других случаях характеризуется лихорадкой и выраженной интоксикацией, сопровождающимися жжением и болезненностью в горле, и продолжается до полутора суток, затем к этой симптоматике присоединяется выраженная режущая боль в животе, тошнота, рвота с кровью, диарея. В каловых массах также визуально определяется кровь. В третьей фазе имеет место нарастающая сердечная декомпенсация, лицо приобретает багровый или синюшно-розовый оттенок, отмечаются инъекции склер, на коже могут быть петехиальные или геморрагические высыпания. Больные тревожны, испытывают страх.
Септическая разновидность генерализованной формы протекает в виде первичного или вторичного (явившегося осложнением другой формы сибирской язвы) сепсиса. При этом отмечается очень быстрое нарастание симптоматики интоксикации, многочисленные геморрагии на коже и слизистых, часто поражаются мозговые оболочки. Данная форма, зачастую, прогрессирует с развитием инфекционно-токсического шока.
Осложнения
Сибирская язва может осложняться менингитами, менингоэнцефалитами, отеком и набуханием головного мозга, отеком легких, асфиксией, перитонитом, желудочно-кишечными кровотечениями и парезом кишечника. Генерализованные формы легко перерастают в сепсис и инфекционно-токсический шок.
Диагностика
Специфическая диагностика сибирской язвы включает три этапа: микроскопическое исследование биологических материалов (мокрота, отделяемое кожных элементов, плевральный выпот, кал), выделение культуры путем бакпосева на питательных средах и биопробы на лабораторных животных. В качестве серологических методов диагностики применяют реакцию термопреципитации по Асколи, люминесцентный серологический анализ, некоторые другие методики. Больным производят кожно-аллергическую пробу с антраксином.
Рентгенография легких при легочной генерализованной форме показывает картину пневмонии или плеврита. В таких случаях больному сибирской язвой необходима дополнительная консультация пульмонолога. При необходимости проводят плевральную пункцию. В начале заболевания для дифференциации кожных проявлений сибирской язвы требуется консультация дерматолога. Все исследования с сибиреязвенной палочкой производятся в специализированных оборудованных лабораториях в связи с особой опасностью данного заболевания.
Лечение сибирской язвы
Этиотропное лечение сибирской язвы осуществляют пенициллином, назначая его внутримышечно на 7-8 дней или более, до снятия симптомов интоксикации. Внутрь можно назначать доксициклин или левофлоксацин. При тяжелом течении применяют внутривенные инъекции ципрофлоксацина. Одновременно с антибиотикотерапией назначают введение противосибиреязвенного иммуноглобулина (вводится подогретым через полчаса после инъекции преднизолона).
Больным сибирской язвой показана дезинтоксикационная терапия – инфузионное введение дезинтоксикационных растворов с преднизолоном и форсированием диуреза. Тяжелые осложнения лечат согласно разработанным методикам интенсивной терапии. На язвы и карбункулы накладываются асептические повязки. Оперативное удаление карбункулов категорически противопоказано ввиду возможной генерализации инфекции.
Прогноз и профилактика
Благоприятный прогноз имеют кожные формы сибирской язвы, генерализованные формы нередко заканчиваются летальным исходом. Современные методы лечения способствуют значительному снижению неблагоприятных исходов данного заболевания, поэтому крайне важно своевременное обращение за медицинской помощью.
Санитарно-гигиенические мероприятия по профилактике заболеваемости сибирской язвой включаю ветеринарные и медико-санитарные меры, задачей которых является выявление, контроль и санация эпидемиологических очагов, отслеживание состояния пастбищ, водных источников, животноводческих хозяйств, плановые прививки животных, гигиеническое нормирование при обработке животного сырья, его хранении и транспортировке, захоронении павшего скота.
Индивидуальная профилактика заключается в соблюдении санитарно-гигиенических правил при работе с животными, специфической вакцинопрофилактике для лиц с высокими профессиональными рисками заражения. Выявленные очаги подлежат дезинфекции. Экстренная профилактика осуществляется не позднее 5 суток после контакта с подозрительными объектами, представляет собой курс превентивной антибиотикотерапии.
Источник

