Ветряная оспа у детей презентация

Презентация на тему: Ветряная оспа
Скачать эту презентацию
Скачать эту презентацию
№ слайда 1
Описание слайда:
Ветряная оспа Составили ученики 10 класса: Кивилёв Михаил и Машкина Виктория
№ слайда 2
Описание слайда:
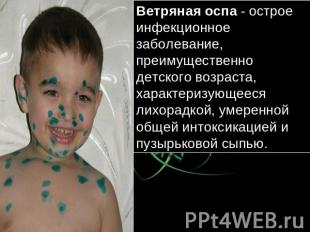
Ветряная оспа — острое инфекционное заболевание, преимущественно детского возраста, характеризующееся лихорадкой, умеренной общей интоксикацией и пузырьковой сыпью.
№ слайда 3
Описание слайда:
Возбудитель Возбудитель — вирус из семейства герпесвирусов (Varicella zoster – Варицелла Зостер, подсемейство З-го типа).
№ слайда 4

Описание слайда:
Особенности вируса содержит ДНК; неустойчив во внешней среде; инактивируется при температуре 50-52 градуса в течение 30 минут; чувствителен к ультрафиолетовому облучению; хорошо переносит низкие температуры, повторные замораживания и оттаивания.
№ слайда 5
Описание слайда:
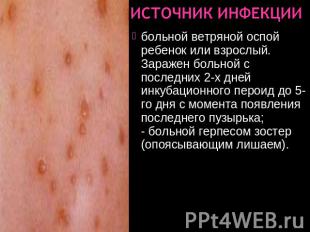
Источник инфекции больной ветряной оспой ребенок или взрослый. Заражен больной с последних 2-х дней инкубационного пероид до 5-го дня с момента появления последнего пузырька; — больной герпесом зостер (опоясывающим лишаем).
№ слайда 6

Описание слайда:
Пути передачи воздушно-капельный; реже – контактно-бытовой, вертикальный. Возбудитель потоком воздуха может переноситься на большие расстояния (в другие комнаты, на другие этажи).
№ слайда 7
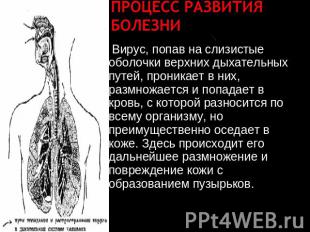
Описание слайда:
Процесс развития болезни Вирус, попав на слизистые оболочки верхних дыхательных путей, проникает в них, размножается и попадает в кровь, с которой разносится по всему организму, но преимущественно оседает в коже. Здесь происходит его дальнейшее размножение и повреждение кожи с образованием пузырьков.
№ слайда 8
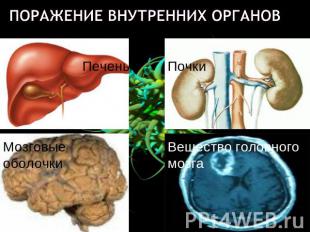
Описание слайда:
поражение внутренних органов
№ слайда 9
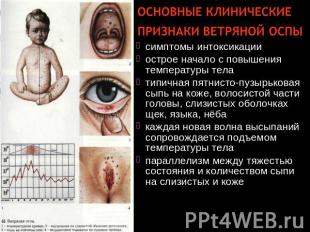
Описание слайда:
Основные клинические признаки ветряной оспы симптомы интоксикации острое начало с повышения температуры тела типичная пятнисто-пузырьковая сыпь на коже, волосистой части головы, слизистых оболочках щек, языка, нёба каждая новая волна высыпаний сопровождается подъемом температуры тела параллелизм между тяжестью состояния и количеством сыпи на слизистых и коже
№ слайда 10

Описание слайда:
Этапность развития элементов сыпи пятна (макулы); узелки(папулы); пузырьки (везикулы) пузырьки с гноем (пустулы) корочки
№ слайда 11
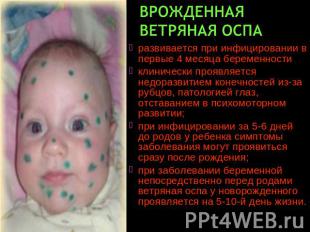
Описание слайда:
Врожденная ветряная оспа развивается при инфицировании в первые 4 месяца беременности клинически проявляется недоразвитием конечностей из-за рубцов, патологией глаз, отставанием в психомоторном развитии; при инфицировании за 5-6 дней до родов у ребенка симптомы заболевания могут проявиться сразу после рождения; при заболевании беременной непосредственно перед родами ветряная оспа у новорожденного проявляется на 5-10-й день жизни.
№ слайда 12

Описание слайда:
Лечение проводится на дому при неосложненном течении госпитализация в боксированное отделение инфекционной больницы показана при тяжелом, осложненном течении или под эпидпоказаниям (проживание в общежитии и др.); режим: постельный на острый период диета: по возрасту, механически щадящая, с ограничением мясных продуктов, обогащенная витаминами уход: особое внимание уделяется чистоте постельного и нательного белья. С целью ускорения подсыхания пузырьков рекомендуется смазывать их 2-5 % раствором марганцевокислого калия или 1 % спиртовым раствором бриллиантового зеленого
№ слайда 13

Описание слайда:
Симптоматическая терапия жаропонижающие средства (аспирин противопоказан!), антибиотики при развитии гнойных осложнений и другие препараты в зависимости от особенностей течения болезни.
№ слайда 14

Описание слайда:
Профилактика изоляция больного до 5-го дня с момента появления последних высыпаний разобщение детей до 7 лет, не болевших ветряной оспой с 9-го по 21-й день с момента контакта с больным ежедневное медицинское наблюдение за контактными детьми с измерением температуры, осмотром кожи и слизистых;
№ слайда 15

Описание слайда:
достаточное проветривание помещений и влажная уборка; активная специфическая иммунизация — за рубежом используют живую аттенуированную варицелла-зостер вакцину (или “Окавакс”); пассивная специфическая профилактика иммуноглобулином варицелла-зостер показана контактным детям из “группы риска” с заболеваниями крови, иммунодефицитными состояниями и беременным женщинам, которые не болели ветряной оспой (опоясывающим лишаем).
№ слайда 16
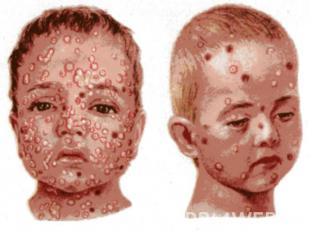
№ слайда 17
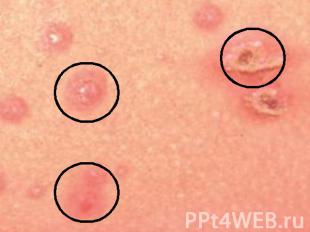
№ слайда 18

№ слайда 19

№ слайда 20

Источник
1
Ветряная оспа
2
Ветряная оспа (Varicella-Zoster virus, VZV) – инфекционное заболевание, характеризующееся лихорадкой и сыпью на коже и слизистых оболочках в виде мелких пузырьков с прозрачным содержимым. Возбудитель – вирус группы герпеса (идентичен возбудителю опоясывающего герпеса – herpes zoster). Вирус летуч, во внешней среде неустойчив, для животных не патогенен.
3
Строение вируса
4
Вирус ветряной оспы принадлежит к семейству герпесвирусов. Несмотря на то, что описание инфекции было известно еще в античные времена, а инфекционная природа заболевания была доказана еще в 1875 г., сам вирус был выделен лишь в 1958 г. Вирус ветряной оспы поражает только человека, Помимо самой ветряной оспы вирус вызывает опоясывающий лишай (т.н. герпес зостер). Это один из самых заразных вирусов в природе. Если в коллективе заболевает кто-то один, вероятность того, что переболеют все остальные, около 95% (правда, это не касается тех, кто перенес ветрянку раньше). При этом вирус может перелетать не только из одной комнаты в другую, но и с одного этажа на другой.
5
Вирус ветряной оспы
6
Эпидимиология Источник инфекции больной человек, представляющий эпидемическую опасность с конца инкубационного периода и до отпадения корочек. Возбудитель распространяется воздушно-капельным путём. Заболевают в основном дети в возрасте от 6 месяцев до 7 лет. Взрослые болеют ветряной оспой редко, поскольку обычно переносят её ещё в детском возрасте.инкубационного периода У лиц с тяжелым иммунодефицитом различной этиологии (в редком случае при ВИЧ-инфекции и у пациентов после пересадки органов; часто при акклиматизации, снижении иммунитета, вызванном сильным стрессом Восприимчивость к В. о. высокая. Чаще болеют дети дошкольного и младшего школьного возраста. Дети в возрасте до 2 мес. и взрослые болеют редко. Наибольшая заболеваемость приходится на осенне-зимний период.) возможно повторное заражение. Восприимчивостьзаболеваемость
7
Симптомы Заболевание обычно начинается остро с повышения температуры, почти одновременно появляется сыпь на коже, волосистой части головы и слизистых оболочках. Высыпание происходит в течение 34 дней, иногда дольше. Первичный элемент сыпи мелкое пятно или папула (узелок), которые очень быстро (через несколько часов) превращаются в везикулу (пузырек) с гиперемией вокруг нее (рис.). Ветряночные пузырьки круглой формы располагаются на неинфильтрированной коже, через 13 дня лопаются, подсыхают. Подсыхание пузырька начинается с центра, затем он постепенно превращается в плотную корочку, после отпадания которой рубцов не бывает. Поскольку ветряночные элементы появляются не все сразу, а с промежутками в 12 дня, на коже одновременно можно видеть элементы высыпаний на разных стадиях развития (пятно, узелок, пузырек, корочка) так называемый ложный полиморфизм сыпи. Иногда болезнь начинается с короткой продромы (субфебрильной температуры, ухудшения самочувствия). Перед высыпанием ветряночных элементов, а чаще в период максимального их высыпания может появиться скарлатина- или кореподобная сыпь.Заболеваниесыпьпятноузелокполиморфизмболезньвысыпания
8
Высыпания на коже при ветряной оспе: папулы, свежие и подсыхающие пузырьки (везикулы), окруженные зоной гиперемии.
9
Различают типичные (легкая, среднетяжелая и тяжелая) и атипичные формы В. о. При легкой форме общее состояние больного удовлетворительное. Температура иногда бывает нормальной, но чаще субфебрильной, редко превышает 38°. Высыпания на коже не обильные, на слизистых оболочках в виде единичных элементов. Длительность высыпания 24 дня. Для среднетяжелой формы характерны небольшая интоксикация, повышенная температура, довольно обильные высыпания и зуд. Длительность высыпания 45 дней. По мере подсыхания везикул нормализуется температура и улучшается самочувствие ребенка. Тяжелая форма характеризуется обильной сыпью на коже и слизистых оболочках рта, глаз, половых органов. Температура высокая, наблюдаются рвота, отсутствие аппетита, плохой сон, беспокойство ребенка в связи с сильным зудом. Длительность высыпания 79 дней.Высыпанияинтоксикациязудвезикулглазрвотасон
10
11
Лечение. Больных лечат обычно дома; госпитализируют только детей с тяжелыми или осложненными формами В. о. Необходим тщательный гигиенический уход, направленный на предупреждение вторичной инфекции (ежедневные ванны со слабым раствором перманганата калия, проглаживание нательного белья). Элементы сыпи смазывают 12% водным раствором перманганата калия или 12% водным или спиртовым раствором бриллиантового зеленого. Обязательно полоскание рта после еды. При появлении гнойных осложнений показаны антибиотики.уход ванны полоскание антибиотики Последствия: После болезни остается единичные рубчики на месте лопнувших пузырьков. Они сохраняются довольно долго (чем человек старше и чем тяжелее болезнь тем дольше) и полностью проходят лишь спустя несколько месяцев, а иногда остаются на всю жизнь (например, если их расцарапать). Кроме того, человек становится пожизненным носителем вируса герпеса, он сохраняется в клетках нервной ткани и при снижении защитных сил организма, стрессах, может проявиться в виде опоясывающего лишая.
12
13
Профилактика Сквозняки. Вирус боится проветривания, поэтому почаще устраивайте их. Уборка. Частая влажная уборка не помешает, но никакого влияния на вероятность распространения вируса не окажет. Профилактика: Изоляция. Все, кто общался с больным, должны быть изолированы на 21 день. Больным возвращаться в коллектив можно не ранее чем через 5 дней после появления последнего элемента сыпи.
14
Вакцинация : Все доступные в настоящий момент коммерческие вакцины содержат ослабленный живой вирус штамма Oka. Многочисленные вариации этого штамма опробованы и зарегистрированы в Японии, Южной Корее, США и нескольких европейских странах. Оптимальный возраст для вакцинации мес. В США прививают дважды, с интервалом 4-8 недель, прививка также рекомендована для подростков 13 лет и старше. В большинстве других стран ограничиваются однократной прививкой. Такая разница в схемах применения вакцин вызвана различной их дозировкой. В ответ на вакцинацию около 95% детей вырабатывают антитела и 70-90% будут защищены от инфекции, по меньшей мере, на 7-10 лет после вакцинации. Согласно данным японских исследователей (Япония — первая страна, в которой была зарегистрирована вакцина), иммунитет длится лет. Можно с уверенностью говорить о том, что циркулирующий вирус способствует «ревакцинации» привитых, увеличивая длительность иммунитета. Помимо чисто профилактических показаний, вакцина может быть использована для экстренной профилактики инфекции — если прививка сделана не позже 3-го дня после вероятного контакта с источником, не менее чем в 90% случаев удается предотвратить инфекцию. Вакцины для профилактики ветряной оспы: Вакцина «Окавакс», Бикен (Biken Institute), (Дистрибьютор — Авентис Пастер) Вакцина «Варилрикс», GlaxoSmithKline
Источник
1. Ветряная оспа.
2. Общие положения.
• Ветряная оспа – острое инфекционное
заболевание, вызываемое вирусом из семейства
герпес-вирусов, характеризующееся умеренной
лихорадкой и появлением на коже, слизистых
оболочках мелких пузырьков с прозрачным
содержимым.
• Возбудитель – вирус ветряной оспы (зостер).
• Источник инфекции – больной человек, который
становится заразным с последних 2 дней
инкубационного периода, весь период высыпаний и
в течение 5 дней после последнего высыпания.
• Путь передачи – воздушно-капельный.
• Сезонность – осень, зима.
• Иммунитет – стойкий.
• Вирус поражает кожу, слизистые, нервную систему,
редко – внутренние органы (печень, легкие, жкт).
3. Клиническая картина.
• Инкубационный период – 11-21 день ( в
среднем 14 дней).
• Острое начало с повышения температуры тела
до 37,5-38,5С.
• Появление сыпи: мелкое пятно – папула –
через несколько часов везикула 0,2-0,5 см в
диаметре – через 1 сутки корочка. Сыпь на
коже и слизистых.
• Высыпания появляются не одновременно, с
промежутками в 1-2 дня; каждое новое
высыпание сопровождаются новым подъемом
температуры тела.
4. Клинические формы.
• Типичная форма – легкая, среднетяжелая,
тяжелая.
• Рудиментарная форма – пузырьки едва
заметны, температура в норме.
• Генерализованная (висцеральная) форма.
• Геморрагическая форма.
• Гангренозная форма – воспалительная
реакция вокруг пузырьков.
5.
6. Диагноз.
• Клиническая картина.
• ИФА.
7. Лечение.
• Гигиенический режим.
• Обработка элементов сыпи анилиновым
красителями.
• Антибактериальная терапия при
присоединении бактериальной инфекции.
• Кортикостероидные гормоны при поражении
ЦНС.
• Противовирусные препараты,
иммуноглобулин при тяжелом течении
заболевания.
8. Профилактика.
• Изоляция больного на период болезни до
5-го дня после последнего подсыпания.
• Дети разобщаются с 11-го по 21-ый день.
9. Корь.
10. Общие положения.
• Корь – острое инфекционное заболевание,
характеризующееся повышением температуры тела,
наличием интоксикации, катара верхних дыхательных
путей и слизистых оболочек глаз, а так же высыпанием
пятнисто-папулезной сыпи.
• Возбудитель – вирус.
• Источник инфекции – больной человек в катаральный
период и в первый день появления сыпи, после 4-го дня
больной считается незаразным.
• Путь передачи – воздушно-капельный.
• Иммунитет – стойкий.
• Вирус поражает слизистую оболочку верхних
дыхательных путей, конъюнктиву глаз, имеет тропизм к
ЦНС, органам дыхания, жкт.
• Инкубационный период 8-17 дней, может удлинятся до
21 дня при введении иммуноглобулина.
11. Клиника (1).
• Катаральный период (3-4 дня):
— острое начало с повышения температуры тела
до 38,5-39,0С;
— прогрессирующий катар верхних дыхательных
путей – выделения из носа слизистые и слизистогнойные, сиплый голос, сухой кашель, может быть
стеноз гортани;
— поражение глаз – светобоязнь, гиперемия
конъюнктив, отечность век, склерит, гнойное
отделяемое;
— наличие симптомов интоксикации;
— может быть поражение жкт (жидкий стул, боли
в животе);
— наличие пятен Филатова-Коплика на слизистой
щек, губ или десен.
12. Клиника (2).
• Период высыпания – появление пятнистопапулезной сыпи, этапность высыпаний:
— 1-ые сутки – лицо, шея, верхняя часть
груди и спины; отмечается подъем температуры
тела, которая держится весь период высыпаний;
— 2-ые сутки – сыпь полностью покрывает
туловище и верхнюю часть рук;
— 3-и сутки – сыпь полностью
распространяется на руки и ноги;
— типичный вид больного: лицо
одутловатое, веки утолщены, нос и верхняя губа
отечны, глаза красные, гноящиеся, обильные
выделения из носа.
13. Клиника (3).
• Период пигментации:
— пигментация идет в той же
последовательности, что и высыпания;
— сохраняется 1-2 нед., может быть
шелушение;
— состояние анергии.
14.
15.
16. Диагноз.
• Клиника заболевания.
17. Лечение.
• Госпитализация: при осложненном и
тяжелом течении заболевания, дети до 1
года, дети из закрытых учреждений;
• Санитарно-гигиенический режим;
• Антибиотики при осложненном течении
заболевания;
• Антигистаминные препараты.
18. Профилактика.
• Вакцинация;
• Введение иммуноглобулина;
• Изоляция больного на период болезни до
5-го дня от начала высыпания, а при
наличии пневмонии – на 10 дней от начала
болезни;
• Дети разобщаются на 17 дней, а при
введении иммуноглобулина – на 21 день.
19. Краснуха.
20. Общие положения.
• Краснуха – острое инфекционное заболевание,
характеризующееся кореподобным высыпанием,
незначительными катаральными проявлениями со
стороны верхних дыхательных путей и увеличением
периферических лимфатических узлов, особенно
затылочных.
• Возбудитель – вирус.
• Источник инфекции – больной человек в
инкубационном периоде (за 7-10 дней до
высыпаний), в период выраженных клинических
проявлений и в период реконвалесценции (2-3
недели после начала высыпаний).
• Дети с врожденной краснухой могут выделять
вирус 1,5-2 года после рождения.
• Инкубационный период – 15-24 дня (в среднем 1618 дней).
21. Клиника.
• Общее состояние нарушено незначительно;
• Температура тела субфебрильная;
• Сыпь вначале появляется на лице, в течение
нескольких часов распространяется по всему
телу, пятнисто-папулезная, на неизмененном
фоне, больше на разгибательных поверхностях
конечностей, спине, ягодицах;
• Сыпь сохраняется 2-3 дня, исчезает без
шелушения и пигментации;
• Катаральные явления (насморк, кашель,
конъюнктивит) появляются одновременно с
сыпью;
• Увеличение периферических лимфатических
узлов, особенно затылочных и заднешейных.
22.
23.
24. Врожденная краснуха.
Катаракта;
Врожденный порок сердца;
Глухота;
Поражение ЦНС – умственная отсталость,
микроцефалия;
Микрофтальмия;
Низкая масса тела при рождении;
Тромбоцитопения, геморрагическая сыпь;
Гепатит;
Анемия;
Пневмония;
Другие пороки развития.
25. Диагностика.
• Клиническая картина;
• ОАК – лейкопения, лимфоцитоз, появление
плазматических клеток.
26. Лечение.
• Постельный режим в период высыпаний;
• Лекарственные средства не назначаются.
27. Профилактика.
• Изоляция больных в домашних условиях на
5 дней;
• Контактные не разобщаются;
• Решение вопроса о прерывании
беременности при контакте с больным
краснухой в первые месяцы беременности
для не болевших женщин.
28. Скарлатина.
29. Общие положения.
• Скарлатина – острое инфекционное заболевание,
характеризующееся симптомами общей интоксикации,
ангиной и высыпанием на коже.
• Возбудитель – в-гемолитический стрептококк группы А.
• Источник инфекции – больной человек. Длительность
заразного периода – 7-10 дней с момента заболевания.
• Путь передачи – воздушно-капельный, возможен
контактно-бытовой.
• Иммунитет – стойкий, но могут быть повторные случаи
скарлатины.
• Место проникновения инфекции – миндалины,
стрептококк оказывает токсическое, аллергическое и
септическое действие на организм.
• Инкубационный период — 1-12 дней, чаще 2-7 дней.
30. Клиника (1).
• Острое начало с повышения температуры тела до
фебрильных цифр, рвоты, боли в горле;
• Через несколько часов (иногда на 2-ой день)
появляется сыпь, которая быстро распространяется
на лицо, шею, туловище и конечности;
• Характер сыпи – точечная на гиперемированном
фоне: на лице она густо располагается на щеках,
носогубный треугольник остается бледным;
сгущение сыпи на боковых поверхностях туловища,
внизу живота, сгибательных поверхностях
конечностей, особенно в складках, в подмышечных,
паховых, локтевых, подколенных областях;
• Белый дермографизм.
31. Клиника (2).
• Сыпь сохраняется 3-7 дней, исчезает не оставляя
пигментации, но остается шелушение (мочки ушей, шея,
мошонка, пальцы рук и ног);
• Ангина – гиперемия миндалин, язычка, дужек, четко
ограничена, не распространяется на твердое небо,
может быть катаральной, фолликулярной и
некротической;
• Увеличение регионарных лимфатических узлов;
• Язык вначале обложен серо-желтым налетом, со 2-3
дня начинает очищаться с краев и кончика, становится
ярко-красным с выраженными сосочками –
«малиновый язык», этот симптом сохраняется 1-2
недели;
• Выражены симптомы общей интоксикации;
• Сердечно-сосудистая система – вначале тахикардия и
повышение АД, через 4-5 дней брадикардия, аритмия,
снижение АД, короткий систолический шум на
верхушке.
32.
33.
34.
35. Осложнения.
• Возникают на 2-3 неделе от начала
заболевания, могут быть аллергические и
гнойные.
• Гнойные осложнения (возникают в ранние
сроки): лимфаденит, отит, синусит,
мастоидит, гнойный артрит;
• Аллергические осложнения (возникают в
более поздние сроки): простой
лимфаденит, синовиит, нефрит.
36. Диагностика.
• Клиническая картина;
• ОАК – нейтрофильный лейкоцитоз с
палочкоядерным сдвигом влево,
ускоренная СОЭ;
• Бактериологический посев из зева;
• Повышение уровня АСЛО в сыворотке
крови.
37. Лечение.
• Госпитализация: тяжелые формы, по
эпидпоказаниям;
• Постельный режим – 5-7 дней;
• Антибиотикотерапия – пенициллины,
цефалоспорины (курс 7 дней);
• Дезинтоксикационная терапия.
38. Профилактика.
• Раннее выявление и изоляция источника
инфекции на 10 дней;
• Допуск в детские дошкольные учреждения и в
1-2 классы школ после дополнительной
изоляции на дому еще 12 дней;
• Дети, не болевшие скарлатиной дошкольники
и школьники 1-2 классов не допускаются в
детские учреждения в течение 7 дней от
момента изоляции больного и в течение 17
дней, если больной не изолирован.
39. Менингококковая инфекция.
40. Общие положения.
• Менингококковая инфекция – острое
инфекционное заболевание, характеризующееся
разнообразными по характеру и тяжести
клиническими проявлениями: от назофарингнта до
генерализованных форм с поражением различных
органов и систем.
• Возбудитель – менингококк;
• Источник инфекции – больной различными
формами и здоровый носитель;
• Путь передачи – воздушно-капельный;
• Входные ворота – носоглотка, с кровью может
проникать в ЦНС;
• Длительность иммунитета не установлена;
• Инкубационный период – от 2-4 до 10 дней.
41. Клинические формы.
• Локализованная – острый назофарингит.
• Генерализованная:
— менингококкемия;
— менингит;
— смешанная (сочетание этих 2 форм).
• Редкие формы:
— менингококковый эндокардит;
— менингококковая пневмония;
— менингококковый иридоциклит.
42. Острый назофарингит.
• Острое начало с повышения температуры
тела до 37,5-38С;
• Першение в горле, боль при глотании;
• Головная боль, головокружение;
• Заложенность носа;
• Симптомы интоксикации – вялость,
адинамия, бледность;
• Гиперемия, отечность, зернистость задней
стенки глотки, небольшое количество
слизи;
• Полное клиническое выздоровление через
5-7 дней.
43. Менингококкемия.
• Острое начало с повышения температуры тела
до фебрильных цифр;
• Озноб, повторная рвота, сильная головная
боль, потеря сознания, судороги;
• В конце 1-го – начале 2-го дня появляются
высыпания на коже – геморрагическая сыпь
на всей коже, но более обильная на ногах и
ягодицах, размеры элементов сыпи разные;
• Поражение суставов;
• Увеит, иридоциклит;
• Поражение других органов и систем;
• Молниеносная форма = инфекционнотоксический шок, связана с наличием
кровоизлияний в надпочечники.
44.
45.
46. Менингококковый менингит.
• Острое начало с повышения температуры тела
до 39-40С с сильным ознобом;
• Сильная головная боль, нарушения сна;
• Головная боль усиливается при движении,
повороте головы, сильных звуковых и
световых раздражителях;
• Возбуждение или заторможенность;
• Гиперестезия;
• Рвота не связанная с приемом пищи;
• Судороги;
• Менингеальные симптомы;
• Пульс учащен, тоны сердца приглушены, АД со
склонностью к снижению;
• Отек мозга.
47. Диагностика.
• Клиника;
• ОАК – значительный нейтрофильный
лейкоцитоз с палочкоядерным сдвигом
влево, ускоренная СОЭ;
• Люмбальная пункция;
• Бактериологическое исследование
ликвора и мазков крови.
48. Лечение.
• Немедленная госпитализация;
• Антибактериальная терапия: пенициллин в
больших дозах каждые 4 часа;
• Дезинтоксикационная терапия;
• Глюкокортикоиды при признаках
надпочечниковой недостаточности;
• Гепарин для профилактики ДВС;
• Борьба с отеком мозга;
• Противосудорожная терапия;
• Местные антисептики при наличии
назофарингита.
49. Профилактика.
• Ранняя изоляция больного или
бактерионосителя;
• Допуск реконвалесцентов в детские
коллективы после 1 отрицательного посева,
проведенного через 5 дней после отмены
антибиотика;
• Карантин на 10 дней после изоляции
больного, контактным проводят
бактериологические посевы дважды с
интервалом 3-7 дней.
Источник


