Ветряная оспа по украински

Общая информация
Вітряна віспа – це гостре інфекційне захворювання з повітряно-крапельним шляхом передачі, спричинене вірусом родини герпес-вірусів (Varicella zoster) і характеризується наявністю своєрідного плямисто-папульозно-везикульозного висипу на шкірі та слизових оболонках.
В00-В09 Вірусні інфекційні хвороби, які характеризуються ушкодженнями шкіри та слизових оболонок
В01 Вітряна віспа (varicella)
Клиническая картина
Клінічні критерії:
Типові форми вітряної віспи:
- інкубаційний період триває від 11 до 21 дня;
- захворювання розпочинається гостро: з підвищення температури тіла (висота температурної кривої визначається тяжкістю перебігу хвороби) та з появи висипу;
- іноді за 1-5 днів до появи висипу спостерігаються продромальні явища у вигляді субфебрильної температури тіла, в’ялості, відсутності апетиту та появи «раш-висипу» (скарлатиноподібного, еритематозного, короподібного);
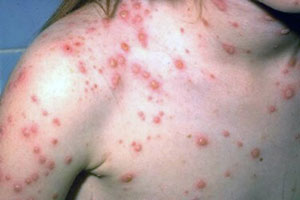
- вітряний висип з’являється одночасно з підвищенням температури тіла чи на декілька годин пізніше, спочатку утворюються невеликі плями, які швидко перетворюються на папули та везикули; везикули зазвичай однокамерні;
- висип розташований на шкірі тулуба, обличчя, кінцівок, волосистої ділянки голови, рідше – на слизових оболонках рота, дихальних шляхів, очей, зовнішніх статевих органів;
- висип може супроводжуватися свербінням;
- на слизових оболонках елементи висипу швидко мацерують із утворенням поверхневих ерозій, які загоюються протягом 1-2 днів;
- на шкірі пухирці поступово підсихають та вкриваються кірочками. Після злущення кірочок на їх місці тривалий час зберігається легка пігментація, в рідкісних випадках – рубчики;
- процес висипання відбувається поштовхами, з інтервалом в 1-2 дні, протягом 2-4 днів, рідко – до 7-9 днів, тому спостерігається несправжній поліморфізм висипу;
- кожне нове висипання супроводжується новим підвищенням температури тіла.
Атипові форми вітряної віспи:
- рудиментарна форма розвивається у дітей із залишковим імунітетом чи після введення в період інкубації імуноглобулінів плазми крові. З’являється нерясна папульозна висипка з поодинокими дрібними пухирцями на тлі нормальної температури тіла;
- для пустульозної форми типовим є утворення на місці пухирців пустул із гнійним вмістом, захворювання супроводжується високим рівнем інтоксикації, після відпадання кірочок часто залишаються рубці;
- при бульозній формі поряд із типовими везикулами з’являються великі, діаметром до 2-3 см, пухирі з в’ялою покришкою і каламутним вмістом, пухирі можуть лопатися з утворенням великих ерозивних поверхонь. Після епітелізації останніх нерідко залишається бурувата пігментація;
- геморагічна форма розвивається у виснажених, ослаблених хворих, які страждають на гемобластоз, геморагічний діатез, сепсис або тривалий час отримували глюкокортикостероїди чи цитостатики, у них на 2-3-й день захворювання вміст пухирців стає геморагічним, кірочки мають чорний колір; можливі крововиливи у шкіру та слизові оболонки, носові кровотечі;
- гангренозна форма розвивається у виснажених хворих, при поганому догляді; при цій формі захворювання поряд із типовим висипом з’являються пухирці з геморагічним вмістом та значною запальною реакцією довкола них; у подальшому утворюється кров’яний («чорний») струп, після відторгнення якого з’являються глибокі, округлі виразки з брудним некротичним дном і підритими краями;
- генералізована або вісцеральна форма зустрічається у новонароджених або дітей старшого віку з імунодефіцитними станами чи у тих, які довго отримували глюкокортикостероїди. При цьому спостерігається специфічне ураження внутрішніх органів.
Диагностика
Параклінічні дослідження:
- загальний аналіз крові (лейкопенія, відносний лімфоцитоз, нормальні показники ШЗЕ);
- під час мікроскопії мазків із елементів висипу, які забарвлені срібленням за Морозовим, виявляють тільця Арагао (скупчення вірусу);
- РФА дозволяє виявити антиген вірусу в мазках – відбитках із вмісту везикул;
- для серологічного дослідження використовують парні сироватки; діагностичним вважається наростання титру у 4 рази і більше протягом 10-14 діб; дослідження проводять за допомогою РЗК, РНГА, ІФА, РІА.
Лечение
При легких та середньотяжких формах вітряної віспи в імунокомпетентних пацієнтів терапія спрямована на профілактику вторинних бактеріальних ускладнень. Для цього щоденно змінюють одяг, постільну білизну, змащують везикули 1% розчином брильянтового зеленого, 1-2% розчином калію перманганату або іншими антисептичними засобами, після їжі полощуть рот 5% розчином борної кислоти, слабким розчином перманганату калію, фурациліну чи кип’яченою водою.
Етіотропна терапія
Засобом етіотропної терапії вітряної віспи є ацикловір. Препарат показаний для:
- пацієнтів із онкогематологічними захворюваннями;
- реципієнтів органів, кісткового мозку;
- хворих, які отримують кортикостероїдні препарати;
- дітей з вродженими Т-клітинними імунодефіцитами;
- пацієнтів із ВІЛ-інфекцією;
- хворих із вродженою вітряною віспою;
- пацієнтів із вітряною віспою, ускладненою ураженнями нервової системи, гепатитом, тромбоцитопенією, пневмонією;
- хворих із тяжкими формами вітряної віспи.
Крім ацикловіру, при вітряній віспі ефективними є такі препарати, як валацикловір, фамцикловір, ганцикловір.
Противірусну терапію призначають із першого дня захворювання. Доза ацикловіру становить 10-30 мг/кг маси тіла тричі на добу при парентеральному введенні у дітей першого року життя і 500 мг/м2 поверхні тіла тричі на добу у дітей віком від 1 року. Курс лікування триває 7 діб чи 48 годин після появи останніх елементів висипу. Імунокомпетентним дітям віком від 2 років та підліткам при тяжких формах хвороби ацикловір можна призначати всередину: разова доза для дітей віком 2-6 років становить 400 мг, від 6 років – 800 мг, кратність прийому становить 4 рази на добу.
При тяжких, генералізованих формах вітряної віспи, особливо у новонароджених та дітей першого року життя, можливе використання внутрішньовенного полівалентного імуноглобуліну щодня у дозі 0,4 г/кг маси тіла (3-5 уведень на курс) чи специфічного варицелозостерного імуноглобуліну у дозі 0,2 мл/кг маси тіла.
Ускладнення
- Енцефаліти – лікування проводиться згідно з відповідним протоколом лікування.
- Мієліт – лікування проводиться згідно з відповідним протоколом лікування.
- Енцефаломієліт – лікування проводиться згідно з відповідним протоколом лікування.
- Полінейропатія – лікування проводиться згідно з відповідним протоколом лікування.
- Неврит зорового нерва – лікування проводиться згідно з відповідним протоколом лікування.
- Серозний менінгіт – лікування проводиться згідно з відповідним протоколом лікування.
- Гостра тромбоцитопенія – лікування проводиться згідно з відповідним протоколом лікування.
- Крововилив у наднирники – лікування проводиться згідно з відповідним протоколом лікування.
- Несправжній круп – лікування проводиться згідно з відповідним протоколом лікування.
- Пневмонія – лікування проводиться згідно з відповідним протоколом лікування.
- Бактеріальні ускладнення: флегмона, абсцес, імпетиго, бульозна стреп-тодермія, бешиха, лімфаденіт, гнійний кон’юнктивіт, кератит, стоматит – лікування проводиться згідно з відповідним протоколом лікування.
- Сепсис – лікування проводиться згідно з відповідним протоколом лікування.
- Артрит – лікування проводиться згідно з відповідним протоколом лікування.
- Остеомієліт – лікування проводиться згідно з відповідним протоколом лікування.
- Нефрит – лікування проводиться згідно з відповідним протоколом лікування.
Затверджено наказом МОЗ України від 09.07.2004 р. № 354
Источник
Матеріал з Вікіпедії — вільної енциклопедії.
У Вікіпедії є статті про інші значення цього терміна: Віспа (значення).
Вітряна́ ві́спа (просторічне — вітря́нка, англ. chickenpox[1], лат. varicella[2], грец. Ανεμοβλογιά) — контагіозне вірусне захворювання з групи герпесвірусних інфекцій, яке характеризується переважним ураженням дітей, помірною загальною інтоксикацією, поліморфною екзантемою з переважанням везикул.
Після клінічного видужання вірус тривало персистує у нейронах у вигляді латентної інфекції, при активізації якої розвивається оперізуючий герпес.
Історичні відомості[ред. | ред. код]
Вітряну віспу протягом тривалого часу часто помилково діагностували як натуральну віспу, незважаючи на те, що клінічні відмінності цих двох інфекцій встановив та описав ще в 1767 році відомий англійський лікар В. Геберден[3]. Назву varicella, яка відрізняє хворобу від натуральної віспи (лат. variola), вперше ввів до медичного використання німецький лікар О. Фогель у 1772 році. Інфекційну природу вітряної віспи довів австрійський лікар Г. Штейнер у 1875 році в дослідженнях на добровольцях. У 1911 році бразильський патолог Г. Арагао при мікроскопії вмісту пухирців вітряної віспі виявив вірусні тільця, які були потім названі на його честь. У 1952 році видатний американський вірусолог, лауреат Нобелівської премії з медицини та фізіології Т. Г. Веллер вперше виділив збудника на клітинних культурах від пацієнтів з обома клінічними формами інфекції: вітряною віспою і оперізуючим герпесом. У 1974 році в Японії фармаколог М. Такахасі одержав ослаблений Oka-штам «дикого» вірусу вітряної віспи, а в 1980 році у США розпочали клінічне випробування вакцини проти вітряної віспи.
Незважаючи на відносно м’який перебіг вітряної віспи в 1 пацієнта з 4 000 захворілих відбувається розвиток енцефаліту.
Етіологія[ред. | ред. код]
Збудник вітряної віспи та оперізувального герпесу (varicella-zoster virus/VZV, ГВЛ-3) належить до роду Varicellovirus, підродини Alphaherpesvirinae, родини Herpesviridae. Це нестійкий поза організмом людини вірус, його швидко інактивують дезінфекційні засоби, швидко гине при висиханні та температурі понад 60°С, але добре зберігається при низькій температурі. Поза організмом, на відкритому повітрі вірус гине приблизно за 10 хвилин. Капсид оточений рядом слабо пов’язаних білків, відомих під загальною назвою оболонки. Багато з цих білків відіграють важливу роль в ініціюванні процесу розмноження вірусу в зараженій клітині. Оболонка, в свою чергу оточена ліпідним шаром, який покритий глікопротеїнами, що зумовлюють зовнішній вигляд віріону.
Епідеміологічні особливості[ред. | ред. код]
Джерело і резервуар інфекції[ред. | ред. код]
Джерелом інфекції при вітряній віспі є хворий, який стає небезпечним для оточуючих з кінця інкубаційного періоду (за 6-7 годин до появи висипу) і аж до 5-ої доби з моменту появи останніх елементів висипу. Особливо небезпечними джерелами інфекції є хворі із наявністю везикул на слизових ротової порожнини, тому що в них швидко лопаються пухирці і виділяються великі дози вірусу з слиною. Додатковим джерелом може бути хворий на оперізувальний герпес, але він виділяє значно менше вірусів. Зрідка від людей можуть заражатися вищі примати та від них інфекція може передаватися й людям.
Механізм і шляхи передачі[ред. | ред. код]
Механізм передачі збудника при вітряній віспі — повітряно-крапельний. Незважаючи на слабку стійкість вірусів у довкіллі, доведено можливість їх поширення з повітря за межі кімнати, де перебуває хворий, через відчинені двері, систему вентиляції тощо. Таким чином зараження може поширюватись на весь будинок. Не виключена можливість вертикальної передачі збудників вітряної віспи від матері до плоду, що може спричинити вади розвитку, але це трапляється дуже рідко.
Сприйнятливий контингент[ред. | ред. код]
Вітряна віспа — типова дитяча інфекція. Новонароджені перших 2-х місяців життя мають пасивний материнський імунітет, пізніше вони стають сприйнятливими. Тому максимальне число захворілих припадає на вікову групу 2-4 років. Дошкільнята становлять близько 80% захворілих. У старших вікових групах через формування імунного прошарку захворюваність значно зменшується. Для вітряної віспи характерна осінньо-зимова сезонність, що пояснюється тіснішим контактуванням дітей при відвідуванні дитячих навчальних закладів. Захворюваність найчастіше спорадична. Трапляються спалахи вітряної віспи, зокрема у дитячих дошкільних закладах і лікарнях. Після перенесеної інфекції залишається тривалий імунітет. Повторні захворювання вітряною віспою трапляються рідко.
Патогенез[ред. | ред. код]
Первинна інфекція проявляється у вигляді вітряної віспи, при цьому вхідними воротами інфекції є слизові оболонки верхніх дихальних шляхів, де проходить реплікація та первинне накопичення вірусу. Потім по лімфатичних шляхах вірус проникає в кров. Вірусемія доведена виділенням вірусу з крові, а також екзантемою, генералізованою по всьому тілу. Після стихання гострих проявів первинної інфекції вірус латентно зберігається в організмі.
Клінічні прояви[ред. | ред. код]
Класифікація[ред. | ред. код]
У МКХ-10 вирізняють у розділі I «Деякі інфекційні та паразитарні хвороби», у блоці «Вірусні інфекції, які характеризуються ураженнями шкіри та слизових оболонок» «Вітряну віспу [varicella]» (код В01), в якій додатково виділяють:
- вітряна віспа з менінгітом (В01.0);
- вітряна віспа з енцефалітом (В01.1);
- вітряна віспа з пневмонією (В01.2);
- вітряна віспа з іншими ускладненнями (В01.8);
- вітряна віспа без ускладнень (В01.9);
У розділі XVI «Певні розлади, характерні для перинатального періоду», блоці «Інфекції перинатального періоду» в «Уроджених вірусних хворобах» (Р35) виділяють «Інші уроджені вірусні хвороби» (Р35.8), куди саме рекомендують включати уроджену вітряну віспу.
Клінічний перебіг[ред. | ред. код]
Інкубаційний період при вітряній віспі триває від 11-21 дня, найчастіше — 14 днів.
Типова везикула при вітряній віспі.
Продромальні явища у дітей або відсутні або зводяться до незначних симптомів загальної інтоксикації (нездужання, втрата апетиту, субфебрильна температура тіла тощо). У дорослих часто відмічаються сильніші і триваліші прояви загальноінтоксикаційного синдрому. На фоні цього на шкірі з’являються висипання, що локалізується на обличчі, волосистій частині голови, тулубі та кінцівках. При інтенсивному висипу елементи можна іноді знайти на долонях та підошвах. Елементи висипу, пройшовши через стадії плями та дрібної папули, швидко перетворюється на характерні для вітряної віспи елементи — везикули. Деякі плями зникають, папули розсмоктуються, не доходячи до стадії везикули. Везикули при вітряній віспі мають круглу або овальну форму та різну величину, розміщуються на неінфільтрованій основі, їхня стінка напружена, блискуча, вміст прозорий. Навколо везикули є вузька смужка гіперемії. При проколі везикула спорожнюється завдяки своїй однокамерності. Розриву везикул сприяє свербіння, що часто супроводжує висипання. Поодинокі везикули мають пупоподібні вдавлення. Везикули швидко підсихають (при цьому їх вміст мутніє через випадіння фібрину) й через 1-3 дні утворюються бурі кірочки, які відпадають за 1-3 тижні. Висип при вітряній віспі з’являється протягом кількох днів поштовхами, тому для вітряної віспи характерною є поліморфність висипань — на певній ділянці шкіри можна знайти елементи, що перебувають на різних стадіях розвитку. У деяких хворих одночасно з висипом на шкірі з’являються елементи висипу на слизових оболонках порожнини рота, носоглотки, гортані, статевих органах та в інших місцях. Це енантема, характерним елементом якої як і на шкірі є везикула. Енантема може випереджати висипання на шкірі. Везикул на слизових оболонках зазвичай мало. Вони не стійкі, швидко лопаються та утворюють поверхневі ерозії, які через кілька днів епітелізуються.
Перебіг за ступенем тяжкості[ред. | ред. код]
- За легкого перебігу температура тіла підвищується до 37,5-38°С, симптоми інтоксикації практично відсутні, висипання не рясні.
Вітряна віспа з середньотяжким перебігом у підлітка.
- За середньотяжкого перебігу температура тіла підвищується до 39°С, симптоми інтоксикації виражені помірно, висипання рясні, в тому числі і на слизових оболонках.
- За тяжкого перебігу спостерігаються висока температура тіла (39,5-40°С), висипання дуже рясні, великі, застиглі в одній стадії розвитку. На висоті захворювання при цьому можливий нейротоксикоз із судомним синдромом і проявами набряку-набухання головного мозку (ННГМ). Одночасно з підсиханням елементів висипу при вітряній віспі знижується температура тіла і поліпшується загальний стан хворого.
Особливі форми перебігу[ред. | ред. код]
При появі ускладнюючих факторів розвиваються форми вітряної віспи з тими чи іншими проявами:
- Для менінгіту характерний серозний ліквор з помірним цитозом та відносно швидким зворотнім розвитком.
- Енцефаліт перебігає з виразними вогнищевими симптомами ураження ЦНС, парезами, виразним ННГМ.
- Пневмонія при вітряній віспі у маленьких дітей часто носить безпосередньо вірусний характер, у певній кількості випадків у дорослих приєднується бактеріальна флора.
У ослаблених дітей раннього віку, особливо на тлі інших інфекційних захворювань, у дорослих людей з імунодефіцитами хвороба може набути злоякісного характеру. При цьому спостерігаються такі висипання:
- пустульозні, коли везикули перетворюються на пустули, і хвороба нагадує натуральну віспу;
- бульозні, коли з’являться великі пухирці (діаметром до 2-3 см) із серозним та каламутним вмістом;
- геморагічні з кров’янистим вмістом пухирців та петехіями на шкірі, з тромбоцитопенічною пурпурою;
- гангренозні, які характеризуються змертвінням шкіри навколо везикул і утворенням трофічних виразок.
Ці прояви захворювання погіршують прогноз.
Генералізована або вісцеральна вітряна віспа частіше зустрічається в новонароджених, в тих, хто отримує глюкокортикостероїди. Хвороба проявляться гіпертермією, тяжкою інтоксикацією та ураженням внутрішніх органів: печінки, легень, нирок тощо. Перебіг хвороби дуже тяжкий і досить часто з летальним кінцем.
Атипова або рудиментарна вітряна віспа зазвичай зустрічається в осіб, яким в період інкубації ввели імуноглобулін або плазму. Вона характеризується появою розеольозно-папульозного висипу з окремими недорозвиненими, ледь помітними пухирцями, температура тіла нормальна. Загальний стан не порушується.
Ускладнення[ред. | ред. код]
Ускладнення вітряної віспи можуть бути специфічними (зумовлені вірусом) і внаслідок приєднання бактеріальної інфекції. Найчастіше спостерігають ларинготрахеобронхіт, пневмонія, ураження нервової системи (енцефаліт, менінгоенцефаліт, мієліт, параліч лицьового нерва), бульозна стрептодермія (стрептококове ураження шкіри), флегмона, абсцес, імпетиго, лімфаденіт, стоматит, кон’юнктивіт, кератит, сепсис.
Діагностика[ред. | ред. код]
Зазвичай ґрунтується на сукупності анамнестичних (контакт з хворим на вітряну віспу, оперізуючий герпес), клінічних (характерні везикульозні висипання на волосистій частині голови і по всьому тілу, загальноінтоксикаційні прояви, гіпертермія, можливе ураження внутрішніх органів (печінки, нирок, мозку) частіше у імуноскомпроментованих осіб, лабораторних даних. Діагностика вітряної віспи та оперізувального герпесу при типових проявах не складна. Значні труднощі виникають при генералізації процесу, ураженні ЦНС тощо.
У загальному аналізі крові часом визначають незначну лейкопенію з лімфомоноцитозом. При тяжкому перебігу спостерігають тромбоцитопенію, іноді — анемію. При менінгеальному синдромі характерне підвищення лікворного тиску та лімфоцитарний цитоз.
Специфічна діагностика[ред. | ред. код]
Найбільш специфічними та достовірними є мікроскопія вмісту везикул (тільця Арагао), імуноферментний аналіз (ІФА), полімеразна ланцюгова реакція (ПЛР), культуральний метод. Інші серологічні реакції є менш специфічними та достовірними, тому їхні позитивні результати слід перевіряти в динаміці з використанням «парних сироваток».
Лікування[ред. | ред. код]
Хворих з легким неускладненим перебігом вітряної віспи лікують переважно в домашніх умовах. Висип тушують кріпким розчином перманганату (марганцевокислого) калію[4] — розчин має бути «бурякового» забарвлення. Вважають, що таким чином кисень, що вивільняється з марганцевокислого калію, згубно діє на вірус, попереджає приєднання вторинної інфекції, зменшує свербіння. При невеликій кількості елементів на шкірі може застосовуватися розчин діамантовий зелений. Застосування цієї анілінової речовини при великій кількості висипань на тлі тяжкого перебігу не рекомендується через можливість спричинення гострого отруєння за рахунок підвищеного всмоктування через пошкоджену шкіру. Тушування висипу дає можливість спостерігати подальші можливі підсипання та, таким чином, виявити той день хвороби, коли вже підсипань не відбувається. Останнього часу тушування висипу в країнах розвиненої медицини вважають недоцільним. При задовільному загальному стані можна використовувати хвойні ванни для заспокоєння свербіння. Призначають також антигістамінні засоби, мазі з карбонатом цинку. Вогнища на слизових оболонках змочують розчинами лейкоцитарного інтерферону, пізніше змащують обліпиховою та шипшиновою олією. При виразній інтоксикації проводять детоксикаційну терапію. У імуноскомпрометованих хворих з ризиком тяжкого перебігу і приєднання ускладнень використовують ацикловір.
Профілактика[ред. | ред. код]
Загальні заходи[ред. | ред. код]
Протиепідемічні заходи, спрямовані на нейтралізацію джерела збудника в осередку вітряної віспи, такі:
- Виявлення та ізоляція хворих (вдома або за показаннями у стаціонарі);
- Ізоляція припиняється лише через 9 днів від початку захворювання (після відпадання кірок або через 5 діб з моменту появи останнього елементу висипу);
- З метою розриву механізму передачі здійснюють часте провітрювання і вологе прибирання приміщення, де перебувають хворі.
Найважливішим профілактичним заходом є недопущення контакту з хворими на вітряну віспу або оперізувальний герпес. Хворих на оперізувальний герпес необхідно ізолювати від дітей, які не хворіли на вітряну віспу.
Специфічна профілактика[ред. | ред. код]
Проводиться живими вакцинами з ослабленого вірусу вітряної віспи, що рекомендовані для імунізації дітей раннього віку. Ці ж вакцини в США рекомендуються для осіб літнього віку з метою профілактики оперізувального герпесу та постгерпетичної невралгії.
Див. також[ред. | ред. код]
- Герпесвірусні інфекції
- Оперізуючий герпес
Примітки[ред. | ред. код]
Джерела[ред. | ред. код]
- Інфекційні хвороби (підручник) (за ред. О. А. Голубовської). — Київ: ВСВ «Медицина» (2 видання, доповнене і перероблене). — 2018. — 688 С. + 12 с. кольор. вкл. (О. А. Голубовська, М. А. Андрейчин, А. В. Шкурба та ін.) ISBN 978-617-505-675-2 / С. 302-307
- Возіанова Ж. І. Інфекційні і паразитарні хвороби: В 3 т. — К.:»Здоров’я», 2001. — Т. 1.— 856 с. ISBN 5—311—01 169—6. / С. 149-170
Источник


