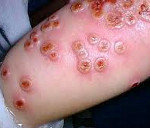
Ветряная оспа период реконвалесценции

Ветряная оспа (ветрянка): симптомы, признаки, лечение
Ветрянка — это болезнь, вызываемая вирусом Varicella Zoster и характеризующаяся появлением на коже папулезно-везикулезной сыпи. Чаще всего ветряная оспа встречается у детей, так как ее клинические проявления появляются при первом контакте с вирусом. Если человек уже переболел ветрянкой, вирус сохраняется в его организме и впоследствии вызывает уже другое заболевание — опоясывающий лишай. Таким образом, после ветрянки формируется своеобразный иммунитет — дважды ею обычно не болеют. Заболеть ветрянкой повторно можно только при сильно сниженном иммунитете, что может быть связано с его врожденной или приобретенной патологией.
Максимальное количество случаев ветрянки регистрируется у детей в возрасте от 3 до 7 лет. Ветрянка у подростков и взрослых — явление достаточно редкое и протекает значительно тяжелее. У детей до года ветрянка тоже встречается нечасто, так как они находятся под защитой материнских антител на протяжении всего периода грудного вскармливания, к тому же, в раннем возрасте дети мало контактируют с окружающим миром, и риск заразиться ветрянкой у них минимален. Обычно ветрянка у младенцев и грудничков бывает связана или с внутриутробным инфицированием, или с врожденным иммунодефицитом. При заражении уже после рождения здорового ребенка, находящегося на грудном вскармливании, ветрянка может протекать бессимптомно.
=one>
Как можно заразиться ветрянкой?=one>
{banner}
Заражение ветрянкой происходит при попадании в организм вируса Varicella Zoster (варицелла-зостер), который относится к семейству Herpesviridae (герпес-вирусов 3 типа). Способ передачи вируса ветрянки — воздушно-капельный. Вирус нестоек во внешней среде и быстро погибает под действием ультрафиолетовых лучей, повышенных температур. Средняя продолжительность жизни вируса вне организма человека составляет 10 минут. Если в течение этого времени он попадает на слизистые верхних дыхательных путей неинфицированного человека, в 100% случаев происходит заражение. Вирус с током крови переносится в кожу, где вызывает характерные изменения в эпидермисе — появление сыпи.
Учитывая высокую контагиозность вируса ветрянки и восприимчивость к нему детей, чтобы избежать эпидемии в школах и, особенно, в детских дошкольных учреждениях очень важно знать, через сколько дней можно заразиться ветрянкой и сколько дней заразен больной. Заразен больной ветрянкой становится за сутки до появления первых элементов сыпи и вплоть до пятого дня с момента появлений последних высыпаний. Инкубационный период ветрянки может длиться от 7 до 21 дня, поэтому карантин по ветряной оспе в детских учреждениях обычно составляет 21 день. Если за этот период не появляются характерные для заболевания элементы сыпи, то можно уверенно сказать, что ребенок не инфицирован. В случае инфицирования раньше 11 дня с момента контакта элементы тоже обычно не появляются.
Ответ на вопрос, как не заразиться ветрянкой, актуален для всех инфекций, передаваемых воздушно-капельным путем. При появлении в семье или коллективе инфицированного ребенка, необходимо максимально быстро изолировать его от других детей и членов семьи. Чтобы снизить риск заражения ветрянкой, необходимо хорошо проветривать помещения и использовать ватно-марлевые повязки, эффективны кварцевые лампы.
Как проявляется ветрянка?
Первые признаки ветрянки — это симптомы интоксикации, которые возникают за 1-2 дня до появления сыпи. Поднимается температура тела, появляются жалобы слабость, головную и мышечные боли. Обычно эти явления сохраняются в течение 2-5 дней. Бывает и ветрянка без температуры, которая сразу манифестирует с появления сыпи.
Главным симптомом ветрянки является сыпь, которая появляется на лице (в том числе, на глазах), волосистой части головы, туловище, конечностях. Преимущественная локализация ветрянки — верхняя часть тела, на ногах, половых органах элементов всегда меньше или они отсутствуют вовсе. Сначала появляется участок гиперемии, размером 2-4 мм, который довольно быстро уплотняется за счет воспалительной инфильтрации — образуется папула. Далее внутри элементов образуется полость с жидким содержимым — везикула. После ее вскрытия образуется корочка. Заживление происходит в течение 1-2 дней. Новые элементы появляются в течение нескольких дней, все они находятся на разных стадиях развития, поэтому высыпания при ветрянке носят полиморфный характер.
На слизистых оболочках тоже образуются характерные для ветрянки элементы сыпи. Ветрянка во рту называется энантемой. Пузырьки быстро вскрываются, превращаются в язвочки и заживают в течение 2-3 дней.
Сколько дней сохраняются высыпания при ветрянке — вопрос индивидуальный. Новые элементы появляются от 2 до 9 дней, затем довольно быстро заживают. Элементы сыпи затрагивают только поверхностные слои эпидермиса (в отличие от опоясывающего лишая, при котором воспаление распространяется и на дерму). По этой причине везикулы после ветрянки обычно заживают быстро, не оставляя на коже шрамов и рубцов.
Очень редко встречается ветрянка без высыпаний — это атипичная форма, которую может диагностировать только опытный педиатр.
Ветрянка: течение болезни
=one>
Для ветрянки характерна стадийность, которая позволяет оценить протекание болезни и сориентироваться в сроках карантина.
- Инкубационный период ветрянки — это время, которое проходит между попаданием вируса в организм и появлением первых симптомов болезни. Обычно он составляет 2 недели, может колебаться от 10 до 21 дня. Инкубационный период ветрянки у взрослых и детей обычно имеет одинаковую продолжительность.
- Продромальный период — начальная стадия ветрянки. Она короткая (1-2 дня), может отсутствовать вовсе. Ее характерные признаки — нарушение самочувствия, лихорадка, мышечные и головные боли, катаральные явления в носоглотке. Первые симптомы ветрянки у взрослых обычно более ярко выражены, чем у детей.
- Период высыпаний длится 3-10 дней. Элементы сыпи появляются волнами, это сопровождается повышением температуры тела и нарушением самочувствия. Между «волнами» высыпаний проходит 1-2 дня. Всего этих «волн» обычно бывает 2-5, затем новые элементы перестают появляться и постепенно заживают. Наступает следующая стадия — заживления.
- Период выздоровления начинается с того момента, когда перестают образовываться новые элементы, а все появившиеся покрываются корочками.
- Период реконвалесценции (восстановления) после перенесенной ветрянки может длиться до 1 года. Вирус варицелла-зостер наносит серьезный удар по иммунной системе человека, и процесс ее восстановления обычно довольно длительный. В течение этого периода снижается устойчивость организма к другим вирусным инфекциям, например, ОРВИ.
Сколько дней длится ветрянка — зависит от индивидуальных особенностей заболевания, возраста пациента, состояния его иммунитета. В среднем с момента появления первых признаков ветрянки у ребенка до полного заживления элементов сыпи проходит 3 недели, у взрослых может быть больше.
Формы ветрянки
Выше описаны симптомы и течение типичной формы ветряной оспы. Ветрянка в легкой форме может протекать без повышения температуры и признаков интоксикации, сыпь необильная, заживление элементов происходит быстро. Иногда такую ветрянку называют рудиментарной.
Существуют и тяжелые атипичные формы ветрянки, которые могут вызвать сложности в диагностике.
Геморрагическая форма. Ее отличительной особенностью является появление в пузырьках геморрагического экссудата, а на коже — кровоизлияний. В тяжелых случаях возможны носовые и даже внутренние кровотечения (почечные, желудочно-кишечные). Причиной обычно является патология гемостаза (тромбоцитопения, тромбоцитопатия), на фоне которой развивается ветрянка.
Буллезная форма. Встречается довольно редко. Характерная особенность — тонкостенные пузыри, которые вскрываются и образуют мокнущие, плохо заживающие поверхности.
Гангренозная форма. После вскрытия пузырьков с кровянистым содержимым образуется черная корка, под которой — язва с гнойным дном, которая чрезвычайно плохо заживает. Этот процесс сопровождается выраженной интоксикацией и может привести даже к летальному исходу.
Висцеральная форма. Самая тяжелая. Характеризуется поражением внутренних органов с нарушением их нормального функционирования, что может стать причиной смерти. Висцеральная форма ветрянки встречается у сильно ослабленных больных.
=one>
Осложнения после ветрянки
=one>
В некоторых случаях возможны более тяжелые ее формы: буллезная, гангренозная, геморрагическая. В качестве осложнений могут выступать пиодермии, связанные с занесением на раневую поверхность бактериальной инфекции. Пиодермии — это чаще всего осложнения ветрянки у детей. Если обычные элементы сыпи при ветрянке не оставляют следа, то после нагноившихся могут образовываться рубцы и шрамы. К более серьезным осложнениям ветрянки относятся энцефалит, миокардит, они более характерны для взрослых пациентов и для детей с ослабленным иммунитетом.
=one>
Диагностика ветряной оспы
=one>
Обычно диагностика ветрянки не вызывает проблем, сложности возникают только при атипичных формах, когда ветрянка протекает без высыпаний, температуры. В ряде случаев необходимо проведение дифференциальной диагностики ветряной оспы с другими заболеваниями, сопровождающимися появлением сыпи.
- Инфекции, вызванные другими типами герпес-вирусов, которые могут вызывать появление везикул;
- Укусы насекомых;
- Осложненные формы чесотки;
- Аллергические реакции;
- Герпетиформный дерматит.
Подтверждением диагноза ветряной оспы является обнаружение вируса Varicella Zoster в крови и в содержимом пузырьков.
Ветрянка: что делать?
Если диагноз ветрянки установлен, необходимо изолировать заболевшего человека от коллектива и от других членов семьи. Больной заразен еще до появления первых элементов сыпи и остается переносчиком ветрянки вплоть до пятого дня после появления последних свежих высыпаний. Только после истечения этого периода возможно возобновление контакта с окружающими. Сразу же назначается лечение ветряной оспы, которое должно быть комплексным, включать в себя местную и общую терапию. На время лечения рекомендуется соблюдать постельный режим, особенно на период интоксикации..
=one>
=one>
Как лечить ветрянку?
=one>
Лечение ветряной оспы в большинстве случаев (если речь не идет о врожденных формах) носит симптоматический характер. Его основная цель — уменьшить интенсивность субъективных ощущений, ускорить процесс заживления кожных изменений.
В продромальном периоде для улучшения самочувствия назначаются жаропонижающие препараты.
Снять зуд при ветрянке помогают антигистаминные средства, которые могут приниматься внутрь в виде таблеток, а могут использоваться наружно, в виде мазей и гелей.
Иногда врачи рекомендуют прием противовирусных препаратов, которые помогают быстрее справиться с инфекцией.
=one>
Местное лечение ветрянки
=one>
Местная терапия — ключевой момент лечения ветряной оспы; она способствует быстрому заживлению без образования рубцов и шрамов, которые могут появляться при длительном течении и присоединении вторичной инфекции.
=one>
=one>
Элементы сыпи рекомендуется обрабатывать антисептиками, а также веществами, стимулирующими регенеративные процессы. Многие родители по-прежнему используют спиртовой раствор бриллиантового зеленого, то есть зеленку, но есть и более современные средства. Среди препаратов, которыми можно смазывать элементы сыпи при ветрянке кроме зеленки хорошую эффективность показали фукорцин, банеоцин, циндол. Все они обладают подсушивающим действием и ускоряют процессы заживления. В последние годы врачи все чаще назначают при ветрянке лосьон «Каламин». Он успокаивает кожу, ускоряет заживление элементов без образования рубцов и шрамов и может быть использован вместо антисептиков и антигистаминных.
=one>
Часто у родителей возникает вопрос, чем при ветрянке обработать элементы во рту. Существует несколько препаратов, помогающих предотвратить присоединение инфекции и ускорить заживление.
- Солкосерил, облепиховое масло обладают выраженными заживляющими свойствами.
- Раствор борной кислоты (1%) или риванола — эффективный антисептик.
- Обезболивающие гели (калгель, камистад) помогут справиться с болевыми ощущениями.
=one>
Ветрянку во рту можно лечить полосканиями, для которых используются слабые растворы соды, марганцовки, фурацилина, отвары трав, разбавленные спиртовые настойки календулы, прополиса.
=one>
Диета при ветрянке
=one>
Учитывая, что элементы сыпи обычно образуются не только на коже, но и на слизистых, в том числе полости рта, диета при ветрянке обычно механически, химически и термически щадящая, исключающая возможность излишней травматизации и дискомфорта. Кроме того, обычно исключают из питания облигатные аллергены, которые могут усилить кожный зуд и интенсивность воспаления в области элементов сыпи.
=one>
Можно ли мыться при ветрянке?
=one>
«Можно ли при ветрянке купаться?» — извечный вопрос, который задают педиатру родители. Ответ на него зависит от самочувствия больного. В целом, купание при ветрянке не только безопасно, но даже полезно — поддержание чистоты кожи снижает риск вторичного инфицирования и способствует более быстрому заживлению. Однако при высокой температуре тела лучше воздержаться от водных процедур и ограничиться обработкой элементов сыпи антисептиками.
=one>
При ветрянке можно купаться в ванне со слабым раствором марганцовки или с отварами трав, но вот от использования косметических средств (гелей для душа и даже мыла) лучше воздержаться. Мочалки, полотенца тоже использовать нежелательно, так как они могут травмировать кожу.
=one>
Что делать, если беременная заболела ветрянкой?
=one>
При инфицировании ветрянкой во время беременности последствия зависят от срока, на котором это произошло. В 1-м и 2-м триместрах риск развития патологий плода минимален. Если все же вирус ветрянки оказывает свое пагубное воздействие, то беременность чаще всего заканчивается самопроизвольным прерыванием. В 3-м триместре беременности, ближе к моменту родов, инфицирование может привести к врожденной ветрянке, симптомами которой являются поражения внутренних органов, бронхопневмония.
С целью снижения риска для плода при первых признаках ветрянки беременной вводится специфический иммуноглобулин. Ветрянка опасна для грудничков, поэтому при инфицировании плода после рождения ребенку также вводится иммуноглобулин, проводится противовирусная терапия.
=one>
Многие женщины, планирующие беременность, не помнят, болели ли они ветрянкой в детстве. Узнать это можно, выполнив анализ крови на антитела к ветрянке. После первой встречи с Varicella Zoster в организме образуются специфические IgG, которые и выявляет данный анализ.
=one>
Профилактика ветрянки
=one>
Профилактика ветрянки у взрослых требуется нечасто, так как обычно ею болеют в детстве, получая иммунитет на всю жизнь. Вирус сохраняется в клетках нервной системы и может активироваться при ослаблении иммунной защиты, но вызывает уже другое заболевание — опоясывающий герпес (лишай).
=one>
Профилактика ветрянки у детей, не болевших ею, сводится к своевременному разобщению с заболевшими детьми. Если болен член семьи, то он должен жить в отдельной комнате и пользоваться индивидуальными предметами быта. Хороший эффект оказывает кварцевая лампа, которая может использоваться в домашних условиях. Учитывая воздушно-капельный путь распространения инфекции, рекомендуется носить ватно-марлевые повязки.
=one>
Специфической профилактикой ветряной оспы является вакцинация (прививка). Вакцина была разработана в 1994 году и с 1995 года включена в календарь прививок в США. В России вакцины появились только в 2008 году. С 2009 года началось ее использование по показаниям (в очагах инфекции). Прививка от ветрянки может быть плановой или экстренной (в течение 96 часов после контакта с больным).
=one>
Прививка против ветряной оспы рекомендуется не только детям, но и взрослым, не болевшим ветрянкой. У взрослых ветрянка протекает гораздо более тяжело, поэтому так важно ее предотвратить. Особенно, если речь идет о планировании беременности, — в этом случае ветрянка может быть опасна для будущего ребенка.
=one>
Важным профилактическим мероприятием является разобщение заболевшего ребенка с другими детьми в условиях детского учреждения. Помещение не требуется дезинфицировать — вирус очень нестоек во внешней среде.
=one>
=one>
Источник
2018-01-09
- Источник
- Проявления
- Осложнения
- Вакцины
Ветряная оспа (варицелла, ветрянка) является острым и очень заразным заболеванием. Оно вызвано первичной инфекцией вирусом ветряной оспы. Вспышки ветряной оспы возникают во всём мире, и при отсутствии программы вакцинации затрагивают большую часть населения к середине молодого возраста.

Когда возникла ветряная оспа?
Ветряная оспа была известна с древних времён. В течении некоторого времени она считалась лёгким течением натуральной оспы и только в 1772 году она была выделена в отдельное заболевание. А в 1909 году было установлено, что ветряная оспа и опоясывающий лишай имеют одного и того же возбудителя, что впоследствии было подтверждено лабораторными исследованиями. Последующее изучение особенностей вируса привело к разработке живой аттенуированной вакцины против ветряной оспы в Японии в 1970-х годах. Вакцина была лицензирована для использования в Соединенных Штатах в марте 1995 года.
Чем вызывается ветряная оспа и как можно заразиться?
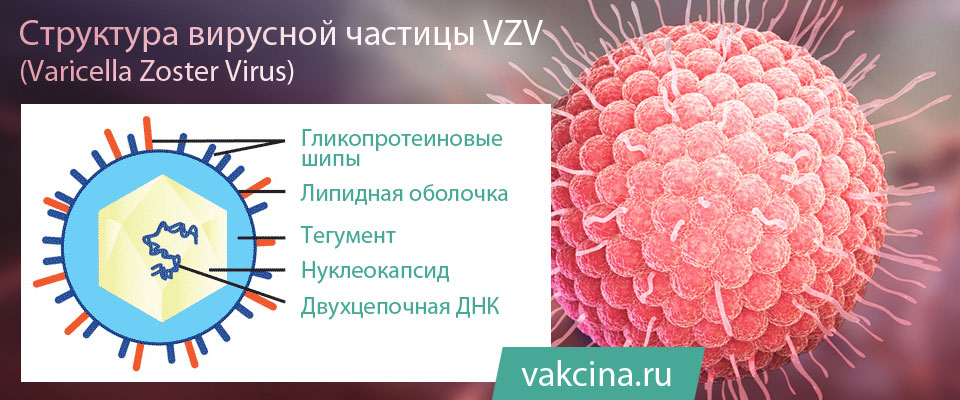
Varicella zoster virus (VZV) – это вирус, который является возбудителем ветряной оспы и принадлежит к семейству герпесвирусов. Как и другие вирусы этой группы, он обладает способностью сохраняться в организме после первичной инфекции.
После того, как человек переболел ветрянкой, VZV не покидает его организм, а сохраняется в сенсорных нервных ганглиях.
Таким образом, первичная инфекция VZV приводит к ветряной оспе, а опоясывающий герпес является результатом реактивации скрытой инфекции этого вируса, которая обусловлена снижением иммунитета вследствии различных обстоятельств (переохлаждение, стрессы и др.) либо сопутствующими заболеваниями, которые сопровождаются иммунодефицитом (злокачественные заболевания крови, ВИЧ и т. д.). За наличие этого свойства вирус ветряной оспы и относится к группе возбудителей медленных инфекций. Стоит отметить, что вирус ветряной оспы и сам имеет иммунодепрессивное свойство.
Считается, что VZV имеет короткое время выживания в окружающей среде. Все герпесвирусы чувствительны к химическому и физическому воздействию, в том числе к высокой температуре.
Источником инфекции является человек больной ветряной оспой или опоясывающим герпесом. Вирус содержится на слизистых оболочках и в элементах сыпи. Заразным больной считается с момента появления сыпи до образования корочек (обычно до 5 дня с момента последних высыпаний).

Вирус ветряной оспы обладает высокой контагиозностью, то есть с очень большой вероятностью передаётся через респираторные капли или прямой контакт с характерными поражениями кожи инфицированного человека. С этим связан тот факт, что большая часть населения заболевает уже в детском возрасте.
На возраст до 14 лет приходится 80-90 % случаев. Также для ветряной оспы характерна высокая восприимчивость (90-95 %).
Большинство стран имеют тенденцию к более высокому уровню заболеваемости в городских населённых пунктах (700-900 на 100 000 населения) и значительно меньшему в сельских регионах. Эпидемиология заболевания отличается в разных климатических зонах, например, существенная разница наблюдается в умеренном и тропическом климатах. Причины этих различий плохо изучены и могут относиться к свойствам вируса (которые, как известно, чувствительны к теплу), климату, плотности населения и риску воздействия (например, посещение в детском саду или школе или число братьев и сестёр в семье).
Почему так актуальна ветряная оспа в современном мире?
Относительно нетяжёлое течение и невысокая летальность долгое время были причиной предельно спокойного отношения к этой инфекции.
Однако, на данный момент, как результат многочисленных исследований, было установлено, что возбудитель может поражать не только нервную систему, кожу и слизистые, но и лёгкие, пищеварительный тракт, мочеполовую систему.

Вирус оказывает неблагоприятное влияние на плод, при возникновении заболевания у беременных женщин. При этом стоит помнить, что мать может передать инфекцию плоду, если она больна ветряной оспой или опоясывающим герпесом (вирус способен проникать через плаценту на протяжении всей беременности).
Какие проявления ветряной оспы (ветрянки)?
Вирус ветряной оспы проникает через дыхательные пути и конъюнктиву. Считается, что вирус размножается в слизистой носоглотки и региональных лимфатических узлах.
Первичное попадание вируса в кровь возникает через несколько дней после заражения и способствует попаданию вируса в эпителиальные клетки кожи, где и происходит дальнейшее размножение вируса и соответствующие кожные изменения.
Затем происходит вторичное попадание в кровь. Следует помнить, что поражаться может не только эпителий кожи, но и слизистые желудочно-кишечного тракта, дыхательных путей, мочеполовая система. Учитывая то, что вирус является тропным к нервной ткани в нервных узлах, корешках чувствительных нервов и спинном мозге могут развиваться дегенеративные и некротические изменения.
Инкубационный период. Период от попадания вируса в организм до начала клинических проявлений составляет от 5 до 21 дня после воздействия, чаще 1-2 недели. Инкубационный период может быть более долгим у пациентов с ослабленным иммунитетом.
У инфицированных людей может быть мягкий продромальный период, который предшествует наступлению сыпи. У взрослых это может быть от 1 до 2 дней лихорадки и недомогания, но у детей чаще всего сыпь является первым признаком заболевания.
Начало чаще всего острое. Лихорадка длиться 2-7 дней, при тяжёлом течении дольше. Больные жалуются на возникновение зудящей сыпи, ломоту в теле, снижение аппетита, нарушение сна, головную боль. Могут наблюдаться тошнота и рвота.
Первые элементы сыпи появляются на лице и туловище, а затем на волосистой части головы и конечностях; наибольшая концентрация поражений находится на туловище с появлением подсыпаний в течении 4-6 дней. При этом элементы сыпи присутствуют на нескольких стадиях развития (например, покраснения и папулы могут наблюдаться одновременно и в той же области, что и везикулы и корочки).
Сыпь также может возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.
Элементы сыпи обычно имеют диаметр от 1 до 4 мм. Везикулы (пузырьки) являются поверхностными, однокамерными и содержат прозрачную жидкость, окружены красным ободком. Со временем они подсыхают и превращаются в корочки, после отторжения которых остается временная пигментация и изредка маленькие рубчики.

Количество элементов сыпи колеблется от единичных до множественных. Везикулы могут разорваться или загноиться до того, как они высохнут и приобретут вид корочек. Высыпания сопровождаются выраженным зудом.
У 20-25 % больных высыпания могут возникать на слизистых рта, дёснах. Обычно они быстро вскрываются, образуют эрозии и сопровождаются болезненностью, жжением и повышенным слюноотделением.
Около 2-5 % заболевших имеют элементы сыпи на коньюнктивах.

Также при ветряной оспе, как правило, увеличиваются лимфатические узлы (подчелюстные, шейные, подмышечные, паховые).
Восстановление от первичной инфекции ветряной оспы обычно приводит к пожизненному иммунитету. Но в последнее время всё чаще наблюдаются случаи повторного заболевания ветряной оспой. Это не является обычным явлением для здорового человека, и чаще всего происходит у лиц с ослабленным иммунитетом.
Какие осложнения могут возникнуть при ветряной оспе?
Болезнь обычно имеет нетяжёлое течение, но могут возникать осложнения, включая бактериальные инфекции (например, бактериальные кожные поражения, пневмония) и неврологические (например, энцефалит, менингит, миелит), которые могут закончиться летальным исходом.
Вторичные бактериальные инфекции кожных покровов, которые вызваны стрептококком или стафилококком, являются наиболее распространённой причиной госпитализации и амбулаторных медицинских визитов. Вторичная инфекция стрептококками инвазивной группы А может вызвать абсцессы и флегмоны.
Пневмония после ветряной оспы обычно является вирусной, но может быть и бактериальной. Вторичная бактериальная пневмония чаще встречается у детей моложе 1 года. Она характеризуется нарастанием температуры до 40⁰С, нарастанием бледности и цианоза кожи, появлением загрудинного сухого кашля и одышки. Больные могут принимать вынужденное положение в постели.
Поражение центральной нервной системы при ветряной оспе варьируются от асептического менингита до энцефалита. Вовлечение мозжечка с последующей мозжечковой атаксией является наиболее распространенным проявлением нарушений центральной нервной системы, но, как правило, имеет положительный исход.
Энцефалит – одно из самых опасных осложнений ветряной оспы (10-20 % заболевших имеют летальный исход). Проявляется это осложнение головной болью, тошнотой, рвотой, судорогами и часто приводит к коме. Диффузное вовлечение головного мозга чаще встречается у взрослых, чем у детей. Вместе с энцефалитом или самостоятельно может возникнуть ветряночный менингит.
Редкими осложнениями ветряной оспы являются синдром Гийена-Барре, тромбоцитопения, геморрагическая и буллёзная ветряная оспа, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
После заражения вирус остается скрытым в нервных клетках и может быть реактивирован, вызывая вторичную инфекцию — опоясывающий герпес. Обычно это происходит у взрослых в возрасте старше 50 лет или при ослаблении иммунитета и связано с болезненной сыпью, которая может привести к постоянному повреждению нервов.
Что такое опоясывающий герпес?
Опоясывающий герпес (herpes zoster, опоясывающий лишай) возникает у людей, как проявление реактивации латентной инфекции, вызванной вирусом, который находился в нервных ганглиях, после перенесённой ветряной оспы. Локализация последующих высыпаний будет зависеть от того, в каком нервном узле находился вирус (VZV) в латентном (спящем) состоянии.

Локализация сыпи при поражении узла тройничного нерва – на волосистой части головы, в области лба, носа, глаз, нижней челюсти, нёба, языка; при наличии вируса в спинальных ганлиях — на шее, туловище, верхних и нижних конечностях.
Особенностями сыпи при опоясывающем герпесе являются:
- везикулы располагаются на коже группами вдоль соответствующего нерва,
- начинается заболевание чаще всего с болевых ощущений, после чего следует покраснение и соответствующие высыпания,
- со временем боль становится всё меньше и меньше,
- процесс всегда односторонний,
- обычно высыпания сопровождаются повышением температуры, недомоганием, слабостью.
Какие существуют методы диагностики ветряной оспы?
Обычно диагноз ставится на основании клинической картины и объективного осмотра больного.
Для подтверждения диагноза лабораторными методами берут кровь, спинномозговую жидкость, а также содержимое пузырьков и пустул. Как ориентированный метод проводят микроскопию.
В современной практике используются серологические методы диагностики (ИФА, РСК, РНГА, РИА). При этом кровь берут дважды: в начале заболевания и в период реконвалесценции. Реакция считается положительной, если титр антител вырос в 4 раза и более.
Стоит заметить, что наиболее часто используются ИФА и ПЦР. Также существует метод культивирования вируса, но в связи с трудоёмкостью и большими затратами, сейчас не используется.
Как лечить ветряную оспу?
Пациентов с неосложненным течением чаще всего лечат в домашних условиях. Элементы сыпи обрабатывают концентрированным раствором перманганата калия. Кислород, который выделяется вследствии этого, предотвращает присоединение вторичной инфекции, а также снижает зуд. При небольшом количестве высыпаний можно использовать бриллиантовый зеленый.

Только при тяжелых или осложненных вариантах необходимо лечение, которое направлено на возбудителя. Это препараты ацикловир, валацикловир, фамцикловир, принимать которые можно только после консультации врача-инфекциониста или семейного доктора. Противовирусное лечение является обязательным при опоясывающем герпесе. Также возможно локальное применение мазей ацикловира.
При выраженном зуде заболевшим ветряной оспой необходимо принимать антигистаминные препараты. При сильных болях у пациентов с опоясывающим герпесом – анальгетики. Если имеет место высокая температура и сильная интоксикация показана дезинтоксикационная терапия (внутривенное введение определенных растворов). Лицам, у которых снижен уровень иммунитета, показан иммуноглобулин.
Как предупредить заболевание ветряной оспой?
Ветряная оспа может быть предотвращена с помощью вакцинации. Специфическая профилактика проводится живыми вакцинами из ослабленного вируса ветряной оспы (например, бельгийская вакцина «Варилрикс»). Особенно вакцинация рекомендована детям раннего возраста, а в США и лицам пожилого возраста с целью профилактики опоясывающего герпеса и постгерпетической невралгии.

При проведении клинических испытаний было установлено, что лица, которые были вакцинированы, либо не подвержены ветряной оспе, либо переносят её в очень лёгкой форме.
Вакцины против ветряной оспы
Необходима вакцинация тем категориям людей, которые имеют сниженный иммунитет и, как следствие, высокую возможность тяжелого и осложненного течения заболевания. К ним относятся следующие категории:
- лица имеющие злокачественными заболевания,
- ВИЧ-инфицированные,
- те группы людей, которые имеют тяжёлую хроническую патологию,
- пациенты, которые принимают глюкокортикостероиды.
Показана вакцинация:
- с профилактической целью, особенно рекомендована категориям повышеного риска:
— обычная вакцинация в возрасте 12-15 месяцев,
— обычная вторая доза в возрасте 4-6 лет. - для экстренной профилактики тех, кто не болел ветряной оспой и не был привит, но при этом контактирует с больными.
Минимальный интервал между дозами вакцины против ветряной оспы составляет 3 месяца для детей в возрасте до 13 лет.
Хотя однодозовые программы эффективны для профилактики тяжёлой болезни ветряной оспы, что подтверждается исследованием, проведенным в Австралии (она является одной из немногих стран, которые включили вакцинацию против ветряной оспы в рамках своей национальной программы иммунизации), данные свидетельствуют о том, что для прерывания передачи вируса требуется введение двух доз. Возникающие школьные вспышки и высокие показатели ветряной оспы, хотя обычно и не тяжёлые, побудили некоторые страны осуществить двухдозовый график вакцинации.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Использованные материалы
- https://www.cdc.gov/vaccines/pubs/pinkbook/varicella.html — этиология, патогенез, клинические особенности, профилактика ветряной оспы
- https://www.who.int/immunization/sage/meetings/2014/april/5_The_potential_impact_Varicella_vaccination_Low_Middle_Income_Countries_feasibility_modeling.pdf?ua=1&ua=1 – вакцинация при ветряной оспе
- https://www.who.int/immunization/diseases/varicella/en/ — о эпидемиологии ветряной оспы и опоясывающем герпесе
- https://www.who.int/bulletin/volumes/92/8/13-132142/en/ — исследования на тему эффективности вакцинации при ветряной оспе и опоясывающем герпесе в Австралии.
- https://www.who.int/immunization/position_papers/varicella_grad_effectiveness_2_doses.pdf?ua=1 — о эффективности вакцинации при ветряной оспе.
- https://www.who.int/wer/2014/wer8925.pdf?ua=1&ua=1 – эпидемиология, диагностика, лечение, некоторые позиции о вакцинации при ветряной оспе и опоясывающем герпесе.
- Возианова Ж. И. Инфекционные и паразитарные болезни: В 3 т. — К .: Здоровье, 2000. — Т. 1. — 904 с.
- Голубовская О. А. Инфекционные болезни. — М .: ВСВ «Медицина», 2012. — 728 с. + 12 с. цвет. вкл.
Автор: Анастасия Лишневская, врач-инфекционист
Источник: ММК Формед
Источник