Ветряная оспа на украинском языке

Матеріал з Вікіпедії — вільної енциклопедії.
У Вікіпедії є статті про інші значення цього терміна: Віспа (значення).
Вітряна́ ві́спа (просторічне — вітря́нка, англ. chickenpox[2], лат. varicella[3], грец. Ανεμοβλογιά) — контагіозне вірусне захворювання з групи герпесвірусних інфекцій, яке характеризується переважним ураженням дітей, помірною загальною інтоксикацією, поліморфною екзантемою з переважанням везикул.
Після клінічного видужання вірус тривало персистує у нейронах у вигляді латентної інфекції, при активізації якої розвивається оперізуючий герпес.
Історичні відомості[ред. | ред. код]
Вітряну віспу протягом тривалого часу часто помилково діагностували як натуральну віспу, незважаючи на те, що клінічні відмінності цих двох інфекцій встановив та описав ще в 1767 році відомий англійський лікар В. Геберден[4]. Назву varicella, яка відрізняє хворобу від натуральної віспи (лат. variola), вперше ввів до медичного використання німецький лікар О. Фогель у 1772 році. Інфекційну природу вітряної віспи довів австрійський лікар Г. Штейнер у 1875 році в дослідженнях на добровольцях. У 1911 році бразильський патолог Г. Арагао при мікроскопії вмісту пухирців вітряної віспі виявив вірусні тільця, які були потім названі на його честь. У 1952 році видатний американський вірусолог, лауреат Нобелівської премії з медицини та фізіології Т. Г. Веллер вперше виділив збудника на клітинних культурах від пацієнтів з обома клінічними формами інфекції: вітряною віспою і оперізуючим герпесом. У 1974 році в Японії фармаколог М. Такахасі одержав ослаблений Oka-штам «дикого» вірусу вітряної віспи, а в 1980 році у США розпочали клінічне випробування вакцини проти вітряної віспи.
Незважаючи на відносно м’який перебіг вітряної віспи в 1 пацієнта з 4 000 захворілих відбувається розвиток енцефаліту.
Етіологія[ред. | ред. код]
Збудник вітряної віспи та оперізувального герпесу (varicella-zoster virus/VZV, ГВЛ-3) належить до роду Varicellovirus, підродини Alphaherpesvirinae, родини Herpesviridae. Це нестійкий поза організмом людини вірус, його швидко інактивують дезінфекційні засоби, швидко гине при висиханні та температурі понад 60°С, але добре зберігається при низькій температурі. Поза організмом, на відкритому повітрі вірус гине приблизно за 10 хвилин. Капсид оточений рядом слабо пов’язаних білків, відомих під загальною назвою оболонки. Багато з цих білків відіграють важливу роль в ініціюванні процесу розмноження вірусу в зараженій клітині. Оболонка, в свою чергу оточена ліпідним шаром, який покритий глікопротеїнами, що зумовлюють зовнішній вигляд віріону.
Епідеміологічні особливості[ред. | ред. код]
Джерело і резервуар інфекції[ред. | ред. код]
Джерелом інфекції при вітряній віспі є хворий, який стає небезпечним для оточуючих з кінця інкубаційного періоду (за 6-7 годин до появи висипу) і аж до 5-ї доби з моменту появи останніх елементів висипу. Особливо небезпечними джерелами інфекції є хворі із наявністю везикул на слизових ротової порожнини, тому що в них швидко лопаються пухирці і виділяються великі дози вірусу з слиною. Додатковим джерелом може бути хворий на оперізувальний герпес, але він виділяє значно менше вірусів. Зрідка від людей можуть заражатися вищі примати та від них інфекція може передаватися й людям.
Механізм і шляхи передачі[ред. | ред. код]
Механізм передачі збудника при вітряній віспі — повітряно-крапельний. Незважаючи на слабку стійкість вірусів у довкіллі, доведено можливість їх поширення з повітря за межі кімнати, де перебуває хворий, через відчинені двері, систему вентиляції тощо. Таким чином зараження може поширюватись на весь будинок. Не виключена можливість вертикальної передачі збудників вітряної віспи від матері до плоду, що може спричинити вади розвитку, але це трапляється дуже рідко.
Сприйнятливий контингент[ред. | ред. код]
Вітряна віспа — типова дитяча інфекція. Новонароджені перших 2-х місяців життя мають пасивний материнський імунітет, пізніше вони стають сприйнятливими. Тому максимальне число захворілих припадає на вікову групу 2—4 років. Дошкільнята становлять близько 80% захворілих. У старших вікових групах через формування імунного прошарку захворюваність значно зменшується. Для вітряної віспи характерна осінньо-зимова сезонність, що пояснюється тіснішим контактуванням дітей при відвідуванні дитячих навчальних закладів. Захворюваність найчастіше спорадична. Трапляються спалахи вітряної віспи, зокрема у дитячих дошкільних закладах і лікарнях. Після перенесеної інфекції залишається тривалий імунітет. Повторні захворювання вітряною віспою трапляються рідко.
Патогенез[ред. | ред. код]
Первинна інфекція проявляється у вигляді вітряної віспи, при цьому вхідними воротами інфекції є слизові оболонки верхніх дихальних шляхів, де проходить реплікація та первинне накопичення вірусу. Потім по лімфатичних шляхах вірус проникає в кров. Вірусемія доведена виділенням вірусу з крові, а також екзантемою, генералізованою по всьому тілу. Після стихання гострих проявів первинної інфекції вірус латентно зберігається в організмі.
Клінічні прояви[ред. | ред. код]
Класифікація[ред. | ред. код]
У МКХ-10 вирізняють у розділі I «Деякі інфекційні та паразитарні хвороби», у блоці «Вірусні інфекції, які характеризуються ураженнями шкіри та слизових оболонок» «Вітряну віспу [varicella]» (код В01), в якій додатково виділяють:
- вітряна віспа з менінгітом (В01.0);
- вітряна віспа з енцефалітом (В01.1);
- вітряна віспа з пневмонією (В01.2);
- вітряна віспа з іншими ускладненнями (В01.8);
- вітряна віспа без ускладнень (В01.9);
У розділі XVI «Певні розлади, характерні для перинатального періоду», блоці «Інфекції перинатального періоду» в «Уроджених вірусних хворобах» (Р35) виділяють «Інші уроджені вірусні хвороби» (Р35.8), куди саме рекомендують включати уроджену вітряну віспу.
Клінічний перебіг[ред. | ред. код]
Інкубаційний період при вітряній віспі триває від 11-21 дня, найчастіше — 14 днів.
Типова везикула при вітряній віспі.
Продромальні явища у дітей або відсутні або зводяться до незначних симптомів загальної інтоксикації (нездужання, втрата апетиту, субфебрильна температура тіла тощо). У дорослих часто відмічаються сильніші і триваліші прояви загальноінтоксикаційного синдрому. На фоні цього на шкірі з’являються висипання, що локалізується на обличчі, волосистій частині голови, тулубі та кінцівках. При інтенсивному висипу елементи можна іноді знайти на долонях та підошвах. Елементи висипу, пройшовши через стадії плями та дрібної папули, швидко перетворюється на характерні для вітряної віспи елементи — везикули. Деякі плями зникають, папули розсмоктуються, не доходячи до стадії везикули. Везикули при вітряній віспі мають круглу або овальну форму та різну величину, розміщуються на неінфільтрованій основі, їхня стінка напружена, блискуча, вміст прозорий. Навколо везикули є вузька смужка гіперемії. При проколі везикула спорожнюється завдяки своїй однокамерності. Розриву везикул сприяє свербіння, що часто супроводжує висипання. Поодинокі везикули мають пупоподібні вдавлення. Везикули швидко підсихають (при цьому їх вміст мутніє через випадіння фібрину) й через 1—3 дні утворюються бурі кірочки, які відпадають за 1-3 тижні. Висип при вітряній віспі з’являється протягом кількох днів поштовхами, тому для вітряної віспи характерною є поліморфність висипань — на певній ділянці шкіри можна знайти елементи, що перебувають на різних стадіях розвитку. У деяких хворих одночасно з висипом на шкірі з’являються елементи висипу на слизових оболонках порожнини рота, носоглотки, гортані, статевих органах та в інших місцях. Це енантема, характерним елементом якої як і на шкірі є везикула. Енантема може випереджати висипання на шкірі. Везикул на слизових оболонках зазвичай мало. Вони не стійкі, швидко лопаються та утворюють поверхневі ерозії, які через кілька днів епітелізуються.
Перебіг за ступенем тяжкості[ред. | ред. код]
- За легкого перебігу температура тіла підвищується до 37,5—38 °С, симптоми інтоксикації практично відсутні, висипання не рясні.
Вітряна віспа з середньотяжким перебігом у підлітка.
- За середньотяжкого перебігу температура тіла підвищується до 39 °С, симптоми інтоксикації виражені помірно, висипання рясні, в тому числі і на слизових оболонках.
- За тяжкого перебігу спостерігаються висока температура тіла (39,5—40 °С), висипання дуже рясні, великі, застиглі в одній стадії розвитку. На висоті захворювання при цьому можливий нейротоксикоз із судомним синдромом і проявами набряку-набухання головного мозку (ННГМ). Одночасно з підсиханням елементів висипу при вітряній віспі знижується температура тіла і поліпшується загальний стан хворого.
Особливі форми перебігу[ред. | ред. код]
При появі ускладнюючих факторів розвиваються форми вітряної віспи з тими чи іншими проявами:
- Для менінгіту характерний серозний ліквор з помірним цитозом та відносно швидким зворотнім розвитком.
- Енцефаліт перебігає з виразними вогнищевими симптомами ураження ЦНС, парезами, виразним ННГМ.
- Пневмонія при вітряній віспі у маленьких дітей часто носить безпосередньо вірусний характер, у певній кількості випадків у дорослих приєднується бактеріальна флора.
У ослаблених дітей раннього віку, особливо на тлі інших інфекційних захворювань, у дорослих людей з імунодефіцитами хвороба може набути злоякісного характеру. При цьому спостерігаються такі висипання:
- пустульозні, коли везикули перетворюються на пустули, і хвороба нагадує натуральну віспу;
- бульозні, коли з’являться великі пухирці (діаметром до 2—3 см) із серозним та каламутним вмістом;
- геморагічні з кров’янистим вмістом пухирців та петехіями на шкірі, з тромбоцитопенічною пурпурою;
- гангренозні, які характеризуються змертвінням шкіри навколо везикул і утворенням трофічних виразок.
Ці прояви захворювання погіршують прогноз.
Генералізована або вісцеральна вітряна віспа частіше зустрічається в новонароджених, в тих, хто отримує глюкокортикостероїди. Хвороба проявляться гіпертермією, тяжкою інтоксикацією та ураженням внутрішніх органів: печінки, легень, нирок тощо. Перебіг хвороби дуже тяжкий і досить часто з летальним кінцем.
Атипова або рудиментарна вітряна віспа зазвичай зустрічається в осіб, яким в період інкубації ввели імуноглобулін або плазму. Вона характеризується появою розеольозно-папульозного висипу з окремими недорозвиненими, ледь помітними пухирцями, температура тіла нормальна. Загальний стан не порушується.
Ускладнення[ред. | ред. код]
Ускладнення вітряної віспи можуть бути специфічними (зумовлені вірусом) і внаслідок приєднання бактеріальної інфекції. Найчастіше спостерігають ларинготрахеобронхіт, пневмонія, ураження нервової системи (енцефаліт, менінгоенцефаліт, мієліт, параліч лицьового нерва), бульозна стрептодермія (стрептококове ураження шкіри), флегмона, абсцес, імпетиго, лімфаденіт, стоматит, кон’юнктивіт, кератит, сепсис.
Діагностика[ред. | ред. код]
Зазвичай ґрунтується на сукупності анамнестичних (контакт з хворим на вітряну віспу, оперізуючий герпес), клінічних (характерні везикульозні висипання на волосистій частині голови і по всьому тілу, загальноінтоксикаційні прояви, гіпертермія, можливе ураження внутрішніх органів (печінки, нирок, мозку) частіше у імуноскомпроментованих осіб), лабораторних даних. Діагностика вітряної віспи та оперізувального герпесу при типових проявах не складна. Значні труднощі виникають при генералізації процесу, ураженні ЦНС тощо.
У загальному аналізі крові часом визначають незначну лейкопенію з лімфомоноцитозом. При тяжкому перебігу спостерігають тромбоцитопенію, іноді — анемію. При менінгеальному синдромі характерне підвищення лікворного тиску та лімфоцитарний цитоз.
Специфічна діагностика[ред. | ред. код]
Найбільш специфічними та достовірними є мікроскопія вмісту везикул (тільця Арагао), імуноферментний аналіз (ІФА), полімеразна ланцюгова реакція (ПЛР), культуральний метод. Інші серологічні реакції є менш специфічними та достовірними, тому їхні позитивні результати слід перевіряти в динаміці з використанням «парних сироваток».
Лікування[ред. | ред. код]
Хворих з легким неускладненим перебігом вітряної віспи лікують переважно в домашніх умовах. Висип тушують кріпким розчином перманганату (марганцевокислого) калію[5] — розчин має бути «бурякового» забарвлення. Вважають, що таким чином кисень, що вивільняється з марганцевокислого калію, згубно діє на вірус, попереджає приєднання вторинної інфекції, зменшує свербіння. При невеликій кількості елементів на шкірі може застосовуватися розчин діамантовий зелений. Застосування цієї анілінової речовини при великій кількості висипань на тлі тяжкого перебігу не рекомендується через можливість спричинення гострого отруєння за рахунок підвищеного всмоктування через пошкоджену шкіру. Тушування висипу дає можливість спостерігати подальші можливі підсипання та, таким чином, виявити той день хвороби, коли вже підсипань не відбувається. Останнього часу тушування висипу в країнах розвиненої медицини вважають недоцільним. При задовільному загальному стані можна використовувати хвойні ванни для заспокоєння свербіння. Призначають також антигістамінні засоби, мазі з карбонатом цинку. Вогнища на слизових оболонках змочують розчинами лейкоцитарного інтерферону, пізніше змащують обліпиховою та шипшиновою олією. При виразній інтоксикації проводять детоксикаційну терапію. У імуноскомпрометованих хворих з ризиком тяжкого перебігу і приєднання ускладнень використовують ацикловір.
Профілактика[ред. | ред. код]
Загальні заходи[ред. | ред. код]
Протиепідемічні заходи, спрямовані на нейтралізацію джерела збудника в осередку вітряної віспи, такі:
- Виявлення та ізоляція хворих (вдома або за показаннями у стаціонарі);
- Ізоляція припиняється лише через 9 днів від початку захворювання (після відпадання кірок або через 5 діб з моменту появи останнього елементу висипу);
- З метою розриву механізму передачі здійснюють часте провітрювання і вологе прибирання приміщення, де перебувають хворі.
Найважливішим профілактичним заходом є недопущення контакту з хворими на вітряну віспу або оперізувальний герпес. Хворих на оперізувальний герпес необхідно ізолювати від дітей, які не хворіли на вітряну віспу.
Специфічна профілактика[ред. | ред. код]
Проводиться живими вакцинами з ослабленого вірусу вітряної віспи, що рекомендовані для імунізації дітей раннього віку. Ці ж вакцини в США рекомендуються для осіб літнього віку з метою профілактики оперізувального герпесу та постгерпетичної невралгії.
Див. також[ред. | ред. код]
- Герпесвірусні інфекції
- Оперізуючий герпес
Примітки[ред. | ред. код]
Джерела[ред. | ред. код]
- Інфекційні хвороби (підручник) (за ред. О. А. Голубовської). — Київ: ВСВ «Медицина» (2 видання, доповнене і перероблене). — 2018. — 688 С. + 12 с. кольор. вкл. (О. А. Голубовська, М. А. Андрейчин, А. В. Шкурба та ін.) ISBN 978-617-505-675-2 / С. 302-307
- Возіанова Ж. І. Інфекційні і паразитарні хвороби: В 3 т. — К.:»Здоров’я», 2001. — Т. 1. — 856 с. ISBN 5—311—01 169—6. / С. 149—170
Источник
Что такое ветрянка
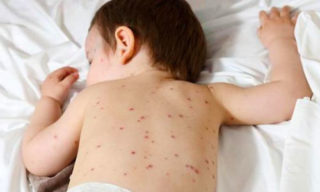
Ветрянка (ветряная оспа) — это вирусное инфекционное заболевание, которое проявляется лихорадкой и зудящей пузырьковой сыпью. Ветрянка очень заразна для людей, которые не болели ей ранее и не были вакцинированы против нее.
В США до введения обязательной вакцинации против ветряной оспы почти все люди болели ветряной оспой до достижения совершеннолетия. Ежегодно около 4 миллионов человек заболевали ветрянкой, из которых около 10 000 ежегодно были госпитализированы, а 100-150 человек умирали от этой инфекции. В 1995 году в США была разработана вакцина против ветряной оспы, которая резко изменила эпидемиологическую картину. В настоящее время CDC рекомендует введение двух доз вакцины против ветрянки для детей, подростков и взрослых, не болевших ветряной оспой. Две дозы вакцины предотвращают 98% случаев заболевания ветрянкой. В Российской Федерации плановая вакцинация против ветряной оспы до сих пор не введена за исключением нескольких регионов.
Большинство людей переносят ветряную оспу довольно легко и безо всяких осложнений. Однако, существует риск развития тяжёлых форм и осложнений. Вакцина против ветряной оспы является безопасным и эффективным способом тх предотвращения и снижения вероятности развития заболевания.
Симптомы ветрянки
Ветрянка обычно длится около десяти дней. Главным симптомом ветрянки является типичная сыпь. За один-два дня до появления сыпи, могут возникнуть следующие неспецифические симптомы:
- Лихорадка
- Снижение аппетита
- Головная боль
- Усталость и общее недомогание
Сыпь при ветрянке проходит три этапа развития:
1. Розовые или красные пятна и шишечки (папулы), которые появляются толчкообразно, на каждой новой волне лихорадки, по 2-6 толчков в сутки, в течение 3-6 дней.
2. Спустя несколько часов эти папулы превращаются в пузырьки, заполненные прозрачной жидкостью (везикулы), они держатся в течение суток, после чего лопаются, и жидкость вытекает
3. После того, как пузырьки лопнут, через несколько часов возникают мокнутия — на их месте образуются корочки, которые держатся от нескольких дней до нескольких недель, пока под ними не образуется новая нежная кожа, после чего они отпадают.
Каждый новый толчок сыпи начинается с пятен и папул, в это время сыпь от более ранних толчков уже переходит в стадию пузырьков, мокнутия или корочек. Наличие одновременно всех видов сыпи — очень характерный признак ветрянки, который называется полиморфизмом сыпи. Человек становится заразным за 48 (по некоторым данным, за 72) часов до появления сыпи и остается заразным до тех пор, пока каждый элемент сыпи не покроется корочкой.
Болезнь, как правило, течет легко у детей. В тяжелых случаях сыпь может распространиться на кожу всего тела, а также на горло, глаза, слизистые оболочки мочеиспускательного канала, ануса и влагалища.
Когда обращаться к врачу?
Если Вы подозреваете, что Вы или Ваш ребенок заболели ветрянкой — обратитесь к врачу. Врач сможет поставить диагноз просто осмотрев Вас, изучив элементы сыпи и сопутствующие симптомы. Ваш врач может также назначить лекарства, чтобы уменьшить тяжесть ветряной оспы и снизить риск осложнений, если это будет необходимо. Заранее позвоните педиатру и предупредите, что подозреваете ветрянку — врач примет Вас в отдельной комнате, без ожидания в очереди, чтобы избежать риска заражения других пациентов.
Кроме того, не забудьте сообщить врачу о наличии любого из этих осложнений:
- Сыпь распространилась на один или оба глаза.
- Кожа вокруг некоторых элементов сыпи стала очень красной, горячей или болезненной, что указывает на присоединение вторичной бактериальной инфекции кожи.
- Сыпь сопровождается головокружением, дезориентацией, учащенным сердцебиением, одышкой, тремором (дрожанием рук), потерей мышечной координации, нарастающим кашлем, рвотой, затруднением при наклоне головы вперед или лихорадкой выше 39,4 С.
- наличие любого иммунодефицита в анамнезе, или возраст моложе 6 месяцев.
Факторы риска ветрянки
Вирус ветряной оспы чрезвычайно заразен, и он может быстро распространяться по воздуху. Вирус передается от человека к человеку при прямом контакте с сыпью или в виде капель, рассеянных в воздухе при кашле или чихании.
Ваш риск заболеть ветрянкой выше, если Вы:
- Не болели ветрянкой ранее
- Не были вакцинированы против ветрянки
- Работаете в школе, детском саду, или в любом другом месте, где бывает скопление детей
- Проживаете с детьми
Большинство людей либо уже были вакцинированы против ветрянки, либо переболели ветрянкой, поэтому имеют иммунитет к этому вирусу.
Осложнения ветрянки
Обычно ветрянка — это легкая болезнь. Однако иногда она течет очень тяжело и приводит к осложнениям, особенно у людей из групп высокого риска. Осложнения включают в себя:
- Бактериальные инфекции кожи, мягких тканей, костей, суставов или крови (сепсис)
- Пневмонию
- Воспаление головного мозга (энцефалит)
- Синдром инфекционно-токсического шока
- Синдром Рейе (при приеме аспирина на фоне заболевания ветряной оспой)
Следующие люди находятся в группе высокого риска развития осложнений:
- Новорожденные и младенцы, матери которых не имеют иммунитета к ветряной оспе
- Лица старше 14 лет
- Беременные женщины, которые не болели ветрянкой ранее
- Люди, чья иммунная система подавлена приемом лекарств (таких как химиотерапия), или другим заболеванием, таким как рак или ВИЧ/СПИД
- Люди, которые принимают стероиды для лечения другого заболевания, например дети с бронхиальной астмой
- Люди, принимающие лекарства, подавляющие иммунную систему (например, после трансплантации органа)
Ветрянка и беременность
Особый вид осложнений от ветрянки может возникать у беременных женщин. Ветрянка на ранних сроках беременности может привести к различным проблемам у новорожденного, в том числе низкому весу при рождении и врожденным дефектам развития плода, таким как аномалии конечностей. Особенно большая угроза для ребенка происходит, когда мать заболевает ветрянкой за неделю до родов. В этой ситуации возникает высокий риск инфекции, опасной для жизни новорожденного (синдром врожденной ветряной оспы).
Если Вы беременны и были в контакте с больным ветряной оспой, обязательно поговорите с врачом о рисках для Вас и Вашего будущего ребенка.
Ветрянка и опоясывающий герпес
Если Вы болели ветряной оспой ранее, у Вас есть риск возникновения другого заболевания, вызываемого вирусом ветряной оспы — опоясывающего герпеса. После перенесенной ветряной оспы некоторое количество вирусов ветряной оспы могут остаться внутри ваших нервных клеток. Много лет спустя, вирус может реактивироваться, и заболевание может вернуться уже в другой форме — в форме опоясывающего лишая. Он проявляется в виде болезненных полос из пузырьков, расположенных вдоль одного или нескольких нервов. Реактивация вируса обычно происходит у пожилых людей и людей с ослабленной иммунной системой.
В свою очередь, опоясывающий лишай может осложниться постгерпетической невралгией — то есть длительными болями высокой интенсивности, которые могут резко ухудшать качество жизни пациента.
В развитых странах мира для профилактики опоясывающего герпеса у лиц старше 60 лет рекомендуется вакцина Zostavax. К сожалению, на данный момент этот препарат не зарегистрирован в России.
Диагностика ветрянки
В большинстве случаев, врачу достаточно взглянуть на элементы сыпи и собрать анамнез у пациента, чтобы правильно поставить диагноз ветряной оспы.
В случае сомнений в диагнозе, ветряная оспа может быть подтверждена лабораторными тестами, в том числе иммуноферментным анализом крови, или вирусологическим исследованием содержимого пузырьков.
Лечение ветрянки
В случае возникновения ветряной оспы у здорового ребенка заболевание не требует особого лечения. Ваш врач может прописать местные противозудные средства (например, Каламин или Поксклин), жаропонижающие препараты (например, парацетамол) и антигистаминные препараты — для облегчения зуда. Но в целом заболевание проходит самостоятельно.
Если вы находитесь в группе высокого риска развития осложнений
Если вы или ваш ребенок попадаете в группу высокого риска, ваш врач может назначить противовирусный препарат, такой как ацикловир, или внутривенный иммуноглобулин. Эти препараты могут уменьшить тяжесть заболевания, особенно если будут введены в первые 24 часа болезни. Другие противовирусные препараты, такие как валацикловир (Valtrex) и фамцикловир (Famvir), также могут уменьшить тяжесть заболевания, но они одобрены для использования только у взрослых людей. В большинстве случаев врач может рекомендовать введение вакцины против ветрянки сразу после контакта пациента с вирусом (экстренная постконтактная иммунизация). Это может предотвратить заболевание или уменьшить его тяжесть.
Ни взрослому, ни ребенку, заболевшему ветряной оспой, нельзя давать препараты на основе аспирина — эта комбинация крайне опасна развитием синдрома Рея (Рейе).
Лечение осложнений ветрянки
Если осложнения все же возникли, ваш врач назначит соответствующее лечение. Лечение инфекций кожи и пневмонии может потребовать антибиотиков. Лечение энцефалита, как правило, проводится с использованием антивирусных препаратов. Некоторым пациентам может потребоваться госпитализация.
Изменения образа жизни и домашние средства в лечени ветрянки
Чтобы облегчить симптомы при неосложненных случаях ветряной оспы, Вы можете следовать простым советам:
1) Не чешите элементы сыпи
Царапины от расчесов могут привести к образованию рубцов, они медленнее заживают и на них чаще возникает вторичная инфекция. Если ваш ребенок не может удержаться от расчесов:
- Надевайте ему перчатки на руки, особенно в ночное время
- Коротко подстригите ногти
- Давайте ему препараты, снимающие зуд (фенистил внутрь, поксклин , каламин наружно)
2) Принимайте ежедневную прохладную ванну с добавлением соды или коллоидной овсяной муки или обычный прохладный душ
3) Соблюдайте щадящую диету (пюрированная пища, не горячая, не острая), если ветряночные язвочки поразили Ваш рот
Профилактика ветрянки
Вакцинация против ветряной оспы является лучшим способом профилактики ветряной оспы. По данным Центра по контролю и профилактике заболеваний (CDC), вакцина обеспечивает полную защиту от вирусов ветряной оспы почти у 90 процентов вакцинированных детей. В тех случаях, когда вакцина не обеспечивает полной защиты от болезни, она значительно облегчает ее течение.
Вакцина против ветряной оспы противопоказана:
- Беременным женщинам
- Людям с ослабленным иммунитетом, например: с ВИЧ-инфекцией, или принимающим препараты, подавляющие иммунитет
- Людям с аллергией на желатин или антибиотик неомицин
Поговорите с Вашим врачом, если Вы не уверены, показана ли Вам вакцинация. Если Вы планируете беременность, заблаговременно обсудите с врачом необходимость этой и других прививок перед зачатием ребенка.
О безопасности прививки от ветрянки
Вакцина против ветряной оспы является вполне безопасной. Иногда на ее введение отмечаются следующие побочные эффекты: покраснение, болезненность, припухлость; реже — небольшой инфильтрат в глубине тканей, в месте введения вакцины. Через 3-4 недели после прививки возможно появление небольшого недомогания и лёгкой сыпи.
Источник