Ветряная оспа кто открыл

Почему шанс переболеть ветряной оспой есть у каждого и каковы могут быть последствия?
 Название «ветряная оспа» или «ветрянка» – говорящее (в отличие от многих других заболеваний). Это означает, что болезнь выделена достаточно давно – до эпохи развитой медицины, и её назвал народ, а не профессиональные медики, которые наверняка бы использовали какие-нибудь латинские термины. Слово «оспа» показывает, что болезнь протекает обязательно с высыпаниями (слова «сыпь» и «оспа» — одного корня). «Ветряная» — указание на летучесть инфекции. И то и другое – справедливо, и в то же время здесь есть в чём обмануться.
Название «ветряная оспа» или «ветрянка» – говорящее (в отличие от многих других заболеваний). Это означает, что болезнь выделена достаточно давно – до эпохи развитой медицины, и её назвал народ, а не профессиональные медики, которые наверняка бы использовали какие-нибудь латинские термины. Слово «оспа» показывает, что болезнь протекает обязательно с высыпаниями (слова «сыпь» и «оспа» — одного корня). «Ветряная» — указание на летучесть инфекции. И то и другое – справедливо, и в то же время здесь есть в чём обмануться.
Начнём с того, что до XVIII века ветрянка считалась разновидностью (лёгкой формой) собственно оспы («натуральной оспы» как её сейчас принято называть). При этом сама оспа – заболевание очень серьёзное (ныне благодаря вакцинации исчезнувшее), с высокой вероятностью летального исхода, оставляющее на коже неисчезающие глубокие ямки – оспины. А ветрянка считается детским и для детей – лёгким заболеванием, вызванная же ей сыпь исчезает быстро и без следа. Но только в 1772 году немецкий врач Фогель выделил ветрянку в отдельную нозологическую единицу, придумав для неё особое название – varicella (уменьшительное от variola – латинского имени оспы), что-то вроде «оспочки». То, что оспа и ветряная оспа – совершенно разные заболевания, окончательно ясно стало позднее, уже в XIX веке, когда Европу захлестнула эпидемия оспы. На фоне этой страшной картины выяснилось, что ветрянка тут совершенно не при чём. А сегодня мы знаем, почему это так – оспа и ветрянка вызываются разными возбудителями.
Ветер в название ветрянки тоже попал неоправданно. Да, ветрянка – весьма заразная болезнь. Если кто-то из одноклассников вашего ребёнка заболеет ветрянкой, будьте уверены, что переболеет 90% класса (конечно, если ребята не болели ей раньше). Но ветром в форточку к вам вирус точно не занесёт. Вирус ветрянки (а это разновидность вируса герпеса – Varicella Zoster) плохо сохраняется во внешней среде. Varicella Zoster – рекордсмен по вирулентности (способности поражать человеческий организм), в его случае она близка к 100%; и в замкнутом помещении (в классе) достаточно одного источника инфекции, чтобы заболели многие. Но на свежем воздухе вирус быстро погибнет. Так почему же народ привязал заболевание к ветру? А потому что часто нельзя сказать, от кого ты заразился. Ветрянка имеет длительный инкубационный период (две недели), в течение которого явных симптомов заболевания нет, а человек может быть уже заразен. Установлено, что заразиться ветрянкой можно от вирусоносителя за 3-5 дней до появления высыпаний. Находясь рядом с таким человеком, легко заболеть, даже не подумав, что подвергаешься риску заразиться. Кто кого заразил можно установить лишь позднее, — по тому, кто первый слёг с температурой или у кого раньше обнаружилась сыпь.
Детская и неопасная?
 Ветряную оспу относят к детским заболеваниям. Это не значит, что ей болеют только дети, просто если вероятность заболеть очень высока, то, скорее всего, ждать, когда ты заболеешь, недолго — детство ещё не успеет закончиться. До 6-ти месяцев ребёнка защищает врождённый иммунитет, а вот дальше риск заболеть возрастает. Пока ребёнок воспитывается дома, у него не так много мест, где он может встретиться с вирусом, а вот когда он начнёт социализироваться – пойдёт в детский сад или школу, встреча становится практически неизбежной.
Ветряную оспу относят к детским заболеваниям. Это не значит, что ей болеют только дети, просто если вероятность заболеть очень высока, то, скорее всего, ждать, когда ты заболеешь, недолго — детство ещё не успеет закончиться. До 6-ти месяцев ребёнка защищает врождённый иммунитет, а вот дальше риск заболеть возрастает. Пока ребёнок воспитывается дома, у него не так много мест, где он может встретиться с вирусом, а вот когда он начнёт социализироваться – пойдёт в детский сад или школу, встреча становится практически неизбежной.
Детских болезней достаточно много, и, как правило, заболевание стараются предотвратить, для чего проводится иммунопрофилактика – ребенку делают соответствующие прививки. Прививок от ветряной оспы в Национальном календаре профилактических прививок – нет. Вернее, всё же есть, но эту прививку рекомендуется делать лишь тем, кто находится в группе риска (в первую очередь тем, у кого проблемы с иммунитетом – ВИЧ-инфицированным, онкобольным, тем, кто страдает тяжелыми хроническими заболеваниями). Почему так?
Считается, что ветрянкой болеют один раз: формируется устойчивый специфический иммунитет, который сохраняется всю жизнь. То есть достаточно переболеть в детстве, и больше ты с этой болезнью не встретишься. Во всяком случае, данное утверждение справедливо для подавляющего большинства. В детстве же ветрянка переносится легко. А вот если детство позади, а встречи с ветрянкой не было, то лучше её избегать и впредь. Взрослые переносят это заболевание гораздо хуже. Так что, если вы – не болевший ветрянкой взрослый, то лучше подстраховаться и сделать прививку.
И вот она – ветрянка…
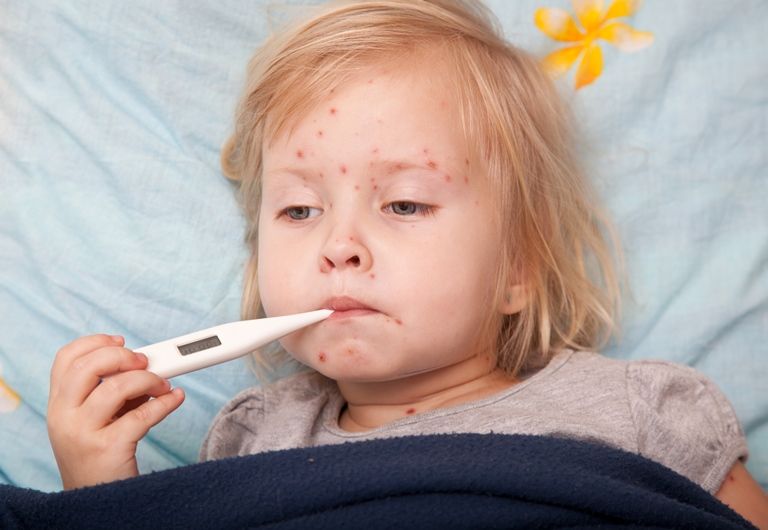
Сначала ребёнок жалуется на недомогание: вдруг заболела голова, возникла ломота в теле, запершило в горле. Ясно, что он нездоров, но что за болезнь – ещё непонятно. Потом (через несколько часов или на следующие сутки) поднимается температура, и на её фоне появляется сыпь. Впрочем, температуры и предшествующих ей симптомов может не быть, а вот сыпь будет обязательно.
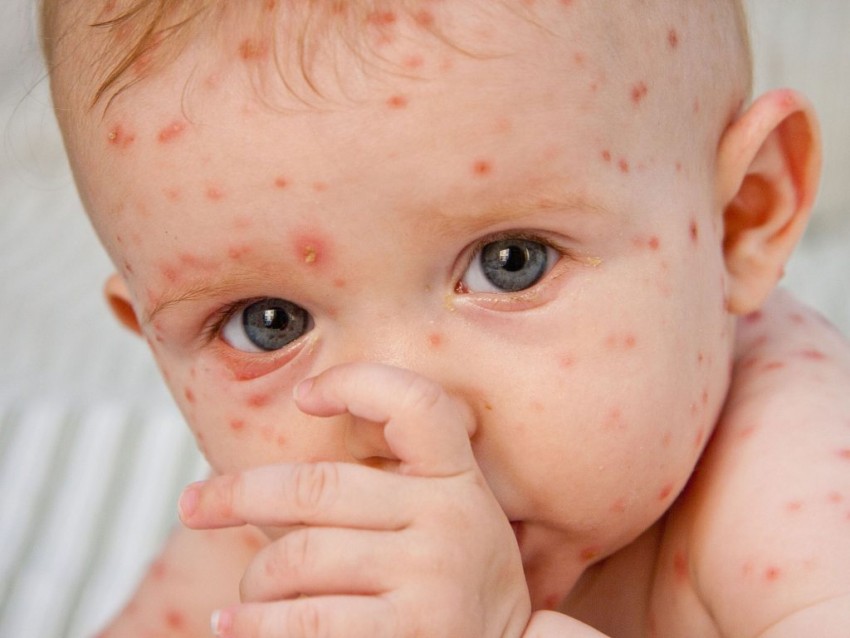
Элементы сыпи имеют свой «жизненный цикл»: маленькие красные пятнышки превращаются в бугорочки, напоминающие укусы комара (папулы), затем в них накапливается жидкость (такие элементы называются уже везикулами). Везикулы лопаются, на их месте возникают корочки, которые потом отпадают, открывая чистую кожу. Превращение папул в везикулы обычно совершается в течение суток, корочки появляются через пару дней после образования везикул. А вот отпадают они дольше – на это может потребоваться до двух недель.
Сыпь появляется волнами, как говорят в народе, – «подсыпает». В одно и то же время на теле ребёнка могут быть и папулы, и везикулы, и корочки. В среднем период высыпаний занимает от 5-ти до 8-ми дней. Считается, что через пять дней после появления последних элементов сыпи ребёнок перестаёт быть заразным.
Иными словами, есть основания полагать, что за неделю с хвостиком болезнь пройдёт, и от неё останется недолгая память в виде корочек, которые также исчезнут без следа. Ускорить выздоровление вряд ли возможно. Поэтому всё лечение ветрянки – симптоматическое. Оно направлено на устранение проблем, которые приносит с собою болезнь. Первой проблемой является температура. Если она – невысокая (а её может вообще не быть) или если ребёнок легко переносит высокую температуру, её лучше вообще не сбивать. Посоветуйтесь с врачом – он вам подскажет, как действовать именно в вашем случае.
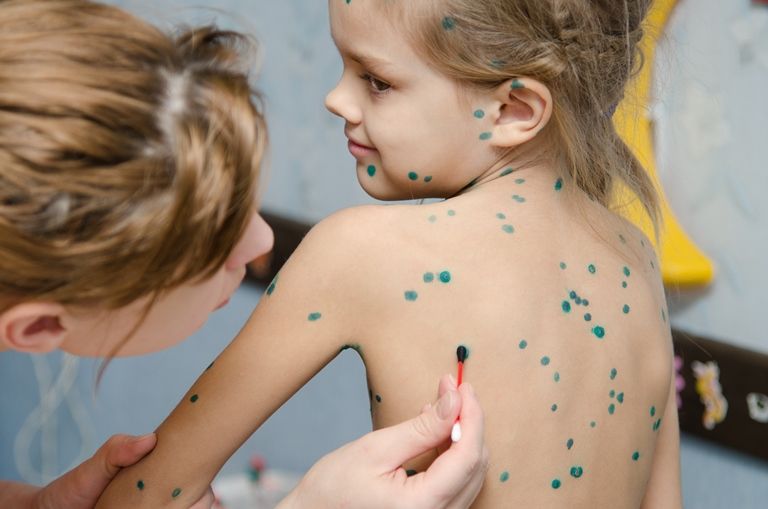 Вторая проблема – зуд. Ветряночная сыпь зудит сильно, а чесаться нельзя. В везикулах накапливается вирус, и, расчесывая, можно спровоцировать дополнительное распространение сыпи по телу. Также поврежденные везикулы хуже заживают, их содержимое может загнаиваться (в этом случае везикулы превращаются в пустулы), на их месте образуются ямки-оспины, которые долго не исчезают.
Вторая проблема – зуд. Ветряночная сыпь зудит сильно, а чесаться нельзя. В везикулах накапливается вирус, и, расчесывая, можно спровоцировать дополнительное распространение сыпи по телу. Также поврежденные везикулы хуже заживают, их содержимое может загнаиваться (в этом случае везикулы превращаются в пустулы), на их месте образуются ямки-оспины, которые долго не исчезают.
Следите, чтобы ребёнок не потел: пот усиливает зуд. Чаще меняйте бельё.
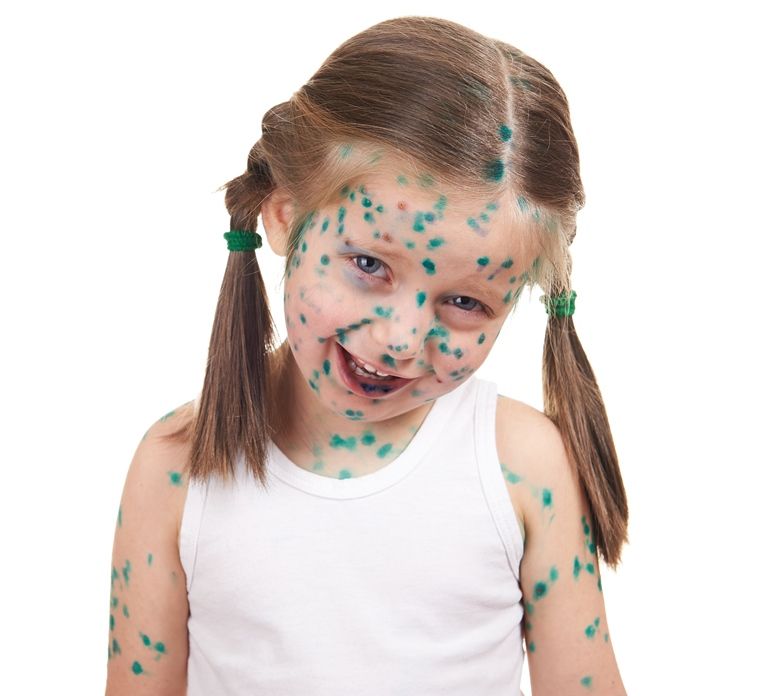
В нашей стране принято мазать ветряночную сыпь зелёнкой. Обработанные везикулы быстрей подсыхают, предотвращается возможность их воспаления. Быстрее от этого ребёнок не выздоровеет, но санитарная обработка сыпи приветствуется. В конце концов, зелёнка – хороший маркер: если мазать ничего больше не надо, значит, высыпания прекратились, болезнь заканчивается.
Если новые элементы сыпи больше не появляются с ребёнком можно (и нужно) гулять. Однако от других детей следует держаться в сторонке, так как какое-то время он ещё будет заразным.
Когда все везикулы покрылись корочкой, ребёнка можно мыть, однако лучше не использовать ни шампуня, ни мыла. Ни в коем случае не стоит тереть ребёнка мочалкой – прикосновения должны быть бережными, чтобы не сорвать корочки. Полотенцем лучше не обтирать, а промакивать.
Со взрослыми всё сложнее
У взрослых ветряная оспа протекает, как правило, тяжелее, чем у детей. Длительность заболевания возрастает. Дольше длится продромальный период (предшествующий появлению сыпи) – до 5 дней. Температура часто оказывается высокой (может достигать 39-40 °C). Период высыпаний тоже удлиняется – в среднем он составляет 10 дней. Сыпь покрывает не только кожу, но и слизистые оболочки – носоглотки, половых органов. У детей такое тоже может быть (как исключение), но у взрослых подобная локализация типична (встречается практически у 100% больных). Везикулы чаще превращаются в папулы (то есть загнаиваются). Они мокнут, плохо заживают, на их месте образуются ямки-оспинки. Возможны различные осложнения.
Даже тем, кто болел в детстве и, вроде, должен иметь иммунитет против ветрянки, вирус Varicella Zoster может устроить неприятный сюрприз. Если в силу каких-то причин (возраста, тяжелых болезней) общий иммунитет оказался снижен, возможно заболевание в иной форме – в виде опоясывающего герпеса. Опоясывающий герпес вызывается тем же самым вирусом, что и ветряная оспа. Вирус может спать в организме, а потом, при благоприятных для себя условиях, активизироваться. А может проникнуть извне: если пожилой человек окажется рядом с ребёнком болеющим ветрянкой, этого может оказаться достаточно. Поэтому если у вас понижен иммунитет, лучше лишний раз поберечься.
Ветрянка при беременности
Если женщина не болела ветрянкой в детстве, она может заболеть во время беременности. На самом деле вероятность этого невелика. Анализы, сделанные у тех, кто не помнит, что он перенёс ветрянку, показывают, что у подавляющего большинства (до 90%) в крови уже есть антитела к Varicella Zoster, то есть контакт с вирусом всё же был.
Существует группа инфекций, объединённых по принципу опасности для плода и здоровья будущего ребёнка, – так называемые ToRCH-инфекции. Вирус ветряной оспы в эту группу не входит. Хотя буква «H» аббревиатуры ToRCH и означает герпес (Herpes), имеется в виду герпетическая инфекция I-и II-типов («простой герпес»), а не Varicella Zoster. По сравнению с классическими ToRCH-инфекциями ветряная оспа менее опасна.
И всё же лучше постараться не заболеть. При заболевании ветряной оспой в первом триместре возможны выкидыши и неразвивающаяся беременность. Иногда ветрянка приводит к врождённым порокам развития и уродствам ребёнка (синдром врождённой ветряной оспы) – приблизительно в 1% случаев. В целом риск для плода в этот период составляет около 5%. Во втором триместре риск каких-либо последствий ещё ниже (не более 1-2%).
Наиболее опасна ветрянка непосредственно перед родами. Если мама заболевает ветряной оспой за 7-10 дней до родоразрешения, то ребёнок может родиться уже больным ветрянкой (около 10-20% случаев), а это опасно (различные осложнения, вплоть до летального исхода). Поэтому в этот период лучше подстраховаться и исключить контакты с не болевшими ветрянкой детьми – потенциальными вирусоносителями.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Источник
ВЕТРЯНАЯ ОСПА (varicella) — острое инфекционное заболевание, сопровождающееся повышением температуры тела и папуло-везикулезной сыпью на коже и слизистых оболочках. Чаще поражает детей в возрасте до 10 лет.
Ветряная оспа впервые описана в 16 в. итал. врачами Видиусом и Инграссиа (V. Vidius, 1500—1569; G. F. Ingrassia, 1510—1580) под названием «cristalli». Термин «varicella» ввел впервые Фогель (Vogel) в 1772 г.; он же выделил Ветряную оспу в самостоятельную нозологическую единицу, независимую от натуральной оспы (variola). В 1911 г. Араган (H. Aragao) впервые открыл возбудителя В. о., обнаружив в содержимом везикул больного мелкие образования — элементарные тельца.
Этиология

Рис. 1. Вирус ветряной оспы (в центре рисунка) из содержимого везикул больного (электронограмма, негативное контрастирование; Х 150 000).
Возбудитель Ветряной оспы — ДНК-содержащий вирус (Varicella-virus). Он принадлежит к группе вирусов герпеса (см. Герпеса вирусы). По свойствам вирус не отличим от возбудителя опоясывающего герпеса (herpes zoster). Вирион вируса В. о. имеет овальную форму и размеры 150—200 нм. Он малоустойчив к внешним воздействиям. Его длительное сохранение возможно лишь в определенных условиях при очень низких температурах (—65° и ниже). Вирус не размножается в куриных зародышах и непатогенен для лабораторных животных. Он размножается и может поддерживаться в пассажах первичных и перевиваемых культурах клеток человека и обезьян (в последних репликация вируса происходит менее интенсивно). Цикл развития вируса происходит в ядре и цитоплазме инфицированных клеток. Накопление его происходит в клеточном субстрате (рис. 1), лишь незначительная часть вируса может быть обнаружена в культуральной среде. Вызываемое им цитопатическое действие — очагового типа с медленным распространением по периферии очагов за счет контактного инфицирования соседних клеток. В пораженных клетках (культур и элементов папуло-везикулезной сыпи больных) формируются эозинофильные внутриядерные включения. Могут образовываться гигантские многоядерные клетки, ядра которых также содержат включения.
Эпидемиология
Источник инфекции — больные В. о. (с 10-го дня инкубационного периода до 5-го дня с момента появления последних элементов сыпи) и иногда — больные опоясывающим герпесом [по Чубковской (I. Czubkowska), 1972, до подсыхания везикул]. Передача инфекции происходит воздушно-капельным путем; описаны случаи внутриутробного заражения. Восприимчивость детей к В. о. очень высокая, исключая первые месяцы жизни. Повторные заболевания исключительно редки. Заболеваемость В. о. в больших городах наблюдается постоянно, время от времени (гл. обр. в зимне-весенние месяцы) давая эпид, подъемы. При возникновении эпид, вспышек в учреждениях для детей раннего возраста (яслях, детских садах и т. д.) поражаются, как правило, все или почти все дети, ранее не болевшие В. о.
Патологическая анатомия
Картина патологического вскрытия умерших от В. о. отличается разнообразием в зависимости от наличия или отсутствия вторичной инфекции. В случае присоединившейся (вследствие кожных расчесов) вторичной инфекции наблюдаются изменения, характерные для септического процесса. Патологоанатомическую картину при вскрытии умерших от генерализованной В. о. описали Шлейссинг (H. Schleussing) в 1927 г. у 2 недоношенных детей, Джонсон (Н. N. Johnson) в 1940 г. у 7-месячного ребенка, В. Н. Верцнер и Т. Е. Ивановская в 1954 г. у ребенка 1 года. В 1960 г. Т. Е. Ивановская, С. Д. Носов с соавт, и в 1963 г. В. Н. Верцнер описали висцеральные поражения при В. о.
В 1944 г. Оппенгеймер (E. Н. Oppenheimer) и в 1947 г. Люккези (Р. F. Lucchesi) с соавт, опубликовали данные вскрытия умерших от врожденной генерализованной В. о., а Уэринг (J. Waring) в 1942 г., Клоди (W. D. Claudy) в 1947 г., Франк (L. Frank) в 1950 г. — от В. о. у взрослых.

Рис. 1—3. Полиморфный характер сыпи при ветряной оспе.
При В. о. поражаются кожные покровы, слизистые оболочки, внутренние органы и головной мозг. Образование ветряночных пузырьков в коже начинается с вакуолизации и дискомплексации шиповидного слоя эпидермиса. Постепенно эпителиальные клетки подвергаются баллонной дистрофии до полной гибели. Характерным является наличие внутриядерных и внутрицитоплазматических эозинофильных включений в измененных клетках эпидермиса. В шиповидном слое наблюдается гиперплазия, приводящая к образованию многоядерных синцитиальных клеточных форм. Последнее особенно выражено при формировании крупных пузырьков. Некрозы клеток эпидермиса и накопление межтканевой жидкости ведут к образованию внутриэпидермальных пузырьков. Дерма отечна, в некоторых случаях в ней наблюдаются кровоизлияния и небольшое увеличение моноцитарных клеток в периваскулярной ткани. Инволюция пузырьков происходит путем резорбции жидкости с образованием сухой корочки. Различные стадии развития и размеры пузырьков обусловливают полиморфизм сыпи, характерный для В. о. (цветн. рис. 1—3). При тяжелой форме В. о. наблюдается образование очень крупных пузырьков, как бы застывших на одной стадии развития. Образование эрозий и язвочек на видимых слизистых оболочках наблюдается и при В. о. без летального исхода. В случаях В. о. с летальным исходом эрозии и язвочки описаны на слизистых оболочках пищеварительного тракта, трахеи, почечных лоханок, мочевого пузыря, уретры, шейки матки. Макроскопически отмечается округлость формы, наличие геморрагического пояса, размеры, соответствующие элементам кожных высыпаний. Микроскопически — значительный отек подслизистого слоя, кровоизлияния и в неосложненных случаях отсутствие воспалительной инфильтрации. На конъюнктиве глаза и слизистой оболочке уретры можно наблюдать образование везикул, предшествующих эрозиям, с баллонной дистрофией эпителия. Из внутренних органов чаще поражаются печень, почки, легкие; реже — селезенка, костный мозг, кора надпочечников, поджелудочная железа, тимус.

Рис. 4 и 5. Печень и почка ребенка, погибшего от ветряной оспы: под капсулой печени и в коре почки — многочисленные очажки некроза и кровоизлияния.
Макроскопически в тканях органов видны многочисленные мелкие некрозы с геморрагическим пояском, соответствующие сыпным элементам кожи; только размеры их более однообразны (цветн. рис. 4 и 5).

Рис. 2. Некроз и дискомплексация печеночных клеток (показаны стрелками) при генерализованной ветряной оспе у ребенка с острым лейкозом.
Микроскопически по периферии очагов воспалительная реакция отсутствует. Исключение представляют легкие, где по периферии некрозов наблюдается отек и пневмония катарально-десквамативного типа с наличием в инфильтрате преимущественно мононуклеарных элементов. Определенной топографической локализации некрозы не имеют (напр., в печени они разбросаны как в центре, так и по периферии дольки). В эпителии печени, бронхов, трахеи и в альвеолярном эпителии легких обнаруживаются типичные для В. о. внутриядерные и внутрицитоплазматические включения (Джонсон). У детей, страдающих острым лейкозом, леченных гормонами и 6-меркаптопурином, присоединение В. о. может привести к развитию тяжелого гепатита с дискомплексацией клеток и исходом в острый массивный некроз печени (рис. 2). Описаны энцефалиты у детей старшего возраста и у взрослых. При этом патологоанатомические изменения локализуются в белом веществе, сходны с коревыми и поствакцинальными. Характерны периваскулярная (перивенозная) демиелинизация и циркуляторные нарушения: отек, кровоизлияния, вторичные дистрофические и некробиотические изменения нервной ткани.
Клиническая картина
Инкубационный период В. о. от 10 до 21-го дня (чаще 14 дней). Продромальные явления (субфебрильная температура, недомогание) выражены слабо, часто вовсе отсутствуют. Иногда наблюдается высыпание так наз. продромальной сыпи (реш), имеющей скарлатиноподобный, реже кореподобный характер. Часто реш появляется уже при наличии типичной ветряночной сыпи. Появление ветряночной сыпи происходит без какого-либо определенного порядка; она появляется на лице, волосистой части головы, туловище и конечностях и часто сопровождается зудом. В отличие от натуральной оспы, ветряночная сыпь «не оказывает предпочтения лицу и вовсе не щадит живот» (Н. Ф. Филатов). Элементы сыпи вначале имеют характер мелких макуло-папул, которые очень быстро превращаются в везикулы. Некоторые папулы подсыхают, не доходя до стадии пузырька. Ветряночные везикулы имеют различную величину (от размеров булавочной головки до мелкой горошины) и круглую или овальную форму. Они располагаются поверхностно на неинфильтрированном основании, стенка их напряжена, блестяща, содержимое прозрачно; в окружении обнаруживается узкая кайма гиперемии. Пупковидные вдавливания отмечаются лишь на отдельных элементах. При проколе пузырек вследствие своей однокамерности опорожняется от содержимого. Везикулы быстро (через 1—2—3 дня) подсыхают; образуются плоские бурые корочки, отпадающие через 1—3 нед. Рубцов, как правило, не остается. Так как высыпание ветряночной экзантемы происходит не одновременно, а с промежутками в 1—2 дня, сыпь приобретает полиморфный характер: одновременно на одном и том же ограниченном участке кожи имеются элементы в разных стадиях развития — узелки, пузырьки, корки (цветн, табл., ст. 168, рис. 1 — 3).
У значительной части больных высыпание наблюдается и на слизистых оболочках (рта, носоглотки, гортани, половых органов и т. д.), где пузырьки быстро превращаются в поверхностные эрозии с желтовато-серым дном. Высыпание обычно сопровождается подъемом температуры до 38°, реже до более высокого уровня. При тяжелых формах отмечается высокая лихорадка (t° 39— 40°) и выраженная интоксикация. Каждый новый приступ высыпания сопровождается новым подъемом температуры и ухудшением общего состояния: нарушается сон, падает аппетит, появляется раздражительность, капризность. Все эти явления сильнее выражены при обильной сыпи. На 3—5-й день, если не появляются новые высыпания, температура снижается и улучшается общее состояние больного. Со стороны крови в период высыпания наблюдается небольшая лейкопения, нейтропения, относительный лимфоцитоз.
Обилие сыпи и тяжесть общих проявлений при В. о. варьируют. Наряду с рудиментарной формой, проявляющейся высыпанием единичных папул и везикул при отсутствии лихорадки, встречаются (чаще у взрослых) тяжелые формы с очень обильным высыпанием, гипертермией и выраженными симптомами интоксикации.
Большую редкость представляют случаи специфических варицеллезных поражений внутренних органов (мелкие очажки некроза): легких, печени, селезенки, почек и др. Такая генерализованная В. о. встречается у резко ослабленных субъектов, иногда после предшествовавшей длительной гормональной терапии и применения иммунодепрессантов.
Еще реже встречаются такие злокачественные формы В. о., как гангренозная и геморрагическая. При гангренозной форме, возникающей у истощенных больных детей, особенно в условиях плохого ухода, в результате присоединения вторичной инфекции, на месте пузырьков образуются некротические струпы, при отпадении которых обнажаются глубокие язвы с грязным некротическим дном и крутыми или подрытыми краями; течение длительное, нередки гнойно-септические осложнения.
Геморрагическая форма встречается также у резко ослабленных детей. По наблюдениям ряда авторов, эта форма нередко развивается у детей, получавших кортикостероиды до заражения или в инкубационном периоде. На 2—3-й день высыпания содержимое везикул принимает геморрагический характер; появляются кровоизлияния в кожу и слизистые оболочки, носовые кровотечения, кровавая рвота. Эти три формы заболевания могут привести к летальному исходу.
Осложнения при В. о. редки. При появлении везикулезной сыпи на слизистой оболочке гортани развивается картина ларингита, иногда с явлениями стеноза дыхательных путей (ветряночный круп). В результате присоединения вторичной инфекции могут возникнуть буллезная стрептодермия (varicella bullosa), абсцессы, флегмона, рожа, стоматит, отит, лимфаденит, пневмония, сепсис и очень редко артрит, гломерулонефрит, миокардит, энцефалит, энцефаломиелит. Первичная пневмония возникает в первые дни болезни обычно при наличии обильного кожного высыпания. Присоединяется вторичная бактериальная инфекция. Общее состояние тяжелое, температура высокая; одышка, цианоз, кашель, иногда с кровавой мокротой. Рентгенологически в легких обнаруживаются множественные очажки. При заболевании В. о. женщин в конце беременности возможны преждевременные роды и мертворождение; у мертворожденных обнаруживаются мелкие очажки некроза во внутренних органах. Достоверных указаний на роль В. о. в развитии эмбриопатий не опубликовано.
Диагноз и дифференциальный диагноз
Обычно диагноз не представляет затруднений. Трудности возникают при подозрении на натуральную оспу. Начальный период при натуральной оспе сопровождается значительным повышением температуры и сильными болями в крестце; в отличие от В. о., высыпание сопровождается снижением, а не подъемом температуры. Элементы сыпи при натуральной оспе имеют значительную плотность и расположены в толще кожи на инфильтрированном основании; оспины многокамерные, не спадаются при проколе, имеют пупковидное вдавление. На том или ином ограниченном участке кожи все элементы, в отличие от В. о., находятся в одной стадии развития (мономорфизм). Большое значение для дифференциальной диагностики имеют данные эпидемиологического анамнеза и лабораторных исследований.
Импетиго отличается от В. о. преимущественной локализацией на лице, руках, дряблостью пузырьков с быстрым нарушением их целости и последующим образованием гнойных корок.
При строфулюсе, в отличие от В. о., элементы сыпи имеют большую плотность, локализуются гл. обр. на пояснице, ягодицах, разгибательной поверхности конечностей и сопровождаются сильным зудом; повышения температуры не наблюдается. Течение длительное.
Со скарлатиной В. о. может быть смешана в случае высыпания продромальной скарлатиноподобной сыпи. Обычно возникает мысль об одновременном развитии той и другой болезни. Скарлатина может быть исключена при отсутствии ангины, типичных изменений языка и бледности носо-губного треугольника. В ряде случаев для уточнения диагноза необходимо наблюдение в течение 1 — 2 дней.
В лабораторной диагностике используют морфологические и серологические методы, а также выделение возбудителя. Морфол. методы включают выявление вируса (тельца Арагана) в окрашенных (напр., серебрением по Морозову) мазках везикулезной жидкости при световой микроскопии. Значительно более эффективным является использование для этой же цели электронной микроскопии. В этом случае выявление вирионов с характерной для вирусов группы герпеса морфологией в сочетании с клиническими и другими данными позволяет подтвердить диагноз В.о и исключить заболевания, вызванные вирусами оспенной группы. Основным серологическим методом является реакция связывания комплемента (см.), к-рую используют как для выявления ветряночного антигена (при наличии сыворотки реконвалесцентов В. о., опоясывающего лишая или гипериммунной сыворотки животных), так и специфических антител, появляющихся в сыворотке больного на 4—5-й день после высыпания. Изоляция возбудителя В. о. (из кожных поражений больных или органов погибших) осуществляется в клеточных культурах (наиболее чувствительной является культура клеток щитовидной железы человека). Обнаружение вируса в клеточных культурах возможно также с помощью метода флюоресцирующих антител (см. Иммунофлюоресценция).
Лечение
При В. о., протекающей без осложнений, необходимым является лишь гиг. содержание больного, предупреждение вторичной инфекции. Рекомендуются ванны со слабым раствором перманганата калия, соблюдение чистоты рук больного. Для ускорения подсыхания везикулы смазывают 1—2% раствором перманганата калия, 1% спиртовым раствором бриллиантового зеленого, применяют индифферентные мази. Полость рта следует периодически прополаскивать слабым дезинфицирующим раствором.
При развитии гнойных осложнений применяют антибиотики. У ослабленных больных при затянувшейся вялой репарации проводят стимулирующую терапию: вливание плазмы, гамма-глобулина, крови и пр. Лечение неврологических осложнений (энцефалитов, менингоэнцефалитов) и пневмонии проводится по общим правилам лечения этих заболеваний. Вопрос о применении гормональной терапии различными авторами решается противоречиво. Специальные наблюдения [Коттова, Брадачова (A. Kottova, М. Bradacova), 1964] показали, что кортикоиды являются ценным дополнением к терапевтическому комплексу, используемому при менингоэнцефалитах.
Прогноз
В. о., как правило, заканчивается полным выздоровлением. Смертельные исходы исключительно редки — 0,01—0,05% [Тиззер (E. Tyzzer)], обусловлены, как правило, присоединившейся вторичной, септической инфекцией; реже наблюдаются при В. о. с генерализацией. Описаны случаи смерти от В. о. у больных острым лейкозом, леченных гормонами и цитостатиками. В. о. ухудшает течение многих инфекционных болезней (коклюша, скарлатины, гриппа и др.). способствуя развитию осложнений; она может активизировать хронически протекающие инфекции (дизентерию, туберкулез).
Профилактика
При обнаружении случая заболевания больной В. о. подлежит изоляции (в домашних условиях); изоляция прекращается спустя 5 дней с момента последнего высыпания. В условиях больничного отделения больной изолируется в боксе. Ранняя изоляция первого больного может оказаться эффективной в эпидемиол, отношении. После изоляции больного производится проветривание помещения. Дезинфекция излишня.
Детей ясельного возраста (до 3 лет), бывших в контакте с больным В. о. и не болевших ранее этой инфекцией, изолируют с 10-го до 21-го дня, считая с момента контакта. С целью серопрофилактики детям, контактировавшим с больным, рекомендовано внутримышечное введение гамма-глобулина (3—6 мл). По отзывам ряда клиницистов, этот метод снижает заболеваемость и смягчает течение болезни в случаях, если она все же развивается. Имеются указания на успешное применение живой вакцины из аттенуированного (ослабленного) штамма вируса В. о. (В. И. Иовлев с соавт.).
Библиография:
Верцнер В. Н. Ветряная оспа, М., 1963, библиогр.;
Гурвич Э. Б. Ветряная оспа, Многотомн, руководство по микр., клин, и эпид, инфекц. болезней, под ред. H. Н. Жукова-Вережникова, т. 8, с. 472, М., 1966; Жданов B. М. и Гайдамович С. Я. Вирусология, с. 449, М., 1966, библиогр.; Ивановская Т. Е. Ветряная оспа, Многотомн, руководство по пат. анат., под ред. А. И. Струкова, т. Я, с. 142, М., 1960, библиогр.; Лабораторная диагностика вирусных и риккетсиозных заболеваний, под ред. Э. Леннета и Н. Шмидт, пер. с англ., с. 596, М., 1974; Носов С. Д. Ветряная оспа, Многотомн, руководство по педиат., под ред. Ю. Ф. Домбровской, т. 5, с. 440, М., 1963, библиогр.; Общая и частная эпидемиология, под ред. И. И. Елкина, т. 2, с. 99, М., 1973; Стукс Г. Г. Ветряная оспа, М., 1958, библиогр.; Футер Д. С. Заболевания нервной системы у детей, с. 169, М., 1965; Вrunell Р. А. Varicella-zoster infections in pregnancy, J. Amer. med. Ass., v. 199, p. 315, 1967; Krugman S., Goodrich Ch. H. a. Word R. Primary varicella pneumonia, New Engl. J. Med., v. 257, p. 843, 1957; Meurisse E. Laboratory studies on the varicella-zoster virus, J. med. Microbiol., v. 2, p. 317, 1969.
C. Д. Носов; Т. E. Ивановская (пат. ан.), С. С. Маренникова (этиол.,лаб.диагностика).
Источник