Ветряная оспа исторические сведения

Приглашаем посетить сайт
ВЕТРЯНАЯ ОСПА
ВЕТРЯНАЯ ОСПА, ветрянка (varicella), представляет собой острое инфекционное заболевание, сопровождающееся пятнисто-пузырчатой сыпью. Она контагиозна и при- нимает часто эпид. течение. Б-нь эта присуща детскому возрасту до 10 лет, у старших детей она встречается реже и лишь изредка отмечается у взрослых, так как с возрастом восприимчивость к ней ослабевает. Ветрянка описана впервые в XVI в. итальянскими врачами Видус Видиус и Ингранус (Vidus Vidius, Ingramis) под именем cristalli. Название «varicelle» ввел впервые Фогель (Vo-gel) в 1772 г., и он же выделил В. о. в совершенно отдельное, независимое от variola, заболевание. Название В. о. вытеснило все прочие, к-рые указывали на близкую клин. связь ветрянки с настоящей оспой. В истории медицины вопрос об идентичности этиологии variola и varicella был долгое время спорным. Особенной остроты он достиг в XVIIIв. после того, как стала применяться вариоляция. Здесь резко проявились два течения. Дуалисты, во главе к-рых стояли Геберден и Виллан (Heberden-1767 г., Willan-1806 г.) в Англии, Гейм и Гессе (Heim-1809, Hesse-1825) в Германии, считали В. о., несмотря на клин, и морфол. сходство с variola, этиологически самостоятельным заболеванием. Эта школа преобладала в Германии. В Англии и Франции брали верх унитаристы, представителем к-рых являлся Томсон (Thomson), считавший variola, varicella и varioloid тремя степенями одной и той же б-ни. Этот унитарный взгляд был поддержан в серед. XIX в. Гебра (Hebra) в Германии. Большая пандемия оспы (1868- 1874 гг.) в Европе заставила снова пересмотреть этот вопрос. В наст, время унитарная теория совершенно отвергнута, благодаря целому ряду экспериментальных работ, и специфичность обоих заболеваний variola и varicella установлена.-В озбудитель ветрянки до сих пор неизвестен. Экспериментальные работы Бокая (Bokay), а также и других авторов, указали на этиологическую связь между herpes zoster и В. о. Так, напр., прививка содержимого из везикулы vari-cellae и пузырька herpes zoster давали аналогичную местную реакцию. Дети, перенесшие В. о., давали отрицательную реакцию на прививку содержимого из пузырька herpes zoster, и наоборот,-дети, перенесшие herpes zoster, помещались в одну кровать с б-ньш В. о. и не заражались последней. Якоби, Феер и Фрей (Jacoby, Feer и Frey) описывали эпидемии ветрянки, возникшие от детей, прибывших с herpes zoster. Последние после выписки из б-цы, не заболевая сами В. о., являлись источником эпидемии В. о. Серологические исследования также подтверждают идентичность этиологии herpes zoster и В. о. Антиген varicellae дает положительную реакцию связывания комплемента с кровью б-ных herpes zoster и varicella, и наоборот. Однако, несмотря на многочисленные экспериментальные работы, иммунно-биологические и серологические данные, взгляд на идентичность этиологии herpes zoster и В. о. не может считаться твердо установленным (Scheer и др.). Целому ряду авторов удавалось вызвать местную реакцию, а иногда и общее высыпание, путем прививки здоровому ребенку прозрачной варицеллезной лимфы. Через 8-10 дней получались везикулы с прозрачным содержимым и пупкоооразным вдавлением, ничем не отличавшиеся от пузырьков при В. о. Серологич. данные подтверждали присутствие вируса у варицеллизированных. Этим была установлена возможность передачи ветрянки прививкой. Достигается ли таким путем иммунитет,-пока не выяснено. Способ проникновения заразного начала в организм неизвестен. Вирус В. о. очень летуч и, повидимому, легко передается через воздух. Достаточно очень короткого пребывания около б-ного В. о., чтобы заразиться. В непосредственном соприкосновении, очевидно, нет надобности. Заражение происходит, гл. обр., через дыхательные пути. Допускается возможность передачи через третье лицо, остающееся здоровым, или через бациллоносителя. В литературе описываются случаи и внутриутробного заражения. Восприимчивость детей к В. о. очень велика и отмечается уже с первых месяцев жизни. Места совместного пребывания детей-^-ясли, детские сады и школы-способствуют развитию эпидемии В. о. Связи с определенным временем года не отмечается. Относительно периода заразительности ветрянки существуют два взгляда: одни авторы, как Филатов, Гейбнер (Heub-ner) и др., считают заразным период от последних дней инкубации до отпадения корок, равный, приблизительно, 2-3 неделям, другие же, цак Натан (Natan), считают период заразительности В. о. равным 7 дням, т. е. последним дням инкубации и периоду высыпания. Заразное начало не отличается большой стойкостью по отношению к атмосферным влияниям и дезинфицирующим средствам. Раз перенесенная В. о. дает иммунитет. Двукратное или трехкратное заболевание наблюдается чрезвычайно редко. Бон (Bohn) допускает возможность рецидивов с промежутками в 2- 3 недели, правда,, как редкое явление. Симптомы и течение. Инкубационный период равен 2-3 неделям. В это время никаких клин, симптомов отметить обычно не удается. До появления сыпи дети часто не представляют ничего ненормального. В нек-рых случаях б-ни предшествуют легкие продромальные явления: повышение темп., озноб, общая вялость, потеря аппетита, рвота, тревожный сон. Изредка наблюдаются более тяжелые явления: неравномерное дыхание, ослабленный пульс, сильные голов-.ные боли, даже судороги и глубокий sopor. Нередко удается отметить за 1-2 дня до высыпания или одновременно с ним появление продромальной сыпи, т. н. Rash, к-рая вызывается параличом капилляров кожи и носит характер скарлатиноформенной, ко-реподобной или геморрагической пурпуры (purpura haemorrhagica). Rash scar latino-forme дает частый повод предполагать смешанную инфекцию, но отсутствие других симптомов, характерных для скарлатины, говорит против нее. Описывается также появление за неск. дней до высыпания В. о. межреберного herpes zoster, т. н. herpes zoster varicellosa. Варицеллезная сыпь чаще начинается на лице и волосистой части головы, иногда и на др. местах тела: на плечах, груди и животе, в виде розовых, резко ограниченных пятен или папул, различной величины, от булавочной головки до горошины, круглой или овальной формы. В течение первых суток, часто уже через несколько часов, в центре нек-рых из них образуются очень мелкие пузырьки, которые увеличиваются по направлению к периферии первоначальных пятен и папул и достигают иногда величины горошины. Пузырьки эти помещаются обычно в глубоких слоях эпидермиса, под роговым слоем кожи, они много-камерны и содержат прозрачную серозную жидкость. Вид этих прозрачных пузырьков, сидящих или на норм, коже или на папуле, с воспалит, ободком, типичен для В. о. (см. отд. табл.). Между пятнами и пузырьками остаются бблыние или меньшие участки неизмененной кожи. На подошвах ног и ладонях обычно не бывает высыпаний, в тех же случаях, когда они бывают, они редко переходят в стадий везикул, а обычно остаются в форме пятен и папул. Развитие пузырька из пятна происходит в течение нескольких часов. Жидкость в пузырьках приобретает очень скоро желтый цвет и мутнеет от примеси лейкоцитов, а на вершине пузырька образуется пупкообразное вдавление. До 2-3 дней пузырьки сохраняют свою первоначальную форму, затем подсыхают в поверхностную бурую корочку, по отпадении которой остается в течение нек-рого времени пигментация. При расчесах или при вторичной инфекции в процесс вовлекаются сосочковый и подсосочковый слои кожи, и тогда образуются рубцы. Самое высыпание происходит в несколько приемов, при чем не все пятна претерпевают все стадии развития, иногда они остаются в форме пятен, папул или очень мелких везикул. Вид кожи с сыпью различной величины и в разных стадиях развития и неравномерное распределение ее очень характерны для В. о. и создают картину, которую Гейбнер удачно сравнивает со звездной картой, на к-рой нанесены звезды различной величины. Особенно бросается в глаза спина больного, обычно поражаемая очень сильно. Высыпание б. ч. сопровождается повышением t°, доходящей до 38°, реже до 39° и выше. На второй или третий день t° падает, если только не появляются новые высыпания, к-рые сопровождаются каждый раз новым подъемом t°. Высыпания редко продолжаются дольше 5-го дня. Одновременно с кожными явлениями, иногда несколько раньше, появляется энантема. Во рту и зеве высыпают пузырьки, к-рые очень скоро лопаются под влиянием механического раздражения, кожа пузырьков, ма-церируется, и вследствие этого образуются желтоватые фибринозные эксудаты, напоминающие афтозный стоматит. Пузырьки появляются и в гортани, трахее и на голосовых связках, что сопровождается крупозным кашлем, охриплостью, затрудненным дыханием и припадками удушья, к-рые могут симулировать круп, если они наступают до появления экзантемы. Появление сыпи на слизистой оболочке век и в наружном слуховом проходе причиняет кратковременные и незначительные расстройства. Нередко приходится видеть высыпания на крайней


0«M >:.i:v( lUhlipm.
ill» Pfaumllrr — Schln < vmiton ‘.vJ. p. и. s.

UcrpniW lu’lll,
I H ‘ И ^ к. aoi плоти, у отверстия мочеиспускательного канала или на наружных женских половых частях. Картина крови при В. о. также является характерной: за 1-3 дня до высыпания и в течение 5-8 дней во время высыпания наблюдаются лейкопения, лим-фоцитоз, нейтропения, отсутствие или понижение эозинофилии. К концу второй недели или к началу третьей картина крови возвращается к норме. Отклонения от нормального хода б-ни и осложнения. Высыпание при В. о. подвержено большим колебаниям: от нескольких везикул, разбросанных по всему телу, до громадного числа их. Встречаются также формы В. о. без экзантемы, и тогда диагноз может быть поставлен только на основании серологических исследований. Из аномалий сыпи описываются v. miliaria, состоящая из очень мелких везикул (Henoch, Thomas), и roseola varicellosa (Thomas), при которой сыпь ограничивается образованием мелких красных пятен, не переходящих в везикулы. Другое отклонение представляет v. bullosa (пузырчатая), когда первоначальные пузыри начинают быстро увеличиваться по периферии и образуют тонкостенные, дряблые пузыри, шириной в 2-3 см, с мутным содержимым, напоминающие собой пемфигус. Сыпь иногда принимает сливной характер, делающий ее похожей на оспенную. Эта форма сопровождается высокой t° и тяжелым общим состоянием. В отличие от натуральной оспы, пузыри при v. bullosa подсыхают в 1-2 дня, на кистях и ступнях не отмечается ни слияния пузырьков, ни припухлости кожи, t° падает одновременно с подсыханием; общая продолжительность б-ни не превышает обычной формы В. о.- Нередко встречается геморрагическая форма В. о. то с благоприятным, то с очень тяжелым исходом. Обыкновенно через 2-3 дня после высыпания появляются кровоизлияния в самые пузырьки или вообще на коже, а из носа, рта и кишечника-кровотечения. Причины, вызывающие такую форму, разнообразны. Иногда геморрагическая форма представляет собой проявление сепсиса, иногда она стоит в связи с Верльгофовой б-нью, с тромбоастенией или смешанной инфекцией. Описываются также гангренозные формы В. о., к-рые начинаются обычным высыпанием, но через несколько дней вокруг нек-рых везикул появляются гангренозные ободки, распространяющиеся по периферии. После образования и отпадения корки на месте пузырьков получаются воронкообразные дефекты ткани, диаметром в 5 см и больше, имеющие грязновато-гнойное дно, лежащее на различной глубине. Эти вялые нарывы вовлекают в процесс окружающую ткань, разрушая ее на большом протяжении. Гангренозные формы не зависят, повидимому, от особой вирулентности вируса В. о., а стоят в связи с конституцией ребенка, туберкулезом, рахитом, люэсом или с хрон. расстройствами питания или с предшествовавшими острыми инфэкционными заболеваниями. Некоторые авторы видят в гангренозной форме особую идиосинкразию к вирусу В. о. В литературе приводятся случаи, осложненные, благодаря вторичной стафило- и стрептококковой инфекции, абсцессами, флегмонами, лимфангоитами, гангреной конечностей, эмпиемами в плевре, почках, серозными и гнойными воспалениями суставов, Описываются также случаи инфекции кожи при В. о.туберкулезными бациллами. Генох (Henoch) первый указал на нефрит как осложнение; последний протекает обычно хорошо, редко принимает хрон. течение или характер циклической альбуминурии. Ге-моррагич. нефрит встречается очень редко. У грудных детей наблюдаются иногда во время высыпания токсикозы. Худшим ослож-нением является сепсис. Со стороны нервной системы отмечаются полиоэнцефалиты (chorea minor), рассеянный склероз, нестойкие периферические параличи и т. д. Диагноз обычно не представляет затруднений, даже если В. оспа появляется в слабо выраженной форме. Серьезные затруднения возникают при подозрении на оспу, но здесь надо учесть след. обстоятельства: при В. о. редко бывают продромальные явления, при оспе же сыпи всегда предшествуют продромальные расстройства, как-рвота, судороги, высокая t° и т. д. При В. о. сыпь появляется почти одновременно на лице, волосистой части головы, туловище и конечностях, не отдавая предпочтения никакой части тела. При оспе сыпь-появляется постепенно, раньше на лице, потом на туловище, щадя живот, а потом уже на конечностях. Наиболее пораженными являются лицо и конечности. Очень типичен для В. о. полиморфизм сыпи и высыпание в несколько сроков. Температура при В. о. поднимается при начале высыпания и падает с окончанием его; при оспе-наблюдается повышение t° в продромальном периоде, с появлением же сыпи впадает. Серологические исследования также помогают диагностике: антиген В. о. дает положительную реакцию связывания комплемента с кровью б-ных В. о., но не оспой.т-П ро гноз, в общем, благоприятный. Осложнения при В. о. обычно редки. Прогноз ухудшается у детей с ослабленной конституцией, у к-рых сопротивляемость понижена: туберкулезных, люэтиков, рахитиков, а также у грудных детей, страдающих расстройством питания и, наконец, у детей со смешанной инфекцией (скарлатиной, корью, коклюшем, бронхопневмонией и т.д.). В этих случаях чаще отмечаются осложнения (сепсис, гангрена), нередко ведущие к летальному исходу. Смертность от неослож-ненной ветрянки относится к весьма редким явлениям. По данным Пфаундлераи Шлосс-мана (Pfaundler, Schlossmann), в Лондоне в 1904 г. на 1.000 родившихся зарегистрированы следующие цифры смертности от В. о.: Возраст в месяцах Цифры смерти. 1 Возраст в J Цифры годах | смерти. 0- 3 3- 6 6-12 0,01 0,01 0,04 1-2 2-3 3-4 0,03 0,01 0,01 0 Лечение В. о. не требует обычно никакого вмешательства. Задача сводится КО-‘. к тому, чтобы предупредить вторичные инфекции. Во время лихорадочного периода б-ные должны оставаться в постели. Против сильного зуда применяются охлаждающие смеси: пасты, содержащие V»-1% ментола, соответств. микстуры для взбалтывания и пр. Для содержания в чистоте полости рта рекомендуются соответствующие полоскания и смазывания рта 20% раствором буры в глицерине. Во время высыпания купать не рекомендуется, после образования корок купания показаны. Профилактика.В виду заразительности ветряной оспы уже в последние дни инкубации и в виду летучести ее вируса изоляция здоровых детей обычно не достигает цели. Что касается общения этих последних с другими здоровыми детьми, то, по Меттенгейму (Mettenheim), оно допустимо в течение 10 дней со дня обнаружения инфекции, так как (как уже указано выше) только в последние дни инкубации б-ной В. о. считается заразительным. Вопрос о практическом применении варицеллезной лимфы нуждается в дальнейших исследованиях . Д и э т а при В. о. не требует особых указаний, так как у большинства детей аппетит не понижен и пищеварение совершается правильно.
Лит.: ФилатовН., Лекции об острых инфекционных болезнях у детей, М., 1903; Heubner О., Детские болезни, СПБ, 1908; Salge S., Введение в современную педиатрию, М., 1912; К о л т bill и н А. А., Острые инфекционные болезни, М.-Л., 1928; М а 1 г i n g е г Е., Varizelle (Spezlelle Patho-logie u. Theraple innerer ICrankheiten, hrsg. v. F. Kraus u. Th. Brugsch, B. II, B.-W., 1919); v. Mettenheim H., Varlzellen (Handbuch d. Kinderheilkun-de, hrsg. v. M. PJaundler u. A. Schlossmann, B. II, Lpz., 1923); Kundratitz K., Experimentelle tlbertragung von Herpes zoster auf den Menschen u. die Beziehimgen v. Herpes zoster zu Varlzellen, Mo-natsscnr. f. Kinderheilk., T. 1, 2, 3, B. XXIX, H. 4- 5, 1924-25; Dopter Ch. et De Lavergne V., Epidemiologie, p. 367, Paris, 1925; В а г е n-berg L. and Lewis I. M., Gangrenous varicella, Archiv of Pediatrics, v. XLIV, № 10, 1927-28; Jochmann G., Lehrbucli der Infektionskrank-neiten, Berlin, 1924.
А. Ровентапь.
© 2000- NIV
Источник
Ветряная оспа — антропонозная острая вирусная инфекция, сопровождающаяся интоксикацией и поражением эпителия кожи и слизистых оболочек в виде макуло-папулёзно-везикулярной сыпи.
Краткие исторические сведения
Ветряную оспу описано итальянским врачом и анатомом Г. Видусом (Видиусом) в середине XVI века. Название varicella, отличающее заболевание от натуральной оспы (variola), впервые ввёл немецкий врач О. Фогель (1772). После эпидемии 1868-1874 гг. болезнь стали считать отдельной нозологической формой. Возбудитель выявил бразильский врач Э. Арагао (1911), обнаруживший в содержимом пузырьков элементарные тельца вируса (тельца Арагао). Вирус выделен из них в 40-х годах XX века.
Этиология
Возбудитель — ДНК-геномный вирус, классифицируемый как вирус герпеса человека 3 типа, включённый в состав рода Varicellovirus подсемейства Alphaherpes-virinae. Репродуцируется только в организме человека. Во внешней среде вирус малоустойчив: быстро инактивируется под воздействием солнечного света, нагревания, ультрафиолетовых лучей.
Эпидемиология
Резервуар и источник инфекции — больной человек, представляющий опасность в последние 10 дней инкубационного периода и первые 5-7 сут с момента появления сыпи.
Механизм передачи — аэрозольный, путь передачи — воздушно-капельный. Больной выделяет огромное количество вирионов при кашле, разговоре и чихании. Возбудитель может переноситься с током воздуха на большие расстояния (в соседние комнаты, квартиры, с одного этажа на другой и т.д.). Однако из-за малой устойчивости вируса во внешней среде передача возбудителя через различные предметы и вещи, а также через третьих лиц маловероятна. Возможна трансплацентарная передача вируса от беременной плоду.
Естественная восприимчивость к ветряной оспе людей высокая. Ветрянка оставляет стойкий пожизненный иммунитет. Устойчивость новорождённых обусловливают антитела, полученные от матери; они циркулируют несколько месяцев.
Основные эпидемиологические признаки. Заболевание распространено повсеместно, заболеваемость высокая.
Особенности эпидемического процесса при ветряной оспе определяют два главных фактора: воздушно-капельный механизм передачи инфекции и всеобщая восприимчивость населения. Наиболее часто заболевание отмечают среди детей, посещающих детские дошкольные учреждения и первые классы школ. К 15 годам около 70-90% населения успевают переболеть. Заболеваемость среди городского населения почти в 2 раза превышает таковую среди сельских жителей. Для инфекции характерна выраженная осенне-зимняя сезонность. Заболеваемость в период сезонных подъёмов составляет приблизительно 70-80% общего числа больных. Характерная черта эпидемического процесса ветряной оспы — отсутствие выраженных периодических подъёмов и спадов заболеваемости, что может быть объяснено почти абсолютной «переболеваемостью» всех восприимчивых к этой инфекции детей и отсутствием возможности накопления значительного количества неиммунных лиц.
Патогенез
В организм человека вирус проникает через верхние дыхательные пути, фиксируется на клетках слизистой оболочки, где и происходит его первичное накопление. В дальнейшем возбудитель поступает в регионарные отделы лимфатической системы, а в конце инкубационного периода проникает в кровь. Вирусемия проявляется лихорадкой, обусловленной накоплением в крови токсичных метаболитов репродукции вируса и развитием аллергических реакций. Возбудитель диссеминирует по всему организму; его последующую локализацию определяет тропность к эпителию кожных покровов и слизистых оболочек. Репродукция вируса в эпителии кожи сопровождается вакуолизацией, баллонной дистрофией и дальнейшей гибелью клеток. В образовавшихся полостях накапливается серозный экссудат, вследствие чего образуются однокамерные везикулы. При подсыхании везикул на их месте возникают корочки, после отпадения которых восстанавливается повреждённый эпидермис. Подобный процесс может развиваться и на слизистых оболочках с быстрым образованием эрозий.
В патогенезе заболевания большое значение имеют нарушения клеточных иммунных реакций. На фоне угнетения системы Т-лимфоцитов у лиц с нарушениями иммунного статуса развиваются тяжёлые формы ветряной оспы.
В связи с развитием анергии при ветряной оспе увеличивается восприимчивость к другим инфекциям, обостряются хронические процессы.
После перенесённого заболевания формируется стойкий иммунитет, однако при резком снижении его напряжённости у взрослых, переболевших в детстве ветряной оспой, при повторном инфицировании возможно повторное развитие заболевания. Вирус может пожизненно оставаться в организме в латентном состоянии, локализуясь в нервных ганглиях. Механизмы сохранения вируса и возможной последующей его активизации с проявлениями заболевания в виде опоясывающего лишая изучены недостаточно.
Клиническая картина
Инкубационный период варьирует в пределах 1-3 нед. Продромальный период у детей в большинстве случаев отсутствует или выражен незначительно. Характерны недомогание, повышенная возбудимость, головная боль, плаксивость и снижение аппетита. У взрослых этот период нередко протекает с повышением температуры тела, недомоганием, головной болью, анорексией; возможны тошнота и рвота.
Выраженная клиническая картина ветрянки развивается только с момента появления сыпи, нередко возникающей неожиданно, на фоне полного благополучия. В это время нарастает интоксикация, повышается температура тела. У взрослых сыпь появляется позже, чем у детей, интоксикация более выражена, а лихорадка часто достигает высоких цифр и в дальнейшем сохраняется значительно дольше. Температурная кривая не имеет характерных отличий.
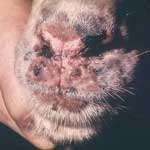
Экзантема может появляться на любых участках тела и распространяться беспорядочно. Сначала на коже образуются мелкие красные пятна, превращающиеся в течение несколько часов в папулы, а затем в везикулы. Пузырьки не имеют центрального пупкообразного вдавления, содержат прозрачную жидкость, однокамерные, при прокалывании спадаются. Так же быстро на месте везикул образуются корочки. Появление новых высыпаний и трансформация отдельных элементов происходят одновременно, вследствие чего на одном участке кожи можно видеть разные стадии развития высыпаний — пятна, папулы, везикулы, корочки. Везикулярные элементы могут нагнаиваться, превращаясь в пустулы. При этом общее состояние больных ухудшается, поражения кожи становятся более глубокими, в центре некоторых пустул образуются небольшие западения (такие элементы называют оспинами), после отпадения корочек могут оставаться рубцы. У взрослых сыпь обильнее и продолжительнее, чем у детей, отторжение корочек происходит значительно позже, а трансформацию везикул в пустулы наблюдают у абсолютного большинства больных.
Сыпь локализуется чаще всего на волосистой части головы, лице, шее, туловище и конечностях, исключая поверхности ладоней и подошв. Количество элементов может быть различным, от единичных до множественных. На протяжении нескольких дней (от 3 до 8 сут) возможны «подсыпания» с новыми волнами повышенной температуры тела; одновременно с прекращением «подсыпаний» интоксикация исчезает.
На слизистых оболочках ротовой полости, иногда гортани, половых органов и на конъюнктиве могут появляться красные пятна, быстро мацерирующиеся и превращающиеся в афты.
Энантему и сопровождающую её лимфаденопатию у взрослых больных встречают значительно чаще по сравнению с детьми.
Исход ветрянки, особенно у детей, благоприятный. Однако тяжесть заболевания значительно варьирует. Наряду с типичными случаями ветряной оспы возможны стёртые формы, протекающие без лихорадки и других проявлений интоксикации, со скудной экзантемой. Тяжёлые формы болезни — буллёзная, геморрагическая и гангренозная.
— Буллёзная форма развивается у взрослых с тяжёлыми сопутствующими заболеваниями. На коже образуются крупные дряблые пузыри, а затем вяло заживающие язвы.
— Геморрагическая форма развивается у больных с проявлениями геморрагического диатеза. Отличается появлением везикул с кровянистым содержимым, кровоизлияний на коже, носовых кровотечений, гематурии.
— Гангренозная форма развивается у ослабленных больных, может протекать с быстрым увеличением везикул в размерах и геморрагической трансформацией их содержимого, а после подсыхания везикул — с образованием корок чёрного цвета с воспалительным ободком.
Дифференциальная диагностика
Ветрянку следует отличать от стрептодермии. Дифференциальная диагностика с вариолоидом потеряла актуальность из-за ликвидации натуральной оспы.
При выраженной клинической картине ветряной оспы лихорадка, другие признаки интоксикации и экзантема проявляются практически одновременно; на одном участке кожи можно видеть разные стадии последовательной трансформации элементов сыпи: мелкие красные пятна, папулы, однокамерные везикулы без пупкообразного вдавления с прозрачным содержимым, корочки. Сыпь локализуется чаще всего на волосистой части головы, лице, шее, туловище и конечностях, исключая поверхности ладоней и подошв. Возможны «подсыпания» с новыми волнами повышенной температуры тела и энантема на слизистой оболочке рта (иногда гортани, половых органов и на конъюнктиве) в виде красных пятен, быстро мацерирующихся и превращающихся в афты.
Лабораторная диагностика
Гемограмма при ветряной оспе неспецифична; часто наблюдают увеличение СОЭ. Специфические лабораторные исследования включают обнаружение вируса при световой микроскопии содержимого везикул после окраски серебрением, а также постановку серологических реакций (РСК, РТГА) в парных сыворотках крови. Они довольно сложны, дают ретроспективный результат, и их применяют крайне редко в связи с типичной клинической картиной заболевания.
Осложнения
Иммуносупрессивное действие вируса облегчает возможность развития различных гнойных осложнений — стоматитов, кератитов, конъюнктивитов, паротитов и др. Значительно реже наблюдают энцефалиты и менингоэнцефалиты, сепсис. Осложнения, как правило, встречают у взрослых больных.
Лечение
Лечение ветрянки обычно проводят в домашних условиях. Средства этиотропной терапии отсутствуют. При выраженной интоксикации с обильными пустулёзными высыпаниями рекомендуют назначать антибактериальные средства. В последнее время появились сообщения о положительном эффекте противовирусных препаратов (ацикловира, видарабина) у лиц с нарушениями иммунного статуса, а также лейкинферона (препарата интерферона нового поколения), при назначении которого в ранние сроки болезни укорачивается лихорадочный период, быстрее прекращаются подсыпания, реже развиваются осложнения.
Лечебные мероприятия в основном направлены на уход за кожей и слизистыми оболочками. Для более быстрого подсыхания пузырьков и предотвращения вторичной инфекции элементы сыпи на коже смазывают 1% водными растворами метиленового синего или бриллиантового зелёного, концентрированным раствором перманганата калия. Применяют 0,1% водный раствор этакридина лактата или жидкость Кастеллани. Афтозные образования обрабатывают 3% раствором перекиси водорода или 0,1% раствором этакридина лактата. Выраженный зуд можно облегчить смазыванием кожи глицерином, обтираниями водой с уксусом или спиртом.
Назначают антигистаминные средства. При тяжёлом течении, особенно у ослабленных и пожилых лиц, рекомендовано назначать специфический иммуноглобулин.
Эпидемиологический надзор
Включает учёт и регистрацию заболевших, анализ эпидемиологических проявлений инфекции и проведение выборочного серологического скрининга населения.
Профилактические мероприятия
Сводятся, главным образом, к недопущению заноса инфекции в детские учреждения и больницы, своевременному выявлению и изоляции первых заболевших. За рубежом созданы вакцины, применяемые в противоэпидемической практике.
Мероприятия в эпидемическом очаге
Больного изолируют на дому на 9 сут с момента начала заболевания. В детских дошкольных учреждениях общавшихся с больным детей разобщают на 21 день. Если день общения с источником инфекции установлен точно, разобщение проводят с 11-го по 21-й день инкубационного периода. При появлении повторных случаев в детских дошкольных учреждениях разобщение не проводят. Из-за малой устойчивости возбудителя заключительную дезинфекцию в очагах ветряной оспы не проводят. Ослабленным детям, не болевшим ветряной оспой, внутримышечно вводят 1,5-3 мл иммуноглобулина, полученного из сыворотки крови реконвалесцентов. Диспансерное наблюдение за переболевшими не регламентировано.
Источник