Варикозное расширение локальный статус

На момент курации при осмотре выявлена незначительная пигментация кожи голени поражённой конечности. Кожа стоп бледно-белая, ногти первых пальцев утолщены и пигментированы. Визуально усилен венозный рисунок, вены расширенны, выбухают над поверхность кожи, извиты. Температура на обеих ногах одинаковая. Имеется лёгкий отёк. Диаметр конечностей на уровне бедра одинаковый. Объём активных и пассивных движений конечности сохранён. При пальпации по ходу сосудистого пучка на ноге болей нет. При пальпации по ходу БПВ обнаружены несостоятельные перфорантные вены, костно-мышечные деформации отсутствуют, контрактур нет. Пульсация сохранена.
Эталонная клиника.
При ВБ развитие ХВН начинается с функциональных расст-ройств (чувство тяжести в ноге), появления расширенных под-кожных вен или телеангиэктазии, которые могут сохраняться длительное время или, напротив, прогрессировать.
Клиническое (физикальное) обследование больных ХВН прово-дится в положении больного стоя. При этом оценивается внешний вид конечности: цвет кожных покровов, наличие и локализация варикозных расширений подкожных вен, телеангиэктазии, нали-чие участков гиперпигментации и индурации кожи голени. В зависимости от степени декомпенсации венозного оттока внешние признаки болезни могут быть от едва различимых до ярко выраженных.
При осмотре больного вер-тикальный и горизонтальный рефлюксы можно достоверно оп-ределить с помощью двух клинических тестов. Не-состоятельность остиального клапана большой подкожной вены определяется путем пробы Гаккенбруха: при резком повыше-нии внутрибрюшного давления (кашель, натуживание) пальпаторно под паховой складкой в проекции сафено-феморального соустья ощущается ретроградная волна крови. Именно она сви-детельствует о несостоятельности клапанного аппарата прокси-мального отдела v.saphena magna. Эту пробу можно повторить, перемещая руку ни-же по ходу ствола большой подкож-ной вены и опреде-ляя несостоятель-ность стволовых клапанов этой ве-нозной магистрали. Горизонтальный рефлюкс определя-ют косвенно: путем пальпации дефектов в апоневрозе в тех местах, где обычно локализуются несо-стоятельные перфоранты.
Отличительными признаками ПТБ от ВБ, кроме анамнеза, являются значи-тельные гемодинамические наруше-ния при наличии не-значительного по-верхностного варикоза (или даже его I отсутствии), выраженного варикозного расширения подкожных вен в области паха и лобка.
Врожденные ангиодисплазии (гипоплазия или агенезия глубоких вен) можно заподозрить в случае появления варикоза в детском воз-расте, атипичной его локализации (за пределами бассейнов большой и малой подкожной вен), сочетания с пигментными пятнами и гипер-трихозом.
Клиническая картина ХВН весьма вариабельна, поскольку зависит от ее причины, локализации венозного рефлюкса, инди-видуальных особенностей венозной системы нижних конечнос-тей и ее компенсаторных возможностей. Поэтому в одном случае проявления ХВН ограничиваются субъективными признаками застоя в ноге (heavy leg — тяжелая нога), в другом — проявлени-ями в виде сосудистых «звездочек», в третьем — только венозным отеком, в четвертом — значительными изменениями подкожных венбез особых жалоб (за исключением тех, которые связаны с косметическим дефектом). Наибо-лее тяжелая форма ХВН характеризуется отеком, целлюлитом, экземой и трофической язвой. В типичных случаях она локализуется над медиальной лодыжкой, имеет слегка припод-нятые, мягкие, закругленные края. В глубине язвы — некроти-ческие ткани и разрастания грануляций. Как правило, имеется суперинфекция с соответствующим флоре характером гнойного отделяемого.
Источник
Паспортные данные:
Фамилия И.О. — больная Е., 57 лет
Род занятий — продавщица в продовольственном магазине
Дата поступления — июль
Жалобы: на боли боли в голенях, больше справа, чувство тяжести и распирания в голенях, усливающихся к вечеру, повышенная утомляемость ног, отек голеней и стоп, больше справа, так же увеличивающихся к вечеру (становится тесной обувь)
История заболевания (anamnesis mordi): считает себя больной на протяжении последних 10 лет, когда заметила повышенную усталость ног, отеки голеней к концу дня, усиливающиеся в жаркую погоду, появление сосудистых звездочек. Около 5 лет тому назад появились варикозные узлы, больше справа, количество которых постепенно увеличивалось и справа рапространилось на всю конечность, от паховой складки до лодыжек. Постепенно правая голень увеличивалась в объеме по сравнению с левой. Кожа в нижней трети голени стала пигментированной, синюшной. Здесь же начали появляться поверхностные эррозии, не склонные к заживлению. Состояние существенно ухудшается в жаркую погоду.
История жизни (anamnesis vitae): ранее не болела. Перенесла 6 беременностей, 4-веро нормальных срочных родов. Подобное состояние, хотя и меньше выраженное, отмечает у своей матери.
Объективный статус (status praesens objektivus): общее состояние удовлетворительное. Удовлетворительного питания, правильного телосложения. Пульс 84 удара в мин, ритмичный, удовлетворительных качеств. А/Д 150/75 мм.рт.ст. Тоны сердца слегка приглушены, ритмичные. В легких — везикулярное дыхание. Живот мягкий, безболезненный. Симптом Пастернацкого отрицательный с обеих сторон. Стул, мочеиспускание в норме.
Локальный статус (status localis): правая нижняя конечность значительно увеличена в объеме по сравнению с левой. По передней поверхности, по ходу большой подкожной вены бедра и вен голени множество варикозно расширенных венозных узлов, мягких, безболезненных. При поднятии ноги вверх варикозные узлы запустевают полностью и, в случае наложения резинового жгута не появляются при вставании. При снятии жгута заполнение варикозных узлов быстрое, в направлении снизу вверх (проба жгута). При хождении с наложенным жгутом заполнения варикозных узлов почти нет, болезненности при ходьбе не возникает (маршевая проба свидетельствующая о проходимости глубоких вен). Кожа голени истончена, блестит. Гиперпигментация кожи циркулярная в нижней трети голени с мелкими, слека могнущими изьязвлениями
Данные дополнительный методов обследования:
Лабораторные исследования общеклинические анализы без особенностей
Рентген определяется
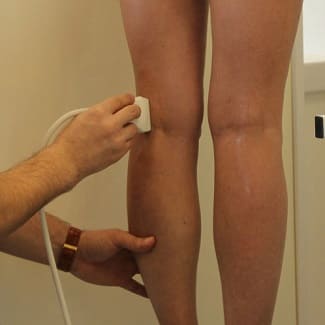
УЗИ сосудов с допплеровским эффектом: Заключение: подкожные вены нижних конечностей извитые, варикозно расширенные, больше справа. Проходимость их сохранена. Проходимость глубоких вен схранена. Допплеровское исследование: определяется недостаточность перфорантных вен в области голени
Клинический диагноз:Варикозная болезнь нижних конечностей, стадия декомпенсации справа.
Обоснование диагноза:Наличие варикозно-расширенных вен нижних конечностей, больше справа, подтвержденных УЗИ сосудов конечности, говорит о варикозной болезни. Трофических нарушения в области кожи голени (гиперпигментация кожи, ее истончение, с мелкими эррозиями в центре), увеличение голени в объеме, отечность, усиливающаяся к вечеру и в жаркую погоду свидетельствует о декомпенсации варикозной болезни.
Лечение:
Гопитализирована в плановом порядке для проведения хирургического лечения — операция флебэктомия комбинированным способом.
Общие подходы к лечению варикозной болезни: На главную причину варикозной болезни – прямохождение – влиять мы не можем. Но всегда об этом следует помнить. Для всего процесса лечения очень полезны горизонтальное положение больного с приподнятыми голенями. Возвышенное положение для голеней рекомендуется всегда во время отдыха таких больных. Уже одна эта рекомендация стоит всех медикаментов, применяемых в процессе лечения. Дело в том, что именно в таком положении немедленно восстанавливается обычный кровоток в голени, что активно способствует заживлению трофической язвы. Паллиативные меры: для уменьшения венозного давления используется элластическое бинтование конечности и компрессионный трикотаж разных степеней сдавливания. Подбирать его следует индивидуально. Одевается он утром в постели, когда пациент не вставал и не опускал ноги на пол. Конечность приподнимается вверх, поглаживается от стопы к паху для запустения вен и одевается элластический бинт (по типу спиральной восходящей до паха повязки) или компрессионный трикотаж. Только после этого можно вставать, ходить, на ночь снимать, оставляя ногу в возвышенном положении. Для больных варикозной болезнью вредно стояние на ногах, сидение. А вот в отношении ходьбы этого не скажешь, т.к. при ходьбе включается мышечный насос, который улучшает кровоток в венах нижней конечности. Таким образом, пациенту рекомендуется вместо вредного неподвижного стояния, мелкие потупывания стопами. Противопоказаны физические нагрузки, связанные с повышением внутрибрюшного давления. Подъем и перенос тяжестей существенно ухудшает состояние пациента. Часто, пусковым моментом к началу болезни или существенному ухудшению состояния является беременность. Это вполне объяснимо в связи с двумя обстоятельствами: у беременных ткани становятся мягкими и податливыми, что создает предпосылки для расширения вен. Кроме того, беременная матка ухудшает условия кровообращения в нижних конечностях за счет сдавливания вен таза. Поэтому беременность оказывает всегда отрицательное влияние на процесс болезни, ее течение утяжеляется и осложняется. Об этом беременная должна знать, что бы применять профилактические меры, вытекающие из этой статьи.
Посттромбофлебитический синдром является следствием тромбоза глубоких вен конечности. При этом кровь от конечности не может двигаться по глубоким венам и через систему перфорантных вен переполняет поверхностные вены, которые находятся в самых плохих условиях функционирования (отсутствие помощи мышечного насоса). В результате, создается и без того избыточное давление в этих венах и они варикозно изменяются. Конечность при этом, особенно голень, увеличивается в размерах. Кожа становится атрофичной (легко берется в тонкую складку) напряженной, блестящей, в средней трети голени (место наиболее выраженных трофических нарушений) она гиперпигментирована. Здесь же чаще всего локализуются и трофические язвы.
О консервативном (медикаментозном) лечении варикозной болезни я не буду даже говорить в силу его паллиативности и ничтожной эффективности. Больные интенсивно ищут чудодейственные пилюли, различные мази, гели, кремы, их охотно выписывают им врачи на приеме, что бы удовлетворить запросы пациента, но на результаты лечения такое положение не влияет никак. Избавиться от варикозной болезни с помощью медикаментов невозможно. Даже облегчения добиться проблематично. Мне жаль финансовых затрат больного на недешевые лекарства, которые заведомо будут бесполезны. Залечить трофическую язву консервативными мероприятиями еще возможно, но только на время, с соблюдением всех профилактических мероприятий и правил ведения гнойной раны.
Основной метод лечения варикозной болезни – хирургический. Он состоит в полном удалении поверхностных вен нижней конечности, от паха до стопы, с перевязкой несостоятельных перфорантных вен. Т.е. удаляется самое слабое венозное звено, приводящее ко всем неприятностям. Глубокая венозная система при этом полностью справляется с компенсацией кровообращения. Только этот, по существу, единственный путь лечения и ведет к выздоровлению.
Источник
Клинический диагноз: Варикозная болезнь правой нижней конечности. ХВН II ст.
Паспортная часть.
Ф.И.О.:
Пол: мужской.
Возраст 49 лет (хх.хх.1956 г.).
Место работы, профессия: хххххххххххх судостроительный судоремонтный завод, капитан.
Домашний адрес: республика хххх, Ленский район, поселок ххххх, ул. Советская, д.хх, кв.хх.
Дата поступления: 12.12.2005 г.,10.00.
Дата выписки: 23.12.2005 г., 12.00.
Группа крови, резус-фактор: 0(I), Rh+.
Побочные действия лекарственных препаратов (непереносимость): отсутствуют.
Диагноз при поступлении: Варикозная болезнь правой нижней конечности. ХВН II ст.
Клинический диагноз: Варикозная болезнь правой нижней конечности. ХВН II ст.
Название операции, дата и время её проведения, продолжительность: флебэктомия на правой нижней конечности, 13.12.2005 г., продолжительность 2 часа.
Обезболивание: комбинированный наркоз (внутривенный + масочный).
Послеоперационные осложнения: отсутствуют.
Исход заболевания: выписан с улучшением.
Жалобы больного.
При поступлении: на наличие расширенных вен на правой ноге, болезненность в области расширенных вен, чувство тяжести в ноге, отёчность.
На момент курации: жалоб не предъявляет.
История настоящего заболевания.
Считает себя больным около 8 лет, когда заметил расширение вен. Со временем расширенные вены увеличивались в размере, больной начал отмечать болезненность в области расширенных вен. Обратился за медицинской помощью в ХКБ № Х, направлен в ХХХБ для оперативного лечения.
История жизни.
Больной родился ХХ.ХХ.1956 г. Рос и развивался соответственно возрастным нормам. С 20 лет работает на ххххххххх судостроительном судоремонтном заводе, с 35 лет — капитаном. Имеет двоих детей: сына (27 лет) и дочь (23 года). В настоящее время проживает вдвоем с женой в благоустроенной квартире, питание удовлетворительное.
Из перенесенных заболеваний отмечает: ОРЗ, ОРВИ, эпидемический паротит, ветряная оспа, острый аппендицит, варикозная болезнь левой нижней конечности. Туберкулёз, венерические заболевания отрицает. Перенесенные операции: аппендэктомия в 1983 г., флебэктомия слева в 1985 г. Вредных привычек не имеет. Аллергологический анамнез не отягощен. Больному выдан больничный лист.
Status preasens.
Общее состояние: удовлетворительное.
Положение: активное.
Сознание ясное.
Телосложение: нормостеническое.
Рост: 176 см.
Вес: 85 кг.
Кожные покровы: чистые, розовые, тургор кожи сохранен.
Видимые слизистые оболочки: чистые, влажные, розовые.
Ногти: овальной формы, не ломкие.
Подкожная клетчатка: выражена умеренно, распределена равномерно. Толщина складки на уровне пупка – 3,0 см. Отеков нет.
Подкожные вены: варикозно расширены на правой нижней конечности.
Лимфатическая система.
Подчелюстные, шейные, надключичные, подключичные, подмышечные, паховые узлы не пальпируются, пальпация безболезненна.
Мышечно-суставная система: деформаций скелета нет, мышечная система развита хорошо; сила мышц сохранена в полном объёме, тонус в норме; движения (активные, пассивные) в полном объеме во всех суставах.
Система органов дыхания.
Носовое дыхание свободное, отделяемого нет. Голос не изменен. Форма грудной клетки нормостеническая, симметричная. Тип дыхания смешанный, ЧД — 18 в минуту, симметричное, ритмичное. Грудная клетка при пальпации безболезненна, голосовое дрожание симметрично. При перкуссии – ясный легочный звук.
Высота стояния верхушек легких на 3 см выше середины ключицы. Ширина полей Кренига 6 см с обеих сторон.
Нижняя граница легких:
Линия | Правое легкое | Левое легкое |
Окологрудинная | V межреберье | — |
Среднеключичная | VI ребро | — |
Передняя подмышечная | VII ребро | |
Средняя подмышечная | VIII ребро | |
Задняя подмышечная | IX ребро | |
Лопаточная | X ребро | |
Околопозвоночная | Остистый отросток XI грудного позвонка | |
Подвижность нижнего края легких:
Линия | Правое легкое | Левое легкое | ||||
вдох | выдох | сумма | вдох | выдох | сумма | |
Среднеключичная | 2 | 2 | 4 | — | — | — |
Средняя подмышечная | 3 | 3 | 6 | 3 | 3 | 6 |
Лопаточная | 2 | 2 | 4 | 2 | 2 | 4 |
Аускультация: дыхание везикулярное, хрипов, крепитации, шума трения плевры нет.
Система органов кровообращения.
Верхушечный толчок в V межреберье на 2 см кнаружи от среднеключичной линии. Пульс на обеих руках одинаков, ритмичный, 74 ударов в минуту. АД 120/80 мм рт. ст.
Границы относительной сердечной тупости:
— правая – у правого края грудины на уровне IV межреберья;
— левая – на 2 см кнаружи от левой среднеключичной линии в V межреберье;
— верхняя – на уровне III ребра по левой среднеключичной линии.
Абсолютная тупость сердца справа по левому краю грудины, слева на 2 см кнутри от левой границы относительной сердечной тупости, верхняя граница на IV ребре.
Ширина сосудистого пучка во II межреберье 6 см.
При аускультации: тоны сердца ясные, ритмичные.
Система органов пищеварения.
Язык влажный, чистый.
Живот мягкий, безболезненный, симметричный, не вздут, равномерно участвует в акте дыхания. Расширенных вен, рубцов, грыж не наблюдается. Напряжения мышц брюшной стенки нет, опухолевидные образования отсутствуют, симптом Щеткина-Блюмберга отрицательный.
Методическая глубокая пальпация по Образцову-Стражеско: сигмовидная кишка пальпируется в виде плотно-эластичного цилиндра в левой подвздошной области, толщиной около 4 см, безболезненна, с гладкой поверхностью, подвижна, слепая кишка пальпируется в виде мягко-эластичного образования в правой подвздошной области, безболезненна, с гладкой поверхностью, восходящая ободочная кишка пальпируется в правой боковой области живота, мягко-эластичной консистенции, с гладкой поверхностью, диаметром около 4 см, безболезненна, поперечная ободочная кишка не пальпируется, нисходящая ободочная кишка пальпируется в левой боковой области живота, мягко-эластичной консистенции, с гладкой поверхностью, диаметром 4 см, безболезненна, селезенка не пальпируется.
Печень: край плотно-эластичной консистенции, безболезненный, поверхность гладкая.
Размеры печени по Курлову:
Линия | Размер |
Передняя подмышечная | 9 см |
Среднеключичная | 8 см |
Правая окологрудинная | 7 см |
Желчный пузырь не пальпируется. Симптомы Курвуазье, Ортнера отрицательные.
Перкуссия селезенки: поперечник тупости селезенки – 4 см, длинник тупости селезенки – 5 см. При аускультации живота определяется шум перистальтики кишечника.
Система органов мочевыделения.
Припухлости, гиперемии, болезненности мышц в области поясницы не отмечается. Почки не пальпируются. Симптом XII ребра отрицателен с обеих сторон.
Мочеиспускание свободное, безболезненное, не учащено.
Эндокринная система.
Щитовидная железа не пальпируется. Физическое и умственное развитие соответствуют возрасту.
Нервная система.
Сознание ясное, интеллект сохранен. Менингеальные симптомы отсутствуют.
Двигательная, чувствительная сферы не нарушены. Симптомы поражения черепно-мозговых нервов отсутствуют. Поверхностные и глубокие рефлексы сохранены. Патологические рефлексы не определяются. Дермографизм красный, нестойкий. Зрение, слух, обоняние сохранены в полном объеме.
Status localis.
На момент курации: при осмотре правой ноги: кожа естественного цвета, отека нет, температура кожи нормальная. Пальпация безболезненна. Повязка сухая, чистая. На перевязке: швы сняты, послеоперационные рубцы без особенностей — заживление послеоперационных швов первичным натяжением.
При поступлении: на правой нижней конечности в проекции большой подкожной вены определяются варикозные расширения, конечность обычного цвета, определяется умеренный отек (на стопе, голени), при пальпации определяется болезненность в области варикозных расширений. Пробы Троянова-Тренделенбурга, Пратта-II положительны.
Лабораторные и инструментальные исследования.
План обследования больного:
1) ОАК.
2) БАК.
3) Анализ крови на группу крови и резус- фактор.
4) Коагулограмма.
5) Кровь на RW.
6) Кал на я/г.
7) ОАМ.
8) ЭКГ.
9) Флюорография.
10) Дуплексное сканирование вен нижних конечностей.
Результаты лабораторных и инструментальных методов исследования:
1. ОАК от 12.12.2005 г.:
Эр. 4,4*1012/л
Нb 134 г/л
ЦП 0,9%
L: 5,6*109/л
Э 5%
С 57%
Лимф. 25%
Мон. 13%
СОЭ 13мм/ч
Тромб.: 290*109/л.
Вывод: патологии нет.
ОАК от 14.12.2005 г.:
Нb.: 143гр/л
L: 8,4*109/л
СОЭ: 11мм/ч
Вывод: патологии нет.
2. БАК от 12.12.2005 г.:
Фибриноген: 286.
Амилаза: 20,5
Общий белок:67,8 г/л
Вывод: патологии нет.
БАК от 14.12.2005 г.:
Фибриноген: 412.
Вывод: незначительное повышение уровня фибриногена (N 200-400)
3. Коагулограмма от 12.12.2005 г.:
ПТИ: 84.
Коагулограмма то 14.12.2005 г.:
ПТИ: 85.
Вывод: результаты в пределах нормы.
4. Анализ крови на группу и резус-фактор от 12.12.2005 г.:
Группа крови 0(I), Rh +.
5. Кровь на RW от 12.12.2005 г.: отриц.
6. Кал на я/г от 13.12.2005 г.:
Я/г не обнаружено.
7. ОАМ от 12.12.2005 г.:
Цвет – св-ж
Реакция – кислая
Уд.вес – 1018
Прозрачность – прозрачная
Белок – нет
Сахар – нет
Микроскопия осадка: плоский эпителий – 1-2 в п./зр, лейкоциты – 0-1 в п/зр.
Заключение: результаты в пределах нормы.
8. ЭКГ от 12.12.2005 г.:
Заключение: синусовая брадикардия.
9. Флюорография от 12.12.2005 г.:
Заключение: легкие и сердце без патологии.
10. Дуплексное сканирование вен нижней конечности от 7.12.2005 г.:
Заключение: при пробах регистрируется значительный сброс в устье БПВ справа, слева несостоятельность клапана устья БПВ умеренная, несостоятельность перфорантных вен голени с обеих сторон и в средней трети бедра слева. Глубокие вены бедра и голени без изменений. Устья МПВ состоятельны.
Клинический диагноз и его обоснование.
На основании жалоб на наличие расширенных вен на правой ноге, болезненность в области расширенных вен, отёчность, чувство тяжести в ноге; анамнеза заболевания: 8 лет назад появилось расширение вен на правой ноге, со временем расширенные вены увеличивались в размере, больной начал отмечать болезненность в области расширенных вен; данных объективного исследования: определяются болезненные варикозно измененные вены на внутренней поверхности правой нижней конечности, положительные пробы Троянова-Тренделенбурга, Пратта-II; результатов дополнительных методов исследования: дуплексное сканирование вен нижней конечности (от 7.12.2005 г.) -значительныйсброс в устье БПВ справа, несостоятельность перфорантных вен голени, выставлен диагноз: варикозная болезнь правой нижней конечности. ХВН II ст.
Дифференциальный диагноз.
У курируемого больного наблюдается первичное варикозное расширение вен правой нижней конечности. Дифференциальную диагностику следует проводить со вторичным варикозом, так как они имеют одинаковое клиническое проявление в виде тяжести, боли по ходу варикозно расширенных вен, наличие отека и трофических расстройств кожи. Но причины, вызывающие данные заболевания различны. Вторичный варикоз возникает вследствие сдавления подвздошных вен опухолями, исходящими из органов брюшной полости и таза, тканей забрюшинного пространства, врожденных заболеваний – синдромы Паркса Вебера и Клиппеля-Треноне. Отсутствия гипертрофии и удлинения пораженной конечности, гипертрихоза, пульсации расширенных вен и систолического шума над их проекцией позволяет исключить синдром Паркса Вебера. Можно исключить и синдром Клиппеля-Треноне на основании отсутствия увеличения длины и объема конечности.
Дифференциальный диагноз также следует проводить с посттромботической болезнью, для которой характерны боли в пораженной конечности, наличие в анамнезе острого венозного тромбоза, при дуплексном сканировании свойственна визуализация тромботических масс, поражение клапанного аппарата, кровоток по вене не фазный, турбулентный, имеются окклюзии; с флеботромбозом, для которого характерно острое начало, боли в пораженной конечности, отеки, белая или синяя флегмазия, положительный симптом Хоманса, при дуплексном сканировании выявляются тромботические массы в просвете вены, увеличение диаметра вены. У данного больного вышеперечисленных изменений не выявлено.
План лечения больного.
Показано оперативное лечение. Операция — флебэктомия на правой нижней конечности.
Предоперационный эпикриз.
Больной поступил с жалобами на наличие расширенных вен на правой ноге, болезненность в области расширенных вен, отёчность, чувство тяжести в ноге. Развитие болезни происходило постепенно. На основании жалоб, анамнеза заболевания, данных общего и дополнительных методов обследования поставлен диагноз: Варикозная болезнь правой нижней конечности. ХВН II ст. Планируется оперативное лечение. Показания к операции: профилактика осложнений, выраженный болевой синдром. Риск операции 1 степени. Согласие больного получено.
Предполагаемый план операции:
Операцию начинают с перевязки основного ствола большой подкожной вены у места впадения в бедренную вену (операция Троянова-Тренделенбурга) и ее добавочных ветвей. Пересекают добавочные венозные стволы, несущие кровь от медиальной и латеральной поверхности бедра. Удаление большой подкожной вены проводят по методу Бэбкокку. С этой целью дистальный отдел пересеченной большой подкожной вены вводят зонд Бэбкокка. Через небольшой разрез над нижним концом инструмента обнажают вену, пересекают ее и выводят конец инструмента в рану. Подтягиванием за него удаляют весь венозный ствол. При отсутствии трофических расстройств производят надфасциальную перевязку коммуникантных вен по Коккету. После операции ноге больного придают возвышенное положение.
Обезболивание: комбинированный наркоз (внутривенный + масочный).
Дневники.
Дата | Состояние больного | Назначения |
22.12.05 | Общее состояние удовлетворительное. Температура 36,7оС. Жалоб не предъявляет. Кожные покровы розового цвета, чистые. Тургор и эластичность в норме, влажность умеренная. Видимые слизистые оболочки чистые, влажные, розовые. Объективно: ЧДД 18 в мин., при перкуссии лёгких- ясный легочный звук над всеми полями, аускультативно — дыхание везикулярное, хрипов нет. ЧСС 75 уд/мин. АД – 120/80 мм рт. ст. Сердечные тоны ясные ритмичные. Живот равномерно участвует в акте дыхания, при пальпации мягкий, безболезненный. Печень, селезенка не увеличены. Status localis: при осмотре нижних конечностей кожа естественного цвета, отека нет, температура кожи нормальная. Повязка сухая, чистая, пальпация области послеоперационных рубцов безболезненна. Заживление первичным натяжением. Физиологические отправления в норме. Диурез сохранён. | 1) Стол № 15. 2) Режим стационарный. 3) Sol.Papaverini 2%-1 ml в/м 1 раз в день. 4) Sol.Promedoli 2%-1 ml в/м 1 раз в день. 5) |
см. также Варикозная болезнь нижних конечностей
Источник