Варикозная болезнь нижних конечностей клинические рекомендации
Варикозная болезнь нижних конечностей (ВБНК) — заболевание, характеризующееся первичной варикозной трансформацией поверхностных вен.
Варикозное расширение подкожных вен (варикозная трансформация подкожных вен) — подкожные расширенные вены диаметром более 3 мм в положении стоя. Обычно имеют узловатый (мешковидный) и/или извитой (змеевидный) вид.
Венозный рефлюкс — извращение работы клапанной системы вен с формированием ретроградного заброса крови по поверхностной и/или глубокой венозной системе конечности, а также в системе перфорантных вен.
Дуплексное сканирование — метод ультразвукового исследования вен, при котором, в случае необходимости, возможно одновременное использование двух или трех режимов сканирования. Является одним из типов ультразвукового ангиосканирования (УЗАС).
Кроссэктомия — приустьевое пересечение большой или малой подкожных вен с лигированием и/или пересечением их приустьевых притоков.
Объективные симптомы хронических заболеваний вен — видимые проявления заболеваний вен, а именно: расширенные вены, телеангиэктазы (ТАЭ), ретикулярные вены (РВ), варикозные вены, отек голеней, изменения кожи и подкожной клетчатки, венозные трофические язвы.
Пенная (микропенная, foam-form) склерооблитерация, склеротерапия — метод склерооблитерации с применением склерозирующего агента в виде микропены, приготавливаемой вручную или на производстве из жидкого препарата и воздуха или специального газа (смеси газов).
Ретикулярные вены (РВ) — расширенные и извитые подкожные вены 1 — 3 мм в диаметре.
Стриппинг — удаление ствола большой или малой подкожной вены.
Субъективные симптомы хронических заболеваний вен — жалобы, вызванные заболеванием вен или функциональной перегрузкой венозной системы, а именно: боль, чувство тяжести и распирания, покалывание, жжение, зуд, мышечные судороги, пульсация, усталость и утомляемость в голенях, синдром беспокойных ног. Указанные симптомы не являются патогномоничными.
Телеангиэктазы (телангиэктазы, ТАЭ) — расширенные внутрикожные вены.
Термоиндуцированный тромбоз (термически индуцированный тромбоз, эндовенозный термически индуцированный тромбоз, EHIT) — пролабирование тромботических масс через соустье большой или малой подкожной вены в глубокую вену.
Традиционное хирургическое вмешательство — открытая хирургия, подразумевает приустьевое пересечение или лигирование большой или малой подкожных вен с их последующим удалением (стриппингом). В сочетании с удалением варикозных подкожных вен операция иногда называется «комбинированной флебэктомией».
Тумесцентная анестезия — разновидность местной анестезии с использованием значительных объемов местного анестетика низкой концентрации. В хирургии ХЗВ тумесцентная анестезия заключается в создании вокруг большой или малой большой подкожной вены «футляра» из раствора анестетика.
Хроническая венозная недостаточность (ХВН) патологическое состояние, обусловленное нарушением венозного оттока, проявляющееся умеренным или выраженным отеком, изменениями кожи и подкожной клетчатки, трофическими язвами (классы C3 — C6 по CEAP).
Хронические заболевания вен (ХЗВ) — все морфологические и функциональные нарушения венозной системы. Основными нозологическими формами ХЗВ являются: варикозная болезнь нижних конечностей, посттромботическая болезнь нижних конечностей, ангиодисплазии (флебодисплазии), ТАЭ и РВ, флебопатии.
Эндовенозная термооблитерация (эндовазальная термооблитерация) — методы устранения патологического рефлюкса за счет внутрисосудистого температурного воздействия на вену с ее последующей облитерацией и фиброзной трансформацией. Основные методы эндовенозной термооблитерации — лазерная и радиочастотная.
Источник
Варикозная болезнь – это заболевание, которое сопровождается патологическим истончением сосуда, расширением его просвета и образованием аневризмоподобных, узловатых расширений.
Варикозная болезнь нижних конечностей имеет полиоэтиологический характер. Следующие факторы увеличивают риск развития болезни:
- отягощенная наследственность;
- беременность;
- избыточная масса тела (при увеличении ИМТ до 28 кг/м2 риск увеличивается на 33%);
- образ жизни — при длительном положении стоя или сидя, ношении тесной одежды (корсеты, которые способствуют увеличению внутрибрюшного давления);
- характер питания — уменьшение употребления овощей и фруктов богатых клетчаткой – приводит к хроническим запорам, которые также играют роль в этиопатогенезе заболевания;
- нарушения гормонального фона у женщин, вследствие беременности, терапии гормональными препаратами и использованием пероральных контрацептивов.
Симптоматика данной болезни будет значительно отличаться, в зависимости от стадии течения. Как правило, на ранних этапах, когда можно избежать болезни консервативным путем пациенты не обращают особого внимания на заболевания. Как бы избежать прогрессирования варикоза? Этим вопросом задается треть населения нашей планеты, поскольку варикозом страдают не только пожилые, а и люди молодого возраста.
Своевременное обращение к доктору и правильно подобранная схема лечения поможет избежать осложнений.
Классификация варикозной болезни по Савельеву выделяет три стадии
Стадия компенсации. На этой стадии пациент, как правило, жалоб не предъявляет. Только при осмотре можно увидеть расширение поверхностных вен на одной или обеих ногах.
Стадия субкомпенсации. В основном пациенты жалуются на: чувство распирания, ощущение »мурашек по коже » в области голени, судороги. При объективном осмотре: выраженное расширение поверхностных вен; отеки в области лодыжек, стопы и голени которые нарастают к вечеру и на утро исчезают.
Стадия декомпенсации. Для этой стадии характерны выше изложенные симптомы плюс присоединение дерматитов и экзем. Так же наблюдается зуд кожи. В области голени кожа сухая, блестящая и плотно спаянная с подкожной клетчаткой.
Клинические рекомендации по диагностике и лечению варикозной болезни
 Клинические рекомендации предусматривают различные немедикаментозные и медикаментозные методы терапии.
Клинические рекомендации предусматривают различные немедикаментозные и медикаментозные методы терапии.
К немедикаментозным способам лечения относят соблюдение диеты (в ежедневном рационе больного должны быть овощи и фрукты богаты на клетчатку), умеренные физические нагрузки, причем должно быть строгое чередование статической и динамической нагрузки, нормализация веса и отказ от вредных привычек.
Для того что бы в последующем определится с тактикой лечения нужно провести инструментальное обследование.
Протокол лечения варикоза нижних конечностей дает определенные рекомендации по проведению обследования.
Рекомендуется использовать дуплексное сканирование вен нижних конечностей. Это метод диагностики первой линии при планировании инвазивного лечения и является «золотым стандартом» инструментального обследования у данной категории больных.
При проведении обследования достоверно устанавливается факт наличия и пути распространения рефлюкса, путем изучения особенностей анатомии подкожных вен.
Компрессионная терапия. Играет первостепенную роль в лечении заболеваний измененных вен. Виды компрессии – эластическое бинтование, ношение компрессионного трикотажа. Это может выступать, как и мерой профилактики осложнений, так и в комплексной терапии.
Медикаментозная терапия. Предусматривает применение препаратов разных фармакологических групп. Нужно препарата, механизм действия и клиническую эффективность. Средством базисной фармакотерапии выступают венотоники или как их ещё называют флеботропные препараты.
Пероральные флеботропные лекарственные препараты рекомендуются как безопасные средства устранения симптомов хронического заболевания вен.
Малоинвазивные методы лечения варикоза
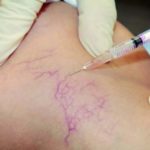
 Флебосклерозирующее лечение — один из малоинвазивных видов вмешательства, подразумевающий использование специальных веществ (склерозантов).
Флебосклерозирующее лечение — один из малоинвазивных видов вмешательства, подразумевающий использование специальных веществ (склерозантов).
Показания к применению метода возможно на разных стадиях варикозной болезни, в том числе на магистральных и перфорантных венах, при наличии трофических поражений.
Целью склеротерапии является фиброзирование (склероз) сосуда, а не тромбоз вены.
Противопоказаниями к данному виду медицинского вмешательства являются аллергия к склерозанту, выявление острого тромбоза глубоких вен и тромбоэмболия легочной артерии, наличие воспалительного процесса в зоне предполагаемой инъекции, развитие сепсиса, длительная иммобилизация нижней конечности, а также беременность или период лактации.
Последствия склеротерапии:
- Анафилактический шок, требующий интенсивной терапии, развивается редко.
- Глубокий некроз кожи возникает чрезвычайно редко в результате ошибочно произведенной внутриартериальной инъекции склерозанта.
- Embolia cutis medicamentosa (синдром Николау) – формирование обширного некроза в зоне лечения — возникает также редко, генез возникновения неясен.
- Гиперпигментация кожи в 0,3–30% случаев терапии, и как обычно, спонтанно медленно регрессирует, исчезая у 70–90% пациентов в течение первого года после терапии.
- Повреждение нерва, проявляющееся в виде парестезии в зоне введения инъекции, встречается редко.
Помимо этого может наблюдаться ортостатический коллапс как вегетативная реакция на манипуляцию, может наблюдаться у пожилых пациентов, особенно у гипотоников.
Хирургическое лечение варикозной болезни
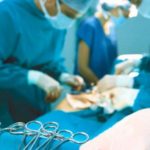 К этому виду терапии вдаются уже на поздних стадиях болезни, когда показано удаление и перевязка пораженных вен, а также внутрисосудистая закупорка вены с дальнейшим выводом ее из кровотока.
К этому виду терапии вдаются уже на поздних стадиях болезни, когда показано удаление и перевязка пораженных вен, а также внутрисосудистая закупорка вены с дальнейшим выводом ее из кровотока.
Целью хирургического лечения варикоза является: улучшение внешнего состояния; облегчение симптомов болезни или полное их устранение.
Задачей хирургического вмешательства является устранение вертикальных и горизонтальных патологических рефлюксов и устранение варикозно расширенных вен.
Методы хирургического лечения:
- метод облитерации сосуда. Существую два метода облитерации лазерный и радиочастотный.
- традиционное хирургическое лечение. Являет собой приустьевое пересечение или лигирование большой или же малой подкожных вен с последующим удалением.
- флебэктомия пораженных подкожных вен. При этом виде вмешательства используется специальный инструмент: крючок для флебэктомии подкожных вен. Флебэктомия может являться как самостоятельным методом лечения, так и дополнять стриппинг или эндовенозную облитерацию магистральных вен.
При выборе метода хирургического вмешательства традиционная операция оправдана в том случае, если нет возможности выполнить лазерный или радиочастотный метод облитерации по разным причинам (организационным, финансовым или другим).
Хирургическое лечение показывает лучшие результаты в отношении регресса симптоматики хронического заболевания вен, косметического эффекта, и качества жизни больного в сравнении с консервативной тактикой лечения.
Послеоперационный контроль включает: Отсутствие ранее выявленного при дуплексном сканировании патологического рефлюкса крови; Отсутствие определяемых при физикальном обследовании варикозных вен.
Методы лечения варикоза рассмотрены в видео в этой статье.
Источник
— Рекомендуется в определении тактики лечения пациентов с ХЗВ ориентироваться преимущественно на клиническую картину.
Уровень убедительности рекомендации C (уровень достоверности доказательств — 1) [9 — 11].
Комментарий. Дуплексное сканирование в значительной степени является «операторозависимым» методом. На его качество влияют не только опыт и знания исследователя, но и тактические подходы к лечению заболеваний вен, принятые в данном лечебном учреждении. Результаты ультразвукового сканирования носят вспомогательную роль в абсолютном большинстве случаев. Определение тактики лечения проводят ориентируясь, прежде всего, на данные клинического обследования.
— Дуплексное сканирование рекомендуется в качестве инструментального метода первой линии при планировании инвазивного лечения пациентов с варикозным расширением вен нижних конечностей.
Уровень убедительности рекомендации A (уровень достоверности доказательств — 1) [9 — 11, 21, 22].
Комментарий. Дуплексное сканирование является методом ультразвукового исследования вен, при котором, в случае необходимости, возможно одновременное использование двух или трех режимов сканирования. Основным является B-режим, дополнительным может быть цветовое кодирование потока крови, импульсно-волновой допплер или их сочетание. Такое сочетание позволяет одновременно визуализировать исследуемый сосуд, определять направление кровотока и его параметры. Метод позволяет получить информацию об анатомии и гемодинамике венозного русла, в том числе о клапанной недостаточности и венозной обструкции [23 — 27]. Дуплексное сканирование является «золотым стандартом» инструментального обследования пациентов с варикозным расширением вен нижних конечностей. Данный метод не инвазивен и обладает высокой воспроизводимостью.
— Ультразвуковое ангиосканирование должно включать исследование поверхностных и глубоких вен (в доступных сегментах) обеих нижних конечностей.
Уровень убедительности рекомендации B (уровень достоверности доказательств — 2) [28].
— При дуплексном сканировании рекомендовано оценивать анатомию (особенности расположения) вен, их диаметры, сжимаемость, характеристики венозного кровотока, включая продолжительность рефлюкса.
Уровень убедительности рекомендации A (уровень достоверности доказательств — 1) [9 — 11].
Комментарий. Методика дуплексного сканирования вен разработана и подробно описана многими авторами [21, 29 — 36]. Используются ультразвуковые аппараты, оснащенные линейными датчиками частотой 5 — 13 МГц. В повседневной практике достаточно возможностей недорогих портативных аппаратов. Для сканирования глубоких вен, особенно у полных пациентов, при исследовании вен малого таза и забрюшинного пространства применяют конвексные датчики с меньшей частотой излучения (3,5 — 5 МГц). Для визуализации следует использовать настройки, оптимизированные для оценки низкоскоростных потоков (5 — 10 см/с) [21].
— Исследование функции клапанов (оценку состоятельности) поверхностных, глубоких и перфорантных вен следует проводить в положении пациента стоя.
Уровень убедительности рекомендации B (уровень достоверности доказательств — 1) [21, 37].
Комментарий. Исследование рефлюкса крови в положении лежа может давать как ложноположительные, так и ложноотрицательные результаты [31]. При необходимости (пациент не может стоять необходимое для обследования время) вены ниже середины бедра можно лоцировать в положении сидя с полусогнутой расслабленной ногой. Исследование в положении пациента лежа проводят для оценки глубокого венозного русла нижних конечностей, вен полости малого таза и забрюшинного пространства. При исследовании в положении лежа для оценки рефлюкса головной конец кушетки должен быть приподнят до угла в 45°.
— Для оценки состоятельности сафено-феморального соустья (СФС), проксимального сегмента большой подкожной вены (БПВ) и общей бедренной вены (ОБВ) рекомендованы проба Вальсальвы и дистальные компрессионные пробы в вертикальном положении пациента.
Уровень убедительности рекомендации A (уровень достоверности доказательств — 1) [9 — 11].
Комментарий. Рефлюкс оценивают при проведении маневра Вальсальвы (задержка дыхания с натуживанием для повышения внутрибрюшного давления) и дистальных компрессионных проб (как ручных, так и с помощью пневматической манжеты). Пробу Вальсальвы применяют для оценки состояния сафенофеморального соустья и проксимального сегмента общей бедренной вены.
— Венозные сегменты, расположенные дистальнее проксимального сегмента БПВ и ОБВ, рекомендовано оценивать с помощью дистальных компрессионных проб (как ручных, так и с помощью пневматической манжеты.
Уровень убедительности рекомендации A (уровень достоверности доказательств — 1)) [31].
— Рекомендуется использовать имитацию ходьбы или периодическое напряжение пациентом мышц голени в качестве вспомогательных приемов для оценки особенностей гемодинамики вен нижних конечностей.
Уровень убедительности рекомендации C (уровень достоверности доказательств — 1) [9 — 11].
Комментарий. Для имитации ходьбы пациент переносит вес с исследуемой конечности на другую, сохраняя опору на пятку, и совершает тыльные сгибания стопы при фиксированной пятке.
— Рекомендуется считать патологическим рефлюкс продолжительностью более 0,5 секунды для подкожной венозной системы, берцовых вен, вен икроножных мышц и глубокой вены бедра, и более 1 секунды для общей бедренной, бедренной и подколенной вен.
Уровень убедительности рекомендации B (уровень достоверности доказательств — 1) [37].
— Не рекомендуется считать патологическим рефлюкс продолжительностью более 0,5 сек при отсутствии варикозного расширения подкожных вен.
Уровень убедительности рекомендации C (уровень достоверности доказательств — 1) [9 — 11].
Комментарий. Описанные изменения целесообразно трактовать как «функциональные» и проводить оценку клинической и ультразвуковой картины в динамике. Наличие рефлюкса продолжительностью более 0,5 сек. при отсутствии варикозного расширения подкожных вен не является безусловным основанием для назначения инвазиваного лечения.
— Рекомендуется у пациента с ХЗВ C2 (CEAP) считать гемодинамически значимой несостоятельность перфоранта только в том случае, если отсутствует недостаточность магистральных стволов, а перфорантная вена является источником рефлюкса, т.е. расположена проксимальнее варикозно расширенных подкожных вен.
Уровень убедительности рекомендации B (уровень достоверности доказательств — 1) [9 — 11].
Комментарий. Оценку гемодинамического значения перфорантных вен рекомендовано проводить только с учетом клинической картины и анатомического варианта ВБНК. В настоящее время точно не определены критерии несостоятельности перфорантных вен. Данные исследований противоречивы. Продолжительность рефлюкса в 0,35 и 0,5 секунды были предложены, при диаметре не менее 3,5 мм [21, 37]. Однако ни один из ультразвуковых параметров (диаметр, продолжительность рефлюкса, двунаправленный кровоток) не может быть основанием для признания определенной перфорантной вены несостоятельной. Даже несостоятельные (по данным ультразвукового сканирования) перфорантные вены при физической нагрузке продолжают выполнять свою естественную дренирующую функцию. Оценку гемодинамического значения перфорантной вены проводит клиницист с учетом клинической картины. Необходимо помнить, что у пациентов с C2 классом по CEAP вмешательство на перфорантных венах осуществляется выборочно, особенно при наличии патологического рефлюкса по магистральным подкожным венам и их притокам, устранение которых может значительно сократить продолжительность рефлюкса через перфорант. Однозначно говорить о гемодинамической значимости некомпетентной перфорантной вены можно только в том случае, если она является непосредственной и единственной точкой входа рефлюкса в варикозно расширенные подкожные вены.
— Рекомендуется определить и указать в заключении
Уровень убедительности рекомендации A (уровень достоверности доказательств — 1) [9 — 11]:
— источник рефлюкса по несостоятельной БПВ или малой подкожной вене (МПВ) (соустье с глубокими венами, перфорантная вена, промежностные вены и т.п.);
— диаметры несостоятельной БПВ в вертикальном положении на уровне СФС; в средней трети бедра; в верхней трети голени, в средней трети голени;
— протяженность рефлюкса по БПВ в вертикальном положении (от … и до …);
— вариант строения несостоятельной БПВ;
— диаметры несостоятельной МПВ в вертикальном положении на уровне сафено-поплитеального соустья (СПС), в верхней и средней трети голени;
— протяженность рефлюкса по МПВ в вертикальном положении (от … и до …);
— наличие, локализацию и диаметр в вертикальном положении несостоятельных перфорантных вен бедра и голени, имеющих связь с варикозно измененными подкожными венами.
Комментарий. У пациентов, которым планируется то или иное хирургическое вмешательство целесообразно отразить в заключении индивидуальных анатомических особенностей (истинные удвоения, локальные расширения, существенные изгибы магистральных вен, рефлюкс по магистральной вене при состоятельном остиальном клапане и т.п.).
Источник

