Варикозная болезнь нижних конечностей формы
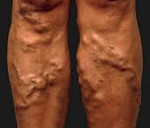

Варикозное расширение вен – это заболевание, сопровождающееся истончением венозной стенки, увеличением просвета вен и образованием аневризмоподобных узловатых расширений. Обычно, говоря о варикозном расширении вен, подразумевают самостоятельное заболевание – варикозную болезнь нижних конечностей. Варикозная болезнь проявляется ощущением тяжести в ногах и их утомляемостью, отеками стоп и голеней, ночными судорогами в ногах, визуальным подкожным расширением вен с образованием венозных узлов. Основным способом диагностики варикоза и его осложнений является УЗДГ. Лечение может быть консервативным (медикаментозная терапия, склеротерапия) или оперативным.
Общие сведения
Варикозная болезнь (варикоз) – патология вен, проявляющаяся в их расширении, извитии, разрушении клапанного аппарата. Начальными проявлениями являются образование сосудистых звездочек, вздутие подкожных вен, образование узлов, болезненность вен, тяжесть в ногах. При прогрессировании заболевания присоединяются признаки хронической недостаточности венозного кровообращения: отеки стоп и голени, судороги в икроножных мышцах, трофические язвы, тромбофлебит, разрывы варикозно измененных вен. По данным различных исследований в области клинической флебологии, варикозом страдает от 30 до 40% женщин и от 10 до 20% мужчин в возрасте старше 18 лет.
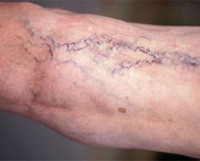
Варикозная болезнь (варикоз)
Причины
Варикозное расширение вен – полиэтиологическая болезнь. Выделяют несколько факторов, увеличивающих риск развития варикоза:
- Генетическая предрасположенность, обусловленная слабостью сосудистой стенки вследствие недостаточности соединительной ткани.
- Беременность. Считается, что варикоз при беременности развивается из-за увеличения объема циркулирующей крови и сдавления забрюшинных вен беременной маткой.
- Избыточный вес. Ожирение — доказанный фактор риска возникновения варикоза. Если индекс массы тела увеличивается до 27 кг/м2, риск развития заболевания возрастает на 33%.
- Образ жизни. Риск развития варикоза увеличивается при длительном пребывании в положении сидя или стоя, постоянных статических нагрузках, особенно – связанных с подъемом тяжестей. Неблагоприятное влияние на течение заболевания оказывают корсеты, способствующие повышению внутрибрюшного давления и тесная одежда, сдавливающая магистральные вены в области паховых складок.
- Особенности питания. Вероятность развития варикоза увеличивается при малом содержании в рационе фруктов и сырых овощей. Дефицит грубой клетчатки приводит к хроническим запорам, а недостаток некоторых полезных веществ – к нарушению восстановления структуры венозной стенки.
- Нарушения гормонального баланса. Определенное влияние на распространенность заболевания оказывает широкое распространение средств гормональных контрацептивов и гормональных препаратов, которые применяются при терапии остеопороза и климактерического синдрома.
При определенных условиях (некоторые заболевания, врожденная патология) могут расширяться не только вены нижних конечностей. Так, портальная гипертензия может стать причиной расширения вен пищевода. При варикоцеле выявляется варикозное расширение вен семенного канатика, при геморрое – расширение вен в области анального отверстия и нижней части прямой кишки. Независимо от локализации процесса, существует наследственная предрасположенность к развитию варикоза, связанная с врожденной слабостью сосудистой стенки и недостаточностью венозных клапанов.
Патогенез
Вены нижних конечностей образуют разветвленную сеть, которая состоит из подкожных и глубоких вен, соединенных между собой перфорантными (коммуникантными) венами. Через поверхностные вены происходит отток крови от подкожной клетчатки и кожи, через глубокие – от остальных тканей. Коммуникантные сосуды служат для выравнивания давления между глубокими и поверхностными венами. Кровь по ним в норме течет только в одну сторону: от поверхностных вен к глубоким.
Мышечный слой венозной стенки выражен слабо и не может заставить кровь двигаться вверх. Ток крови от периферии к центру осуществляется за счет остаточного артериального давления и давления сухожилий, расположенных рядом с сосудами. Важнейшую роль играет так называемая мышечная помпа. При физической нагрузке мышцы сокращаются, и кровь выдавливается вверх, поскольку движению вниз препятствуют венозные клапаны. На поддержание нормального кровообращения и постоянного венозного давления влияет венозный тонус. Давление в венах регулируется сосудодвигательным центром, расположенным в головном мозге.
Недостаточность клапанов и слабость сосудистой стенки приводят к тому, что кровь под действием мышечной помпы начинает течь не только вверх, но и вниз, оказывая избыточное давление на стенки сосудов, приводя к расширению вен, образованию узлов и прогрессированию клапанной недостаточности. Нарушается ток крови по коммуникантным венам. Рефлюкс крови из глубоких сосудов в поверхностные приводит к дальнейшему возрастанию давления в поверхностных венах. Нервы, расположенные в стенках вен, подают сигналы в сосудодвигательный центр, который отдает команду повысить венозный тонус. Вены не справляются с повышенной нагрузкой, постепенно расширяются, удлиняются, становятся извилистыми. Повышенное давление приводит к атрофии мышечных волокон венозной стенки и гибели нервов, участвующих в регуляции венозного тонуса.
Классификация
Существует несколько классификаций варикозного расширения вен. Такое многообразие обусловлено полиэтиологичностью заболевания и множеством вариантов течения варикоза.
Постадийная классификация
Российскими флебологами широко используется постадийная классификация варикозного расширения вен, вариантом которой является классификация В. С. Савельева:
- Стадия компенсации (по Савельеву – компенсация А). Жалобы отсутствуют. При осмотре наблюдаются варикозно расширенные вены на одной или двух ногах.
- Стадия субкомпенсации (по Савельеву – компенсация Б). При осмотре на ногах видны выраженные варикозно расширенные вены. Пациенты предъявляют жалобы на ощущение распирания, парестезии («мурашки») в области голеней, ночные судороги. Отмечается небольшая отечность стоп, лодыжек и голеней по вечерам. Утром отеки исчезают.
- Стадия декомпенсации. К перечисленным признакам присоединяются дерматиты, экзема. Больных беспокоит кожный зуд. Кожа становится сухой, блестящей, плотно спаянной с подкожной клетчаткой. Мелкие кровоизлияния и последующее отложение гемосидерина обуславливают гиперпигментацию.
Современная российская классификация, предложенная в 2000 году, отражает степень хронической венозной недостаточности, форму варикозного расширения вен и вызванные варикозом осложнения.
Классификация по формам
Выделяют следующие формы варикозного расширения вен:
- Сегментарное поражение подкожных и внутрикожных сосудов без рефлюкса.
- Сегментарное поражение вен с патологическим сбросом по поверхностным или коммуникативным венам.
- Распространенное поражение вен с патологическим сбросом по поверхностным или коммуникативным венам.
- Распространенное поражение вен с патологическим сбросом по глубоким венам.
Международная классификация
Существует признанная международная классификация варикозного расширения вен, используемая врачами многих стран мира:
- Класс 0. Признаки варикоза отсутствуют. Пациенты предъявляют жалобы на тяжесть в ногах.
- Класс 1. Визуально определяются сеточки вен и сосудистые звездочки (телеангиоэктазии). У некоторых больных по ночам появляются мышечные судороги.
- Класс 2. При осмотре пациента видны расширенные вены.
- Класс 3. Появляются отеки стоп, лодыжек и голеней, не исчезающие после кратковременного отдыха.
- Класс 4. При осмотре выявляются признаки липодерматосклероза (дерматиты, гиперпигментация голеней).
- Класс 5. Образуются предъязвы.
- Класс 6. Развиваются стойкие трофические язвы.
Симптомы варикоза
Клинические проявления заболевания зависят от стадии варикоза. Некоторые пациенты еще до появления визуальных признаков заболевания предъявляют жалобы на тяжесть в ногах, повышенную утомляемость, локальные боли в области голеней. Возможно появление телеангиоэктазий. Признаки нарушения венозного оттока отсутствуют. Нередко заболевание в стадии компенсации протекает бессимптомно, и больные не обращаются за врачу. При физикальном осмотре может выявляться локальное варикозное расширение вен, чаще всего – в верхней трети голени. Расширенные вены мягкие, хорошо спадаются, кожа над ними не изменена.
Пациенты с варикозом в стадии субкомпенсации жалуются на преходящие боли, отеки, возникающие при продолжительном пребывании в вертикальном положении и исчезающие в положении лежа. Физикально (особенно во второй половине дня) может выявляться пастозность или незначительные отеки в области лодыжек.
Больные с варикозом в стадии декомпенсации предъявляют жалобы на постоянную тяжесть в ногах, тупые боли, повышенную утомляемость, ночные судороги. Кожный зуд, более выраженный в вечернее время, является предвестником трофических расстройств. При внешнем осмотре выявляется выраженное расширение вен и глобальное нарушение венозной гемодинамики. Депонирование большого объема крови в пораженных конечностях в отдельных случаях может приводить к головокружениям и обморокам вследствие падения артериального давления.
Пальпаторно определяются расширенные, напряженные, вены тугоэластической консистенции. Стенки пораженных вен спаяны с кожей. Локальные углубления в области спаек говорят о перенесенном перифлебите. Визуально выявляется гиперпигментация кожных покровов, очаги цианоза. Подкожная клетчатка в областях гиперпигментации уплотнена. Кожа шероховатая, сухая, ее невозможно взять в складку. Отмечаются дисгидрозы (чаще – ангидроз, реже – гипергидроз). Трофические нарушения особенно часто появляются на переднее-внутренней поверхности голени в нижней трети. В измененных областях развивается экзема, на фоне которой в последующем образуются трофические язвы.
Диагностика
Постановка диагноза не представляет затруднений. Для оценки тяжести нарушений гемодинамики применяется дуплексное ангиосканирование, УЗДГ вен нижних конечностей. Могут использоваться ренгенологические, радионуклидные методы исследования и реовазография нижних конечностей.
Лечение варикоза
В лечении пациентов с варикозом используются три основные методики:
Консервативная терапия варикоза
Консервативная терапия включает в себя общие рекомендации (нормализация двигательной активности, уменьшение статической нагрузки), лечебную физкультуру, применение средств эластической компрессии (компрессионный трикотаж, эластичные бинты), лечение флеботониками (диосмин + гесперидин, экстракт каштана конского). Консервативная терапия не может привести к полному излечению и восстановить уже расширенные вены. Применяется в качестве профилактического средства, в период подготовки к операции и при невозможности хирургического лечения варикоза.
Компрессионная склеротерапия варикоза
При данной методике лечения производится введение в расширенную вену специального препарата. Врач через шприц вводит в вену эластичную пену, которая заполняет пораженный сосуд и вызывает его спазм. Затем пациенту надевают компрессионный чулок, удерживающий вену в спавшемся состоянии. Через 3 суток стенки вены склеиваются. Пациент носит чулок в течение 1-1,5 месяцев, пока не образуются плотные спайки. Показания для компрессионной склеротерапии – варикозное расширение вен, не осложненное рефлюксом из глубоких сосудов в поверхностные через коммуникативные вены. При наличии подобного патологического сброса эффективность компрессионной склеротерапии резко уменьшается. Современными разновидностями склеротерапии служат пенная Foam-form склеротерапия, криосклеротерапия (CLaCS).
Оперативное лечение варикоза
В начальной стадии варикоза производят фотокоагуляцию или удаление сосудистых звездочек лазером. Основным методом лечения осложненного рефлюксом через коммуникативные вены варикозного расширения вен является операция. Для лечения варикоза применяется множество операционных техник, в том числе – с использованием микрохирургической техники, радиочастотной и лазерной коагуляции пораженных вен, клеевой облитерации.
При выраженном варикозном расширении показана флебэктомия — удаление измененных вен. В настоящее время эта операция все чаще проводится с применением менее инвазивных методик — минифлебэктомии, криофлебэктомии. В случаях, когда варикоз осложняется тромбированием вены на всем ее протяжении и присоединением инфекции, показана операция Троянова-Тренделенбурга.
Профилактика
Важную профилактическую роль играет формирование правильных поведенческих стереотипов (лежать лучше, чем сидеть и ходить лучше, чем стоять). Если приходится долго находиться в положении стоя или сидя, необходимо периодически напрягать мышцы голеней, придавать ногам возвышенное или горизонтальное положение. Полезно заниматься определенными видами спорта (плавание, велосипедные прогулки). В период беременности и при тяжелой работе рекомендуется применять средства эластичной компрессии. При появлении первых признаков варикозного расширения вен следует обращаться к флебологу.
Источник
Классификация варикозной болезни и варикоза нижних конечностей
Выбор метода лечения варикозной болезни и варикоза требует разработки рациональной классификации. Последняя как бы должна определять оптимальный путь лечения конкретного больного с учетом этиологии, патогенеза, патологоанатомических форм болезни, клинических проявлений и наступивших осложнений. Это трактуется необходимостью обоснованного применения терапевтического, консервативного и хирургического методов лечения. Последние подразделяются на малоинвазивные, в том числе склеротерапию (удаление измененных вен из миниразрезов, лазеро- и криофребэктомии), и, наконец, стандартные расширенные флебэктомии. В настоящее время интенсивно разрабатываются методики по коррекции клапанного аппарарта системы глубоких вен. Все это требует определения специальных показаний для проведения указанных выше методов лечения.
Классификация F. Martorell (1972) опирается на этиологические факторы, совершенно не отделяя варикозную болезнь нижних конечностей от других патологических состояний, при которых наблюдается варикозное расширение вен. Это затрудняет использование данной классификации. Такая же участь постигла и классификации, которые базировались только на клинических проявлениях (H.J. Zeu, 1979, W. Rodish и Р.Н. Pelzer, 1994).
На совещании Российских флебологов в г. Москве в 2000 г. разработана новая классификация варикозной болезни нижних конечностей.
Формы варикозной болезни:
1) внутрикожный или подкожный сегментный варикоз без патологического вено-венозного сброса;
2) сегментарный варикоз с рефлюксом по поверхностным и перфорантным венам;
3) распространенный варикоз с рефлюксом по поверхностным и перфорантным венам;
4) варикозное расширение при наличии рефлюкса по глубоким венам.
Степень хронической венозной недостаточности:
0 – отсутствует;
1 – синдром тяжелых ног, преходящий отек;
II – стойкий отек, гипер- или гипопигментация, липодерматосклероз, экзема;
III – венозная трофическая язва (открытая, закрытая) с указанием локализации и стадии раневого процесса.
Осложнения: кровотечение, тромбофлебит, трофическая язва.
К сожалению, подобная классификация не учитывает некоторые патофизиологические особенности развития варикозной болезни: как первичное поражение клапанного аппарата магистральных бедренных вен (восходящая форма варикозной болезни), так и неблагоприятного прогноза в отношении рецидива. Нет в этой классификации и клинических групп, которые бы обосновывали применение тех или иных методов лечения. С учетом патофизиологии нами принята и используется рабочая классификация варикозной болезни, в основу которой положены принципы классификации российских флебологов.
Рабочая классификация варикозной болезни нижних конечностей
I. По форме:
1) нисходящий варикоз, когда патологический процесс развивается по большой подкожной вене бедра начиная с устья;
2) восходящий варикоз, который развивается со стопы и обусловлен чаще всего несостоятельностью клапанного аппарата системы глубоких вен бедра, голени и стопы.
II. По клиническим группам (по проявлению заболевания):
1) первая группа – внутрикожный или подкожный сегментарный варикоз без наличия несостоятельных перфорантов;
2) вторая группа – расширенные фрагменты венозных стволов (на бедре или голени с частичным сохранением клапанного аппарата), имеются единичные несостоятельные перфорантные вены с перетоками между собой;
3) третья группа – варикозно расширенная большая подкожная вена бедра и голени с переходом на стопу и наличием несостоятельных перфорантных вен;
4) четвертая группа – варикозно расширенные подкожные вены систем большой подкожной вены и малой подкожной вены с наличием несостоятельных перфорантных вен и индурацией тканей в нижней трети голени и стопы;
5) пятая группа – варикозное расширение поверхностных вен, большой или малой подкожной вены с индурацией тканей, наличием несостоятельных перфорантных вен и трофическими язвами на нижней трети голени, иногда лодыжках, стопе (рис. 26).
III. По степени хронической венозной недостаточности:
0 – отсутствие симптоматики;
1 – синдром “тяжелых ног”, преходящие отеки;
2 – стойкие отеки, гипер- или гипопигментация, индурация тканей, экзема;
3 – венозная трофическая язва (с подвижным или неподвижным дном).
IV. По осложнениям: кровотечения из язв или вен, тромбофлебит вен, рожистое воспаление, признаки лимфодемы.
Представленная рабочая классификация варикозной болезни нижних конечностей во многом определяет выбор метода лечения, поиск применения новых методик консервативного и хирургического лечения, предопределяет прогноз лечения. Важное значение при этом придается вено-венозному сбросу в системе глубоких, перфорантных и поверхностных вен. При этом учитываются различные виды вертикального и горизонтального венозного сброса, выявляемого не только специальными методами исследования (УЗИ, флебография), но и функциональными пробами.
Рис. 26. Клинические формы варикозной болезни
Форма варикозной болезни. Наиболее благоприятным в смысле прогноза является нисходящий варикоз. Удаление варикозно измененных стволов подкожных вен и особенно при несостоятельных перфорантных венах является по своей сути радикальным вмешательством независимо от клинических групп. Проведенные нами исследования 925 больных с разными формами варикозной болезни показали, что при нисходящем варикозе клинические трофические проявления выражены реже и наступают позже. Если косметические неудобства у больных в этой ситуации почти одинаковы с таковыми у пациентов с восходящим варикозом (соответственно 14 % и 16 %), то отеки на ногах встречаются значительно реже при нисходящей форме, чем при восходящей (соответственно 10 % и 90 %). Чувство распирания при нисходящем варикозе встречается только у 57 % против 93 % при восходящей форме. Соотношение поступающих в стационар больных с нисходящей формой варикозной болезни в 4 раза выше, чем с восходящей формой. Интересен факт, что при постфлебитическом синдроме вся указанная симптоматика почти в 100 % отмечается у наблюдаемых больных.
Клинические группы варикозной болезни. Выделение их очень важно для определения объема хирургического вмешательства. Об этом будет сказано ниже.
Нарушение венозного оттока, или хроническая венозная недостаточность. Она неоднозначная для различных форм варикоза и представлена в табл. 2.
Из таблицы 2 видно, что с выраженным расстройством венозного оттока больные чаще поступают в стационар для хирургического лечения – 5 % при нисходящем варикозе, 27 % при восходящем варикозе (3-я степень нарушения венозного оттока). Отмечено, что выраженное расстройство венозного оттока при восходящей форме варикоза может наблюдаться уже в молодом возрасте (20–30 лет) и прогрессивно увеличивается в 50–60 лет и старше (почти в 3–5 раз). Процентное соотношение этого явления представлено на рис. 27.
Таблица 2. Хроническая венозная недостаточность при различных формах варикозной болезни
Таким образом, прогноз клинического течения у неоперированных больных с варикозным расширением вен при восходящей форме, особенно в пожилом возрасте, неблагоприятный.
Рис. 27. Сравнительные данные частоты хронической венозной недостаточности 3-й степени при варикозной болезни у лиц пожилого возраста:
а – восходящий варикоз; б – нисходящий варикоз
При посттромбофлебитическом синдроме выраженные расстройства кровоснабжения наступают в ближайшие сроки (5–6 лет) после острого флеботромбоза.
Осложнения варикозной болезни нижних конечностей. Основным из них является образование трофических язв. Чаще всего это осложнение развивается у больных с восходящим варикозом. Отмечено, что трофические язвы локализуются на нижней трети голени со внутренней стороны, иногда без выраженного расширения основных стволов подкожных вен. Вокруг язвы обычно наблюдаются венозные телеэктазии, а перфоранты располагаются под дном язвы и хорошо пальпируются в виде “сетки” (“решетки”) симптомом, описанном И.С. Старосветской (рис. 28).
Трофические язвы возникают и при нисходящем варикозе на фоне выраженного варикозного расширения большой подкожной вены, реже – малой. Поэтому трофические язвы на наружной стороне голени наблюдаются почти в 10 раз реже. Во всех случаях отмечается выраженная несостоятельность перфорантных вен.
При близком предлежании дна язвы к перфорантам и при высоком ортостатическом венозном давлении стенка перфоранта раскрывается в дно язвы и возникает обильное венозное кровотечение. При горизонтальном положении больного оно, как правило, останавливается. Это указывает на прямую связь кровотечения с высоким ортостатическим давлением.
Рис. 28. Варикозное сплетение несостоятельных перфорантных вен под дном трофической язвы, обусловливающих симптом “решетки”:
1 – венозное варикозное сплетение; 2 – несостоятельный перфорант; 3 – надкостница; 4 – кость
Острый тромбофлебит. Он может возникнуть во всех случаях варикозной болезни: на бедре, голени. Под тромбофлебитом подразумевается острая закупорка просвета поверхностных вен тромбом. Он обычно фиксируется к стенке вены. Несомненно, что в этиологии тромбообразования играют роль коагуляционные свойства крови и скорость кровотока. Замедление его предрасполагает к внутрисосудистому свертыванию крови. Затем к этому процессу присоединяется неспецифическое воспаление. Тромбофлебит может развиться в результате воздействия воспаления, травмы и других факторов извне. Через перфоранты тромбообразование может распространиться на глубокую систему вен, вызвав флеботромбоз, чреватый эмболией легочной артерии со смертельным исходом. Следует сказать, что флеботромбоз и тромбофлебит отличаются друг от друга только локализацией процесса.
Экзема. Она наблюдается при трофических язвах или индурации ткани. Экзема иногда служит предпосылкой развития рожистого воспаления, часто рецидивирующего. Клиническая дифференцированность этого осложнения от распространенного тромбофлебита особенно на голени бывает трудна.
Локализация варикозно расширенных вен. Имеется в виду преимущественная локализация варикозно расширенных вен: на бедре, голени, на стопе или их различные сочетания. Однако такая локализация является относительной, так как видимые подкожные вены на бедре могут сочетаться со скрытыми подкожными венами на голени и наоборот. Опыт показывает, что варикозные вены на голени почти в 80 % случаев сочетаются с варикозом на бедре. Последний клинически может быть не выраженным.
Представленная рабочая классификация не учитывает исходов лечения, и в частности возникновения послеоперационных рецидивов заболевания, о которых будет написано в соответствующей главе.
Постфлебитический синдром. Основным его признаком является хроническая венозная недостаточность. После острого периода, который длится обычно около 1–2 месяцев, хроническая венозная недостаточность развивается довольно быстро и склонна к прогрессированию, особенно при неадекватном лечении (с первых дней лечения не проводится достаточной профилактики развития варикоза нижних конечностей).
Классификация постфлебитического синдрома очень близка к варикозной болезни, но имеет и свои особенности:
1. По форме: реканализационная и окклюзионная.
2. По степени венозного оттока: компенсированный, субкомпенсированный и декомпенсированный.
3. По степени хронической венозной недостаточности: 0,1, II, III.
4. По клиническим группам: пять групп (так же, как и при варикозной болезни).
5. По степени хронической венозной недостаточности (подобно варикозной болезни).
6. По осложнениям: кровотечения из язв, тромбофлебит, отеки, рожистое воспаление.
Самой существенной особенностью данной рабочей классификации является то, что первоначально приходится решать вопрос о состоянии венозного оттока из пораженных конечностей. Это осуществляется проведением специальных функциональных проб, в том числе и использованием эластических бинтов. Выявление окклюзионной формы при помощи флебографии уточняет и локализацию постфлебитического синдрома. Окклюзия может захватывать различные участки или сегменты глубокой системы вен (рис. 29). Все это вместе позволяет определять тактику лечения. Клинические группы, осложнения позволяют обосновать применение метода лечения.
Рис. 29. Различные локализации окклюзионных форм постфлебиотического синдрома
Классификация артериовенозных свищей. Несмотря на то что основным проявлением данной патологии является варикозное расширение вен нижних конечностей, клиническое течение существенно отличается от варикозной болезни и постфлебитического синдрома.
1. По этиологии: врожденные и приобретенные (травматические).
2. По распространению: локальные и обширные (запущенные).
3. По локализации: кожные, подкожные, на пальцах стопы, на стопе, голенях, бедрах.
4. По глубине поражения тканей: поверхностные (внутрикожные), подкожные, подфасциально-мышечные, внутрикостные, тотальные.
5. По клиническому проявлению: варикозное расширение вен, изъязвления, кровотечение, некроз тканей.
Классификация венозных капиллярных гемангиом. Она рассматривает в основном их величину, распространенность и локализацию. Это играет принципиальное значение при выборе метода лечения.
Классификация варикозно расширенных вен при гипо- и аплазии вен глубокой системы. Наблюдаемые при этой патологии варикозные вены всегда сочетаются с пигментными пятнами на коже. Их размеры, локализация лежат в основе классификации. Если поражаются внутренние органы, указываются их характер, локализация и возможные осложнения (в виде кишечных кровотечений).
Источник


