Варикозная болезнь эндоскопическая операция
При таком вмешательстве происходит перевязка и пересечение яичковой вены. Отличие эндоскопии от классической операции — гораздо меньшая травматичность, кровопотеря, практически ничтожный риск осложнений.
Что нужно знать о варикоцеле
Варикоцеле — это варикозное расширение вен в семенном канатике. Такая патология может наблюдаться даже в 14 — 15 лет. Она часто становится одной из частых причин бесплодия. Причины болезни кроются в увеличении давлении в венах лозовидного сплетения. Часто такое бывает из-за особенностей анатомического строения. Варикоцеле преимущественно обнаруживается слева: это происходит из-за отличий в ходе вены.
Болезнь проявляется в болях в яичках, мошонке или области паха на пораженной стороне. Они могут усиливаться во время физической активности, ходьбы или полового акта.
Обратите внимание! Некоторые мужчины могут не замечать такую проблему на протяжении всей жизни. Однако наиболее частое осложнение варикоцеле — это бесплодие.
Лечение такой патологии начинается с устранения причины. Как правило, преимущество отдается хирургическому вмешательству.
Методы лечения
Хирургическая операция — это наиболее эффективный способ терапии такого заболевания. Используются такие подходы для устранения данной патологии:
- традиционное хирургическое вмешательство (при этом используется открытый доступ, и из-за этого оно является наиболее травматичным);
- мини-доступ;
- лазерная операция;
- эндоскопическая операция варикоцеле;
- микрохирургическая реваскуляризация половой железы (при этом используется оптическое увеличение).
Хирурги могут применять обструктивные либо необструктивные методики.
К первым относят операции по методу Иваниссевича, Паломо, Мармару, варикоцеоэктомия, легирование вен.
К необструктивным методам относят, например, формирование микрохирургческого анастомоза.
В последнее время в клиническую практику активно вводится микрохирургическое лечение. Оно более предпочтительно по сравнению с традиционной обструктивной операцией или варикоцелэктомией. При помощи новейших методов лечения — лапароскопии или микрохиругии удается получить доступ к пораженным венам. После такого вмешательства с большой долей вероятности восстанавливаются нарушенные функции яичек.
Подробнее о лечении варикоцеле методом Иваниссевича читайте здесь.
Преимущества эндоскопической операции
Это инновационный способ лечения указанного заболевания, который отличается:
- минимальным риском;
- коротким периодом восстановления;
- минимальными осложнениями;
- существует возможность введения контрастного вещества для обследования кровеносных сосудов;
- возможность диагностики состояния почечной вены;
- в ходе такого вмешательства отсутствуют риски травмы семенного канатика;
- после него на теле пациента отсутствуют большие шрамы и рубцы.
Показания к проведению эндоскопии варикоцеле
Нужно помнить о том, что не всем пациентам назначается эндоскопия. Урологи постоянно стремятся к тому, чтобы максимально снизить необходимость проведения указанной операции. Все же среди важных показаний к проведению эндоскопии относят:
- бесплодие;
- болезненность в области мошонки;
- эстетические нарушения.
Причем наличие бесплодия является главнейшим показанием к оперативной терапии варикозного расширения семенного канатика. С целью профилактики проводить эндоскопию нет смысла.
В настоящее время наиболее оправданным считается регулярное обследование в уролога (его периодичность — два раза в год). И если спермограмма покажет резкое ухудшение качества семенной жидкости или внешний вид мошонки изменится, можно говорить о необходимости проведения эндоскопии.
Если такое заболевание обнаружено у подростка, то проведение операции надо отложить до 18 лет. При раннем проведении такого вмешательства существует высокая вероятность рецидива. Но если у подростков есть начальные симптомы атрофии тестикулов, то возникает необходимость проведения вмешательства.
О способах лечения варикоцеле без операции вы можете узнать из нашей статьи.
Подготовка к хирургическому вмешательству
Подготовка к операции варикоцеле необходима, так как от нее зависит, какие результаты принесет операция. Перед процедурой врач направляет пациента на некоторые обследования и анализы. Как правило, мужчине необходимо сделать:
- исследование крови на гепатит, ВИЧ;
- обследование группы крови и резус фактора;
- коагулограмму;
- общие анализы крови и мочи;
- биохимические обследования;
- ЭКГ;
- УЗИ мошонки;
- спермограмму.
В каждом конкретном случае перечень необходимых обследований может меняться.
Как проводят операцию
Как делают операцию варикоцеле? Принятая схема проведения вмешательства такая.
- Пациенту вводится обезболивающее.
- Примерно на 1 см выше пупка делается надрез, в него вставляется игла, по которой подается газ для расширения внутрибрюшинного пространства.
- Далее игла убирается, немного увеличивается надрез, в который вставляется троакар. Через него вводится камера. При необходимости продолжается подача газа.
- Под контролем введенной камеры в брюшной полости делается еще два отверстия: на 3 см ниже пупка и примерно на 2 см ниже и левее этой точки.
- С помощью инструментов добираются до нужного места, выделяют пораженные вены и фиксируют их.
Справка: в ходе операции варикоцеле на яичковые вены накладывают скобы из титана. Часто сосуды могут перевязываться с помощью хирургической нити.
- Далее ушивают ранее произведенные надрезы.
- Производят выведение всех инструментов.
- Удаляют газ из брюшной полости и вынимают троакары.
- На отверстия накладывают шов, пластырь.
Внимание! Перед иссечением вены ее отделяют от лимфатических сосудов. Это делают, чтобы избежать гидроцеле.
Операция варикоцеле под местным наркозом не делается. Для обезболивания используется внутривенный или эндотрахеальный общий наркоз.
Осложнения после операции
Как и любое другое вмешательство, эндоскопическая операция может спровоцировать определенные осложнения. Они появляются у человека исключительно редко.
Наиболее распространенным среди всех осложнений является водянка. При этом заболевании между оболочками тестикула накапливается излишняя жидкость. Причина развития водянки — нарушения оттока крови к яичку во время вмешательства и венозного тока от органа.
Важно! Если у пациента развивается водянка, врач может принять решение о назначении хирургического вмешательства с целью лечения гидроцеле.
Другим нежелательным последствием эндоскопии варикоцеле является рецидив заболевания. Некоторые мужчины могут переживать по несколько подобных процедур с целью полного избавления от патологии. Рецидив не связан с врачебными ошибками: часто бывает, что отток венозной крови происходит по нерасширенным венам, и болезнь возвращается вновь.
Операцию не делают, если у мужчины отмечается тяжелое состояние, диагностируются патологии свертываемости крови. Существуют ограничения и при диабете: в таком случае послеоперационная рана хуже заживает.
Заключение
Итак, эндоскопическое удаление варикоцеле является предпочтительным методом оперативного вмешательства. Операция занимает немного времени, риски осложнений — минимальны. После такой процедуры наблюдается высокий процент выздоровлений, качество жизни пациента значительно улучшается.
Источник
Этапы и техника операции при варикозе на ногах
а) Показания для операции при варикозе:
— Плановые: хроническая недостаточность поверхностной венозной системы с варикозом и язвами на нижней конечности.
— Противопоказания: окклюзия глубокой венозной системы.
— Альтернативные мероприятия: чрескожная инъекционная склерозирующая терапия.
б) Предоперационная подготовка:
— Предоперационные исследования: подтвердите проходи мость глубокой венозной системы при флебографии и допплерографии.
— Подготовка пациента: отметьте вены до операции, особенно перфораторы.
в) Специфические риски, информированное согласие пациента:
— Рецидив варикозной болезни (5% случаев через 10 лет)
— Повреждение сосудов (бедренная артерия/вена).
— Послеоперационное кровотечение
— Повреждение нервов (n. saphenus, n. suralis)
г) Обезболивание. Общая, спинальная, эпидуральная анестезия.
д) Положение пациента. Лежа на спине, ноги немного раздвинуты.
е) Оперативный доступ. Разрез кожи для субфасциальной эндоскопической операции на перфораторах (SEPS) выполняется вдоль средней линии по медиальной поверхности голени, на два поперечных пальца дорзальнее заднего края большеберцовой кости.
ж) Этапы операции:
— Анатомия
— Маркировка варикозных вен
— Расположение пациента и разрез кожи
— Анатомия овальной ямки
— Перевязка и пересечение устья большой подкожной вены — Пересечение большой подкожной вены
— Перевязка культи вены с прошиванием
— Дистальное выделение большой подкожной вены
— Введение зонда Бэбкока
— Проксимальная перевязка зонда Бэбкока
— Экстирпация большой подкожной вены в краниокаудальном направлении
— Удаление варикозно измененных венозных ветвей
— Перевязка перфораторов
— Техника субфасциальной эндоскопической операции на перфораторах
— Компрессионное бинтование
з) Анатомические особенности, серьезные риски, оперативные приемы. Помните о близком расположении большой подкожной вены и подкожного нерва, а также короткой подкожной вены и икроножного нерва.
и) Меры при специфических осложнениях. При кровотечении применяйте постоянное сжатие; возможна перевязка венозных ветвей с прошиванием.
к) Послеоперационный уход после удаления большой подкожной вены по поводу варикоза:
— Медицинский уход: строгое соблюдение компрессии, вначале накладывайте эластичный бинт, индивидуальные компрессионные чулки применяются только после полного заживления ран.
— Активизация: сразу же: приподнятое положение ног в положении сидя в течение первых 6 недель. Девиз для пациента: ходить и лежать — хорошо, сидеть и стоять — плохо.
— Физиотерапия: нет необходимости.
— Период нетрудоспособности: 1 неделя.
л) Этапы и техника операции при варикозе вен ног:
1. Анатомия
2. Маркировка варикозных вен
3. Расположение пациента и разрез кожи
4. Анатомия овальной ямки
5. Перевязка и пересечение устья большой подкожной вены
6. Пересечение большой подкожной вены
7. Перевязка культи вены с прошиванием
8. Дистальное выделение большой подкожной вены
9. Введение зонда Бэбкока
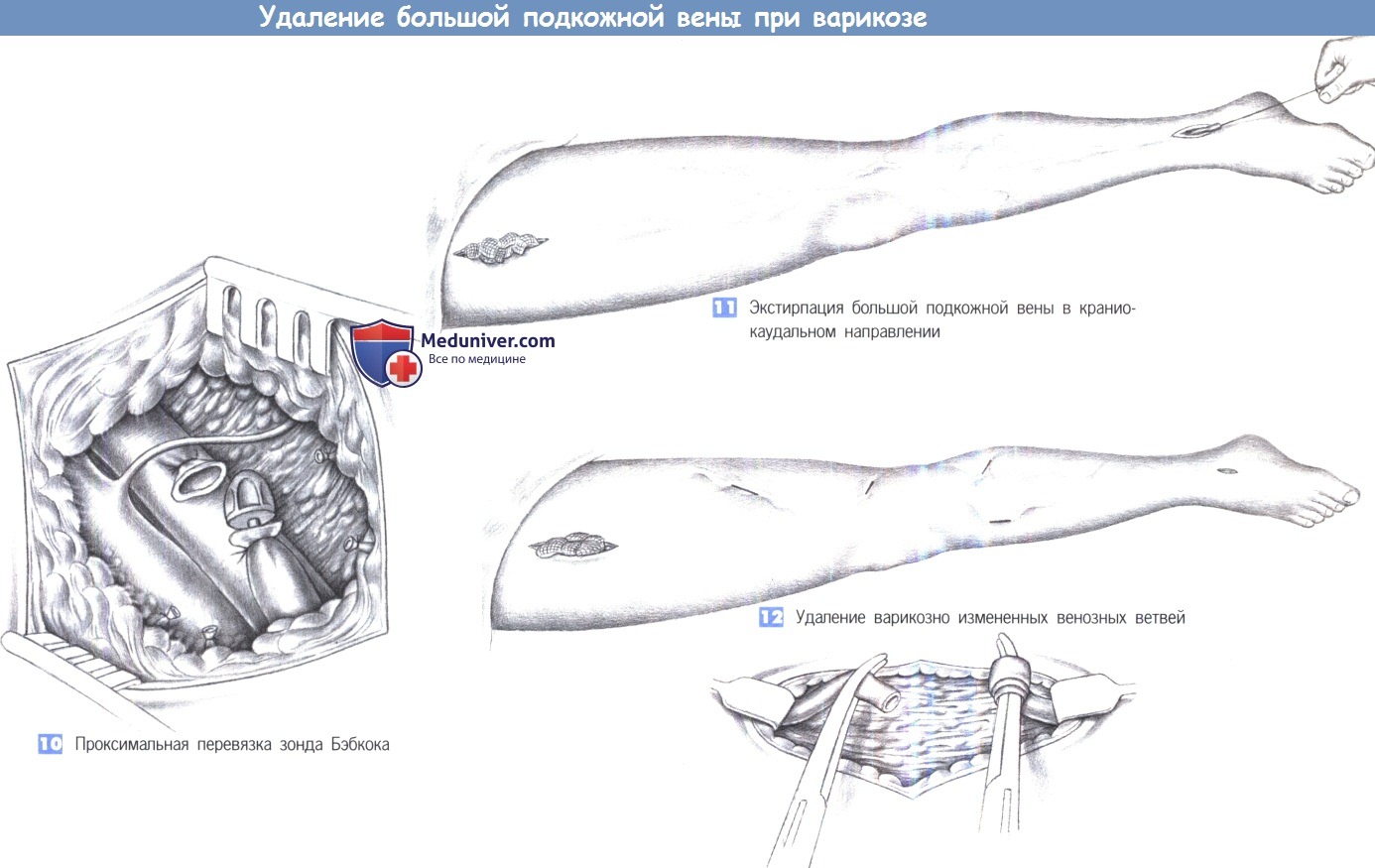
10. Проксимальная перевязка зонда Бэбкока
11. Экстирпация большой подкожной вены в краниокаудальном направлении
12. Удаление варикозно измененных венозных ветвей
13. Перевязка перфораторов
14. Техника субфасциальной эндоскопической операции на перфораторах
15. Компрессионное бинтование
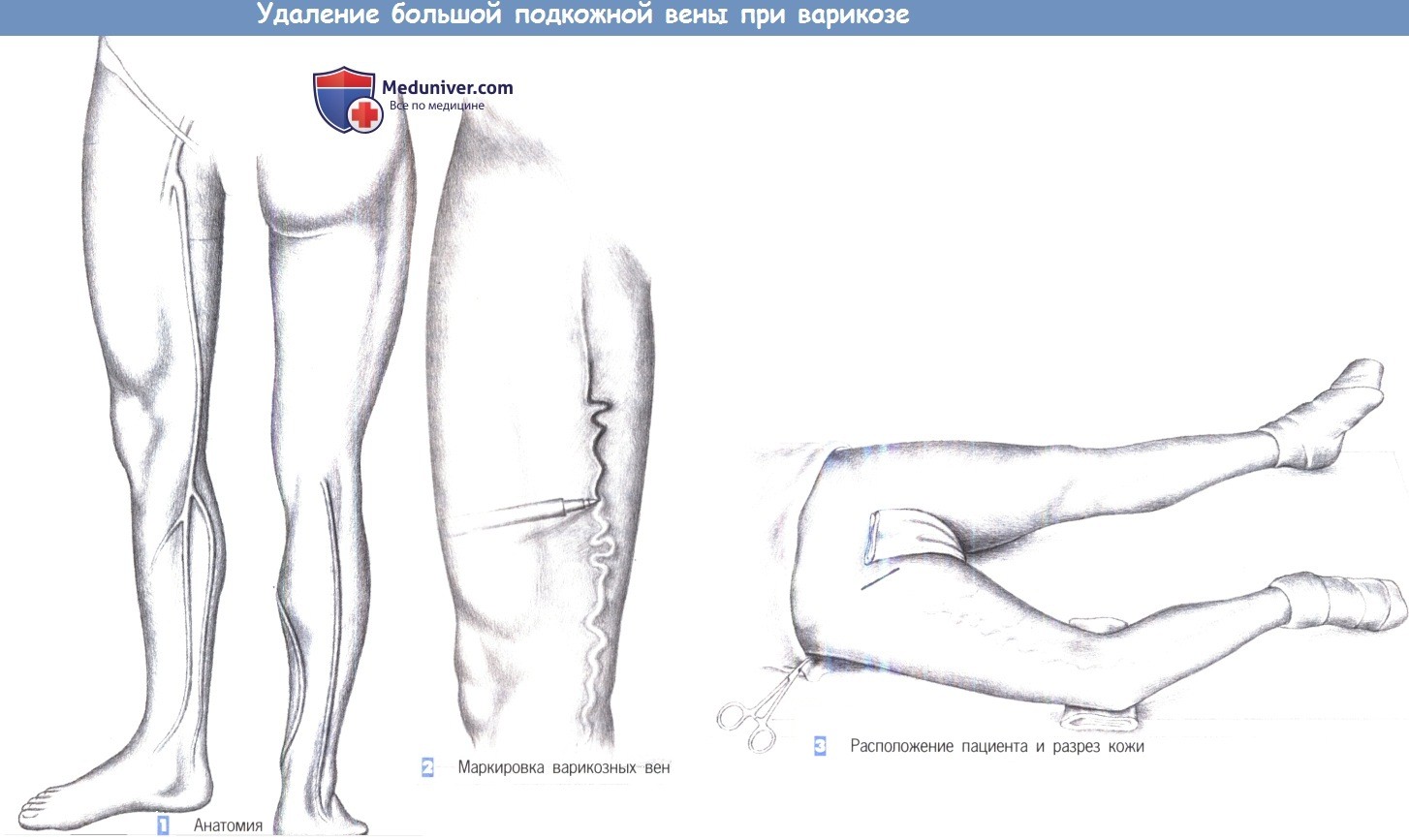
1. Анатомия. Большая подкожная вена идет вдоль внутренней поверхности бедра и делится на две или три ветви на внутренней поверхности голени. Короткая подкожная вена нижней конечности впадает в подколенную вену и идет подкожно на дорзолатеральной поверхности голени. Большая подкожная вена исходит из области внутренней лодыжки, а короткая подкожная вена начинается на задней поверхности наружной лодыжки.
2. Маркировка варикозных вен. Заметный стволовой варикоз с признаками начального застоя является показанием к хирургическому лечению варикозной болезни. В этих случаях склерозирующая терапия бесполезна. Предпосылка для эксцизионного лечения варикозной болезни — подтверждение проходимости глубокой венозной системы при флебографии. Подготовка к операции начинается вечером перед операцией; венозные узлы отмечаются фломастером в положении пациента стоя. Пальпируются фасциальные промежутки, и несостоятельные перфораторы в их пределах отмечаются отдельно (кругами или крестами).
3. Расположение пациента и разрез кожи. Нога пациента на стороне операции укладывается с небольшой наружной ротацией на подушке. Лонная область и нижняя конечность обкладываются стерильным бельем. Хирургическое поле распространяется от передневерхней ости подвздошной кости до лодыжки. Разрез кожи проводится по медиальной поверхности бедра, поперечно или косо, над легко пальпируемой пульсацией бедренной артерии, что соответствует местоположению овальной ямки.
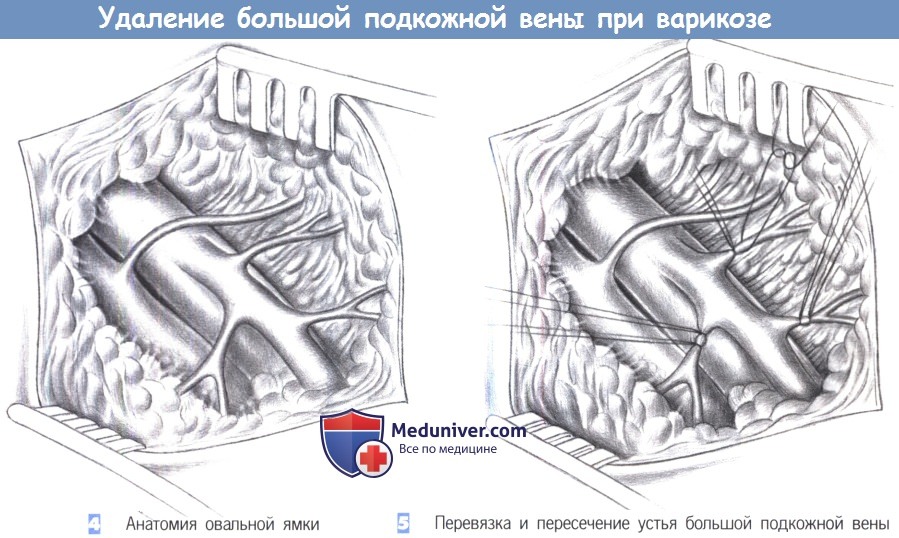
4. Анатомия овальной ямки. После углубления разреза через подкожную ткань и введения ранорасширителя с кремальерой обнаруживается овальная ямка. Бедренная вена идет по ее медиальной стороне вместе с большой подкожной веной, которая ответвляется медиально. Артерия расположена латерально. Артериальные ветви часто пересекают вены, уходя на медиальную поверхность бедра. Уверенность в том, что сосуд является большой подкожной веной, подтверждается идентификацией бедренной вены. Эта идентификация — необходимая профилактика случайного иссечения бедренной вены.
5. Перевязка и пересечение устья большой подкожной вены. Иссечение большой подкожной вены начинается с перевязки и пересечения, которое включает пересечение большой подкожной вены у места ее слияния с бедренной веной, а также пересечение всех ее притоков. Каждый приток дважды перевязывается и пересекается. Перевязка и пересечение около устья могут быть показаны как единственная мера при недостаточности сафенофеморального клапана в отсутствие обширного столового варикоза. Конечно, эти случаи также включают пересечение большой подкожной вены у сафенофеморального соединения.
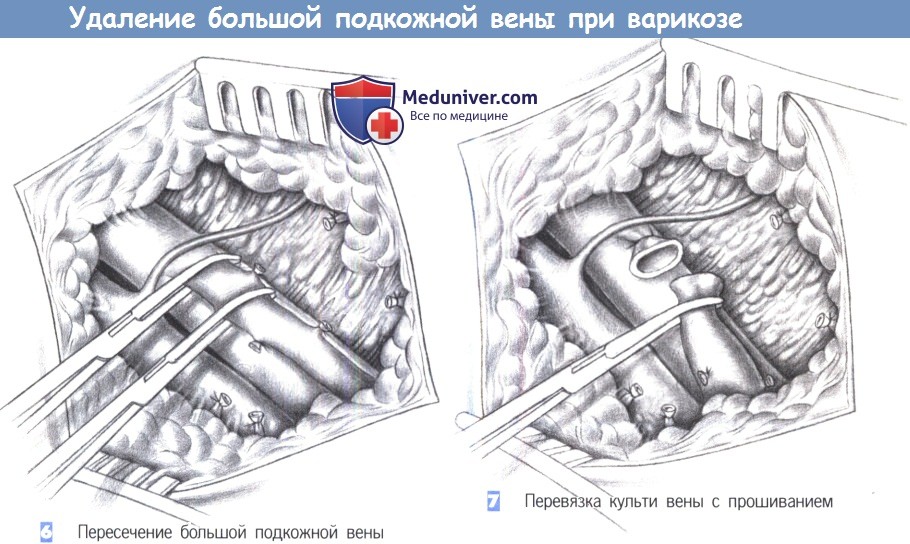
6. Пересечение большой подкожной вены. После четкой идентификации и пересечения всех притоков большая подкожная вена пересекается между зажимами Оверхольта у сафенофеморального соединения и подготавливается к экстирпации.
7. Перевязка с прошиванием культи вены. Культя большой подкожной вены перевязывается с прошиванием у бедренной вены (2-0 PGA) без сужения последней. Для выхода зонда Бэбкока, который вводится дистально, дистальная часть сосуда перекрывается зажимом.
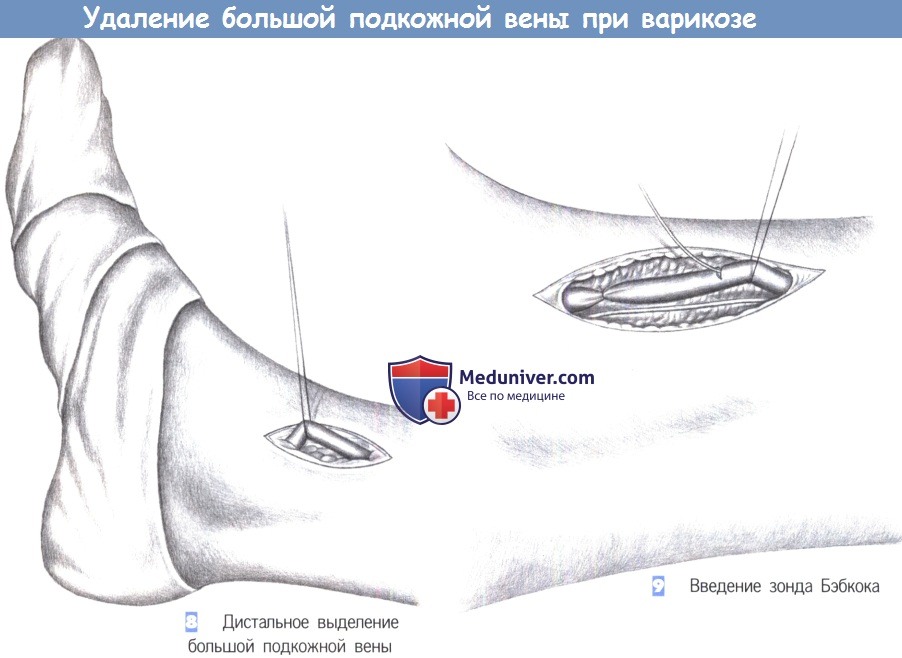
8. Дистальное выделение большой подкожной вены. Следующий шаг — изоляция большой подкожной вены у места ее появления в области стопы. Большую подкожную вену легко обнаружить кпереди от медиальной лодыжки. Вена выделяется через продольный разрез кожи, обводится лигатурами и перевязывается с дистальной стороны.
9. Введение зонда Бэбкока. После достаточной мобилизации вены в нее может быть введен зонд Бэбкока в направлении от стопы к бедру. Во время этой манипуляции важно идентифицировать и защитить идущий в непосредственной близости подкожный нерв. Повреждение этого нерва приводит к тяжелым симптомам и потере чувствительности. Учитывая возможность повреждения подкожного нерва, экстирпация вены в направлении кровотока, от стопы к бедру, правомерна только в исключительных случаях.

10. Проксимальная перевязка зонда Бэбкока. Зонд Бэбкока вводится от дистального до проксимального отдела конечности и продвигается до проксимальной части подкожной вены. Часто зонд может быть продвинут вдоль ноги только на короткие сегменты. В этих случаях над головкой зонда выполняется поперечный разрез, головка зонда перевязывается и привязанная к головке зонда вена извлекается с дистальной стороны. В принципе, та же самая процедура применяется в случаях полного проведения зонда Бэбкока по вене до паха. После успешного проведения зонда через вену до паха, вена надежно привязывается к зонду Бэбкока в паховой области.
11. Экстирпация большой подкожной вены в краниокаудальном направлении. Это предпочтительный метод, позволяющий защитить подкожный нерв. Вена постепенно извлекается от проксимального до дистального отдела конечности при сжатии рукой помощника с выполнением релаксирующих разрезов (чтобы перевязать все притоки) при большом сопротивлении продвижению зонда. Ассистент удерживает ногу в поднятом состоянии и выполняет компрессию тампонами.
12. Удаление варикозно измененных венозных ветвей. После того, как большая подкожная вена удалена на всю ее длину или по частям, начинается удаление варикозно измененных венозных ветвей. С этой целью над ранее отмеченной варикозно измененной веной выполняется разрез длиной 1-2 см, чтобы выделить венозные узлы. Они захватываются зажимами, пересекаются и извлекаются из подкожной ткани на максимально возможном расстоянии, путем скручивания на зажимах. Ветви перевязываются лигатурами (2-0 PGA). Кожа над венами мобилизуется в максимально возможной степени. Важно избежать большого кровотечения, так как это может привести к значительным послеоперационным жалобам и обширным гематомам.
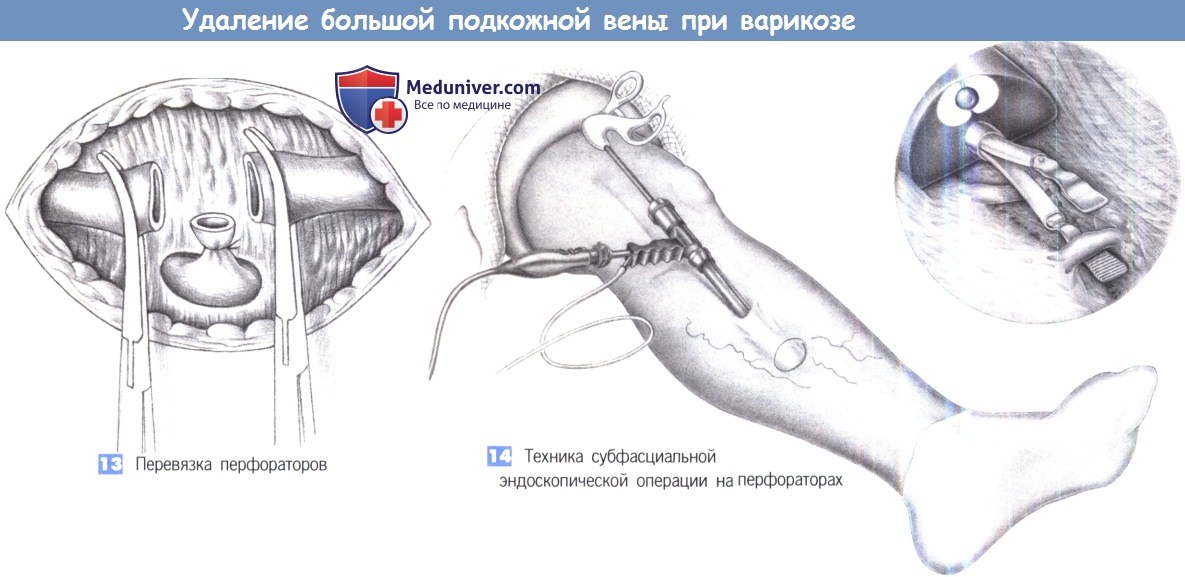
13. Перевязка перфораторов. Если имеются перфорирующие вены, обнаруживаемые по промежуткам в фасции, то они должны быть найдены через отдельные разрезы и пересечены между лигатурами с прошиванием. Соединяющаяся вена, ведущая вниз к глубокой венозной системе, обрабатывается лигатурами с прошиванием (2-0 PGA), чтобы предотвратить послеоперационное кровотечение. Лежащие выше варикозно измененные узлы должны быть удалены с помощью обычной техники и перевязаны лигатурами.
14. Техника субфасциальной эндоскопической операции на перфораторах. После наложения жгута, на два поперечных пальца кзади от переднего края большеберцовой кости, на линии Линтона в середине голени выполняется разрез длиной около 3 см. После идентификации фасции она рассекается на ту же длину. Перед введением операционной трубки и эндоскопической оптики субфасциальное пространство расширяется пальцем. При осторожном продвижении инструмента может быть осмотрено все субфасциальное пространство. Недостаточные перфораторные вены коагулируются или пересекаются ультразвуковым скальпелем.

15. Компрессионное бинтование. Самая важная послеоперационная мера — полное бинтование ноги от стопы до паха с достаточным давлением при использовании эластичного бинта или упругих компрессионных чулок. Чулки или компрессионный бандаж предотвращают послеоперационное кровотечение.
— Также рекомендуем «Этапы и техника формирования артериовенозной фистулы (диализного шунта)»
Оглавление темы «Этапы и техника операций»:
- Этапы и техника тромбэктомии из бедренной вены
- Этапы и техника операции при варикозе на ногах
- Этапы и техника формирования артериовенозной фистулы (диализного шунта)
- Этапы и техника ампутации пальца кисти, стопы
- Этапы и техника ампутации ноги ниже колена
- Этапы и техника ампутации ноги выше колена
- Техника лечения переломов ноги вытяжением
- Этапы и техника забора подвздошной кости для пересадки
- Этапы и техника операции при гнойном артрите коленного сустава
- Этапы и техника фасциотомии на голени
Источник

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии профессора Капранова проводится управляемая эмболизация при варикозном расширении вен. Для вмешательства применяются специальные отделяемые спирали. Благодаря им расширение вен пищевода устраняется в кратчайшие сроки. Вы сможете самостоятельно выбрать клинику для проведения операции.
Варикозное расширение вен пищевода: особенности патологии
Варикозное расширение вен пищевода является достаточно опасной патологией. Она представляет собой деформацию сосудов. В результате развития заболевания увеличивается просвет вен, выделяются их стенки и образуются узлы. Деформированные сосуды становятся очень извитыми и достаточно рыхлыми. Слизистая оболочка, которая располагается над сосудами, подвергается повреждениям и воспалениям.
Заболевание опасно еще и отсутствием симптомов на раннем этапе развития. На начальных стадиях варикозное расширение вен не проявляет себя никакими признаками. По этой причине человек и не догадывается о том, что в его организме происходят патологические процессы. Между тем варикозное расширение очень опасно!
При развитии варикозного расширения вен пациент жалуется на:
- отрыжку и изжогу,
- время от времени возникающие затруднения при проглатывании пищи (постепенно дискомфорт становится постоянным спутником),
- учащение сердцебиения,
- дискомфорт и тяжесть в области груди.
Нередко варикозному заболеванию пищевода сопутствует эзофагит. Этот процесс является воспалительным.
Опасным осложнением при патологии становится кровотечение. В результате появляется слабость и одышка. Ухудшается общее состояние здоровья. Пациент может страдать от потери веса.
Как диагностируется заболевание?
Варикозное расширение вен пищевода диагностируется путем:
- Изучения анамнеза.
- Медицинского осмотра. Во время него можно отметить такие признаки варикозного заболевания, как отеки, изменения цвета кожи и слизистых оболочек.
- Лабораторного исследования. Для изучения варикозной патологии пациент сдает общий и биохимический анализы крови. Специалисты подсчитывают количество тромбоцитов, исследуют печеночные ферменты, сывороточное железо, белок, липидный спектр.
- Инструментальных исследований. При подозрении на варикозное расширение вен пищевода проводятся УЗИ, эзофагоскопия и рентгенологическая диагностика. Данные исследования направлены на изучение определенной области пищевода. Также изучаются и остальные органы брюшины.
Как проводится лечение варикоза пищевода?
Основной целью терапии при варикозном расширении вен пищевода является профилактика кровотечения. В некоторых случаях специалистам приходится устранять и последствия уже перенесенных кровотечений.
Расширение вен лечится путем назначения:
- Витаминов, антацидов и вяжущих препаратов.
- Кровоостанавливающих средств.
- Препаратов, сужающих сосуды.
В некоторых случаях осуществляется введение специальных коллоидных растворов. Также проводятся переливания плазмы, крови и эритроцитарной массы.
К операциям на пищеводе прибегают тогда, когда медикаментозная терапия не дает желаемого результата.
Все вмешательства делятся на 2 группы:
- Эндоскопические.
- Хирургические.
Эндоскопические вмешательства на пищеводе проводятся путем:
- Электрокоагуляции. При таком вмешательстве поврежденные ткани вен эффективно удаляются под воздействием электротока.
- Легирования вен пищевода. Данная методика сводится к тщательному перевязыванию вен пищевода. Для проведения вмешательства специалисты пользуются небольшими кольцами. На каждую вену накладывается 1, 2 или 3 кольца. Также легирование возможно с применением нейлоновых петель.
- Бандажирования. Данная методика применяется для фиксации расширенных вен. Благодаря этому можно быстро остановить уже начавшееся из-за расширения сосудов кровотечение.
- Введения зонда, сдавливающего вены. Зонды для вены изготавливаются из резины. Они прижимают кровоточащий сосуд.
- Нанесения на пораженные участки вен специальной клеевой пленки или такого вещества, как тромбин.
Хирургические операции по предупреждению кровотечений в результате расширений вен пищевода проводятся путем:
- Склерозирования. В расширенные вены вводится особый раствор. Раствор поставляется путем инъекций. Вкалываются они в просвет вен пищевода. Методика является достаточно эффективной. Существует один ее существенный недостаток. Процедура должна проводиться постоянно и регулярно. Обычно склеротерапию повторяют каждые 5 дней. Затем процедура проводится 1 раз в месяц. В дальнейшем склерозирование осуществляется раз в 3 месяца. В год нужно провести не менее 4-5 процедур. Только в этом случае можно добиться достаточной эффективности методики.
- Портосистемного стент-шунтирования. Данная методика устранения варикозных патологий заключается во введении в среднюю часть печени специального стента. Он соединяет функционал печеночной и портальной вен.
- Наложения аностомоза. Объектами вмешательства являются вена селезенки и левая почка.
- Обшивания сосудов.
- Устранения вен пищевода, не подлежащих восстановлению.
Все операции на венах пищевода являются достаточно опасными. Кроме того, варикозные патологии с их помощью невозможно устранить полностью. Нередко возникают рецидивы, а операции провоцируют риски ряда осложнений.
Именно поэтому с варикозными патологиями сегодня борются с применением еще одного метода. Он является инновационным и позволяет забыть о проблеме!
Эмболизация при расширенных венах не напрасно пользуется популярностью!
Основные особенности вмешательства!
К достоинствам эмболизации вены относят:
- Высокую скорость проведения вмешательства. Операция занимает 30-60 минут. Сложные процедуры могут длиться больше.
- Отсутствие выраженного дискомфорта. Боль и любые неприятные ощущения при эмболизации вены снимаются специальными современными препаратами.
- Быстроту восстановления после вмешательства. Пациенту придется остаться в клинике всего на 1-2 дня. Обратите внимание! В некоторых случаях срок госпитализации после эмболизации вены увеличивается. В любом случае уже в ближайшее время пациент может вернуться к привычной жизни.
Какие рекомендации дают пациентам врачи?
- Усиление питьевого режима. В первые 7 дней после операции нужно выпивать большое количество чистой воды.
- Исключение водных процедур на 3-5 дней. После этого можно принимать как душ, так и ванну.
- Физический покой. Обычно его назначают на 2-3 недели. Пациентам запрещено поднимать тяжелые вещи и заниматься спортом. Постельный режим на этот срок не назначается. Неспешные прогулки даже полезны.
Какой образ жизни вести после эмболизации сосудов пищевода?
Пациентам следует:
- Придерживаться специально назначенной диеты, включающей большое количество продуктов, способствующих снижению общего уровня холестерина.
- Избегать серьезных нагрузок.
- Принимать различные препараты. Их назначит лечащий врач.
- Принимать пищу достаточно часто, но как можно более маленькими порциями. Дневную норму лучше всего разделить на 5-6 приемов. Употребление еды нежелательно за 2-3 часа до сна.
- Отдавать предпочтение вареным блюдам. Также пищу можно готовить на пару. Так она сохраняет массу полезных веществ, легко усваивается и не становится источником дополнительного вредного холестерина.
Запрещено принимать слишком горячую и холодную пищу. Это может привести к повреждению пищевода и его вен.
Основные достоинства метода эмболизации вен, применяемого в центре профессора Капранова
Эндоваскулярная эмболизация в нашем центре представляет собой малотравматичную процедуру. Она кардинально отличается от стандартных хирургических вмешательств отсутствием больших разрезов на вене и тканях. Кроме того, при эмболизации не требуется вводить пациента в общий наркоз. Это снижает многочисленные риски, делает вмешательство возможным при наличии общих противопоказаний к стандартной операции.
К достоинствам проведения вмешательства в центре профессора Капранова также относят:
- Опыт профессионалов. Все врачи провели массу вмешательств по восстановлению функциональности пищевода. Они готовы помочь и вам.
- Комфортные условия пребывания в любой клинике. Эмболизация сосудов пищевода не станет причиной боли и выраженного дискомфорта.
- Снижение вероятности рецидивов. Методика, применяемая для закупоривания сосуда, позволяет быстро и надежно прекратить кровоток вены (сосуда) пищевода.
- Отсутствие дискомфорта при восстановлении функциональности пищевода. Во время эмболизации вены пациент не испытывает боли. Все неприятные ощущения устраняются с помощью специальных препаратов.
- Короткий восстановительный период после вмешательства по поводу варикозного расширения вен пищевода. При небольших вмешательствах на сосудах пациента могут выписать уже в день процедуры. При этом специального ухода, сложного лечения, регулярных перевязок не потребуется.
- Минимальное количество противопоказаний и осложнений. Успешность операции по эмболизации сосудов пищевода во многом зависит от профессионализма врача. Именно поэтому важно грамотно подойти к выбору хирурга.
- Возможности для сохранения органа. Эмболизация пищевода, например, позволяет избежать ряда серьезных проблем.
От чего зависит стоимость эмболизации вен пищевода?
Окончательная стоимость эмболизации сосудов пищевода во многом определяется такими факторами, как:
- Комфортность госпитализации и ее скорость.
- Удобство обследования перед вмешательством.
- Скорость диагностики и определения точного диагноза.
Таким образом, стоимость процедуры зависит от ряда факторов, не имеющих прямого отношения к качеству предоставления медицинских услуг. Благодаря этому даже при относительно небольших затратах вы можете рассчитывать на получение квалифицированной профессиональной поддержки.
Ориентировочные расценки представлены на сайте нашего центра.
Возникли вопросы?
Звоните в клиники, в которых лечение пищевода проводится профессором Капрановым, задавайте свои вопросы.
Также вы можете связаться с профессионалом, воспользовавшись его личными телефонами:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
С профессором Капрановым можно обсудить все особенности лечения пищевода. Вы сможете оговорить все тонкости вмешательства и запланировать первый прием и обследование. Операция может быть проведена уже в ближайшее время.
Список использованной литературы:
- Ангиография и чрескатетерные эндоваскулярные вмешательства при кровотечениях из варикозно расширенных вен пищевода. Всесоюзная конференция «Лучевая диагностика и рентгенодиапевтика заболеваний печени и почек», Ленинград, 1984, стр. 22-24 (соавт. В.И.Прокубовский, М.Н.Овчининский, С.А.Капранов).
- Возможности и перспективы развития рентгено-эндоваскулярных вмешательств при кровотечениях из варикозно расширенных вен пищевода. VII Всесоюзный симпозиум «Рентгеноэндоваскулярная хирургия», 1985, стр. 133-134 (соавт. М.Н.Овчининский, В.А.Черкасов, С.А.Капранов, С.Б.Бахвалов).
- Методика и тактика эндоваскулярного гемостаза при профузных кровотечениях из варикозно расширенных вен пищевода. Республиканская конференция хирургов «Хирургическое лечение портальной гипертензии, заболеваний и травм печени», Харьков, 1986, стр. 60-62 (соавт. В.И.Прокубовский, М.Н.Овчининский, В.А.Черкасов, С.А.Капранов).
- Пути повышения эффективности эндоваскулярных вмешательств при кровотечениях из варикозно расширенных вен пищевода. Республиканская научно-практическая конференция «Рентгено-контрастные методы исследования и эндоваскулярная хирургия», Алма-Ата, 1986, стр. 167-169 (соавт. В.А.Черкасов, М.Н.Овчининский, С.А.Капранов).
- Способ комплексной эмболизации варикозно расширенных вен пищевода и желудка. Рационализаторское предложение отраслевого значения 0-2976 от 2.10.1987 (соавт. М.Н.Овчининский, С.А.Капранов, А.С.Беленький).
Источник


