Турецкая ветрянка и русская есть ли разница

Так называемая «турецкая ветрянка», вызываемая вирусом Коксаки, является инфекционным заболеванием. Возбудитель ее относится к семейству энтеровирусов, размножающихся и обитающих в желудочно-кишечном тракте человека. Эти вирусы попадают в окружающую среду с экскрементами, поэтому большинство случаев инфицирования наблюдается летом и осенью. Ведь именно в этот период происходит частое загрязнение воды и почв испражнениями.
Заболевание у ребенка
К такому заболеванию, как «турецкая ветрянка», восприимчивы в основном дети 3-10 лет. Заражение в большинстве случаев происходит в возрасте 4-6 лет. Вирус Коксаки встречается чаще всего в странах с умеренным климатом.
Младенцы до полугода практически невосприимчивы к этой инфекции, так как в их крови присутствуют антитела матери. Они передаются ребенку через плаценту в процессе внутриутробного развития. Продолжительность их активности в среднем составляетя 6 месяцев, что объясняет стойкий иммунитет малыша ко многим заболеваниям в течение этого периода.
Антитела еще частично передаются ребенку во время грудного кормления. После перенесенной «турецкой ветрянки» малыш не приобретает достаточного иммунитета. Следовательно, при последующем проникновении вируса в организм он может повторно заразиться, однако сама болезнь будет протекать в более легкой форме.
Как протекает недуг у взрослых?
«Турецкая ветрянка», как уже упоминалось ранее, встречается в большинстве случаев у маленьких пациентов из-за отсутствия у них антител к патологии, но заразиться этим недугом может даже взрослый. Для пациентов преклонного возраста такая инфекция представляет огромную опасность. У пожилых людей вирус Коксаки способен спровоцировать возникновение таких осложнений, как:
- миокардит;
- паралич;
- энцефалит;
- сахарный диабет и перикардит.
Специалисты насчитали около 29 серотипов, относящихся к энтеровирусам Коксаки. Эту инфекцию принято делить на группы А и В. Первая разновидность вируса является менее опасной. При заражении у больного возникают красные бляшки на коже вокруг рта, нижних и верхних конечностей. Быстро избавиться от ран в этом случае помогает местная терапия.
Второй тип вирусов способен вызвать у пациента кишечную инфекцию, лихорадку, диарею. Помимо этого, он может поразить сердечную мышцу и дыхательные пути. Протекает заболевание в большинстве случаев бессимптомно.
Пути заражения вирусом
«Турецкая ветрянка» (Коксаки) передается во время контакта с больным. Маленький пациент заражается инфекцией при общении с другим ребенком практически всегда. Проникнуть в организм вирус может следующими способами:
- воздушно-капельным путем (от инфицированного ребенка);
- алиментарным путем (через грязные предметы домашнего обихода и руки).
Для предотвращения заражения необходимо избегать массовых скоплений людей, соблюдать гигиену и полностью исключить общение с больными детьми. Если заметили, что ребенок поднял во время прогулки грязный предмет, следует хорошо продезинфицировать и вымыть ему руки, чтобы снизить риск проникновения опасного возбудителя в организм.
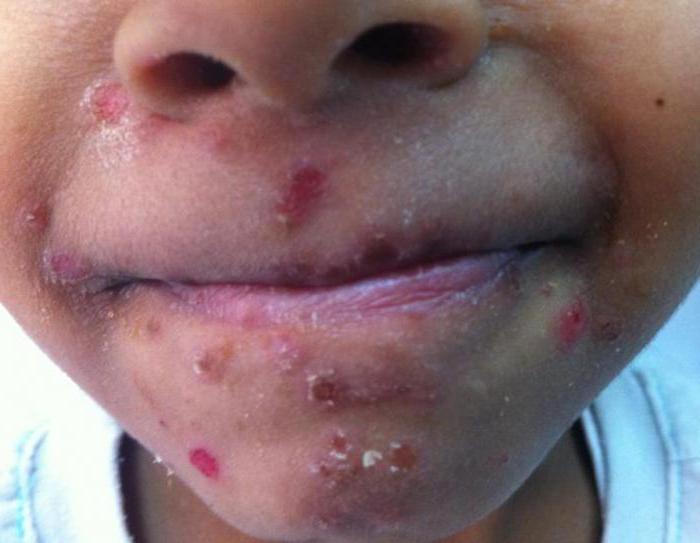
При инфицировании этим вирусом у пациента изначально поднимается высокая температура, пропадает аппетит, возникает чувство усталости, появляются болевые ощущения в горле и кашель. Длительность данного инкубационного периода — 1-2 дня. Болезненные места в ротовой полости развиваются спустя несколько дней после начала лихорадки и перерастают в небольшие папулы. Эти высыпания во время заболевания могут лопаться.
Симптомы у детей
К основным признакам болезни у маленьких пациентов можно отнести:
- повышение температуры до 39 градусов;
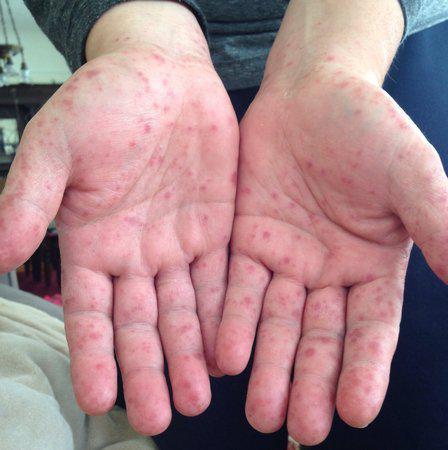
- образование маленьких болезненных высыпаний в полости рта, на ногах, лице и руках крохи;
- болевые ощущения в горле;
- рвоту и диарею.
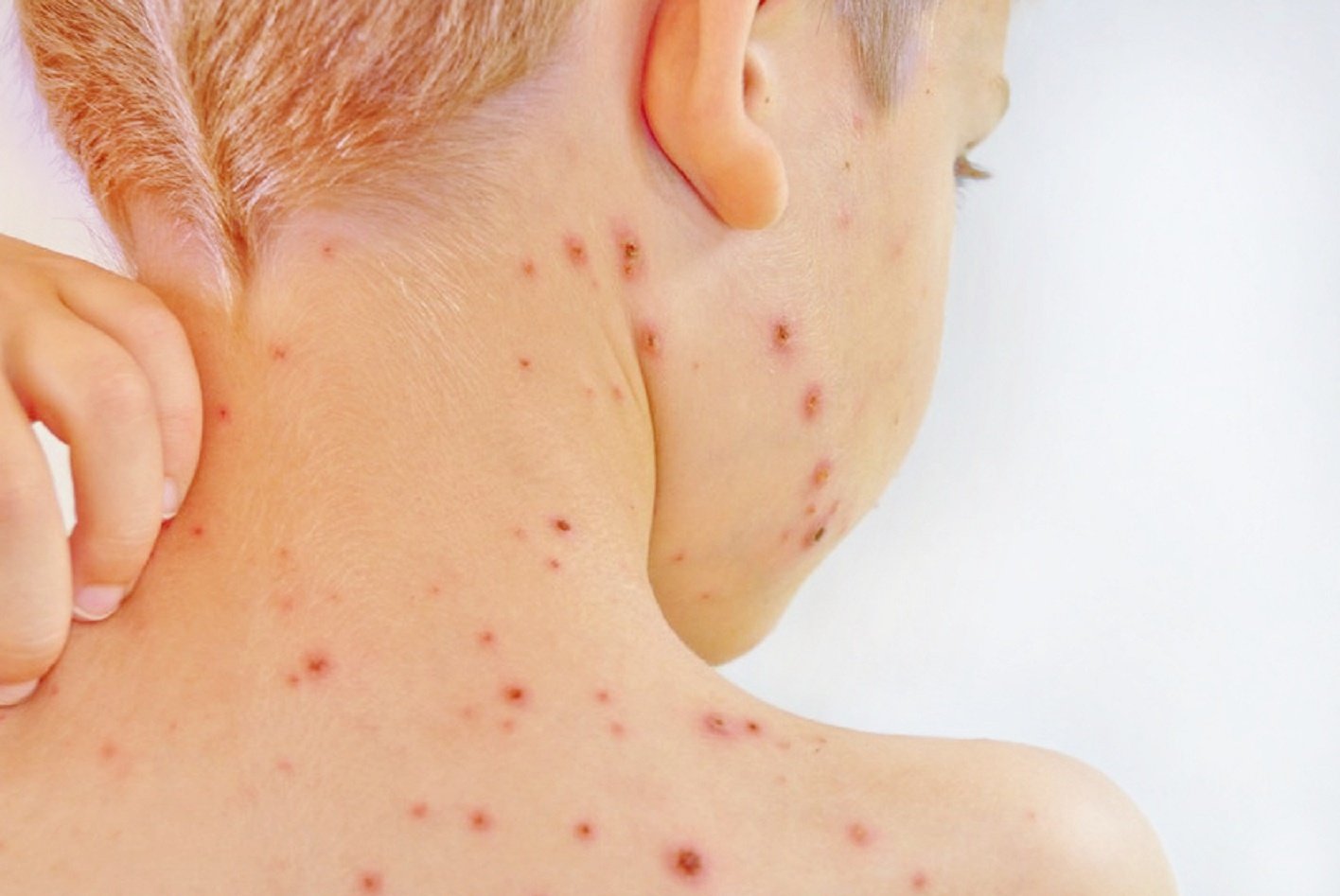
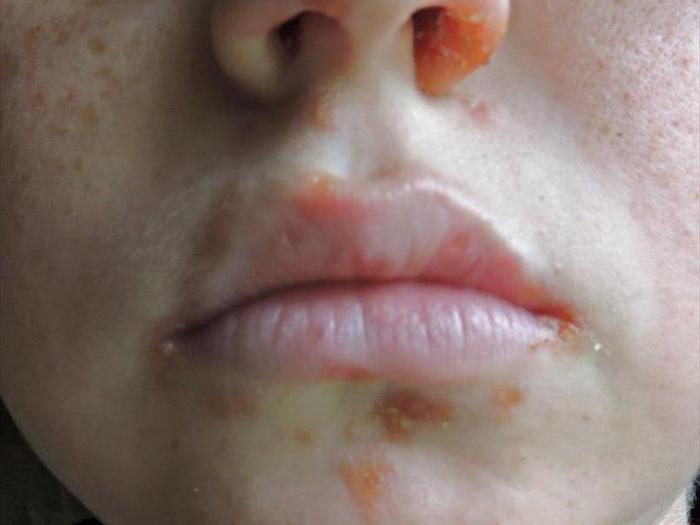
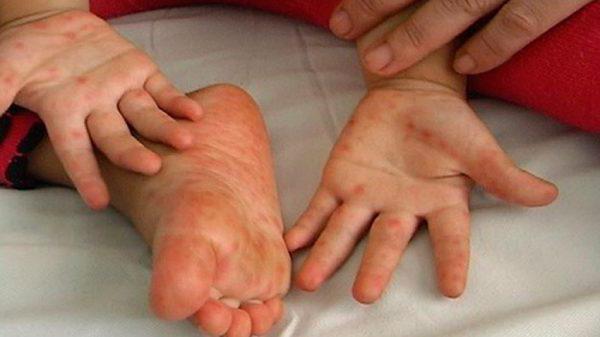
Турецкую ветрянку еще нередко называют заболеванием «руки-ноги-рот». Именно на этих частях тела возникают болезненные язвочки. На ранней стадии болезни образуются бледно-розовые пятнышки, перерастающие потом в везикулы (пузырьки). После их появления ребенка беспокоит сильный зуд, сыпь по виду напоминает ветрянку. Высыпания лопаются и превращаются в болезненные язвочки. Состояние больного малыша улучшается при благоприятном течении заболевания примерно через неделю.
В некоторых случаях у малышей спустя 2-3 недели после выздоровления наблюдается отслоение и сильная ломкость ногтевой пластины. Специалисты объяснить подобное явления пока не могут, однако по статистике страдают от этого в основном переболевшие детей.
Длится «турецкая ветрянка» 2-5 дней, во время болезни ухудшается аппетит и появляется общая слабость. Энтеровирусной лихорадкой многие люди заражаются в процессе отдыха на море. Специального лечения такая патология не требует.
«Турецкая ветрянка», симптомы которой у разных малышей могут проявляться по-разному (все зависит от типа вируса), еще может сопровождаться сильными головными болями.
Другие признаки заражения вирусом Коксаки
У взрослых «турецкая ветрянка» встречается намного реже, чем у детей. Симптомы заболевания у них следующие:
- Жар, высокая температура и озноб.
- Воспаление слизистой глаз и конъюнктивит.
- Боли в мышцах, особенно в верхней части туловища.
- Рвота и жидкий стул.
- Высыпания на ногах и руках либо покраснение кожных покровов.
В некоторых случаях «турецкая ветрянка», фото которой представлено в статье, приводит к развитию миалгии либо болезни Борнхольма. При заболевании беспокоят приступы боли в мышцах с интервалом в 1-2 часа. Чаще всего они возникают в верхней части тела: межреберных мышцах, шее и грудной клетке. Подобные приступы могут повторяться в течение нескольких дней, после этого болезнь отступает. При нетипичной форме вируса Коксаки может развиться перикардит, миокардит, мезаденит, энцефалит, а также воспаление придатков и яичников.
Вирус Коксаки: стадии болезни
«Турецкая ветрянка», инкубационный период которой составляет 4-6 дней, особенно опасна летом и осенью. Ведь вирус, вызывающий заболевание, комфортно чувствует себя во влажной среде. Его частицы накапливаются в тонком кишечнике или на слизистых носоглотки.
На первом этапе избавиться от «турецкой ветрянки» намного легче. Инфицированному ребенку назначают прием противовирусных лекарственных средств.
На второй стадии происходит проникновение инфекционного агента в кровь, он по кровяному руслу стремительно распространяется по человеческому организму. Одна часть вирусов остается в кишечнике и желудке, другая оседает в мышцах и лимфе.
На третьем этапе болезнетворные микроорганизмы, проникнув в тот или иной орган, повреждают его клетки, вызывая в нем воспалительный процесс. Во время последней стадии активируется иммунитет, Т-лимфоциты начинают убивать непрошеных гостей.
«Турецкая ветрянка» и «русская» — есть ли разница?
Вирус Коксаки, как известно, относится к семейству энтеровирусов, а ветряная оспа — к герпесвирусам. Следует помнить, что при синдроме «рука-нога-рот» сыпи на волосистой части головы не возникает, это отличает болезнь от обычной ветрянки.
Чтобы убедиться в правильности диагноза, лучше сдать необходимые анализы. У больного для подтверждения врач берет мазок из носоглотки и проводит анализ кала. Полученные образцы обследуются потом ПЦР-способом для выявления генотипа вируса. Какие еще необходимо сдать анализы, подскажет доктор на основании имеющихся симптомов болезни и общего состояния.
Турецкая ветрянка: лечение
Первым делом при заражении этим недугом следует принять общие меры, включающие в себя прием витаминных комплексов, соблюдение постельного режима и употребление достаточного количества жидкости.
Если ребенка беспокоит зуд во время болезни, то назначают «Виатон бэби» или «Фенистил». Для снятия боли в горле и устранения высыпаний во рту применяют различные антисептики. Чтобы избавиться быстрее от неприятных симптомов, можно полоскать ротовую полость фурацилином.
Пузырьки на кожных покровах рекомендуется обрабатывать обычной зеленкой, чтобы избежать развития бактериальных инфекций. Избавиться от головных болей и снизить высокую температуру поможет «Ибупрофен», детский парацетамол, «Нурофен» либо «Цефекон». Анальгин при таком заболевании не следует давать.
При нарушении стула и рвоте принимают «Регидрон». Когда болезнь протекает в тяжелой форме, могут назначить противовирусные препараты. Еще в некоторых случаях больному выписывают лекарственные средства на основе интерферона, иначе говоря, иммуномодуляторы. Чтобы ускорить обменные процессы, употребляют ноотропные препараты, а также витамины В1 и В2.
Антибиотики при турецкой ветрянке не применяются, поскольку они неэффективны против вирусной инфекции. Маленькому пациенту их выписать могут лишь для того, чтобы избежать бактериальных осложнений. При грамотном лечении у ребенка улучшается самочувствие через 3 дня. Сыпь проходит через 10 дней, а язвочки исчезают спустя неделю.
Как избежать инфицирования?
Чтобы не заразиться вирусом Коксаки, необходимо:
- пить только очищенную воду;
- тщательно мыть руки после посещения туалета или прогулки;
- всегда обрабатывать кипятком овощи и фрукты.

Следует поддерживать чистоту в доме. Не стоит забывать сразу же выбрасывать средства личной гигиены (салфетки, подгузники, прокладки) после их использования.
Источник
JennyLee
Эксперт + Писатель, копирайтер
241
1 подписчик
Спросить
26 апреля 2019
Свое название турецкая ветрянка получила из-за того, чтобы впервые эта болезнь была зарегистрирована в Турции. Она является энтеровирусным заболеванием, вызывающим вирус Коксаки.
Эта болезнь схожа по клиническим проявлениям с ветряной оспой. Однако между ними существует отличие, исходя из которого подбирается лечение и терапевтические методы. Основные различия следующие:
- Турецкая ветрянка чаще регистрируется летом, тогда как оспой в основном болеют зимой или в начале весны;
- «Русская» ветрянка передается воздушно-капельным путем, возбудителями турецкой ветрянки становятся вода и продукты питания;
- Ветряная оспа после окончания лечения оставляет на коже следы. Турецкий вид этой болезни не становится причиной изменений кожного покрытия;
- Сыпь при турецкой ветрянке всегда однообразна и представляет собой либо пятна, либо пузырьки, либо слущивание кожи. Ветряная оспа часто покрывает кожу различными видами высыпаний;
Особенностью турецкой ветрянки при отсроченной патологии является поражение ногтевой пластины. Большинство заболевших отмечают отслаивание и помутнение ногтевой пластины на руках и ногах. Через несколько недель этот синдром полностью исчезает. Такого симптома не наблюдается при заболевании обычной ветрянкой.
Как любая другая инфекционная патология, турецкая ветрянка проходит несколько этапов: инкубационный, продромальный, этап разгара и выздоровление.
В среднем период инкубации длится от 5 до 10 суток максимум. Во время продромального этапа проявляются признаки, которые нельзя отнести к каким-то специфическим заболеваниям. Среди них:
- Плохой аппетит;
- Общая слабость организма;
- Низкий порог утомляемости, постоянная сонливость;
- Ребенок в начале болезни может часто капризничать и плакать;
Турецкая ветрянка отличается быстрым развитием, поэтому уже этот этап может послужить угрозой не только для больного, но и для окружающих, рискующих получить заражение. Эта стадия длится в течение двух суток, после чего наступает разгар заболевания и общее ухудшение.
Во время разгара тело больного покрывает высыпание, проявляются признаки интоксикации. Температура повышается до 39 – 39,5 градусов. Также больной может страдать от тошноты, озноба, светобоязни, рвоты и нарушения стула. Кроме того, интоксикация может вылиться в артралгию, миалгию, лимфоаденопатию с увеличением и болезненностью лимфоузлов. Лечение при помощи жаропонижающих препаратов приносит незначительный результат либо не действует совсем.
Эпидемия турецкой ветрянки часто происходит в детских садиках. Избежать возникновения этой болезни у ребенка можно, соблюдая базовую детскую гигиену. Характерный симптом ветрянки у детей — появление небольшого размера язвочек с жидкостью на слизистой поверхности рта, на конечностях и ягодицах.
Взрослый человек не так часто болеет этой инфекцией, как дети, так как во взрослом возрасте развивается иммунитет к энтеровирусам. Тем не менее, иногда встречаются подобные случаи. Особое внимание к симптомам следует проявлять беременным женщинам, так как заболевание, полученное на третьем семестре беременности, может привести к передаче болезни плоду. Начало болезни у взрослых проходит не так, как у детей. Если для малышей характерны язвочки во рту и на кожном покрове, то у взрослых болезнь протекает в зависимости от типа энтеровируса.
Основным признаком турецкой ветрянки является сыпь, возникающая на кожном покрове больного. Во время патологии она подвергается ряду изменений. При этом сыпь может проявляться на различных частях тела: на ногах, руках, ладонях, туловище, слизистой оболочке.
Первая сыпь представляет собой небольшое пятно, имеющее розовый цвет и нечеткие контуры. Постепенно цвет становится более ярким и насыщенным, на месте пятна появляется папула. При этом больной может ощущать сильный зуд.
Затем папулы формируются в пузырьки, наполненные прозрачной жидкостью. Пораженный участок кожи приобретает красноватый оттенок. По мере увеличения пузырьки лопаются, на их месте кожа становится сухой. Если сыпь локализовалась на ступнях и ладонях, то на пораженных участках начинает облезать кожа. При этом сохраняется сильный зуд.
Если лечение протекает нормально, то к концу второй недели следы от высыпаний становятся почти незаметными. Если зуб полностью пропадает, то это характеризует начало выздоровления. В следующие несколько дней происходит слущивание эпидермиса.
Правильно поставить диагноз можно только при обращении к профессиональному врачу. Диагностика проводится по следующим принципам:
- Выявляются основные жалобы пациента;
- Нужно известить врача о недавних командировках, так как иногда развитие вируса становится последствием посещений теплых стран;
- Врач фиксирует высыпания накожном покрове, покраснение на слизистой оболочке и характерную сыпь;
- Берется забор крови. При заболевании в анализах отмечается высокое количество лимфоцитов и ускоренная скорость оседания эритроцитов, а также общие изменения в химическом составе крови, что указывает на развитие инфекции;
- Если отмечается поражение сердечной мышцы, суставов или внутренних органов, применяется ультразвуковая диагностика и другие инструментальные методы;
Не следует пытаться самостоятельно проводить диагностику, так как это может привести к неправильному лечению и вызвать серьезное осложнение заболевания.
Если ветрянка проходит легко, врач может назначить домашнее лечение. В основном врачами проводится симптоматическая терапия:
- Из-за язв на слизистой оболочке больному больно глотать, поэтому ветрянка может стать причиной обезвоживания. Важно следить за тем, чтобы пациент своевременно употреблял рекомендуемое количество воды;
- При повышенной температуре и плохой переносимости лихорадки больному выписывают жаропонижающее;
- Чтобы предотвратить появление инфекционных высыпаний, уже появившуюся сыпь нужно обрабатывать мирамистином, зеленкой или фукорцином;
- При наличии сыпи в ротовой полости следует полоскать рот раствором фурацилина, а также смазывать сыпь мазью Солкосерил или Холисал;
Если терапевтических мер недостаточно и болезнь входит в тяжелую фазу, больного госпитализируют. В этом случае назначаются противовирусные препараты.
Так как до сих не разработана вакцина против турецкой ветрянки, то медикаментозных профилактических методов не существует. Поэтому для предупреждения этой болезни существуют лишь базовые неспецифические рекомендации:
- Пейте только кипяченую или бутилированную воду;
- Продукты питания следует подвергать термической обработке;
- Используйте специальные септики для рук перед приемом пищи;
- Старайтесь оградить себя от людей, уже подверженных заболеванию;
- При возникновении подозрения на заболевание обратитесь к врачу;
Если лечение было проведено неправильно, имели место попытки самолечения либо вы припозднились с походом к врачу, то болезнь может вызвать следующим осложнения, опасные для здоровья в целом:
- Нарушение движений;
- Изменяется уровень кровяного давления;
- Нарушение работы сердца либо его полная остановка;
- У новорождённый заболевание может вызвать внутреннее кровоизлияние и почечную недостаточность;
- Воспаления внутренних органов;
- Неврологический дефицит, поражение головного мозга;
Не затягивайте с посещением врача. При первых признаках турецкой ветрянки следует немедленно прибегнуть к профессиональной помощи. Только тогда будет своевременно проведена диагностика и применены меры по уничтожению вируса из организма. Попытки самолечения могут привести к результатам, угрожающим жизни, вплоть до нарушений работы сердца и паралича.
Статьи медицинского характера на Сайте предоставляются исключительно в качестве справочных материалов и не считаются достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Войти на сайт
или
Забыли пароль?
Еще не зарегистрированы?
This site is protected by reCAPTCHA and the Google Privacy Policy and Terms of Service apply.
Источник
Заболевания, инициированные вирусом Коксаки, описываются многочисленными клиническими проявлениями и различной тяжестью течения, что затрудняет диагностику. Одним из вариантов протекания инфекционного заболевания у детей является турецкая ветрянка, получившая свое название в результате интенсивного распространения в курортных зонах с жарким климатом, а также по причине сходства с классической ветряной оспой. Заболевание чаще поражает детей и описывается легким течением, однако, при вовлечении в процесс внутренних органов и систем, возможно формирование последствий.
Причины
 фото турецкая ветрянка
фото турецкая ветрянка
Энтеровирусные инфекции распространены повсеместно, и география их широка. Инфекционные заболевания представляют собой группу острых патологий, инициированных кишечными вирусами. Семейство вирусов многочисленно и включает группы:
- возбудители полиомиелита (насчитывают 3 типа);
- вирусы Экхо (ECHO) – включают 32 серотипа;
- вирусы Коксаки, имеющие разновидности в виде групп А и В;
- неклассифицируемые энтеровирусы.
Возбудителем турецкой ветрянки является вирус Коксаки из семейства энтеровирусов.
Данная разновидность вирусов включат две группы: А и В. К группе А по различию в антигенной структуре относят 24 типа, к группе В – 6. Особенностью всех представителей кишечных патогенов является многочисленность клинических проявлений, что затрудняет диагностику и может привести к неправильному лечению.
Источником инфекции считаются следующие лица:
- носители вируса;
- больные развернутой формой заболевания;
- больные стертыми формами инфекции.
Лидирующий механизм передачи вируса – фекально-оральный.
Выделяют следующие пути реализации этого механизма:
- через загрязненную воду;
- посредством пищевых продуктов, контаминированных вирусом;
- передача через загрязненные предметы быта;
- перенос возбудителя на лапках мух (в кишечнике мух вирус сохраняется).
Воздушно-капельный механизм передачи также сохраняет свою актуальность, так как вирус Коксаки активно размножается в области носоглотки и выделяется в окружающую среду со слюной.
Не исключается передача вируса от больной беременной женщины плоду через плаценту.
Уровни заболеваемости турецкой ветрянкой и другими инфекционными патологиями, инициированными энтеровирусами, наиболее высокие среди детей. Подавляющее большинство детей инфицируются в возрасте до 4-5 лет, в особенности при посещении детских организованных коллективов.
Турецкая ветрянка, как и другие энтеровирусные инфекции, относится к «болезням грязных рук». Вирус Коксаки и иные представители семейства выделяются из кишечника больного человека и носителя. Вирусы распространяются на окружающие предметы и продукты питания посредством грязных рук.
Для энтеровирусных инфекций характерна вспышечная заболеваемость. При наличии больного человека – работника пищевой промышленности или сети, реализующей готовую продукцию – возникают вспышки. Кроме кишечной вспышечной заболеваемости, довольно часто регистрируются и водная. Наиболее опасными разновидностями вирусов являются «дикие штаммы», наиболее тяжело подвергающиеся лечению.
После перенесенной турецкой ветрянки формируется пожизненный иммунитет. Для всех представителей семейства энтеровирусов характерна такая особенность.
Случаи эпидемий, участившихся на курортах Турции, Сочи, Кипра объясняются подходящими климатическими условиями, скученностью людей у побережья и в бассейнах, недостаточным уровнем санитарной культуры. Название заболевания «турецкая ветрянка» произошло именно из-за высокой частоты заболеваний именно в курортных зонах с жарким климатом. По приезде домой возникают местные небольшие эпидемии инфекций.
Патогенез энтеровирусных инфекций
 фото турецкая ветрянка Коксаки
фото турецкая ветрянка Коксаки
Все инфекции, которые инициированы энтеровирусами, имеют очень похожий механизм развития заболеваний. Это обусловлено общими мишенями для возбудителей. После того, как патоген проник в кишечник, начинается его внедрение в клетки эпителия. Но кроме кишечника, вирусы поражают лимфоидную ткань глотки, желудочно-кишечного тракта. Далее, вирусы разносятся по лимфатической системе, что занимает примерно 3 дня.
Важно!
Вирусы Коксаки и Экхо выделяются из кишечника на протяжении месяца и более.
Следующим этапом полсе поражения лимфатической системы является, так называемая малая вирусемия, которая описывается проникновением патогена в кровь. Возбудитель разносится по различным органам, поражая печень, селезенку, костный мозг, где вирусы продолжают размножаться. После репликации патогена в органах наступает «большая вирусемия» — массивный выход в кровь микроорганизмов.
Вирусы Коксаки, которые являются причиной турецкой ветрянки, проявляют сродство к нервной ткани, сердечной мышце, печени, поджелудочной железе, легким.
Заражение также сопровождается воспалительными явлениями в глотке, миндалинах, в районе конъюнктивы, носовой полости.
В целом вирусы Коксаки и Экхо вызывают следующие заболевания:
- полирадикулоневрит;
- полиомиелитоподобные болезни;
- менингит;
- энцефалит;
- «летний грипп»;
- назофарингит;
- трехдневная лихорадка;
- кореподобная или краснухоподобная экзантема (бостонская болезнь или синдром «рука-нога-рот»);
- турецкая ветрянка или герпетиформная экзантема;
- стоматит;
- герпангина;
- конъюнктивит;
- диарея;
- гепатит;
- миокардит;
- плевродиния.
Также описываются стертые проявления заболевания. В зависимости от штамма вируса преобладают те или иные симптомы у заболевшего. У разных людей, заразившихся одним и тем же типом вируса Коксаки или Экхо, могут наблюдаться различные клинические проявления. Инфекции, причиной которых стал один из видов энтеровирусов, тяжело поддаются диагностике.
Важно!
Наиболее опасным считается инфицирование и заболевание детей до 2 лет.
Симптомы
 фото турецкая ветрянка Коксаки
фото турецкая ветрянка Коксаки
Длительность инкубации составляет в среднем 3-6 дней, но интервал может сократиться до 2 дней и удлиниться до 10 суток.
Турецкая ветрянка Коксаки начинается с продромального периода, для которого характерно:
- снижение аппетита;
- немотивированная слабость и утомляемость;
- сонливость;
- маленькие дети становятся капризными.
На этом этапе ребенок уже является заразным для окружающих, так как вирус уже активно размножается в тканях носоглотки и кишечника. Плохое самочувствие обусловлено этапом патогенеза «малой вирусемии», когда вирус Коксаки проникает из кишечника в кровь и разносится по органам. Не у всех детей, заболевших турецкой ветрянкой, размножение патогена в органах ведет к их воспалению. При адекватном иммунном ответе микроорганизмы элиминируются, и инфекция протекает в легкой форме.
После 1-3 дневного периода продромы резко наступает ухудшение состояния ребенка. Характерен отказ от еды, постоянный плач, нарушение сна.
Далее, развивается развернутая клиническая картина, но преобладание того или иного симптомокомплекса индивидуально.
Общие симптомы турецкой ветрянки:
- лихорадка – подъем температуры до очень высоких цифр (39-40°С);
- ломота в теле;
- выраженные боли в мышцах;
- резкая головная боль;
- приступы озноба;
- покраснение глаз и светобоязнь;
- тошнота, рвота, диарея;
- увеличение различных групп лимфатических узлов до небольших размеров.
Важно!
Важным симптомом турецкой ветрянки является стойкая лихорадка, которая тяжело купируется классическими медикаментами.
Сыпь при турецкой ветрянке
 фото турецкая ветрянка Коксаки
фото турецкая ветрянка Коксаки
Кожные проявления:
- На фоне лихорадки в первые сутки на коже появляются пятна розового цвета (преимущественно бледные), контур их нечеткий. Постепенно высыпания становятся ярче, они приподнимаются над поверхностью кожи, формируя папулы. Вокруг элементов сыпи не отмечается каких-либо изменений. Постепенно, по мере уплотнения папул, появляется зуд.
- Приблизительно на 2-3 сутки формируются пузырьки диаметром до 3-4 мм. Окружение пузырьков гиперемированное. Зуд становится выраженным. Ребенок становится более беспокойным, сон нарушается.
- На 4 день болезни некоторые пузырьки лопаются, становятся бледнее, кожа в области сыпи и сами элементы становятся сухими. Кожа на ладонях и стопах слущивается и облазить. Зуд присутствует.
- Примерно на 5-7 день турецкой ветрянки все элементы сыпи становятся бледными, бесследно исчезают, зуд уже не беспокоит. Обновление эпидермиса происходит на 7-10 день от момента побледнения сыпи и начала слущивания.
Локализация сыпи:
- ладони;
- подошвы;
- кожа рук и ног;
- слизистая оболочка полости рта;
- туловище;
- поражение ногтей.
Дополнительные синдромы при турецкой ветрянке:
- Герпангина описывается возникновением пузырьков на поверхности миндалин, твердого и мягкого неба, язычка. Элементы окружены красным ободком, после того, как пузырьки вскрылись, формируются небольшие язвочки.
- Бостонская болезнь характеризуется появлением сыпи розового цвета вокруг рта, на руках и ногах, в паху и на ягодицах, а также в единичном количестве на туловище.
- Плевродиния описывается мучительной болью, обостряющейся при кашле, дыхательных движениях, в области груди и живота.
- Поражение сердечной мышцы (миокардит) сопровождается нарушением сердечного ритма, одышкой, болью в груди, признаками недостаточности сердечной функции (цианоз кожных покровов).
- Конъюнктивит при турецкой ветрянке описывается светобоязнью, слезотечением, гнойными выделениями, покраснением слизистой и кожи век.
- Менингит и энцефалит описывается ухудшением состояния ребенка на фоне заболевания. Происходят приступы возбуждения, сменяющиеся сопором, угнетением сознания. Усиливается головная боль, возникает ригидность затылочных мышц, появляется выраженная светобоязнь, боль в глазах. Могут присоединиться судороги, нарушения походки, почерка, речи.
Вовлечение в патологический процесс ногтевой пластины при вирусе Коксаки распространено практически среди всех заболевших.
Поражение ногтей при турецкой ветрянке:
- спустя несколько недель (от 2 до 8) после заболевания отмечается характерное для вируса Коксаки поражение ногтевой пластины.
- в области матрикса ногтя начинается его отслойка. Пластина становится ломкой и тонкой.
- цвет ногтя становится мутным, желтым или серым.
- могут вовлекаться ногти на руках и ногах.
Процесс изменения характеристик ногтевой пластины длится 2-4 недели, после чего ноготь полностью восстанавливается. До сих пор не выяснена природа поражения ногтей при турецкой ветрянке. Кроме того, довольно часто турецкая ветрянка сопровождается диареей.
Отличия турецкой ветрянки от обычной
 Кожные проявления инфекции, вызываемой вирусом Коксаки, имеют выраженное сходство с ветряной оспой, причиной которой являются вирусы герпеса 3 типа. Турецкая инфекция похожая на ветрянку чаще наблюдается при легком течении энтеровирусных заболеваний. При таком сценарии поражение внутренних органов отсутствует, поэтому симптомы Коксаки, касающиеся кожи и слизистых оболочек, напоминают классическую ветрянку.
Кожные проявления инфекции, вызываемой вирусом Коксаки, имеют выраженное сходство с ветряной оспой, причиной которой являются вирусы герпеса 3 типа. Турецкая инфекция похожая на ветрянку чаще наблюдается при легком течении энтеровирусных заболеваний. При таком сценарии поражение внутренних органов отсутствует, поэтому симптомы Коксаки, касающиеся кожи и слизистых оболочек, напоминают классическую ветрянку.
Из-за этого традиционная ветряная оспа, которая регистрируется в странах с умеренным климатом, была названа «русской», а ветрянка, развивающаяся в жарких странах – «турецкой». Научная медицина не подразумевает применение таких терминов, но в народе они укрепились прочно, в особенности на фоне курортных вспышек.
Многих родителей волнует, есть ли разница между турецкой и русской ветрянкой. У данных заболеваний много общих и различных черт. Классическая ветрянка от турецкой отличаются рядом характеристик. Для традиционной герпетической ветряной оспы присущи следующие отличительные признаки:
- Пики заболеваемости приходятся на зимне-весенний период, в то время как турецкая ветрянка регистрируется и в теплое время года.
- Для ветряной оспы не характерна связь с пищевыми продуктами и загрязненной водой, так как вирус герпеса 3 типа передается воздушно-капельным путем.
- Температура тела может повышаться незначительно или легко купируется жаропонижающими средствами.
- Классическая ветрянка чаще всего протекает в детском возрасте легко, а у взрослых тяжелее. Турецкая ветрянка – наоборот.
- Для ветряной оспы характерен полиморфизм сыпи: на одном и том же участке тела видны как пятна, так и папулы с пузырьками и корочками. При турецкой описывается этапность: пятна – папулы – пузырьки – слущивание кожи.
- После ветряночных элементов остается пигментация или рубчик. Вирусы Коксаки не вызывают таких изменений.
- Для герпетического поражения не характерно вовлечение в процесс ногтей.
- Ветряная оспа не сопровождается слущиванием кожи.
- Ветряночные высыпания на слизистой полости рта единичные и всегда сопровождаются сыпью на коже. Турецкая ветрянка часто протекает с герпангиной и незначительными элементами на коже пятнистого характера.
Осложнения
Развитие последствий и осложнений полностью определяется клиническими проявлениями и преобладанием определенной группы симптомов:
- После перенесенного энтеровирусного энцефалита или менингита возможно появление нарушения координации движений, судорожного синдрома, снижение остроты зрения, приступы повышения артериального давления.
- При таком синдроме, как миокардит, может развиться кардиомегалия (увеличение размеров сердца), нарушение ритма, внезапная остановка сердца.
- Новорожденные, перенесшие турецкую ветрянку в тяжелой форме, могут страдать печеночной недостаточностью, возможно развитие кровотечений.
- Сахарный диабет 1 типа.
- Панкреатит.
- Воспаление суставов.
Как правило, развитие последствий происходит на фоне тяжелого течения турецкой ветрянки, когда в клинической картине появляются симптомы поражения внутренних органов.
Лечение
 Лечение турецкой ветрянки легкой степени проходит в домашних условиях. Этиотропной терапии при данном заболевании не существует. Лечение осуществляется симптоматическое:
Лечение турецкой ветрянки легкой степени проходит в домашних условиях. Этиотропной терапии при данном заболевании не существует. Лечение осуществляется симптоматическое:
- соблюдение питьевого режима для снятия интоксикации;
- купирование лихорадки препаратами парацетамола, ибупрофена;
- обработка сыпи осуществляется антисептиками – мирамистином, фукорцином, зеленкой, метиленовым синими;
- для снятия зуда применяют спрей Покс-клин, лосьон Каламин;
- слизистую полости рта обрабатывают отварами трав (ромашки, календулы, шалфея), после чего смазывают Солкосерилом, Холисалом.
Если состояние ребенка ухудшается, необходимо обратиться за медицинской помощью. Следует обратить внимание на такие опасные признаки:
- отсутствие мочеиспускания на протяжении 8 и более часов;
- ребенок не может пить и есть;
- появляется бред, нарушение сознания;
- на коже появляется точечная или звездчатая сыпь в виде кровоподтеков;
- температура держится на очень высоких цифрах более трех дней;
- одышка;
- посинение кожных покровов;
- выраженная слабость в мышцах.
Так как лечить турецкую ветрянку при вовлечении в процесс внутренних органов и нервной системы следует в стационаре, необходимо вовремя обращаться за медицинской помощью, чтобы не упустить время.
В стационаре применяют дезинтоксикационную терапию, гормональное лечение для снятия острых воспалительных симптомов. Из противовирусных средств применяют препараты и индукторы интерферона, стимуляторы иммунного ответа (Ам?