Трахеит стеноз 1 степени

Трахея — это полая трубка, обеспечивающая попадание воздуха в нижележащие отделы дыхательных путей. Стеноз трахеи приводит к затруднению прохождения воздуха в бронхи.
Стеноз трахеи у детей[править | править код]
Стеноз трахеи является одной из причин обструкции дыхательных путей у детей и характеризуется сужением дыхательных путей.
Причины возникновения[править | править код]
Патология может развиваться как при изменениях в самой трахее, так и в близлежащих органах. К наиболее частым причинам стеноза относятся:
- Врождённая патология развития дыхательных путей
- Рубцовый стеноз гортани зачастую является приобретённым и выступает, как следствие длительной интубации, или повреждение слизистых тканей гортани в результате травматической интубации через гортань.
- Компрессия рядом расположенными органами, в частности, увеличенной щитовидной железой.
- Новообразования трахеи, вызывающие сужение просвета дыхательной трубки.
Симптомы и клиническая картина[править | править код]
У детей со стенозом гортани обструкция дыхательных путей может проявляться по-разному.
У новорождённых стеноз может проявляться как стридор и тяжёлое дыхание после экстубации, требующий повторной интубации.
Диагностика[править | править код]
Диагностика степени стеноза выполняется посредством эндотрахеальной трубки различных диаметров .
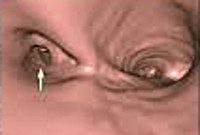
Диагностика включает прямую ларингоскопию и прямую бронхоскопию.
По классификации C. M. Myer и R. T. Cotton различают четыре основных степени стеноза, в зависимости от степени обструкции:
Степень I — обструкция от 0- до 50 %
Степень II — обструкция от 50 % до 71 %
Степень III — обструкция от 71 % до 99 %
Степень IV — обструкция 100 %
Лечение стеноза трахеи[править | править код]
Лечение стеноза трахеи подбирается в зависимости от причины, вызвавшей патологию. Наибольшую проблему вызывает устранение патологии, вызванной злокачественными новообразованиями трахеи и близлежащих органов. Идеально, если врач сможет устранить стеноз трахеи и сохранить при этом целостность трубки.
Существуют эффективные методы восстановления дыхательных путей у детей в зависимости от степени стеноза. Лечение может включать хирургическое вмешательство[2], причем при злокачественных патологиях это возможно, только когда болезнь выявляется на ранней стадии развития. Решением является трахеальная трансплантация путем замещения повреждений тканями аллотрансплантата[3]. При этом размягчение трахеальной стенки является одной из основных проблем трахеальной трансплантации.
При стенозах с выраженным сужением дыхательных путей -III степень по классификации C. M. Myer и R. T. Cotton применяется ларингопластика. Ларингопластика — операция при стенозах гортани с применением имплантата из реберного хряща.
Если стеноз развился из-за врожденной патологии дыхательных путей, то специалисты предлагают провести его хирургическую коррекцию уже в первые месяцы или годы жизни ребёнка, в зависимости от степени сужения и сохранности функции дыхания.
Лечение рубцового стеноза заключается в эндоскопическом восстановлении просвета трахеи. При этом в ходе операции хирург рассекает образовавшиеся рубцовые спайки и вводит специальный расширитель, который восстанавливает проходимость трахеи. Если патология рецидивирует, то может быть применено открытое хирургическое вмешательство с целью протезирования дыхательной трубки.
При стенозах IV степени по классификации C. M. Myer и R. T. Cotton, выполняется резекция гортани.
Детям с лёгкой степенью стеноза (I и II) не требуется хирургическое вмешательство.
См. также[править | править код]
- Обструкция дыхательных путей
Ссылки на ресурсы[править | править код]
- Фотографический атлас операций при стенозах трахеи
Примечания[править | править код]
Источник
Стеноз трахеи и бронхов – это сужение воздухоносных путей в результате морфологических изменений их стенки или внешнего сдавления. Трахео- и бронхостенозы проявляются дыхательными расстройствами: одышкой, кашлем, стридорозным типом дыхания, цианозом, задействованностью вспомогательной мускулатуры в акте дыхания. Диагноз уточняется посредством лучевых (рентгенографии, томографии, бронхографии), эндоскопических (трахеобронхоскопии) и функциональных методик (спирометрии). Лечение функционально значимых стенозов трахеи и бронхов эндоскопическое (бужирование, эндопротезирование, дилатация) или оперативное (резекция измененного участка трахеобронхиального дерева или легкого и др.).
Общие сведения
Стеноз трахеи и бронхов — нарушение трахеобронхиальной проводимости, в основе которого лежат органические или функциональные дефекты воздухоносных путей. Стенозы могут иметь врожденное и приобретенное происхождение. Истинная частота сужений просвета трахеобронхиального дерева органического генеза неизвестна, функциональные же стенозы по различным данным составляют 0,39-21% от общего количества случаев патологии. Стенозы трахеи и крупных бронхов вызывают расстройства акта дыхания, частые инфекционные осложнения и даже могут привести к летальному исходу от асфиксии. В связи с этим в современной пульмонологии не прекращается поиск и совершенствование радикальных методов лечения стенозов, в том числе с использованием методов эндоскопической хирургии.
Стеноз трахеи и бронхов
Причины
Причиной первичных приобретенных стенозов чаще всего служат рубцовые сужения трахеи и бронхов. Рубцовые деформации трахеобронхиальной стенки могут развиваться в результате следующих причин:
- Травмы дыхательных путей. Стенозы могут являться следствием длительной интубации и ИВЛ, трахеостомии, операций на трахее и бронхах, повреждений (ожогов дыхательных путей, травматических разрывов), длительного нахождения инородных тел в бронхах.
- Инфекционное воспаление. В ряде случаев стеноз становится следствием неспецифических воспалительных процессов или туберкулеза.
- Сдавление извне. К компрессионному стенозу может приводить внешнее сдавление воздухопроводящих путей увеличенными лимфоузлами при туберкулезном лимфадените, опухолями средостения, бронхогенной кистой.
- Врожденные аномалии. Первичный врожденный стеноз обусловлен аномалией развития трахеобронхиальной стенки, при которой имеет место гипоплазия мембранозной части трахеи и частичное или полное смыкание хрящевых колец. Большинство случаев вторичного врожденного стеноза связано с двойной дугой аорты, которая сдавливает грудной отдел трахеи, либо эмбриональными кистами и опухолями средостения.
- Болезни соединительной ткани. Функциональный врожденный стеноз обусловлен пролабированием мембранозной части трахеи и главных бронхов вследствие системной дисплазии соединительной ткани. У детей он нередко сочетается с аномалиями прикуса, деформациями позвоночника, плоскостопием, гипермобильностью суставов, «готическим нёбом», миопией и астигматизмом, грыжами живота и другими фенотипическими маркерами слабости соединительной ткани.

КТ органов грудной клетки. Стеноз правого главного бронха за счет мягкотканного образования в его просвете.
Классификация
Кроме врожденного и приобретенного происхождения, стенозы трахеи и бронхов могут иметь органическую, функциональную или смешанную природу. В свою очередь, органические стенозы могут быть первичными (обусловленными морфологическими дефектами трахеобронхиальной стенки) и вторичными, или компрессионными (вызванными сдавлением воздухоносных путей снаружи).
По протяженности суженного участка выделяют ограниченный (до 2 см) и протяженный стеноз (более 2 см); с учетом этиологии – идиопатический, посттрахеостомический, постинтубационный, посттравматический и др. В зависимости от уменьшения диаметра просвета приобретенные органические первичные стенозы трахеи и главных бронхов могут иметь три степени:
- 1 степень — просвет уменьшен на 1/3 диаметра
- 2 степень — просвет уменьшен на 2/3 диаметра
- 3 степень — просвет уменьшен более чем на 2/3 диаметра
По выраженности клинических проявлений различают стеноз в стадии компенсации, субкомпенсации и декомпенсации. Компенсированный стеноз трахеи протекает с минимальными симптомами; при субкомпенсированной форме нарушения дыхания возникают при незначительных физических нагрузках; для декомпенсированного стеноза характерны резкие дыхательные расстройства в покое.
Функциональный (экспираторный) стеноз трахеи и главных бронхов (трахеобронхиальная дискинезия, экспираторный коллапс трахеи и крупных бронхов) возникает как следствие врожденного или возникшего после рождения истончения мембранозной части крупных воздухоносных путей. Врожденные стенозы трахеи встречаются крайне редко.
Симптомы стеноза
Тяжесть проявлений обусловлена рядом факторов: степенью стеноза, его этиологией, степенью компенсации. Обычно яркая клиническая симптоматика возникает при сужении диаметра трахеи/бронхов на 50% и более. Во всех случаях стеноз трахеи и бронхов проявляется расстройствами дыхательной функции, гиповентиляцией или эмфиземой легких, развитием воспалительных изменений (трахеита, бронхита) ниже места сужения.
Наиболее типичным признаком стеноза трахеи служит затрудненный шумный выдох — экспираторный стридор. При тяжелых расстройствах дыхания больной занимает вынужденное положение с наклоном головы вперед; в дыхании задействована вспомогательная мускулатура; отмечается одышка, цианоз. Врожденные стенозы трахеи дают о себе знать сразу же после рождения или в первые дни жизни. При кормлении детей со стенозом трахеи отмечается поперхивание, часто возникает беспричинный кашель, приступы цианоза или удушья. В дальнейшем прослеживается отставание в физическом развитии. В тяжелых случаях гибель ребенка может наступить уже на первом году жизни от присоединившейся пневмонии или асфиксии.
Клиника функционального стеноза трахеи характеризуется кашлево-обморочным синдромом. Вначале у пациента возникает сухой лающий кашель, который может провоцироваться изменением позы (наклонами, поворотами, смехом, криком, натуживанием и другими действиями). На высоте кашлевого приступа возникает удушье, головокружение, потеря сознания, апноэ. Продолжительность обморока может колебаться от 0,5 до 5 минут. Восстановление дыхания происходит через стадию стридора. После приступа отмечается отхождение вязкого комка слизистой мокроты, двигательное возбуждение.
Стенозы крупных бронхов сопровождаются кашлем, как правило, мучительным, приступообразным, который часто ошибочно наводит на мысль о бронхиальной астме. Для стенозов данной локализации характерны рецидивирующие бронхиты и пневмонии, обусловленные нарушением дренажной функции бронхиального дерева. В периоды обострения воспалительного процесса отмечается ухудшение самочувствия, повышение температуры, кашель с гнойной мокротой, появление стридорозного дыхания.
Диагностика
Клиника стеноза трахеи и бронхов типична для многих заболеваний трахеобронхиального дерева. Поэтому при проведении диагностики пульмонологи опираются, главным образом, на объективные методы исследования: рентгенологические, эндоскопические, функциональные.
Первым шагом на пути постановки диагноза является рентгенография и томография трахеи и легких. Рентгенологическими признаками уменьшения просвета дыхательных путей служат форма трахеи в виде песочных часов, неподвижность ее мембранозной стенки, расширение просвета ниже места сужения, ателектаз или эмфизема соответствующего отдела легкого Данные о локализации, протяженности и степени стеноза уточняются посредством контрастных исследований — трахеографии и бронхографии. В выявлении сосудистых аномалий, взывающих стеноз трахеи, велика роль аортографии.

КТ органов грудной клетки. Выраженный стеноз проксимальных отделов трахеи вследствие вторичного распространения опухоли гортани
Решающее значение в диагностике стеноза трахеи и бронхов принадлежит эндоскопии дыхательных путей – трахеоскопии, бронхоскопии, в процессе которых есть возможность визуально подтвердить морфологические изменения трахеобронхиальной стенки, уточнить с помощью биопсии этиологию стеноза (рубцовая, опухолевая, туберкулезная). У больных с органическими стенозами трахеи и бронхов исследование ФВД (спирометрия, пневмотахография) имеет второстепенное значение (выявляются обструктивные нарушения), однако эти методы широко используются для подтверждения экспираторного стеноза.
Лечение стеноза трахеи и бронхов
Лечение рубцовых стенозов
При стенозах органического происхождения лечение, как правило, оперативное. Предпочтение отдается эндопросветным манипуляциям, если таковые технически выполнимы. Так, при рубцовых стенозах трахеи могут производиться инъекции преднизолона или триамцинолона в рубцовую ткань или ее лазерная вапоризация. Возможные операции:
- Малоинвазивные методы. При наличии технической возможности в случае непротяженного стеноза выполняется эндоскопическое восстановление просвета с помощью бронхоскопических тубусов, бужирование, баллонная дилатация, эндопротезирование стенозированного участка стентом.
- Резекционные вмешательства. В случае неэффективности или невозможности проведения эндоскопического лечения проводится циркулярная резекция участка стеноза с последующим наложением анастомоза «конец в конец». Если по данным обследования выявляются бронхоэктазы, фиброателектаз или другие необратимые изменения бронхов, производится резекция легкого или пневмонэктомия.
- Удаление опухолей. Лечение компрессионного стеноза трахеи заключается в удалении кист, опухолей средостения, обусловивших сужение. При обширных субтотальных стенозах трахеи возможна только трансплантация органа.
Лечение функциональных стенозов
При стенозах трахеи функционального характера может применяться консервативно-выжидательная тактика, однако она носит паллиативный, симптоматический характер. Во время обострений назначаются противокашлевые средства (преноксдиазин, кодеин), муколитики (бромгексин, ацетилцистеин), НПВС, антиоксиданты (витамин Е), иммуномодуляторы. Эффективно проведение лечебных бронхоскопий с введением антибиотиков и протеолитических ферментов. Из немедикаментозных средств терапии применяется акупунктура, лазеропунктура, электрофорез, точечный массаж, дыхательные упражнения. Радикальное лечение пролапса мембранозной части трахеи или главного бронха предполагает проведение пластического реконструктивного вмешательства (укрепление мембранозной части ауторебром или фасциальным лоскутом).
Прогноз и профилактика
Результаты оперативного лечения стеноза трахеи и бронхов большей частью удовлетворительные. Летальность минимальна, приступы удушья и кашля исчезают сразу после операции. Консервативно-выжидательная тактика может быть оправдана только при компенсированных формах стеноза или тяжелых сопутствующих заболеваниях. Некорригируемые субкомпенсированные и декомпенсированные стенозы угрожают развитием полной обтурации просвета трахеобронхиального дерева и асфиксии.
Профилактическое направление в данном вопросе предусматривает предупреждение повреждений трахеи и бронхов при проведении внутрипросветных манипуляций, травм воздухоносных путей, своевременное лечение неспецифических и специфических процессов, распознавание и удаление инородных тел и опухолей средостения.
Источник
В статье речь пойдет не только о симптомах, лечении и неотложной помощи при стенозе гортани. Будут затронуты и причины возникновения заболевания, а также возраст ребенка, в котором он чаще всего подвергается заболеванию.
Что это такое
 Стенозирующий ларинготрахеит у детей – это острое состояние, при котором на фоне вирусной инфекции начинается сужение дыхательных просветов, иначе – стеноз.
Стенозирующий ларинготрахеит у детей – это острое состояние, при котором на фоне вирусной инфекции начинается сужение дыхательных просветов, иначе – стеноз.
Это нарушает нормальное дыхание и может привести к серьезным негативным последствиям. Острый ларинготрахеит, сопровождающийся стенозом гортани, получил название стенозный ларинготрахеит.
Заболеванию подвержены дети от 6 месяцев до 5 лет, пик приходится на возраст 2-3 года. Наиболее безопасными считается периоды до 4 месяцев и после 6 лет.
Наиболее склонны к заболеванию дети, которые:
- часто болеют. Особенно в сырое и слякотное межсезонье;
- проживают в экологически неблагоприятных районах.
Главной причиной возникновения стенозирующего ларинготрахеита у детей являются вирусы и бактерии гриппа и парагриппа. Нередко заболевание вызывают бактерии, живущие в горле малыша во время ОРВИ.
Особенностью недуга является то, что приступы чаще всего случаются в вечернее или ночное время суток. Спокойно уснувший ребенок просыпается с лающим кашлем и тяжелым шумным дыханием. В процессе заболевания отекают слизистые гортани, ее просвет сужается и наступает спазм. Наряду с этим в горле скапливается большое количество жидкой мокроты, которую практически невозможно откашлять.
Важно! Приступ стенозного ларинготрахеита может начаться и без симптомов воспалительного процесса в горле и трахеи.
Что такое стеноз гортани
Стеноз гортани – одна из опаснейших форм острого ларинготрахеита. Родителям стоит немедленно вызвать бригаду скорой медицинской помощи, если они заметили у ребенка приступ, сопровождающийся:
- синюшностью кожных покровов;
- тяжелым и свистящим дыханием;
- сильным беспокойством;
- тахикардией.
Возникновение стеноза гортани у детей обусловлено физиологическими особенностями строения глотки: малый диаметр, слабые и податливые хрящики. Поэтому любой неблагоприятный фактор может стать толчком к возникновению стеноза во время очередного вирусного заболевания.
В 90% случаях причиной острого состояния становятся воспалительные или инфекционные процессы, начавшиеся в организме малыша. Остальные причины вторичны. Стеноз может появиться на фоне недолеченной:
- кори,
- ветрянки,
- скарлатины.
Дети, склонные к аллергии, также подвержены возникновению приступов. Безусловно, стеноз может быть вызван и опухолями различной природы, врожденными патологиями. В единичных случаях стенозирующий ларинготрахеит у детей связан с несовершенством и аномалией развития центральной нервной системы.
Симптомы
 Стенозный ларинготрахеит у детей начинается внезапно. Это сильный стресс как для малыша, так и для его родителей. Среди ночи ребенок неожиданно начинает:
Стенозный ларинготрахеит у детей начинается внезапно. Это сильный стресс как для малыша, так и для его родителей. Среди ночи ребенок неожиданно начинает:
- метаться по кровати,
- плакать,
- сильно и навязчиво кашлять.
Клиника проявляется в зависимости от степени тяжести приступа. Осипший голос может смениться на шепот, а затем и полное отсутствие возможности говорить.
По тому, как кашляет ребенок, можно понять степень тяжести недуга. Кашель короткий, отрывистый, на первых порах громкий. Чем сильнее отек гортани, тем тише становится кашель.
При стенозе гортани воздух не может полноценно двигаться по дыхательному пути. Характер дыхания меняется:
- удлиняется вдох;
- возникает длительная пауза между вдохом и выдохом;
- при выдохе слышится «пилящий» звук.
Одним из настораживающих симптомов считается одышка. Ее усиление говорит о нарастании опасности состояния крохи.
В самых тяжелых случаях ко всем симптомам присоединяются:
- очевидная тахикардия;
- чрезмерная потливость;
- бледность и синюшность кожных покровов, в особенности носогубного участка.
Все признаки начавшейся гипоксии (кислородное голодание) становятся очевидны. Приступы стеноза могут быть единичными и многократными. Все зависит от степени мышечного спазма.
Лечение
Первое и главное лечение для детей с приступами стенозирующего ларинготрахеита – срочная госпитализация. Это правило распространяется на стенозы 3 и 4 степени, когда жизнь ребенка подвергается опасности.
В стационарной терапии используется следующее:
- интерфероны и противовирусные препараты;
- медикаменты, направленные на снятие отека.
Это могут быть кортикостероиды(гормональные препараты):
- гидрокартизон,
- дексаметазон,
- преднизолон.
При повторяющихся приступах препараты вводятся на протяжении нескольких дней. Антигистаминные препараты назначаются после короткого курса гормональной терапии;
- препараты, снижающие мышечный тонус. Необходимы спазмолитики типа аминофиллин.
Важно! Антибиотики назначаются только если к основной патологии присоединяется бактериальная составляющая. В остальных случаях приступа стеноза антибактериальная терапия бессильна.
В условиях стационара может проводиться стимуляция кашлевого рефлекса для вывода мокроты из дыхательных путей. С этой же целью назначаются сиропы, помогающие отхождению мокроты. Это не распространяется на детей первого года жизни.
Важно! Бронхолитики могут только усугубить ситуацию.
Неотложная помощь
 Тактика первой помощи детям со стенозом гортани должна быть отработана до автоматизма. Особенно это касается того периода, пока не приехала бригада скорой помощи. Чтобы облегчить состояние малыша, необходимо сделать следующее:
Тактика первой помощи детям со стенозом гортани должна быть отработана до автоматизма. Особенно это касается того периода, пока не приехала бригада скорой помощи. Чтобы облегчить состояние малыша, необходимо сделать следующее:
- обеспечить свежий воздух:
- открыть окно или балкон;
- освободить малыша от стесняющей одежды;
- расстегнуть воротничок пижамы;
- максимально успокоиться родителям и успокоить кроху, взять его на руки, придать вертикальное положение;
- давать ребенку побольше теплого питья (чай, компот, теплая негазированная минеральная вода). Пить надо мелкими глотками, чтобы не спровоцировать рвоту;
- создать эффект парной в ванной комнате. Детям старше 3 лет можно провести тепловую ингаляцию. Эффективность ее не доказана, но состояние ребенка на время улучшится;
Осторожно! Процедура допустима только при отсутствии повышенной температуры.
- ингаляции с Пульмикортом через компрессорный небулайзер.
По приезду скорой медицинской помощи необходимо четко описать ситуацию. Как только врач соберет необходимые данные и оценит состояние ребенка, он приступит к терапевтическим мерам:
- при стенозах 1 и 2 степени тяжести делают инъекции Преднизолона и вводят успокоительные средства (натрий оксибутират с 10% раствором глюкозы);
- при 3 и 4 степени стеноза доза Преднизолона увеличивается, а ребенка госпитализируют.
Если скорая помощь диагностировала стеноз 3 степени с отчетливыми признаками удушья, дополнительно вызывается реанимационная бригада. В таком случае детей госпитализируют в реанимационное отделение, где будет проведена ларингоскопия и интубация трахеи.
Заключение
- Причиной острого состояния в 90% случаях являются воспалительные и инфекционные процессы в организме ребенка.
- Чаще всего приступ случается в вечернее или ночное время суток: лающий кашель и тяжелое шумное дыхание.
- До приезда скорой медицинской помощи ребенку необходимо оказать первую помощь. Это свежий воздух, покой, теплое питье мелкими глотками, эффект парной в ванной комнате и др.
Источник


