Трахеит на рентгене грудной клетки
Ещё заболевания на букву «Т»:
Тахикардия,
Тендинит,
Тендовагинит,
Тиреоидит,
Тирозинемия,
Тиф,
Тифлит,
Токсидермия,
Токсикоз беременных,
Тонзиллит,
Трахеит,
Трихомониаз,
Тромбоз вен,
Тромбофлебит
 Трахея является частью дыхательной системы и выполняет функцию проведения воздуха от гортани к бронхам и легким. Трахеит (воспаление слизистой оболочки трахеи) возникает как самостоятельное заболевание (первичный) либо является продолжением воспалительного процесса, идущего от верхних дыхательных путей (вторичный).
Трахея является частью дыхательной системы и выполняет функцию проведения воздуха от гортани к бронхам и легким. Трахеит (воспаление слизистой оболочки трахеи) возникает как самостоятельное заболевание (первичный) либо является продолжением воспалительного процесса, идущего от верхних дыхательных путей (вторичный).
Чаще всего воспаление трахеи наблюдается при комплексном воспалении дыхательных путей, когда в процесс включается слизистая оболочка носа, глотки, гортани. При обнаружении симптомов трахеита следует обратиться к врачу-терапевту (педиатру) или оториноларингологу.
Виды и классификации
По характеру течения трахеит бывает:
- острый (длится до 3 месяцев) – слизистая оболочка краснеет, отекает, наблюдается скопление слизи, иногда кровоизлияния;
- хронический (более 3 месяцев) – гипертрофическая форма характеризуется значительным отеком, разрастанием слизистой оболочки с обильным выделением слизи, иногда гноя, а при атрофической форме хронического трахеита слизистая оболочка становится тонкой, гладкой, блестящей.
По механизму возникновения выделяют:
- аллергическую форму – при наличии предрасположенности и попадании в дыхательные пути определенных аллергенов возникает ответная реакция иммунитета, слизистая оболочка отекает и воспаляется, возникают симптомы трахеита;
- инфекционную форму – микроорганизмы задерживаются на стенках трахеи, размножаются и вызывают ответную воспалительную реакцию. Большинство случаев болезни возникают по причине воздействия микроорганизмов.
По Международной классификации болезней 10-го пересмотра трахеиты относятся к классу острых респираторных инфекций верхних дыхательных путей. Группа включает острую форму болезни и острый ларинготрахеит (сочетанное воспаление гортани и трахеи).
Причины возникновения трахеита
 В подавляющем большинстве заболевание имеет инфекционную причину. Если трахеит наблюдается совместно с другими воспалительными проявлениями верхних дыхательных путей, то его причиной будет возбудитель, вызвавший основное заболевание.
В подавляющем большинстве заболевание имеет инфекционную причину. Если трахеит наблюдается совместно с другими воспалительными проявлениями верхних дыхательных путей, то его причиной будет возбудитель, вызвавший основное заболевание.
Возбудители инфекционной формы болезни:
- вирусы – наиболее частая причина возникновения болезни, основные возбудители – вирусы гриппа, парагриппа, аденовирусы;
- бактерии – пневмококки, стрептококки, гемофильная палочка, моракселла, стафилококки;
- грибы – поражают людей с иммунодефицитом, возбудители – кандиды, актиномицеты, аспергиллы;
- смешанная флора – присоединение дополнительной инфекции к первоначальному возбудителю в процессе течения болезни.
Реже болезнь вызывается аллергенами (пыльца растений, домашняя пыль, эфирные масла, частички шерсти животных, пищевые продукты, химические агенты). Инородные тела, попавшие в трахею, могут вызвать защитную реакцию слизистой оболочки, также проявляющуюся в воспалении.
Дополнительные факторы, запускающие развитие болезни:
- переохлаждение организма – воздействие низкой температуры вызывает рефлекторный спазм сосудов, в том числе и в слизистой оболочки гортани, в результате чего она теряет защитные свойства и становится уязвимой для патогенных микроорганизмов;
- ослабление иммунной защиты – наличие сопутствующих соматических болезней, недостаток белка и витаминов в рационе, недавно перенесенные инфекционные заболевания, врожденный или приобретенный иммунодефицит, хронический алкоголизм;
- неблагоприятная экологическая обстановка – раздражение слизистой оболочки при вдыхании воздуха, загрязненного пылью, производственными аэрозолями, выхлопными газами, табачным дымом.
Слизистая оболочка дыхательных путей устроена таким образом, что при попадании инфекции включаются неспецифические механизмы защиты. Повышенное образование слизи и активная работа ресничек, расположенных на клетках слизистой оболочки, способствуют выводу чужеродных микроорганизмов наружу. В процесс включается также иммунная система. При наличии большого количества возбудителя и ослаблении защитных свойств организма возникает болезнь.
Симптомы
Сначала человек чувствует общее недомогание, слабость, разбитость, сонливость, апатию, повышение температуры тела – это признаки интоксикации, возникающие в результате жизнедеятельности микроорганизмов.
Симптомы, характерные для воспаления слизистой оболочки гортани:
- кашель – сухой, мучительный кашель с прозрачной мокротой характерен для вирусного трахеита, бактериальная форма сопровождается влажным кашлем с гнойной мокротой зеленого или желтого цвета;
- боль за грудиной, в горле, между лопатками;
- першение, жжение.
Кашель усиливается вечером и в ночное время, может сопровождаться спазмом в горле, напоминать приступ бронхиальной астмы. Если в воспалительный процесс вовлекается гортань, возникает ларинготрахеит: боль в горле усиливается, появляется осиплость голоса, кашель приобретает лающий характер.
Для хронической формы болезни характерны следующие симптомы:
- ночные и утренние приступы кашля;
- боль в грудной клетке;
- мокрота вязкая, в небольшом количестве (при атрофической форме) или обильная слизистая с примесью гноя (гипертрофический).
Обострения возникают при воздействии неблагоприятных факторов. При отсутствии лечения хронический трахеит может дать осложнения на нижележащие отделы – бронхи, легкие.
Диагностика
 При возникновении симптомов поражения трахеи не следует ожидать, что проявления болезни исчезнут самостоятельно. Необходимо записаться на прием к терапевту, оториноларингологу или пульмонологу. На приеме врач сначала проводит опрос пациента, в ходе которого выясняет причины и обстоятельства, спровоцировавшие болезнь. Затем происходит осмотр пациента, выслушивание дыхательных шумов и хрипов с использованием фонендоскопа.
При возникновении симптомов поражения трахеи не следует ожидать, что проявления болезни исчезнут самостоятельно. Необходимо записаться на прием к терапевту, оториноларингологу или пульмонологу. На приеме врач сначала проводит опрос пациента, в ходе которого выясняет причины и обстоятельства, спровоцировавшие болезнь. Затем происходит осмотр пациента, выслушивание дыхательных шумов и хрипов с использованием фонендоскопа.
Если на первом этапе получено недостаточно данных для постановки диагноза, врач назначает дополнительные инструментальные и лабораторные исследования:
- общий анализ крови – показывает состояние организма, характер воспалительного процесса (инфекционный, аллергический);
- рентген грудной клетки – позволяет визуально оценить состояние дыхательной системы, определить степень распространения воспалительного процесса;
- ларинготрахеоскопия, трахеобронхоскопия – осмотр гортани, трахеи, бронхов с помощью эндоскопа. Исследование позволяет оценить состояние слизистой оболочки, точно определить форму воспаления, взять материал для биопсии при необходимости;
- бактериологическое исследование мокроты, мазков для определения вида возбудителя и устойчивости к лекарственным средствам;
- аллергологические пробы на определение аллергенов, вызывающих данное заболевание.
Симптомы могут свидетельствовать о развитии других заболеваний, поэтому важно провести дифференциальную диагностику и исключить такие болезни, как коклюш, хронический бронхит, пневмония, муковисцидоз, бронхиальная астма, рак легкого, туберкулез. При подозрении на то или иное заболевание врач назначит необходимые исследования и направит к инфекционисту, фтизиатру или пульмонологу.
Лечение
 Терапия направлена на устранение причины болезни (микроорганизмы или аллергическая реакция) и симптомов воспаления и интоксикации. В неосложненных случаях лечение можно проводить в амбулаторных условиях. Допустимо применять немедикаментозные средства как дополнение к основной терапии.
Терапия направлена на устранение причины болезни (микроорганизмы или аллергическая реакция) и симптомов воспаления и интоксикации. В неосложненных случаях лечение можно проводить в амбулаторных условиях. Допустимо применять немедикаментозные средства как дополнение к основной терапии.
Препараты, направленные на устранение причины воспалительного процесса в слизистой гортани:
- антибиотики – выбор препарата зависит от вида возбудителя и чувствительности микроорганизмов;
- противовирусные препараты – их действие может быть направлено на возбудителя или на повышение противовирусной активности иммунной системы;
- противоаллергические препараты в сочетании с полным исключением контакта с веществом, вызывающим аллергический трахеит.
Лекарственные средства принимают внутрь или вдыхают во время ингаляции. Вдыхание пара, содержащего активные вещества, создает условия для быстрого проникновения лекарства в очаг поражения и делает лечение наиболее эффективным.
Симптоматическая терапия включает:
- противокашлевые препараты применяются только при наличии мучительных приступов кашля;
- отхаркивающие, муколитические средства применяют при вязкой мокроте;
- жаропонижающие препараты (при температуре тела выше 38°С);
- витамины, иммуностимулирующие средства.
Во время болезни рекомендуется исключить контакт с факторами, раздражающими слизистую оболочку (табачный дым, пыль, загазованность), а также избегать переохлаждений.
Диета
 При трахеите применяется стандартная диета с физиологическим содержанием основных питательных веществ, обогащенная витаминами, минералами и пищевыми волокнами. Следует ограничить соленые, острые, копченые, жареные блюда, слишком горячую или холодную пищу, сладости. Способ приготовления – на пару, варка, запекание. Количество приемов пищи – 4-5.
При трахеите применяется стандартная диета с физиологическим содержанием основных питательных веществ, обогащенная витаминами, минералами и пищевыми волокнами. Следует ограничить соленые, острые, копченые, жареные блюда, слишком горячую или холодную пищу, сладости. Способ приготовления – на пару, варка, запекание. Количество приемов пищи – 4-5.
Какие продукты следует включить в рацион:
- молочные и кисломолочные продукты, сыр;
- пищевые волокна (овощи, фрукты, цельнозерновой хлеб);
- овощные бульоны.
Во время болезни рекомендуется выпивать 1,5-2 литра жидкости комнатной температуры – вода, морс, компот, молоко с медом.
Чем опасен трахеит
Несвоевременное лечение болезни приводит к развитию осложнений или переходу болезни в хроническую форму. Хронический трахеит часто сочетается с хроническим бронхитом.
Какие осложнения сопровождают трахеит:
- бронхит и пневмония (воспаление легких);
- риск развития новообразований трахеи при длительном хроническом течении заболевания;
- нарушения процесса дыхания, удушье;
- бронхиальная астма при аллергическом трахеите.
Если в процессе лечения состояние пациента ухудшается, появляется сильный удушливый кашель, боль в груди, хрипы при дыхании, повышается температура тела, следует обратиться к врачу для дополнительного обследования.
Кто находится в группе риска
 Трахеит – распространенное заболевание, однако при определенных условиях вероятность заболеть повышается. В группу риска входят люди, постоянно или временно подвергающиеся действию следующих факторов:
Трахеит – распространенное заболевание, однако при определенных условиях вероятность заболеть повышается. В группу риска входят люди, постоянно или временно подвергающиеся действию следующих факторов:
- работа на вредном производстве;
- проживание в экологически неблагоприятных районах;
- курение, частое употребление алкоголя;
- частые инфекционные болезни дыхательной системы, бронхиальная астма;
- малоподвижный образ жизни;
- диета с большим количеством раздражающих острых продуктов;
- сердечно-сосудистые заболевания, сахарный диабет, иммунодефицитные состояния.
Профилактика
Чтобы снизить вероятность возникновения трахеита, необходимо создать в организме неблагоприятные условия для развития возбудителей и исключить действие провоцирующих факторов.
Основные правила профилактики:
- своевременное лечение инфекционных заболеваний;
- избегать вдыхания раздражающих аэрозолей, производственных и выхлопных газов, табачного дыма;
- регулярно повышать иммунитет;
- заниматься активными видами деятельности, чаще бывать на свежем воздухе;
- избегать стрессовых ситуаций, физического перенапряжения;
- своевременно проходить вакцинацию против гриппа, гемофильной, пневмококковой инфекции.
Соблюдение правил профилактики способствует активизации и укреплению защитных свойств организма. Поддержание здорового образа жизни снижает риск возникновения респираторных заболеваний и их осложнений.
Автор: Лаева Алина Вадимовна
Терапевт, блоггер
Источник
Рентген – это исследование внутренних структур всевозможных объектов, при котором изображение проецируется при помощи рентгеновских лучей на специфическую пленку, или бумагу. Во время прохождения сквозь эти объекты лучи поглощаются, и степень их ослабления запечатлеется на восприимчивом материале. На пленке отображается результирующее, или суммирующее изображение тех тканей, сквозь которые они прошли. Рентгенография относится к классу неинвазивных исследований, то есть проникновения через естественные барьеры внутрь организма не происходит.

Рентгенография используется в диагностике различных патологий
Применение этого метода исследования в медицине дает возможность оценить такие параметры органов:
- Форму.
- Размер.
- Положение.
- Тонус.
- Перистальтику.
- Целостность.
- Внутреннюю структуру.
- Состояние слизистой.
- Наличие деформаций.
- Наличие сторонних тел.
Актуальность и эффективность метода
Данный вид исследования был изобретен сравнительно недавно, и он является востребованным для современной медицины.
Обратите внимание, что с его помощью можно получить большой объем полезной информации, которую, зачастую нельзя получить другим путем.
При этом методика постоянно развивается и совершенствуется. Разрабатывается новая аппаратура, которая обеспечивает четкие и контрастные снимки, имеющие высокую диагностическую ценность.

Рентгенография органов грудной клетки
Также существует ряд усовершенствованных методик. К ним относится прицельная рентгенография, которая позволяет получить более детализированный снимок определенной области, иногда с нескольких ракурсов. Это дает возможность врачу изучить место предполагаемой патологии, так как будут визуализированы даже мелкие детали органа, которые не видны на обычном обзорном снимке.
Показания
Прицельную рентгенографию органов грудной клетки и трахеи применяют довольно часто. Эта методика полезна при подозрениях на трахеит, сторонние тела дыхательных путей, различного рода новообразования и пороки развития дыхательных путей, их травмы, стенозы и абсцессы.
Подготовка
Как правило, рентген не требует проведения какой-либо специфической подготовки. Пациент должен быть предупрежден о предстоящем исследовании.
Результаты исследования
Трахея и крупные бронхи всегда видны на рентгенограммах достаточного качества. Трахея начинается от гортани, около грудины она делится под углом около 70 градусов на два главных бронха, которые могут быть прослежены до легких. Рентгенологическим ориентиром может служить дуга аорты, ниже которой уже располагаются бронхи. В среднем, ее длина может составлять около 10 или 12 сантиметров. Поскольку эти образования наполнены воздухом, на рентгенограмме они имеют меньшую плотность, чем окружающие ткани средостения (выглядят темнее, чем окружающие ткани).
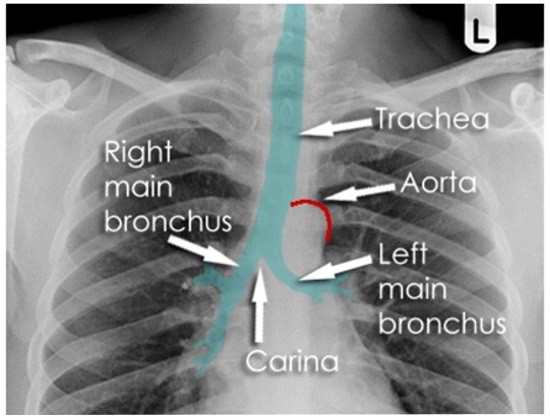
Трахея и ее бифуркация на два главных бронха
При просмотре рентгена, сделанного в боковой проекции, если провести по задней стенке трахеи плоскость во фронтальном срезе, то она будет границей, отделяющей среднее средостение от заднего.
В норме, трахея расположена по центру, или смещена несколько вправо. Если наблюдается ее отклонение, очень важно установить, является ли это результатом неправильного положения пациента во время съемки, или результатом патологического процесса.
Для улучшения визуализации воздушных путей может быть применено контрастирование – введение в их просвет специальных веществ, которые поглощают рентгеновские лучи сильнее, чем воздух, что дает возможность оценить рельеф слизистой оболочки и ее изменения.
Патологии, которые видны на рентгенограммах
Одним из симптомов, которые видно на обзорной рентгенограмме, является смещение трахеи в сторону. Такое состояние должно быть детально изучено, и, при необходимости, назначен дополнительный метод исследования, в том числе прицельная рентгенография.
Если наблюдается увеличение давления в одной половине грудной клетки, трахея смещается в противоположную сторону. И наоборот, если уровень давления падает с одной стороны, то легкие спадаются, и тянут ее за собой в сторону поражения. Также на снимке хорошо заметно сужение ее просвета, который в норме равен двум сантиметрам.
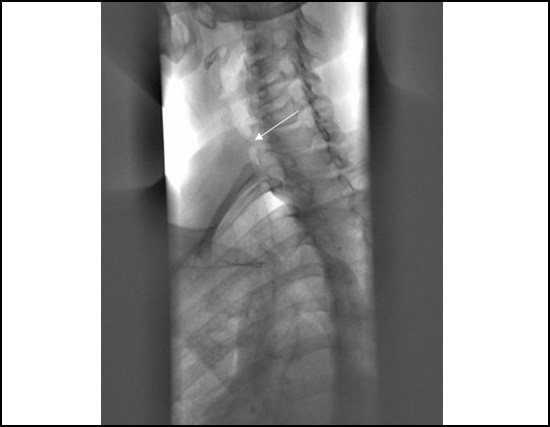
Прицельная рентгенография трахеи при стенозе
Стеноз возможен при следующих патологиях:
- саркоидозе;
- амилоидозе;
- рецидивирующем полихондрите;
- доброкачественных опухолях средостения;
- папилломатозе трахеи;
- первичных злокачественных опухолях;
- метастазировании в воздухоносные пути;
- соединительно-тканных заболеваниях (трахеопатия, остеопластическая дистрофия трахеи);
- гранулематозном васкулите Вегенера.
На рентгене видна схожая картина – трахея сужена, наличие образований средней и низкой плотности в средостении, которые сдавливают ее снаружи, или растут внутри нее.
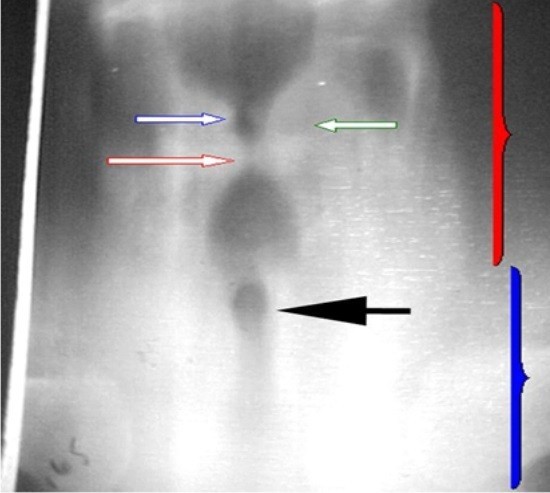
Существует группа заболеваний, которые классифицируют как врожденные аномалии развития трахеи. Рентген является ключевым методом в их диагностике. К ним относят:
- Агенезия, или слепо оканчивающаяся трахея.
- Врожденный трахеостеноз.
- Гипоплазия хрящей. Проявляется слаборазвитой стенкой, которую плохо видно на снимке, и сужением ее просвета.
- Трахеальные свищи. На рентгене видны при контрастировании, когда становятся видны дефекты стенок и контрастная жидкость в средостении.
Противопоказания для проведения исследования
Практически отсутствуют прямые противопоказания, как и к другим лучевым исследованиям. В основном рентген противопоказан при следующих состояниях:
- беременность;

Рентгенография считается наиболее опасной в первом триместре беременности
- наличии ран, которые кровоточат;
- общем тяжелом состоянии человека.
Для остальных же пациентов обследование не представляет угрозы.
Несмотря на распространенный страх перед «облучением», доза радиации очень мала.
Она не превышает дозу естественной радиации, которая действует на организм в течение дня. Например, для возникновения минимальных изменений в организме нужно перенести больше сотни сеансов компьютерной томографии подряд.
Места проведения
Пройти рентгенографическое исследование можно в большинстве современных больниц и поликлиник. Обзорную рентгенографию делают всем, а вот для прицельных снимков требуется направление от врача.
Схожие методики
К ним относятся компьютерная томография, которая является усовершенствованным вариантом лучевого исследования. Она дает возможность получить серию послойных срезов всех частей тела, которые в дальнейшем можно просматривать по одному. Ее применяют для рассмотрения структуры некоторых патологических образований и органов, для выявления точной локализации процессов.
Магнитно-резонансное исследование основано на явлении ядерного резонанса атомов. Применяется преимущественно для визуализации мягких тканей организма.
Источник
Трахеит – это процесс воспаления, который развивается на слизистой поверхности трахеи. Как правило, реализация диагностики дополняется выявлением дополнительных поражений дыхательной системы – насморка, фарингита, ларингита. Трахеит может развиваться у человека независимо от его возрастной группы, пола. Только врач выбирает способы, как можно вылечить трахеит.
Трахеит – что это, формы поражения
Время протекания болезни будет зависеть от формы трахейного воспаления. Она бывает острой или хронической, по-другому затяжной. Помимо этого на продолжительность заболевания оказывает влияние работа иммунитета: чем активнее он противостоит поражению, тем быстрее наступает полное выздоровление.
При своевременной диагностике болезни прогноз будет благоприятным, среднее время ее течения 7 – 14 дней.
Острая форма
Такая форма развивается в несколько раз чаще, чем хроническая, а по симптоматике походит на ОРЗ. Заболевание поражает человека неожиданно, но лечение острого трахеита при выборе эффективных методов длится недолго – примерно 2 недели.
Хроническая форма
Хроническая форма возникает, как последствие острого воспаления. Преобразованию острого процесса в хронический способствуют:
- ухудшение функционирования иммунитета;
- курение;
- плохая экология, вредные воздействия профессиональной деятельности человека;
- эмфизема в легких;
- хронический ринит, синусит;
- заболевания почек или сердца.
Симптоматика
Главный признак острого трохеического воспалительного процесса – это кашель. Он делается сильнее в утреннее время, не дает нормально спать по ночам. Сначала откашливание непродуктивное, надрывное, затем начинает отходить густая мокрота. Во время кашля человек жалуется на саднящую царапающую боль в грудной клетке в глотке. Это провоцирует проблемы дыхания. Если вовремя не вылечить болезнь, дыхание становится учащенным и поверхностным.
Помимо кашля больного беспокоят такие симптомы трахеита:
- повышение температуры тела;
- усиление слабость, постоянная сонливость;
- увеличение размеров лимфоузлов;
- боли головы;
- насморк;
- усиление потоотделения;
- потеря аппетита.
При хроническом течении развиваются опасные изменения слизистой. Она распухает, отекает, сосуды расширяются, появляется хрип. Может происходить скопление гноя, который засыхает, формируя трудно отделяемые корки.
Виды трахеита
Трахеит бывает трех основных разновидностей, которые выделяются в зависимости от причины:
- вирусный;
- бактериальный;
- аллергический.
Не каждая разновидность характеризуется риском заражения окружающих. С этой точки зрения самым опасным видом является вирусный, Он относится к заразным, прогрессирует стремительно, может сочетаться с ОРВИ, гриппом, всегда сопровождается температурой, сильным кашлем и значительным ухудшением самочувствия.
Бактериальный провоцируют патогенные бактерии – стрептококки или стафилококки чаще всего. Если иммунитет ослаблен, то они начинают активно делиться, вызывая воспалительные процессы. При этом не повышается температура, отсутствуют симптомы простуды, а самочувствие сохраняется удовлетворительным. Гноеродные микробы провоцируют отделение гнойной мокроты при кашле.
Трахеит аллергический – не инфекционный, он развивается после контактирования с определенным аллергеном. Затем опухает слизистая трахеи, одновременно могут возникать другие симптомы гиперчувствительности – крапивница, слезотечение, зуд. Сильный кашель не проявляется, но есть навязчивое першение в горле.
Организация лечения
Основные цели терапии будут следующие:
- диагностирование и устранение влияния этиологических факторов на организм – бактерий, вирусов или аллергенов;
- купирование признаков заболевания;
- предупреждение возможных осложнений и преобразования процесса в хронический.
Лечение трахеита почти всегда амбулаторное. Только при опасных осложнениях болезни потребуется госпитализация в стационар. Соблюдение постельного режима нужно только на стадии повышенной температуры. Всё лечение можно разделить на несколько категорий:
- Этиотропное. Оно будет зависеть от возбудителя патологии, является основным этапом терапии. Бактериальный трахеит лечат антибактериальными препаратами, при вирусном поражении – требуются противовирусные средства (Арбидол, Кагоцел, Амиксин), а при аллергии – антигистаминные (Супрастин, Фенкарол).
- Симптоматическое. Это лечение позволяет купировать симптоматику. Оно заключается в приеме жаропонижающих лекарств – Парацетамола или Аспирина, противокашлевых препаратов – Синекода или Либексина. С целью разжижения мокроты, улучшения ее выведения назначаются отхаркивающие лекарства, муколитики под названием Бромгексин, Лазолван, Корень солодки и т.д.
- Иммунокорригирующее. Требуется людям с хроническими формами трахеита
- Местное. Оно предполагает использование аэрозолей – ИРС-19, Гексорал, Каметон, употребление теплого молока или щелочных жидких составов. Обязательно реализуется накладывание согревающих компрессов, но только при условии, что температура уже пришла в норму. Эффективными являются процедуры ингаляций и другие физиотерапевтические методы.
Врач обязательно в индивидуальном порядке подбирает схему лечения трахеита, препараты и их дозы. Он учитывает возраст человека, причины патологии, ее форму, выраженность симптомов и развитие сопутствующих осложнений.
Организация терапии в домашних условиях
Трахеит не является заболеванием, которое угрожает жизни человека. Терапия его реализуется в домашних условиях с соблюдением рекомендаций доктора.
Обязательными правилами реализации лечения являются:
- Постельный режим на протяжении 5 – 7 дней, при тяжелом поражении – чуть дольше.
- Достаточное потребление жидкости – вода, чаи, отвары. Чем больше жидкости употребляет пациент, тем лучше функционируют органы мочевыделительной системы, выводя вирусы, бактерии из организма несколько раз быстрее.
- Обязательный уход, регулярная влажная уборка в комнате. Обязательно требуется регулировка влажности воздуха, так как сухой воздух усиливает откашливание.
- Для предотвращения ночных приступов кашля перед сном рекомендуется принимать противокашлевый препарат – таблетки или сиропы, например, Синекод, Лазолван.
- Проведение регулярных ингаляций – 2 – 3 раза за сутки.
- При нормальной температуре разрешено делать компрессы, перед сном горчичники.
Лечение трахеита дома – это следование всем рекомендациям доктора. Прерывание курса может спровоцировать рецидив и осложнения.
Медикаментозная терапия
Обычно после постановки диагноза трахеит врач назначает такие лекарственные препараты:
- противовирусные;
- муколитические – способствуют разжижению мокроты, обеспечивая ее легкое отхождение, например, АЦЦ;
- противокашлевые.
Обязательно проводятся ингаляции с щелочными растворами – они позволят уменьшить воспаление и улучшить отхождение слизи.
Медикаментозная терапия может назначаться только специалистом, так как при трахеите следует строго соблюдать правила сочетания разных лекарств. Муколитики и противокашлевые препараты принимать вместе запрещено. Первые разжижают мокроту, а вторые купируют кашель, в связи с чем патогенная слизь скапливается в дыхательной системе.
Для терапии хронической формы дополнительно используются иммуномодуляторы на этапе ремиссии, чтобы укрепить и улучшить работу иммунитета.
Сиропы
Перед назначением сиропа доктор уточняет характер откашливания – продуктивный или нет. При сухом требуются сиропы, которые подавляют рефлекс – Синекод, Стоптуссин, Эреспал. При продуктивном кашле требуются отхаркивающие средства – Лазолван, Геделикс, Аскорил, Доктор МОМ.
Аэрозоли
Аэрозоли эффективно купируют воспаление слизистой трахеи, результат их применения подобен ингаляциям. Частички препарата попадают прямо на очаг поражения. Обычно назначаются Ингалипт, Биопарокс и т.д.
Антибиотики
При бактериальном поражении требуется терапия антибиотиками. Антибиотики при трахеите выбирает врач после организации бактериологического анализа мазка, полученного из зева, а также анализа крови.
Доктор обязательно обращает внимание на возраст больного, развитие у него сопутствующих патологий и наличие гиперчувствительности к определенным препаратам. Обязательно учитывается сила воспаления.
При поражении бактериями слизистой трахеи назначаются такие группы антибактериальных препаратов:
- Пенициллины или их комбинация с клавулановой кислотой. Эти таблетки считаются максимально эффективными при бактериальном трахеите. К ним относятся: Ампициллин, Амоксициллин, Аугментин, Амоксиклав.
- Цефалоспорины. Врач выписывает их при развитии аллергии на пенициллины. К таким лекарствам относятся: Зиннат, Цефалексин и т.д..
- Макролиды. Назначаются, если терапия антибиотиками первых двух групп оказалась безрезультатной или возбудители имеют устойчивость к ним. К самым часто назначаемым макролидам относятся: Сумамед, Азитромицин.
- Фторхинолоны. Эти антибиотики назначаются в самых запущенных случаях. К ним относятся: Левофлоксацин, Моксимак.
Все перечисленные препараты принимаются перорально, при тяжелом поражении делают инъекции с ними.
Отдельно выделяют лекарство группы антибиотиков для местного использования – Биопарокс. Его главное достоинство – воздействие напрямую на слизистые поверхности трахеи, в связи с этим побочные эффекты отсутствуют. Это позволяет реализовать эффективное лечение для ослабленных пациентов или людей с аллергиями.
Проведение ингаляций при трахеите
Ингаляции при трахеите являются одним из лучших методов терапии для взрослого и ребенка. Процедуры позволяют увлажнять сухую слизистую, способствуют заживлению воспаления.
Процедуры с небулайзером
Современные устройства небулайзеры обладают множественными достоинствами – они помогают доставить частицы препарата к месту, где они необходимы. Лекарство поступает в пути дыхания в форме мельчайших частичек, поэтому сразу начинает эффективно действовать. Негативных реакций при лечении трахеита ингаляциями не возникает, так как препарат не проходит через весь организм и не влияет на другие системы и органы в отличие от уколов и таблеток.
Для проведения процедуры не нужно делать глубоких вдохов, а самым простым препаратом для прибора является физиологический раствор. Его можно использовать до посещения врача и получения более серьезных назначений. Но и любой другой препарат перед применением в устройстве разводится физраствором в пропорциях, рекомендованных врачом. К лекарственным средствам, которые может назначать специалист, относятся:
- Пищевая сода. Раствор с содой заливается в небулайзер, он способствует увлажнению слизистых и облегчает откашливание. Сода в форме ингаляций поступает в трахею быстро, помогая ускорить отхождение мокроты
- Минеральная вода. Главное условие, чтобы она была щелочной, например, Боржоми или Ессентуки. Действуют такие ингаляции по принципу содовых.
- Лазолван или Амбробене. Лекарства разводят физиологическим раствором перед вливанием в небулайзер. Использование чистого сиропа испортит прибор и не даст эффекта в терапии. Основное действующее вещество лекарств – это амброксол, который обладает смягчающим и отхаркивающим эффектом. Часто в комплексе с этим лекарствами используется бронхолитик Беродуал – он снимает спазм бронхов, расширяя их.
- Муколван – сильнодействующее средство со смягчающим и отхаркивающим эффектом. Он отлично действует даже при осложненной форме трахеобронхита или трахеоларингита. Иногда рекомендуется сочетать лечение с гормональными растворами.
Проведение ингаляции без специального устройства
При проведении ингаляций старым способом – вдыхание лекарственных паров из емкости с кипятком и лекарством – запрещено вдыхать очень горячий обжигающий пар. После закипания воды раствор должен постоять 10 – 15 минут. Оптимальная температура для процедуры 50 – 55 градусов. Можно делать растворы с лекарственными травами и маслами, добавлять соль.
Компрессы при трахеите
Компрессы являются способами народного лечения, они помогают прогреть и расширить просвет сосудов, благодаря чему лучше отходит мокрота и уменьшается интенсивность мучительного кашля. Но компрессы запрещены при сухом кашле, потому что могут стать причиной усиления воспаления и формирования отека.
Компрессы противопоказаны при сухом кашле, начинать делать их следует только тогда, когда кашель успел преобразоваться в продуктивный. Это происходит спустя несколько дней с момента начала лечения. При трахеите разрешено делать такие компрессы:
- смесь меда с камфорным спиртом;
- отварной картофель с медом;
- несколько капель эфирного масла эвкалипта на 1 ложку меда.
Компресс кладется на грудную клетку через марлевую салфетку, сверху нужно накрыть теплой тканью или шарфом. Рекомендуется проводить процедуру примерно за час до сна, чтоб сделать ночные приступы откашливания менее мучительными.
Правила терапии у беременных
Женщины, вынашивающие ребенка, уже при малейших симптомах нарушений в организме должны обращаться в больницу. Вирус, который провоцирует трахеит, может проникать сквозь плаценту. Сейчас в продаже есть огромное количество препаратов, разрешенных во время беременности, но конкретный должен подобрать врач.
К допустимым антибиотикам относятся некоторые пенициллины и цефалоспорины. При беременности и лактации разрешается Биопарокс.
Прогревания и растирания противопоказаны, также не рекомендуется применять эфирные масла.
Эффективными для беременных являются ингаляции небулайзером, это безопасная и быстродействующая процедура. Главное – не допускать самолечения, так как это может негативно сказаться на организме будущего ребенка.
Меры профилактики
Реализация профилактики острого и хронического трахеита предполагает купирование причин болезни, укрепление иммунитета. К основным мерам относятся:
- предупреждение переохлаждений и отказ от посещения мест большого скопления народа в периоды обострений;
- ведение здорового образа жизни – рациональное питание, прогулки, занятия спортом и прием витаминных комплексов;
- закаливания;
- своевременное лечение ОРВИ;
- своевременное лечение хронических патологий дыхательных органов и других сопутствующих болезней.своевременное лечение хронических патологий дыхательных органов и других сопутствующих болезней.

