Температура при геморрое отзывы
Температура при геморрое, возможно ли такое, что способствует ее появлению и какие могут быть последствия -такие вопросы задает каждый, кто сталкивается с этим заболеванием.
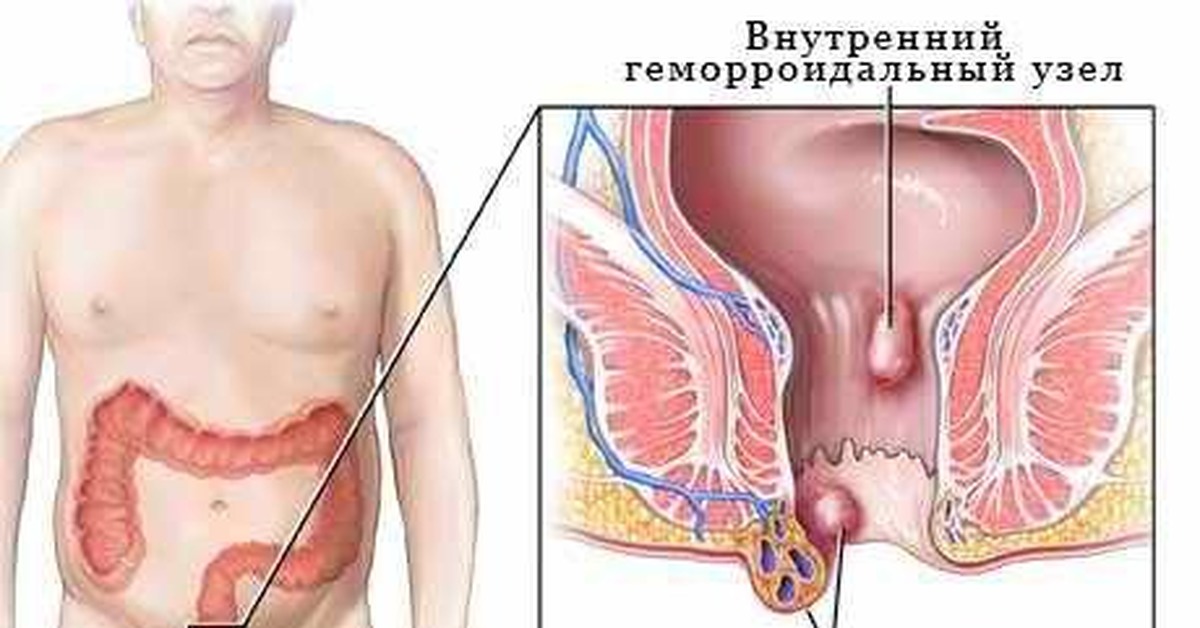
Геморрой характеризуется расширением сосудов венозного кровотока заднего прохода и прямой кишки. Его иногда называют варикозным расширением вен прямокишечного сплетения. В результате нарушается функционирование венозных клапанов и наблюдается застой крови, что, в свою очередь, способствует формированию в сосудах тромбов и развитию воспалительного процесса. Вокруг ануса образуются узлы и шишки, которые легко пальпируют. Стенки вен сильно растягиваются, истончаются и при воздействии незначительных внешних факторов (например, потуги при акте дефекации) могут разрываться, что проявляется кровотечением из анального отверстия.
Каковы же причины возникновения заболевания, симптомы его проявления, может ли быть температура при геморрое и в каких случаях наблюдается ее повышение?
Самыми распространенными причинами, способствующими развитию геморроя, являются:
- сидячая работа, при которой мягкие сидения исполняют роль грелок, усиливая приток крови в область малого таза;
- заболевания, связанные с нарушением моторики кишечника;
- разнообразные вредные привычки (чтение в уборной);
- нарушение стула: частые запоры, которые провоцируют резкое повышение давления в венах малого таза;
- постоянные тяжелые физические нагрузки;
- хронические заболевания печени;
- беременность: давление растущей матки на вены заднего прохода;
- продолжительная родовая деятельность.
В зависимости от расположения наиболее пораженных вен, геморрой может быть наружным и внутренним. В начальной стадии развития болезни отмечается незначительный зуд и неприятные ощущения в области анального отверстия. Во время акта дефекации может быть незначительная болезненность. Развивается хроническая стадия геморроя, в которой он может находиться достаточно длительное время и иметь спокойное течение, не причиняя пациенту слишком сильного неудобства. В таком состоянии болезнь не вызывает повышения температуры тела и, как правило, отсутствуют кровотечения из ануса.
При развитии второй и третьей стадии заболевания образуются явные геморроидальные шишки и узлы, которые при наружной форме заболевания видны уже при раздвигании ягодиц, а при внутренней – пальпацией прямой кишки они прощупываются в виде червеобразных формирований. На этой стадии узлы выпадают наружу и очень часто ущемляются в результате спазма круговой мышцы анального отверстия, могут травмироваться, кожа вокруг шишек воспалятся, возникает сильное жжение и болезненность в области заднего прохода и промежности. Заболевание переходит в острую стадию. Без лечения пациент не может сидеть, акт дефекации сильно затруднен и болезнен, сопровождается кровотечениями до и после стула, иногда очень сильными, последствием которых нередко бывает анемия с резким понижением гемоглобина и количества эритроцитов в анализе крови. В застойных венозных сосудах формируются тромбы, создающие эффект инородного тела в заднем проходе и еще более выраженный дискомфорт.
Сам по себе геморрой не провоцирует гипертермию, но есть ряд осложнений, при которых следует бить тревогу.
Острая стадия заболевания, как правило, сопровождается повышением температуры тела до 37-38°С, слабостью, состоянием разбитости. Это явный признак развития воспалительного процесса. Прямая кишка является местом скопления микрофлоры, в том числе и патогенной. Поэтому при нарушении целостности геморроидальных сосудов бактерии легко проникают в трещины и быстро размножаются, вызывая развитие воспаления.
Как осложнение острой формы геморроя с резким повышением температуры нередко отмечают развитие парапроктита или параректального абсцесса. Это заболевание представляет особую опасность для жизни пожилых пациентов, страдающих сердечно-сосудистыми заболеваниями, и требует немедленного медикаментозного лечения с применением антимикробных препаратов. Поэтому при малейшем подозрении того, что температура тела поднялась именно из-за геморроя, следует немедленно обратиться к проктологу, дабы избежать плачевных последствий заболевания.
Также значительное повышение температуры наблюдается при некрозе геморроидальных узлов и развитии сепсиса. Некротизированные узлы подвергаются отторжению с образованием язвочек, при этом кожный покров промежности краснеет, на ощупь кожа горячая с сильно повышенной чувствительностью. В такой ситуации требуется срочная госпитализация пациента с назначением соответствующего лечения, чаще всего требуется оперирование.
Еще одним опасным осложнением геморроя является эмболия, которая возникаем в случае отрыва кусочка тромба и закупоривания им легочных сосудов. Исход может быть разный: от развития тяжелой пневмонии до смертельного исхода – зависимо от того, какой сосуд пострадал.
Возможно послеоперационное повышение температуры. В последние время все чаще проводят оперирование геморроя и отмечена тенденция к увеличению количества пациентов, страдающих данным заболеванием. В большинстве случаев пациенты обращаются к специалистам уже на поздних стадиях заболевания, когда консервативное лечение не приносит никаких результатов и не стабилизирует состояние.
Оперативное лечение геморроя – достаточно сложная процедура. Дело в том, что восстановительный период обычно довольно длительный и болезненный. Повышенная температура тела может держаться до двух, а то и трех месяцев, наложенные швы не заживают долгое время. Это связано с тем, что задний проход – очень чувствительная и уязвимая зона, населенная огромным количеством различной микрофлоры. В первое время каждый акт дефекации сопровождается невыносимой болью и повышением температуры до 38°С. Болевой синдром снять очень трудно, иногда и достаточно сильные средства не приносят результат. Среди жаропонижающих средств широко используют парацетамол, анальгин, аспирин и другие.
Очень важно во время реабилитационного периода строго следовать всем инструкциям лечащего врача. Во время раннего постоперационного периода, когда рана еще открыта, а иммунитет понижен, существует высокий риск наслоения патогенной микрофлоры, развития инфекционного процесса с резким и высоким повышением температуры. Для предотвращения развития такой картины обычно назначается ряд препаратов и соответствующее лечение:
- диета, отсутствие алкоголя, острой, соленой пищи;
- для снятия болевых ощущений назначают свечи (например, Вурдон);
- левомиколевую мазь на рану;
- ежедневные сидячие ванны с марганцовокислым калием на протяжении не менее 2 недель;
- Сенадэ внутрь первые 10-15 дней;
- при повышении температуры принимать любые жаропонижающие средства.
Кроме этого, в послеоперационный период нужно ежедневно измерять базальную температуру, значение до начала физической активности. Обычно этот показатель контролируется у женщин для определения гормонального состояния, но в данном случае он необходим для выявления начала воспалительного процесса в прямой кишке.
Геморрой – проктологическое заболевание, лечение которого крайне не желательно затягивать.
В обычном состоянии он не провоцирует повышение температуры тела, поэтому в случае появления жара нужно срочно обратиться к врачу.
Переход заболевания в острую форму может серьезно осложняться и представлять опасность для жизни больного.
источник
Геморрой – это болезнь прямокишечного канала, которая выражается в увеличении и деформировании венозных сосудов, которые со временем начинают кровоточить и выпадать из анального отверстия.
Заболевание стандартно сопровождается такими симптомами, как зуд, жжение, анальные трещины и кровотечения. Однако когда упоминается геморрой, никто никогда не говорит о повышении температуры тела. Так может ли быть температура при геморрое?
Высокая температура, как правило, не является основным симптомом геморроя. Тем не менее она может свидетельствовать о начале воспалительных процессов, которые однозначно служат поводом для незамедлительного обращения к специалисту.
При геморрое температура может подниматься от 37 °C и выше в случаях:
- обострения геморроя;
- тромбоза узла;
- некротических процессов тканей прямокишечного канала;
- парапроктита;
- заражения крови (сепсиса).
Геморрой обыкновенно протекает волнообразно: хронический геморрой сменяется острым, и наоборот.
Хронический геморрой – период заболевания у мужчин и женщин, сопровождающийся слабыми неприятными болями в области анального отверстия, зудом, жжением, периодическими кровотечениями.
Со временем развиваются геморроидальные внутренние узлы, на поздних стадиях заболевания – наружные, выпадающие.
На этапе хронизации многие пациенты предпочитают не обращаться к врачу, а лечить геморрой самостоятельно. Это резко меняется при обострении заболевания.
Обострение геморроя – процесс, характеризующийся тромбозом и воспалением геморроидальных внутренних и наружных узлов, отеком тканей ректальной области и некрозом слизистой оболочки геморроидальных узлов. Все это сопровождается острыми болями заднего прохода.
Оно может быть спровоцировано:
- поднятием тяжестей. Сильное напряжение способствует повышению внутрибрюшного давления, приливу венозной крови, что увеличивает риск выпадения геморроидальных узлов из аноректальной области;
- малоактивным образом жизни и длительным сидением или, наоборот, долгим нахождением на ногах, что связано с нарушением кровообращения органов малого таза;
- расстройством пищеварения. Частые запоры из-за постоянного повышения внутрибрюшного давления или диарея, способствующая размножению болезнетворных микроорганизмов, приведут к воспалению;
- нарушением диеты или неправильным питанием. Обильное употребление в пищу острых, соленых, жареных, жирных, сладких блюд приводят к нарушению работы желудочно-кишечного тракта.
Тромбоз появляется из-за попадания и распространения инфекции в слизистую оболочку прямой кишки через повреждение тканей, трещины и язвы, что приводит к образованию сгустков крови, которые со временем закупоривают геморроидальный узел изнутри, нарушая его кровоток. Узлы с тромбами резко увеличиваются в размерах, становятся плотными, приобретают темно-красный, фиолетовый или синюшный оттенок. При опорожнении кишки становятся резко болезненными. На поздних стадиях тромбоза появляются отеки и воспаления геморроидальных узлов и близлежащих тканей.
Повышение температуры при геморрое с тромбозом начинается от 37 °C, но уже при 38 °C можно с определенной долей уверенности говорить об утяжелении состояния, например, о некрозе тканей.
При некрозе тканей геморроидальный узел или его часть приобретает черный цвет, становятся очень болезненными, выделяют неприятный запах.
Одним из опасных последствий некроза является обильное кровотечение из-за отмирания мертвой ткани и освобождения тем самым закупорившегося кровотока.
Среди осложнений, при которых может подняться температура, выделяют парапроктит – распространение воспалительных процессов на окружающие участки прямой кишки. В результате дополнительно микрофлора кишечника будет уничтожена болезнетворными микроорганизмами. Этот недуг может привести к интоксикации организма из-за попадания гноя в брюшную полость, что часто приводит к летальному исходу. При парапроктите геморроя температура поднимается в ста процентах случаях.
Сепсис – это заражение крови болезнетворными бактериями, разрушающими организм изнутри. Грозит серьезными осложнениями вплоть до смерти. При сепсисе кожа промежности может становиться красной, горячей на ощупь и очень болезненной. Температура достигает 40 °C. Требуется срочное обращение к врачу.
Источник
Âñåì äîáðîãî âðåìåíè ñóòîê!
Ðàññêàæó ïðî ñâîé îïûò ëå÷åíèÿ äàííîãî íåäóãà )
Óáåðèòå îò ýêðàíà áåðåìåííûõ, ëèö ñ ñ î÷åíü ÷óâñòâèòåëüíîé ïñèõèêîé è ïðî÷èõ…
Âíà÷àëå íåìíîãî îáùåé èíôîðìàöèè.
Ãåìîððîé êàê âàì èçâåñòíî (èëè íåò) ýòî çàáîëåâàíèå, ñâÿçàííîå ñ ïàòîëîãè÷åñêèì óâåëè÷åíèåì ãåìîððîèäàëüíûõ óçëîâ.
Ãåìîððîèäàëüíûå óçëû îñîáûå ñîñóäèñòûå îáðàçîâàíèÿ, ðàñïîëîæåííûå â íèæíåé ÷àñòè ïðÿìîé êèøêè, ñíàðóæè (â îáëàñòè ó âõîäà â àíóñ) è âíóòðè (âûøå ãðàíèöû àíàëüíîãî êàíàëà),
×óòü ïîïîäðîáíåå.
Êîíå÷íàÿ ÷àñòü ïèùåâàðèòåëüíîãî òðàêòà, ïîñëåäíèé ñåãìåíò òîëñòîé êèøêè, íàçûâàåòñÿ ïðÿìîé êèøêîé; îíà íà÷èíàåòñÿ ãäå-òî íà óðîâíå òðåòüåãî êðåñòöîâîãî ïîçâîíêà è çàêàí÷èâàåòñÿ àíàëüíûì îòâåðñòèåì. Åå êðîâîñíàáæåíèå îáåñïå÷èâàþò ïÿòü àðòåðèé (îäíà èç íèõ, íåïàðíàÿ, òàê è íàçûâàåòñÿ ãåìîððîèäàëüíîé), à îòòîê êðîâè îñóùåñòâëÿåò øèðîêî ðàçâåòâëåííàÿ ñåòü âåí, ðàñïîëîæåííûõ â ïîäñëèçèñòîì ñëîå ïðÿìîé êèøêè.  íèæíåì îòäåëå ïðÿìîé êèøêè, èëè ãåìîððîèäàëüíîé çîíå, ïîä ñëèçèñòîé îáîëî÷êîé íàõîäÿòñÿ êàâåðíîçíûå, èëè ïåùåðèñòûå, òåëà, ïðîíèçàííûå ñåòüþ ìåëü÷àéøèõ âåí.  íîðìå ñòåíêè ýòèõ ñîñóäîâ äîëæíà ïîääåðæèâàòü ñîåäèíèòåëüíàÿ òêàíü, íî åñëè îíà îñëàáëåíà, ïðèòîê êðîâè óâåëè÷åí, à îòòîê íàðóøåí, òî ñòåíêè ñîñóäîâ íàáóõàþò, ïåùåðèñòûå òåëà íàïîëíÿþòñÿ êðîâüþ ñ èçáûòêîì è âûïÿ÷èâàþòñÿ, çàïîëíÿÿ âñþ ïîëîñòü è ïîðîé äàæå ïîêàçûâàþòñÿ íàðóæó ÷åðåç çàäíèé ïðîõîä. Ãåìîððîé ýòî òå ñàìûå íàáóõøèå êðîâüþ è âûïÿ÷èâàþùèåñÿ ïåùåðèñòûå òåëà. Èíîãäà ïîÿâëåíèå ãåìîððîÿ âûçûâàþò ìåõàíè÷åñêèå ïðè÷èíû, êîãäà ïîä âîçäåéñòâèåì íåêîòîðûõ ôàêòîðîâ ìûøå÷íûå âîëîêíà ïðîäîëüíîé ìûøöû ïðÿìîé êèøêè ðàñòÿãèâàþòñÿ è îñëàáëÿþòñÿ, ÷òî âûçûâàåò ñìåùåíèå ãåìîððîèäàëüíûõ óçëîâ ê àíóñó è âûïàäåíèå èõ èç íåãî.
Ñóùåñòâóþò âèäû ãåììîðîÿ (âíóòðåííèé, âíåøíèé, êîìáèíèðîâàííûé)
Ïðè âíóòðåííåì ãåìîððîå ïðîèñõîäèò ðàñøèðåíèå íèæíåãî ðÿäà ñîñóäîâ è âåí ïðÿìîé êèøêè, ïîä êîæíîé ñëèçèñòîé îáîëî÷êîé íà÷èíàþò ôîðìèðîâàòüñÿ ãåìîððîèäàëüíûå óçëû.
Ïðîÿâëåíèå âíåøíåãî ãåìîððîÿ õàðàêòåðèçóåòñÿ âûñòóïëåíèåì ãåìîððîèäàëüíûõ óçëîâ íàðóæó â îáëàñòè çàäíåãî ïðîõîäà.
Ïðè êîìáèíèðîâàííîì âèäå ãåìîððîÿ, ãåìîððîèäàëüíûå óçëû ìîãóò íàõîäèòüñÿ êàê ñíàðóæè, òàê è âíóòðè ðåêòàëüíîãî êàíàëà.(ñì ïèê÷ó).
Ðàçëè÷àþò 4 ñòàäèè ðàçâèòèÿ ãåìîððîÿ
1-ÿ ñòàäèÿ îïðåäåëÿåòñÿ âûäåëåíèåì êðîâè èç çàäíåãî ïðîõîäà áåç âûïàäåíèÿ ãåìîððîèäàëüíûõ óçëîâ. Ïðàêòè÷åñêè íå ïðèíîñèò îñîáîãî äèñêîìôîðòà ïàöèåíòàì. Âíåøíå çàìåòèòü ïðèçíàêè çàáîëåâàíèÿ íåâîçìîæíî, à íà ðåäêèå íåïðèÿòíûå îùóùåíèÿ, ëåãêóþ áîëåçíåííîñòü ëþäè ñòàðàþòñÿ íå îáðàùàòü âíèìàíèå; 2-ÿ ñòàäèÿ õàðàêòåðèçóåòñÿ âûïàäåíèåì ãåìîððîèäàëüíûõ óçëîâ ñ ñàìîñòîÿòåëüíûì âïðàâëåíèåì â àíàëüíûé êàíàë (ñ êðîâîòå÷åíèåì èëè áåç). Îòëè÷àåòñÿ áîëåå âûðàæåííîé ñèìïòîìàòèêîé. Ïðè îòñóòñòâèè ëå÷åíèÿ óçëû óâåëè÷èâàþòñÿ, çàíèìàþò ãîðàçäî áîëüøèé ïðîñâåò êèøêè, ïîýòîìó êàëîâûå ìàññû òðàâìèðóþò èõ ñëèçèñòóþ, ïðîâîöèðóÿ òåì ñàìûì êðîâîòå÷åíèå. Êðîìå òîãî, ïîâûøåííàÿ âëàæíîñòü àíóñà èç-çà âîñïàëåííûõ óçëîâ óâåëè÷èâàåòñÿ, è â ðåçóëüòàòå äèñêîìôîðò è ðàçäðàæåíèå óñèëèâàþòñÿ; 3-ÿ ñòàäèÿ õàðàêòåðèçóåòñÿ ïåðèîäè÷åñêèì âûïàäåíèåì óçëîâ ñ íåîáõîäèìîñòüþ èõ ðó÷íîãî âïðàâëåíèÿ â àíàëüíûé êàíàë (ñ êðîâîòå÷åíèåì èëè áåç íåãî). Íà ýòîì ýòàïå íåðåäêî ðàçâèâàþòñÿ ñåðüåçíûå îñëîæíåíèÿ (òðîìáîçû, óùåìëåíèÿ); 4-ÿ ñòàäèÿ õàðàêòåðèçóåòñÿ ïîñòîÿííûì âûïàäåíèåì ãåìîððîèäàëüíûõ óçëîâ âìåñòå ñî ñëèçèñòîé îáîëî÷êîé ïðÿìîé êèøêè è íåâîçìîæíîñòüþ âïðàâëåíèÿ â àíàëüíûé êàíàë (ñ êðîâîòå÷åíèåì èëè áåç íåãî).Ñîïðîâîæäàåòñÿ ýòîò ïðîöåññ îáèëüíûì êðîâîòå÷åíèåì, çóäîì, ææåíèåì.(ñì äðóãóþ ïèê÷ó)
Ïðè÷èí âîçíèêíîâåíèÿ ñåãî íåäóãà î÷åíü ìíîãî, îò ìàëîïîäâèæíîé ñèäÿ÷åé ðàáîòû äî ïëîõîé íàñëåäñòâåííîñòè, ó æåíùèí ýòî ÷àñòîå ÿâëåíèå ïîñëå áåðåìåííîñòè…
Ïî ñòàòèñòèêå ìíîãèå áîëåþò, íî áîëüøèíñòâî ìîë÷àò îá ýòîì…
Ó ìåíÿ ïðîáëåìû íà÷àëèñü åùå â ÂÓÇå (ìíîãî ïàð, áèáëèîòåêà ïîñëå ïàð- ñèäåë ïîäîëãó , âåäü îò ïðèðîäû (è áëàãîäàðÿ ñîáñòâåííîé ëåíè) ÿ íåñïîðòèâíûé è âåë ìàëîïîäâèæíûé îáðàç æèçíè, à çðÿ…
Íà÷àë ðàáîòàòü, ðàáîòà â íà÷àëå ïðåäïîëàãàëà ïîäâèæíûé îáðàç æèçíè, ãåìîððîé íå îñîáî ìåíÿ ìó÷èë, ðàçâå ÷òî îáîñòðÿÿñü ëåòîì.
Ïîñêîëüêó èç ÷óâñòâà ñòûäëèâîñòè /þíîøåñêîãî ìàêñèìàëèçìà ÿ ê âðà÷ó íå õîäèë, à ïðè îáîñòðåíèÿõ óáèðàë ñèìïòîìàòèêó (ñâå÷è, ìàçè), òî òÿíóëîñü ýòî äîâîëüíî äîëãî…
Ïîñëå ñìåíû ðàáîòû íà îôèñíî-ñèäÿ÷óþ, æåíèòüáû è èçìåíåíèÿ îáðàçà æèçíè íà áîëåå ñïîêîéíûé è ðàçìåðåííûé ãåìîððîé äàâàë î ñåáå çíàòü âñå ÷àùå è ÷àùå.
Áîëü, êðîâîòå÷åíèå, ææåíèå, çóä ñòàëè ÷àñòû, ñàìîñòîÿòåëüíî óçëû ïåðåñòàëè óõîäèòü (ïðèõîäèëîñü âïðàâëÿòü âðó÷íóþ), èõ ñòàëî áîëüøå, äà è îáîñòðÿòñÿ íà÷àëî ãîðàçäî, ãîðàçäî ÷àùå…
Ñîáðàâøèñü ñ äóõîì ÿ ïîòîïàë ê ïðîêòîëîãó ïî ìåñòó æèòåëüñòâà.
Ïðîêòîëîã, ïîñëå îñìîòðà (ïåðâûé ðàç â æèçíè ìíå â çàäíèöó ëåçëè ïðè÷åì îñìîòð áûë äîñòàòî÷íî áîëåçíåííûé), ìåíÿ îòðóãàë ( «Ïî÷åìó âû âñå òàê çàòÿãèâàåòå, íèêòî íå ïðèõîäèò êîãäà íà÷àëüíàÿ ñòàäèÿ, à ïðèáåãàåòå êîãäà óæå ïðèïåêàåò???»), ïîñòàâèâ ñõîäó êîìáèíèðîâàííûé ãåìîððîé 3 ñòåïåíè è ñêàçàë ñëåäóþùåå:
-Åñëè áû òû ïðèøåë âîâðåìÿ, êîãäà ó òåáÿ òîëüêî íà÷àëîñü (1-2 ñòàäèÿ) òî ñêëåðîòèðîâàíèåì èëè äåàðòåðèçàöèåé ìîæíî áûëî âûëå÷èòü, íî ïðè òàêîé êëèíèêå, êîëè÷åñòâå (è êà÷åñòâå) óçëîâ êàê ó òåáÿ ýòè ïðîöåäóðû ïðîñòî áåñïîëåçíû. Òû êîíå÷íî ìîæåøü ïîéòè â ÷àñòíûå êëèíèêè, ãäå îíè áóäóò åçäèòü ïî óøàì è âûêà÷àþò èç òåáÿ áàáëî íî ÿ ðåêîìåíäóþ òåáå ñðàçó îïåðàöèþ, êëàññè÷åñêóþ ãåìîððîèäýêòîìèþ, òàê ÷òî äóìàé ñàì è ðåøàé.
Íó ÷òî æ, çàòÿíóë, âèíîâàò ñàì…îáìîçãîâàâ è ïîñîâåòîâàâøèñü ñî çíàêîìûìè äîêòîðàìè, ÿ ðåøèëñÿ íà îïåðàöèþ è íà÷àë ñîáèðàòü äîêóìåíòû
À âîò ýòî áûë òîò åùå ãåìîððîé (ïðîñòèòå çà êàëàìáóð), âåäü ÿ øåë îôèöèàëüíî â ãîñóäàðñòâåííóþ áîëüíèöó.
Íà÷àëîñü ñ íàïðàâëåíèÿ èç ðàéîííîé ñâîåé ïîëèêëèíèêè â áîëüíèöó, â áîëüíèöå (òî÷íåå ïîëèêëèíèêå ïðè áîëüíèöå) ïîñëå âûïîëíåíèÿ êâåñòà «âûñèäè î÷åðåäü è íå óáåé âñåõ áàáóøåê» ÿ ïîïàë ê ïðîêòîëîãó. Ñêàçàâ â ïðèíöèïå âñå òîæå ÷òî è ìîé âðà÷, îí äàë ïåðå÷åíü àíàëèçîâ, êîòîðûå íåîáõîäèìî ñäàòü äëÿ (âíèìàíèå) ïîëó÷åíèÿ íàïðàâëåíèÿ íà ãîñïèòàëèçàöèþ.
Ýòî îáùèé àíàëèç êðîâè, ìî÷è, áèîõèìèÿ êðîâè, ôëþîðîãðàôèÿ, àíàëèç íà ÑÏÈÄ, ñèôèëèñ, ãåïàòèòû (Â,Ñ), êàðäèîãðàììà.
Ïàðàëëåëüíî íåîôèöèàëüíî ïîîáùàëñÿ ñ áóäóùèì ìîèì õèðóðãîì-ïðîêòîëîãîì, ãäå ïîëó÷èë öåííûå óêàçàíèÿ êàê áûñòðåå âñå îðãàíèçîâàòü è êîãäà ëó÷øå ëå÷ü íà ãîñïèòàëèçàöèþ.
×àñòü àíàëèçîâ ÿ ñäàë â ñâîåé ïîëèêëèíèêå (áåñïëàòíîå øîó ñ âîåì, îðîì è ïðîêëÿòèÿìè â î÷åðåäè íà ñäà÷ó êðîâè ìåæäó òðåìÿ áàáêàìè, ëåçóùèìè áåç î÷åðåäè)
Êñòàòè íèêòî íå â êóðñå ïî÷åìó äåäóøåê òàê ìàëî â ïîëèêëèíèêå è èõ íå ñëûøíî?
Îñíîâíûå àíàëèçû ñäàë â ÷àñòíîé ëàáîðàòîðèè, ÷èííî, ìèðíî è áåç âåçäåñóùèõ áàáóëåê.
Íà àíàëèçû ÿ ïîòðàòèë â ïðåäåëàõ 3 òûñÿ÷ ðóáëåé.
Ñîáðàâ âñå áóìàæêè ÿ õðàáðî ðèíóëñÿ çà íàïðàâëåíèåì íà ãîñïèòàëèçàöèþ íà äîãîâîðåííóþ äàòó (îáðàòèòå âíèìàíèå ÷òî áîëüøèíñòâî àíàëèçîâ ãîäíû âñåãî 2 íåäåëè, ïî-ýòîìó ñäà÷ó àíàëèçîâ íóæíî áûëî ÷åòêî ïîäîãíàòü ê äàòå ãîñïèòàëèçàöèè).
Ïîëó÷èâ íàïðàâëåíèå íà ãîñïèòàëèçàöèþ (Ôîðìà ¹ 057/ó-04) ÿ, ÷åðåç 2 äíÿ, ñ óòðà ïðèåõàë â ñòàöèîíàð ñ âåùàìè è ïîáðèòîé çàäíèöåé.
Êñòàòè î áðèòîé çàäíèöå.
Õèðóðã ïðåäóïðåäèë ìåíÿ î òîì ÷òî îïåðàöèîííîå ïîëå íóæíî ãîòîâèòü çàðàíåå è ÷òî åñëè ÿ íå ïîáðåþ çàäíèöó äîìà, òî åå ïîáðååò ìåäñåñòðà â îòäåëåíèè.
Ìåíÿ ñèÿ ïåðñïåêòèâà íå óñòðàèâàëà è ïî ýòîìó âîîðóæèâøèñü áåçîïàñíîé áðèòâîé è çåðêàëîì ÿ ñàìîñòîÿòåëüíî â âàííîé ïîáðèë ïÿòóþ òî÷êó (îò àíóñà äî ìîøîíêè), ïîòðàòèâ áîëüøå ïîëó÷àñà âðåìåíè.
Êñòàòè, ïîòîì æóòêî ÷åñàëîñü
Äåæóðíàÿ ìåäñåñòðà îôîðìèëà ìîþ êàðòî÷êó, ðàññêàçàëà î ðàñïîðÿäêå è ïîäãîòîâêå ê îïåðàöèè îòïðàâèëà ìåíÿ â ïàëàòó ãäå ÿ ïîçíàêîìèëñÿ ñ ñîêàìåðíèêàìè äðóãèìè áîëüíûìè.
Èìè îêàçàëèñü 2 ïàðíÿ ÷óòü ñòàðøå ìåíÿ (òîæå ñ ãåìîððîåì 3 ñòåïåíè) è ìóæè÷åê ñ ïàðîïðîêòèòîì (âîñïàëåíèå è íàãíîåíèå îêðóæàþùèõ ïðÿìóþ êèøêó òêàíåé).
Ïàðíåé ïðîîïåðèðîâàëè áóêâàëüíî çà 2 äíÿ äî ìîåãî ïðèõîäà è îíè æèâî äåëèëèñü ïîäðîáíîñòÿìè (ïðèâîäèâøèìè ìåíÿ â óæàñ).
Ìîå îáùåíèå ïðåðâàë ìîé îïåðèðóþùèé õèðóðã, âðó÷èâøèé ìíå 2 ôëàêîíà êàñòîðêè ñî ñëîâàìè: -Ãîòîâüñÿ ê áîëüøîé ÷èñòêå êèøå÷íèêà, ìîé þíûé ïàäàâàí è äà ïðèáóäåò ñ òîáîé Ñèëà, òîëüêî îò òóàëåòà äàëåêî íå óõîäè…
Äîêòîð ïðåäóïðåäèë ÷òî äî 4 âå÷åðà ÿ ìîãó åñòü, ïîñëå- âûïèâàþ êàñòîðêó è òîëüêî ïüþ, ïüþ è ïüþ, êàê ìîæíî áîëüøå…ìèíèìóì 2 ëèòðà æèäêîñòè.
Ñìåøàâ êàñòîðêó ñ êåôèðîì (ïèòü ÷èñòóþ åå íåðåàëüíî) ÿ â òå÷åíèè ïîëó÷àñà ñ òðóäîì âëèë â ñåáÿ îáà ôëàêîíà.
Ïîñëå íà÷àë ïèòü.
Åñëè âûäóìàéòå ÷òî 2 ëèòðà ýòî ìàëî-òî âû îøèáàåòåñü
Ïåðâûé ëèòð êàê-òî áûñòðî ïîøåë è ÿ åãî â òå÷åíèè ïåðâîãî ÷àñà âûïèë, à âîò âòîðîé-ðàñòÿíóë äî ñàìîãî âå÷åðà.
È ÷åðåç ÷àñ ïîñëå ïðèíÿòèÿ êàñòîðêè ïîáåæàë òèõî ìàòåðÿñü â òóàëåò.
Ïîñëå 4 çàõîäà â òóàëåò, ÿ óæå ãðîìêî ìàòåðèëñÿ, ÷åì âåñåëèë ñîñåäåé ïî ïàëàòå.
Æèâîò êðóòèëî íåèìîâåðíî, äà òîøíèëî òîæå íåïëîõî.
Íî÷üþ òàê æå ïðèñïè÷èëî íà 5 çàõîä, ñïðîñîíüÿ åëå óñïåë äîáåæàòü…
Ñ óòðà èç ìåíÿ êðîìå âîäû íè÷åãî óæå áîëüøå íå ëèëîñü…
Çëîé è íå âûñïàâøèéñÿ ÿ ñ óòðà îæèäàë ïðåäîïåðàöèîííîãî îñìîòðà.
Îäíàêî â íà÷àëå ìåíÿ ïîçâàë ìåäñåñòðà â ïðîöåäóðíóþ ãäå, õèùíî óëûáàÿñü, âçÿëà ó ìåíÿ 3 ïðîáèðêè êðîâè èç âåíû.
Äàëåå ïðèøåë àíåñòåçèîëîã, âåñåëûé ìóæè÷åê, êîòîðûé çàïîëíèë ñâîþ êàðòó (ñïðîñèâ ìîé âåñ, ðîñò, åñòü ëè àëëåðãèÿ íà ìåäèêàìåíòû) è ðàäîñòíî ñîîáùèë î òîì ÷òî ó ìåíÿ áóäåò ýïèäóðàëüíàÿ àíåñòåçèÿ (êàê ðîæåíèöàì äåëàþò) íî ÿ áóäó â ñîçíàíèè. âî âðåìÿ îïåðàöèè.
Ïî ïîäñêàçêå òîâàðèùåé ïî ïàëàòå , ÿ ïîïðîñèë î âîçìîæíîñòè õì…ïîñïàòü âî âðåìÿ îïåðàöèè, åñòåñòâåííî íå ïðîñòî òàê))
Àíåñòåçèîëîã åùå ðàäîñòíåå ñêàçàë ÷òî äîãîâîðèìñÿ è óáåæàë.
Òóò óæå ïîçâàëè íà îñìîòð.
Çàéäÿ â ïðîöåäóðíóþ ÿ ïîìèìî âðà÷à óâèäåë ìîëîäåíüêóþ äåâóøêó (èíòåðíà)
-Íó-ñ, ðàçäåâàéñÿ è çàëåçàé íà ñòîë-áîäðî ñêîìàíäîâàë äîêòîð
Íó ÷òî æ, âðåìÿ ñòåñíÿòñÿ óæå ïðîøëî, äà è ÷òî ìíå ñòåñíÿòüñÿ ïîñëå òîãî êàê ÿ ïîáðèë çàäíèöó)
Ðàçäåâøèñü è âñòàâ â êîëåíî-ëîêòåâóþ ïîçó (ðàêîì ïî-ðóññêè) ÿ çàìåð â îæèäàíèè
Èíòåðí âîñõèùåííî âäîõíóëà, à äîêòîð ñêàçàë
-Î, ïèêàáóøíèêà ñðàçó âèäíî, íó ëàäíî ðàññëàáüñÿ, ÷óâñòâóåøü ïàëåö â àíóñå? À ðó÷êè-òî âîò îíè…øó÷ó…ðàññëàáüñÿ, õîðîøî?
Õèðóðã çàñîâûâàë è ïðîêðó÷èâàë ïàëåö ïàðàëëåëüíî äèêòóÿ èíòåðíó, ÷òî áûñòðî ïèñàëà-Òàê òóò òðè óçëà, êëàññè÷åñêèõ íà 3, 5 è 7 ÷àñàõ, íà 7 áîëüøå äðóãèõ…ëåãêàÿ êðîâîòî÷èâîñòü, îñíîâàíèå óçêîå, àíóñ ñîìêíóò äîñòàòî÷íî ïëîòíî íåñìîòðÿ íà óçëû…äà ÷òî òû ïèøåøü, âñå, äàâàé ëåçü ùóïàé ñàìà…
È ïîìèìî âðà÷à â ìåíÿ åùå è ïîëåçëà ýòà èíòåðí.
Áîëüíî áûëî íåèìîâåðíî, óçëû è òàê áûëè ðàçäðàæåíû ïîñëå ìíîãîêðàòíîãî ïîõîäà â òóàëåò à òóò åùå è ïàëüöû âðà÷åé, â îáùåì ÿ íà÷àë ïîäâûâàòü …íî ýòî áûë íå êîíåö
-Òàê åùå ðàññëàáëÿëñÿ íåìíîãî íàäî ïîñìîòðåòü ðåêòîñêîïîì-ñêîìàíäîâàë õèðóðã.
Ðåñêòîñêîï ýòî ìåäèöèíñêèé ýíäîñêîï (ò.å ñòàëüíàÿ èëè ïëàñòèêîâàÿ òðóáêà ñ ñèñòåìîé îñâåùåíèÿ). îíà óçêàÿ íî êîãäà â ìåíÿ çàñóíóëè ñåé äåâàéñ òî áûëî îùóùåíèå ÷òî â çàä çàïèõíóëè êóñîê ãàçîâîé òðóáû.
Òåì âðåìåíåì îñìîòð ïðîäîëæàëñÿ:
-Ïðè ñìîòðå ðåêòîñêîïîì âûÿâëåíî äâà âíóòðåííèõ óçëà, îñíîâàíèå øèðîêîå, êðîâîòî÷èâîñòü ïðèñóòñòâóåò…íà, ñàìà ñìîòðè….âíèìàòåëüíî ñìîòðè
 îáùåì, ïîñëå îñìîòðà ÿ óòèíîé ïîõîäêîé âåðíóëñÿ â ñâîþ ïàëàòó ãäå ìðà÷íî ïðèíÿëñÿ îæèäàòü îïåðàöèè…
Âòîðàÿ ÷àñòü ïîçæå (èòàê ìíîãî íàïèñàë)
Источник

