Сакральная анестезия при геморрое
Для проведения несложных и недолгих операций в области таза используется сакральная анестезия. Это разновидность местного проводникового обезболивания, когда чувствительности лишается не обколотое анестетиком место, а весь участок, к которому подходят нервные окончания. Как еще называют эту анестезию, и какими осложнениями она чревата?

Объяснение терминов
Этот вид анестезии называется так потому, что при инъекции игла продвигается по сакральному каналу. Определение получено от латинского слова sacrum – «священный, неприкасаемый, особенный». Даже весь пояснично-крестцовый отдел позвоночника иногда называют сакральным, потому что там находятся основные пучки нервов, которые влияют на состояние всего костного аппарата. Ведь если поясница серьезно травмируется, у человека могут фактически отказать конечности.
Сакральный канал – это полое образование со стороны задней стенки крестца. Оно не имеет никакой физиологической функции, а просто формируется позвонковыми дужками, которые не срастаются до конца.
Любопытно! Для оценивания области обезболивания при выполнении сакральной анестезии ориентируются на пупок. Ниже него пациент не должен ничего чувствовать.
Каудальная анестезия – синоним сакральной. Этот термин происходит от латинского слова caudalis или cauda – «хвост». У человека хвоста нет, но если бы был, то располагался бы он именно в том месте, куда анестезиолог делает укол при выполнении каудального обезболивания.
Сакральную анестезию часто называют эпидуральной (перидуральной). Эти два вида проводникового обезболивания действительно похожи, но выполняются они на разном уровне. При эпидуральной анестезии блокада нервных пучков проводится на уровне корешков спинного мозга, а при сакральной – на уровне крестца.
Где применяется
Так как сакральная анестезия позволяет обезболить нижнюю часть туловища, то и применяется она при операциях на ногах и тазу. Нет смысла погружать пациента в общий наркоз, если ему необходимо провести несложное вмешательство на нижних конечностях. Каудальную анестезию люди переносят проще и с минимумом осложнений.

Самые распространенные операции, которые предполагают применение сакральной анестезии:
- на промежности (удаление кист, миом);
- на аноректальной области (хирургическое лечение геморроя, удаление множественных полипов в прямой кишке);
- по поводу вальгусной или варусной деформации;
- кесарево сечение (плановое или экстренное);
- неспособность женщины родить самостоятельно из-за сильных болей.
В акушерском деле проводят именно эпидуральную анестезию, которая позволяет женщинам рожать без боли, но чувствовать схватки и тужиться. При кесаревом сечении тоже часто делают сакральную анестезию, но готовят для нее другой состав препаратов, чтобы роженица не чувствовала абсолютно ничего.
Каудальная анестезия при родах позволяет женщинам оставаться в сознании, чтобы при появлении малыша на свет брать его на руки и испытывать счастье от факта становления матерью. Психологически это очень важно, поэтому общий наркоз дают только при очень сложных родах, сопровождаемых другими осложнениями.
Кстати! Иногда каудальная анестезия применяется в терапевтических целях для купирования сильных болей в пояснице (например, после операции или после травмы).
Для маленьких детей сакральную анестезию стараются не применять, либо сочетать ее с сильной седацией. В противном случае, ребенок испугается окружающей обстановки и начнет нервничать, ведь он будет слышать, что врачи что-то делают с нижней частью его тела. Поэтому детям обычно дают общий наркоз.
Техника выполнения
При проведении сакральной анестезии важно все сделать последовательно и правильно, потому что ошибки в технике могут привести к осложнениям вплоть до невозможности выполнения данного метода обезболивания.

- Пациент принимает одну из нескольких возможных поз: лежа на животе с разведенными ногами, лежа на боку с поджатыми к груди коленями, коленно-локтевая позиция. Выбор позы зависит от возможностей (состояния) человека.
- Врач начинает искать сакральный канал. Для этого он пальпирует копчик, а затем смещает палец выше, пока не почувствует пустое пространство. Именно в него и будет вводиться игла.
- Кожа в месте будущего прокола тщательно обрабатывается антисептиками.
- Между ногами пациента закладывают ватные тампоны, потому что вводимый анестетический раствор может вытекать.
- Делается предварительный обезболивающий укол с местным анестетиком. Он выполняется тонкой иглой, поэтому пациент почти ничего не чувствует. Зато это позволяет снять болевые ощущения при введении более толстой иглы для проведения сакральной анестезии.
- Основная игла вводится перпендикулярно коже. Врач продвигает ее вглубь, пока не почувствует упор.
- После чего угол наклона меняется на 45 градусов, и движение иглы продолжается, пока не прекратится сопротивление. Это будет означать, что игла попала в эпидурально-крестцовое пространство.
- Первая доза анестетика – минимальная. По ней врач определяет реакцию пациента на препараты. Если все нормально, вводят раствор полностью.
- Если операция длительная, иглу не извлекают, а подсоединяют к ней катетер, через который анестетик будет подаваться с определенной периодичностью для поддержания анестезии.
Обезболивающий эффект наступает спустя 20 минут после введения анестетика. Все это время пациент находится под контролем врачей, которые следят за его давлением и сердечным ритмом. По ощущениям сакральную анестезию связывают с теплом, которое разливается от спины к тазу, затем к бедрам, голеням и стопам.
Препараты
Для проведения каудальной анестезии используются стандартные анестетики: лидокаин, бупивакаин, ропивакаин. Точный выбор зависит от возраста пациента, его анамнеза, типа операции. Количество раствора всегда берется с запасом, потому что часть его вытечет через крестцовые отверстия. Концентрация примерно такая:
- лидокаин: 1%;
- ропивакаин: 0,50 – 0,75%;
- бупивакаин: 0,25 – 0,50%.
Для более длительного действия блокады к анестетику могут добавить небольшое количество фентанила.

Возможные осложнения
Если каудальная анестезия действительно помогает рожать без боли, то почему бы не проводить ее каждой роженице? Ответ: из-за противопоказаний и возможных осложнений. Сакральную анестезию не делают при:
- низком давлении;
- аномалиях позвоночника;
- воспалениях копчика;
- нарушениях свертываемости крови.
Но отсутствие противопоказаний не говорит о том, что проводить каудальное обезболивание необходимо. Если врачи понимают, что женщина может родить сама, стараются обойтись без анестезии. Ведь это может обернуться различными осложнениями.
- Перфорация (прокол) прямой кишки.
- Сильный болевой синдром из-за повреждения надкостницы.
- Задержка мочи.
- Трудности с дефекацией в первые сутки.
- Гематома.
- Гипертензия.
Человеку, который перенес обычную операцию, проще пережить эти осложнения. А вот роженице подобные последствия ни к чему, ведь ей нужно быстрее восстановиться, чтобы ухаживать за новорожденным и кормить его. И лишняя перегрузка организма препаратами рожающей женщине не нужна. Поэтому каудальную анестезию ей проводят только в крайнем случае.
Источник
Геморроидектомия — хирургический метод терапии при котором удаляют геморроидальные узлы при расширении вен прямой кишки. Наркоз при операции на геморрой осуществляют обязательно, поскольку это помогает пациенту избежать болевого шока. Обычно делают общий наркоз или местную анестезию, которая захватывает поясничную часть туловища.

Как проводится выбор метода обезболивания при операции?
Подбор анестезии проводится анестезиологом отдельно для каждого пациента. Учитывается оценка степени развития патологического процесса, возраст и вес пациента, состояние всех органов и систем организма. Кроме того, необходимо сдать ряд анализов, по результатам которых врач подберет качественный раствор для наркоза. В таблице приведены необходимые исследования и показатели, на которые смотрит анестезиолог:
| Название | Показатели |
|---|---|
| Общий анализ крови | Лейкоциты и СОЭ — завышенные цифры свидетельствует о наличии воспалительного процесса. |
| Гемоглобин и эритроциты — указывают на железодефицитную анемию при снижении показателей. Выполнение операции показано только после коррекции. | |
| Анализ мочи | Белок, лейкоциты, кровь и осадок — элементы, которые указывают на воспаление. |
| Биохимический анализ крови | Билирубин — в высоких значениях указывает на заболевания печени. |
| Трансаминаза — высокий уровень ферментов фиксируется при инфаркте, гепатитах, панкреатите. | |
| Креатинин и мочевина — указывает на заболевания почек, печени. | |
| Холестерин повышен при атеросклерозе, гипертонии, ишемии и других сердечно-сосудистых патологиях. | |
| Электрокардиография | Диагностирует состояние сердца, способность выдержать нагрузку при наркозе. |
| Колоноскопия | Помогает изучить состояние прямого кишечника, наличие воспаления. |
| Коагулограмма | Если уровень протромбина, фибриногена и тромбоцитов ниже нормы, есть угроза возникновения сильного кровотечения, а при повышенном уровне — образование тромбов, которые могут вызвать закупорку жизненно важных сосудов. При нарушении коагуляции региональная анестезия противопоказана. |
При выяснении в анамнезе хронических заболеваний, проводится дополнительная диагностика патологий.
Вернуться к оглавлению
Общий наркоз: особенности применения при операции на геморрой
 Для общей анестезии может применяться препарат Кетамин.
Для общей анестезии может применяться препарат Кетамин.
Такая анестезия обеспечивает торможение возбуждающих центральную нервную систему импульсов и блокирование болевого центра, а также расслабление скелетных мышц. Чаще применяются препараты для внутривенного введения, такие, как «Кетамин», «Пропофол». Случается, прибегают к помощи эндотрахеального наркоза с применением «Фторотана» и закиси азота. Анестезия наступает через 3—5 минут после инъекции.
Общий наркоз при геморроидэктомии используют в таких случаях:
- длительная операция (более 2-х часов);
- запущенная форма геморроя;
- плохие показатели коагулограммы;
- аллергические реакции в анамнезе на препараты местной анестезии;
- гипотония;
- выведение стомы с резекцией кишки.
Общий наркоз противопоказан при следующих патологиях:
- порок сердца и развития сосудов;
- бронхиальная астма в некомпенсированной форме;
- острый панкреатит;
- почечная недостаточность;
- заболевания надпочечников;
- тиреотоксикоз, зоб.
Подобная анестезия имеет такие преимущества:
- Возможность проводить сложные длительные операции, особенно при гнойных осложнениях и при большом количестве геморроидальных узлов.
- Не оказывает психологического воздействия на человека и предупреждает стрессовые послеоперационные состояния.
Вернуться к оглавлению
Применение местной анестезии
Существует несколько видов местного обезболивания:
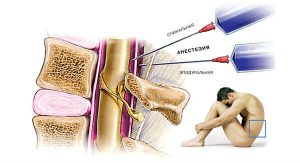 Чтобы обезболить местно, врач может сделать эпидуральный или спинальный укол.
Чтобы обезболить местно, врач может сделать эпидуральный или спинальный укол.
- Спинальная — анестетик вводится в субарахноидальное пространство с блокированием спинномозговых корешков ниже уровня введения. Убирается чувствительность таза и нижних конечностей. Игла вводится на уровне 2—3 поясничного позвонка.
- Эпидуральная — катетер с обезболивающим раствором проникает в эпидуральное пространство. Место инъекции определяет анестезиолог.
Препараты для блокирования периферичной проводимости при удалении геморроя:
- «Бупивакаин»;
- «Лидокаин»;
- «Тетракаин».
Возможно введение препаратов с потенцирующим эффектом:
- «Фентанил» — анальгетическое и успокаивающие действие.
- «Клофелин» — пролонгирует время анестезии.
- «Адреналин» — повышает АД, ВЧД, улучшает обезболивание.
Противопоказания местного наркоза:
 Сколиоз – противопоказание к обезболиванию местного типа.
Сколиоз – противопоказание к обезболиванию местного типа.
- аритмии;
- инфаркт;
- индивидуальна непереносимость лекарственных средств;
- локальные инфекции воспалительного или гнойного характера;
- коагулопатия;
- искривление позвоночника (сколиоз, кифоз, травмы).
Обезболивание в операциях является важным этапом и требует специального расчета вводимых анестетиков, а также специальной подготовки пациента. Следует учитывать соотношение риска для жизни и пользы в проведении хирургического вмешательства. Пациенты в большинстве случаев переносят анестезию при геморрое не тяжело. Побочные эффекты от наркоза возникают на короткий промежуток.
Источник
В настоящее время в медицине применяется несколько видов обезболивания. Большинство методов анестезии для оперативного вмешательства используется местно. Одним из самых популярных методик, что проводится эпидурально, является каудальная или сакральная анестезия.
Рассмотрим особенности проведения данного способа, применяемые препараты, показания, а также противопоказания к обезболиванию.
Что такое сакральная анестезия?
В настоящее время этот метод является самым безопасным для пациентов, поэтому применяется достаточно активно. С помощью сакральной или, как ее еще называют, каудальной анестезии, обезболивание происходит на определенном участке тела, поэтому воздействие на организм минимальное.
Данный вид анестезии можно использовать вне зависимости от характера оперативного вмешательства, а также возраста пациента. Несмотря на это, врач должен соблюдать определенные меры предосторожности, чтобы не вызвать развитие возможных осложнений у пациента.
Для проведения манипуляции используется эпидуральная игла типа Туохи, с помощью которой вводится необходимый препарат через крестцово-копчиковую связку в крестцовый канал.
Различают два вида процедуры:
- низкая – количество препарата, который вводится, незначительное, анестетик имеет слабое действие, в результате манипуляции блокируются только крестцовые нервы;
- высокая – доза препарата превышает низкую анестезию в два раза, поэтому блокируются не только крестцовые нервы, но и корешковые нервные центры.
Показания

Для проведения сакральной анестезии требуется разрешение либо самого пациента, либо же его родственников.
Обезболивание данным методом может проводиться в случаях:
- операции в аноректальной области;
- хирургического вмешательства в интимной зоне или области ниже пупка;
- родоразрешения, если нужно расширение родовых путей (здесь нужно действовать очень осторожно, поскольку игла вводится непосредственно в ту зону, где уже находится головка малыша);
- когда необходимо продление воздействия эпидурального обезболивания;
- обезболивания после оперативного вмешательства и при сильных повреждениях;
- защемления позвоночных нервов и вызванных этим сильных болезненных ощущений (в данном случае анестезия способна несколько снизить болевой синдром).
Препараты
Каудальная анестезия проводится теми же препаратами, что и эпидуралка. Чаще всего это «Ропивакаин», «Бупивакаин» и «Лидокаин».
В инструкции по применению к «Ропивакаину», который относится к местным анестетикам, сказано, что препарат вводится медленно, а доза рассчитывается в зависимости от необходимого эффекта для пациента. Данные о концентрации препарата, объеме раствора, дозе и сроке действия анестезии также указаны в инструкции.
Если сравнивать данный препарат с «Лидокаином», который относится к обезболиванию «прошлого века», он воздействует более деликатно. Доза лекарства при этом минимальная, поэтому не наносит особого вреда организму, при этом эффект от обезболивания продолжительный.
По своим фармакологическим свойствам «Ропивакаин» и «Бупивакаин», инструкция по применению которого также содержит всю подробную информацию, достаточно схожи. Они являются идеальными местными анестетиками. Различия лишь в том, что «Бупивакаин» имеет более интенсивное воздействие на организм пациента, а продолжительность воздействия анестезии несколько ниже, чем у препарата-аналога.
Противопоказания
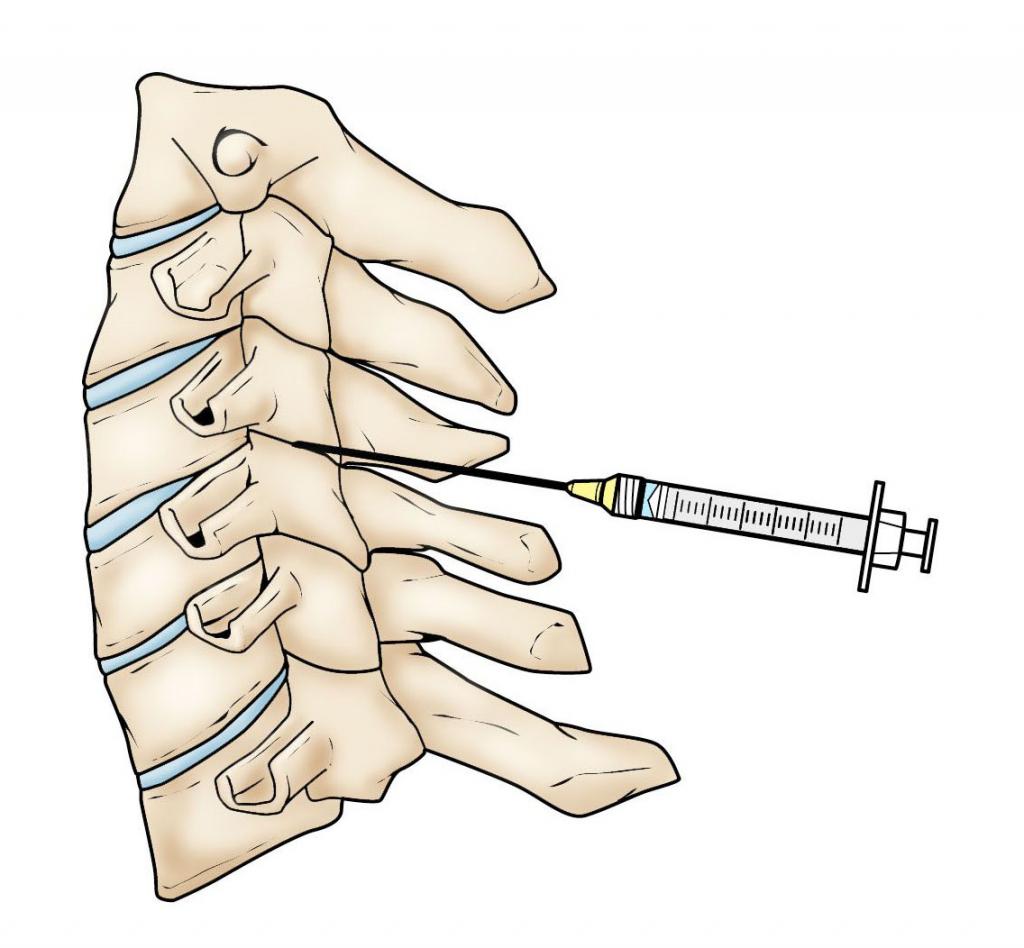
Несмотря на то что сакральная анестезия достаточно эффективная и безболезненная процедура, существует ряд противопоказаний к ней. К тому же сам пациент может отказаться от данного метода обезболивания по индивидуальным причинам. Его можно заменить терапией или местной анестезией.
Противопоказания к каудальной анестезии:
- отсутствует щель в крестцово-копчиковой области;
- аномалии, связанные со строением того места, где должен вводиться препарат;
- воспалительный процесс в месте, где будет проводиться обезболивания и введение иглы;
- новообразования или кисты на копчике;
- инфекция;
- аномальное строение спинного мозга;
- сильные травмы и повреждения копчика;
- прием антикоагулянтов, которые не совместимы с данным видом обезболивания.
Возможные осложнения
В подавляющем большинстве случаев сакральный метод обезболивания проходит без осложнений и развития побочных эффектов. Они могут возникнуть только тогда, когда нарушена техника проведения анестезии.
Возможные побочные эффекты от проведения сакральной анестезии:
- при прокалывании сосудов может произойти токсическая реакция;
- при повреждении дурального мешка из-за неправильного введения иглы повышается давление и происходит нарушение дыхательной функции;
- скачки артериального давления, которые не поддаются коррекции;
- игла может повредить надкостницу или вызвать тянущие болезненные ощущения (боли могут беспокоить пациента после процедуры несколько месяцев подряд);
- прокол прямой кишки при неправильном или резком введении иглы;
- инфицирование и сепсис при несоблюдении стерильности инструментов;
- нарушение мочеиспускания;
- эпидуральная гематома (развивается редко, чаще всего на фоне приема коагулянтов и удаляется хирургическим путем);
- снижение качества двигательной активности.
При развитии побочных эффектов или осложнений пациент должен находиться под постоянным наблюдением специалиста до облегчения состояния.
Техника проведения сакральной анестезии
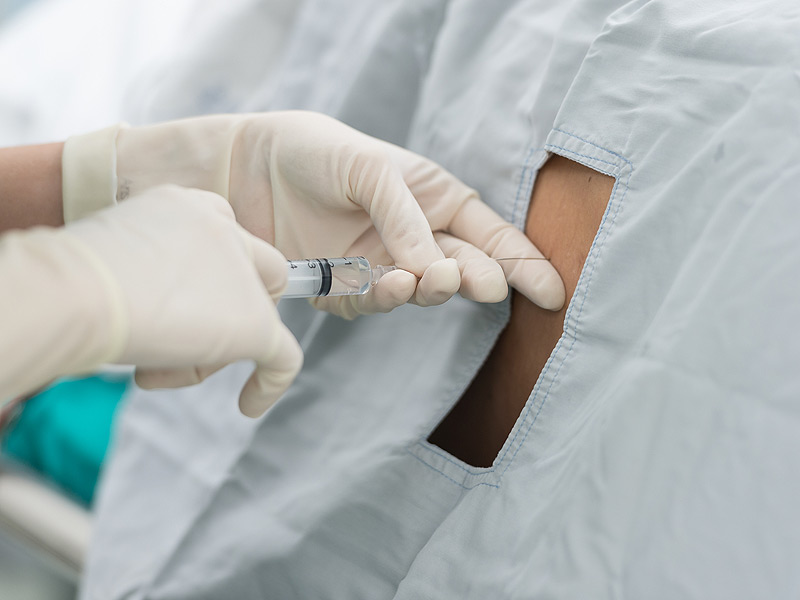
Для того чтобы манипуляция не вызвала осложнений, она должна проводиться медленно и внимательно. Изначально специалист тщательно осматривает то место, где будет вводиться игла. Именно от точности этого процесса зависит весь эффект обезболивания.
В целом техника проведения каудальной анестезии заключается в следующем:
- Пациент готовится к данному наркозу, как к обычной анестезии. Это касается отказа от пищи как минимум за десять часов до проведения манипуляции.
- Препараты вводятся, когда пациент лежит на боку в позе эмбриона. Игла также может вводиться при положении лежа на животе с немного разведенными в сторону ногами». Это нужно для того, чтобы ягодичные мышцы были максимально расслаблены.
- Врач пальпирует копчик, двигаясь пальцами вверх по позвоночнику. Сакральный канал, куда будет вводиться препарат, находится в подкожной пустоте.
- Антисептиками обрабатывается игла-катетер для эпидуральной анестезии. Могут возникнуть серьезные последствия при занесении инфекции в сакральный канал.
- Чтобы препарат не вытекал при проколе, место обкладывается ватными тампонами.
- Сначала вводится пробная доза анестетика и происходит наблюдение за состоянием пациента. Если на месте появляется припухлость, значит данный метод анестезии не подходит. При отсутствии реакции, идет постепенное и медленное увеличение количества препарата до необходимой дозировки.
- По завершении введения препаратов место прокола заклеивается.
В среднем обезболивание наступает через 20 минут после введения препаратов. При этом пациент не должен ощущать сильной боли. Далее идет просто контроль над состоянием пациента во время оперативно вмешательства. Важными показателями является артериальное давление и сердцебиение.
Вывод
Сакральная анестезия чаще всего применяется при родоразрешении на второй стадии родов. Это эффективный и безболезненный метод, который при соблюдении техники и правил проведения не вызывает побочных эффектов. К тому же анестезия может проводиться как обычная процедура обезболивания, к примеру, при сильном сдавливании нервов в нижнем отделе позвоночника.
Источник

