Портальная гипертензия и варикозные
Энциклопедия / Заболевания / Печень / Портальная гипертензия
Портальная гипертензия — повышение давления в системе воротной вены (нормальное давление — 7 мм рт.ст.), развивающееся в результате затруднения кровотока на любом участке этой вены.
Повышение свыше 12—20 мм рт.ст. приводит к расширению воротной вены. Варикозно расширенные вены легко разрываются, что приводит к кровотечению.
Внутрипеченочные причины портальной гипертензии
- Цирроз печени
- Узловое разрастание (при ревматоидном артрите, синдроме Фелти)
- Острый алкогольный гепатит
- Прием цитостатиков (метотрексат, азатиоприн, меркаптопурин)
- Интоксикация витамином А
- Шистосомоз
- Саркоидоз
- Альвеококкоз
- Болезнь Кароли
- Болезнь Уилсона
- Врожденный фиброз печени (печеночно-портальный склероз)
- Болезнь Гоше
- Поликистоз печени
- Опухоли печени
- Гемохроматоз
- Миелопролиферативные заболевания
- Воздействие токсичных веществ (винилхлорид, мышьяк, медь)
Предпеченочные причины
- Сдавление ствола воротной или селезеночной вены
- Хирургические вмешательства на печени, желчных путях; удаление сеоезенки
- Повреждение воротной вены в результате травмы или ранения
- Увеличение селезнки при полицитемии, остеомиелофиброзе, геморрагической тромбоцитемии
- Врожденные аномалии воротной вены
Постпеченочные причины портальной гипертензии
- Синдром Бадда—Киари
- Констриктивный перикардит (например, при кальцификации перикарда) вызывает повышение давления в нижней полой вене, усиливая сопротивление венозному кровотоку в печени
- Тромбоз или сдавление нижней полой вены.
Основное значение имеет расширение вен нижней трети пищевода и дна желудка, т.к. варикозно расширенные вены легко разрываются, что приводит к кровотечению.
- Расширение подкожных вен передней брюшной стенки («голова Медузы»), вен нижних 2/3 пищевода, желудка, геморроидальных вен
- Кровотечение из варикозно расширенных вен — пищеводно-желудочные кровотечения (рвота «кофейной гущей», черный кал), геморроидальные кровотечения
- Боли в подложечной области, чувство тяжести в подреберье, тошнота, запоры и т.д.
- Отеки
- Может быть желтуха
- В общем анализе крови — снижение тромбоцитов, лейкоцитов, эритроцитов
- В функциональных пробах печени — изменения, характерные для гепатита и цирроза печени
- Определение маркеров вирусных гепатитов
- Выявление аутоантител
- Определение концентрации железа в сыворотке крови и в печени
- Определение активности альфа-1-антитрипсина в сыворотке крови
- Определение содержания церуллоплазмина и суточной экскреции меди с мочой и количественное определение содержания меди в ткани печени.
- Эзофагография
- Фиброгастродуоденоскопия позволяет выявить варикозно-расширенные вены пищевода и желудка
- Ректороманоскопия: под слизистой оболочкой прямой и сигмовидной кишок отчетливо видны варикозно-расширенные вены
- УЗИ позволяет оценить диаметр портальной и селезеночной вен, диагностировать тромбоз воротной вены.
- Допплерография
- Венография
- Ангиография
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При лечении портальной гипертензии важно устранение причин основного заболевания. Также применяется:
- Пропранолол 20—180 мг 2 раза в сутки в сочетании со склеротерапией или перевязкой варикозных сосудов
- Остановка кровотечения: терлипрессин 1 мг в/в струйно, затем 1 мг каждые 4 часа в течение 24 часов — действует более стабильно и длительно, чем вазопрессин. Соматостатин при портальной гипертензии по 250 мг внутривенно болюсно, далее 250 мг внутривенно капельно в течение часа (инфузии можно продолжать до 5 дней) уменьшает частоту повторных кровотечений в 2 раза. Соматостатин ухудшает кровообращение в почках и водно-солевой обмен, поэтому при асците его следует назначать осторожно.
- Эндоскопическая склеротерапия («золотой стандарт» лечения): предварительно проводят тампонаду и вводят соматостатин. Склерозирующий препарат, введенный в варикозно расширенные вены, приводит к их закупорке. Манипуляция эффективна в 80% случаев.
- Тампонада пищевода с помощью зонда Сенгстейкена—Блэйкмора. После введения зонда в желудок в манжеты нагнетают воздух, прижимая вены желудка и нижней трети пищевода. Пищеводный баллон не следует держать в надутом состоянии более 24 часов.
- Эндоскопическая перевязка варикозно-расширенных вен пищевода и желудка эластичными кольцами. Эффективность такая же, как при склеротерапии, но процедура сложна в условиях продолжающегося кровотечения. Предотвращает повторные кровотечения, но не влияет на выживаемость.
- Плановое хирургическое лечение варикозно-расширенных вен пишевода и желудка выполняют для предупреждения повторных кровотечений в случае неэффективности профилактики кровотечений пропранололом или склеротерапией. Выживаемость определяется функциональным состоянием печени. После операции снижается вероятность асцита, перитонита, гепаторенального синдрома
- Трансплантация печени показана больным с циррозом, перенесшим не менее 2 эпизодов кровотечений, потребовавших проведения переливания крови
Прогноз при портальной гипертензии зависит от основного заболевания. При циррозе он определяется выраженностью печеночной недостаточности. Смертность при каждом кровотечении составляет 40%.
Источник: diagnos.ru
Источник
 Портальная гипертензия — повышение давления в венах брюшной полости вследствие нарушения венозного оттока через венозную систему печени. Следствием портальной гипертензии является варикозное расширение вен органов брюшной полости с истончением их стенок, что может привести к тяжелым кровотечениям, угрожающим жизни пациента.
Портальная гипертензия — повышение давления в венах брюшной полости вследствие нарушения венозного оттока через венозную систему печени. Следствием портальной гипертензии является варикозное расширение вен органов брюшной полости с истончением их стенок, что может привести к тяжелым кровотечениям, угрожающим жизни пациента.
Чаще всего портальная гипертензия развивается у больных с циррозом печени и является одним из факторов, приводящим к летальному исходу при данном заболевании. Для портальной гипертензии характерно расширение вен передней брюшной стенки, геморроидальных вен и вен пищевода. Печеночная недостаточность при циррозе печени приводит к недостаточной выработке белков свертывания крови, поэтому у этих пациентов повышенная кровоточивость. Этим обусловлена высокая летальность от кровотечений при портальной гипертензии. Даже при современном состоянии медицины летальность при кровотечении из варикозно расширенных вен составляет более 50%.
Лечение портальной гипертензии в Инновационном сосудистом центре
В Инновационном сосудистом центре для лечения портальной гипертензии применяются как классические операции по созданию сплено-ренальных анастомозов, так и экстренные эндоваскулярные операции трансъягулярного портокавального шунтирования (TIPS).
Эндоваскулярные операции выполняются на ангиографическом комплексе с дополнительным использованием визуализации воротной вены с помощью УЗИ навигации. Такие вмешательства проводятся под местной анестезией с внутривенной седацией.
Операции сплено-ренального анастомоза выполняются у сохранных пациентов, перенесших кровотечение из варикозно-расширенных вен пищевода. Такие вмешательства мы выполняем под наркозом через доступ в левой боковой стенке живота с переходом на грудную клетку. Подобные вмешательства позволяют избежать смертельно-опасных осложнений портальной гипертензии.
 Причины и факторы риска
Причины и факторы риска
Портальная гипертензия возникает, когда что-то препятствует кровотоку через печень, повышая давление внутри воротной вены. Эта обструкция (закупорка) может быть внутрипеченочной, подпеченочной (внепеченочной) или надпеченочной.
Внутрипеченочные причины портальной гипертензии
Основной причиной возникновения гипертензии является цирроз (в 70% случаев). Есть много причин возникновения цирроза, наиболее распространенной из них является злоупотребление алкоголем. Цирроз печени может вызвать обширный фиброз (рубцевание). Интенсивное рубцевание препятствует прохождению жидкостей через печень. Фиброз окружает сосуды в печени, что затрудняет кровообращение.
В качестве причины портальной гипертензии выступает большое количество болезней:
- Вирусный гепатит,
- Аутоиммунный гепатит,
- Фиброз печени,
- Опухолевый процесс в печени,
- Болезнь Вильсона, врожденное нарушение метаболизма меди,
- Гемохроматоз, избыточное накопление железа,
- Муковисцидоз, системное наследственное заболевание,
- Холангит, воспаление желчных протоков, связанное с инфекцией,
- Атрезия желчных путей, слабо образованные желчные протоки,
- Инфекции,
- Некоторые метаболические заболевания.
Подпеченочные причины портальной гипертензии
- Тромбоз воротной и селезёночной вены,
- Врожденные аномалии воротной вены, в частности атрезия,
- Сдавление воротной вены опухолью,
- Гематологические заболевания.
Надпеченочные причины портальной гипертензии
Эти причины вызваны обструкцией кровотока из печени в сердце и могут включать:
- Тромбоз печеночной вены, синдром Бадда-Киари,
- Травматический тромбоз нижней полой вены,
- Слипчивый перикардит, воспаление околосердечной сумки, характеризующееся увеличением проницаемости и расширением кровеносных сосудов.
Международные данные по распространенности портальной гипертензии неизвестны, хотя известно что 80% пациентов страдают от портальной гипертензии из-за внутрипеченочных причин, то есть цирроза печени.
Течение заболевания
Течение заболевания можно разбить на 4 стадии:
I стадия — начальная
Заболевание уже появилось, но ещё не может диагностироваться. Протекает бессимптомно, либо пациенты ощущают тяжесть в правом подреберье и легкое недомогание.
II стадия — умеренная
Появляются выраженные клинические симптомы заболевания. Боли в верхней половине живота, метеоризм, расстройства пищеварения (отрыжка, изжога, тяжесть в животе и т.д.), спленомегалия и гепатомегалия (увеличение печени).
III стадия — выраженная
Присутствуют все признаки и симптомы портальной гипертензии в резко выраженной форме.
IV стадия — стадия осложнений
Развивается напряженный асцит, плохо поддающийся терапии, повторяющиеся кровотечения, а также возможные осложнения.
Осложнения
Основные осложнения: желудочно-кишечные кровотечения, асцит и печеночная энцефалопатия (печеночная недостаточность, комплекс психических, нервных и мышечных нарушений).
Спленомегалия часто вызывает анемию, низкие показатели лейкоцитов и низкие показатели тромбоцитов.
Общими осложнениями, связанными с портальной гипертензией, являются аспирационная пневмония, сепсис, почечная недостаточность, кардиомиопатия, аритмии и гипотония.
Портальная гипертензия является опасным заболеванием, поскольку может вызвать кровотечение. Во многих случаях эпизоды кровотечения считаются неотложными медицинскими ситуациями, потому что смертность от варикозных кровотечений составляет около 50%. Варикоз пищевода очень распространен у людей с прогрессирующим циррозом, и считается, что у каждого из трех человек с варикозом развивается кровотечение.
Прогноз
Портальная гипертензия является осложнением основного заболевания печени. Это заболевание часто можно контролировать, а выживаемость зависит от сохранения функций печени. Чем хуже печень выполняет свои функции, тем хуже прогноз.
Более высокие показатели смертности и заболеваемости у пациентов с тяжелым и стойким желудочно-кишечным кровотечением. Смертность пациентов с диагнозом варикозного расширения вен пищевода составляет 30%.
Пациенты, которые имели хотя бы один эпизод кровотечения из-за варикоза пищевода, имеют 80% шансов повторного кровотечения в течение 1 года. У пациентов с варикозом пищевода осложнения иммунных, сердечно-сосудистых и легочных систем способствуют примерно 20-45% смертей.
Источник
 ïå÷åíü êðîâü ïîñòóïàåò ÷åðåç ñèñòåìó ïîðòàëüíîé âåíû è ïå÷åíî÷íîé àðòåðèè.  ïîðòàëüíóþ âåíó ïîñòóïàåò
êðîâü èç âåðõíåé áðûæåå÷íîé è ñåëåçåíî÷íîé âåí, êîòîðûå ñîáèðàþò åå îò îðãàíîâ ÆÊÒ, ñåëåçåíêè è
ïîäæåëóäî÷íîé æåëåçû.


Íà ðèñóíêàõ ïðåäñòàâëåíà ñõåìà îòòîêà âåíîçíîé êðîâè îò îðãàíîâ ÆÊÒ â ïîðòàëüíóþ ñèñòåìó.
Îáà ïîòîêà (âåíîçíûé è àðòåðèàëüíûé) ñîåäèíÿþòñÿ â ïå÷åíè íà óðîâíå ñèíóñîèäîâ.
 ñèíóñîèäàõ ñìåøàííàÿ ïîðòàëüíàÿ è àðòåðèàëüíàÿ êðîâü êîíòàêòèðóþò ñ ìèêðîâîðñèíêàìè ãåïàòîöèòîâ â
ïðîñòðàíñòâàõ Äèññå, ÷òî îáåñïå÷èâàåò âûïîëíåíèå ïå÷åíüþ ìåòàáîëè÷åñêèõ ôóíêöèé.  íîðìå äàâëåíèå â
ñèñòåìå ïîðòàëüíûõ âåí ñîñòàâëÿåò 5-10 ìì ðò.ñò.

Ìèêðîñêîïè÷åñêîå ñòðîåíèå òêàíè ïå÷åíè: 1 — ãåïàòîöèòû; 2 — òåðìèíàëüíàÿ ïå÷åíî÷íàÿ âåíóëà; 3 — ñèíóñîèä
ïå÷åíè.
Ïîâûøåíèå äàâëåíèÿ â ñèñòåìå ïîðòàëüíûõ âåí ñâèäåòåëüñòâóåò î ðàçâèòèè ïîðòàëüíîé ãèïåðòåíçèè.
Ïîðòàëüíàÿ ãèïåðòåíçèÿ ÿâëÿåòñÿ ñëåäñòâèåì íàðàñòàþùåãî äàâëåíèÿ â âîðîòíîé âåíå èëè â îäíîé èç åå
âåòâåé (ôèçèîëîãè÷åñêîå ïîðòàëüíîå äàâëåíèå äîñòèãàåò ìàêñèìàëüíî 7-12 ìì ðò.ñò.), êîòîðîå âûçûâàåòñÿ
êàê ïîâûøåíèåì âåíîçíîãî ñîïðîòèâëåíèÿ â ïðåäïå÷åíî÷íîé, ïå÷åíî÷íîé è ïîñòïå÷åíî÷íîé ÷àñòè ïîðòàëüíîé
ñèñòåìû, òàê è óñèëåíèåì àáäîìèíàëüíîãî êðîâîòîêà. Ýòî ïðîèñõîäèò íà ôîíå óìåíüøåíèÿ àðòåðèàëüíîãî
ñîñóäèñòîãî ñîïðîòèâëåíèÿ.
Ïîðòàëüíàÿ ãèïåðòåíçèÿ ÿâëÿåòñÿ ñëåäñòâèåì öèððîçà ïå÷åíè, øèñòîñîìàòîçà (â ýíäåìè÷íûõ ðàéîíàõ),
ñòðóêòóðíûõ àíîìàëèé ïå÷åíî÷íûõ ñîñóäîâ.
Ïðè öèððîçàõ ïå÷åíè ðàçâèâàåòñÿ õàðàêòåðíûé ñèìïòîìîêîìïëåêñ — ñèíäðîì ïîðòàëüíîé ãèïåðòåíçèè,
îáóñëîâëåííûé çíà÷èòåëüíûì óâåëè÷åíèåì äàâëåíèÿ â ñèñòåìå âåí, îáåñïå÷èâàþùèõ ïðèòîê êðîâè îò
áîëüøèíñòâà îðãàíîâ, ðàñïîëîæåííûõ â áðþøíîé ïîëîñòè ê ïå÷åíè.
Ïðè öèððîçå ïå÷åíè — ïîðàæåííàÿ ïå÷åíü íå â ñîñòîÿíèè ïðîïóñòèòü ÷åðåç ñåáÿ òî êîëè÷åñòâî æèäêîñòè,
òðàíçèò êîòîðîé îáåñïå÷èâàëà çäîðîâàÿ ïå÷åíü â íîðìàëüíûõ óñëîâèÿõ. Íåêîòîðîå êîëè÷åñòâî æèäêîé ÷àñòè
êðîâè «âûäàâëèâàåòñÿ» ÷åðåç âåíîçíóþ ñòåíêó è ïðîíèêàåò â îêðóæàþùèå òêàíè, à â äàëüíåéøåì ìîæåò ïîïàñòü
â áðþøíóþ ïîëîñòü.
Ïîâûøåíèå äàâëåíèÿ â âîðîòíîé âåíå ñîïðîâîæäàåòñÿ ïîâûøåííûì âûõîäîì æèäêîñòè â ëèìôàòè÷åñêîå ðóñëî.
Âñëåäñòâèå ýòîãî ëèìôàòè÷åñêèå ñîñóäû çíà÷èòåëüíî ðàñøèðÿþòñÿ.
Îäíàêî, â ïàòîãåíåçå àñöèòà ðåøàþùàÿ ðîëü ïðèíàäëåæèò íå íàðóøåíèþ ïðîõîäèìîñòè â ñèñòåìå âîðîòíîé
âåíû, à òðóäíîñòÿì êðîâî- è ëèìôîîòòîêà íà óðîâíå ïå÷¸íî÷íûõ äîëåê. Ïðè öèððîçàõ íàáëþäàþòñÿ ñòðóêòóðíûå
èçìåíåíèé â ïå÷åíè: ïðîãðåññèðóþùåå îòëîæåíèå êîëëàãåíà è îáðàçîâàíèå óçëîâ ðåãåíåðàöèè íàðóøàþò
íîðìàëüíóþ àðõèòåêòîíèêó ïå÷åíè è óâåëè÷èâàþò ñîïðîòèâëåíèå ïîðòàëüíîìó òîêó êðîâè. Ñèíóñîèäû ñòàíîâÿòñÿ
ìåíåå ðàñòÿæèìûìè èç-çà íàêîïëåíèÿ êîëëàãåíà â ïðîñòðàíñòâå Äèññå.

Ïå÷åíî÷íûå ñèíóñîèäû ïðåäñòàâëÿþò ñîáîé ñïåöèôè÷åñêîå êàïèëëÿðíîå ðóñëî. Ñèíóñîèäàëüíûå ýíäîòåëèàëüíûå
êëåòêè îáðàçóþò ìåìáðàíó ñ ìíîæåñòâîì ïîð (íà ñíèìêå óêàçàíû ñòðåëêàìè), ïî÷òè ïîëíîñòüþ ïðîíèöàåìóþ äëÿ
ìàêðîìîëåêóë, âêëþ÷àÿ áåëêè ïëàçìû.
Ðàçìåð ïîð âíóòðåííèõ êàïèëëÿðîâ â 50-100 ðàç ìåíüøå, ÷åì ïå÷åíî÷íûõ ñèíóñîèäîâ, ïîýòîìó ãðàäèåíò
òðàíññèíóñîèäàëüíîãî îíêîòè÷åñêîãî äàâëåíèÿ â ïå÷åíè ïî÷òè íóëåâîé, â òî âðåìÿ êàê â ïå÷åíî÷íîé
öèðêóëÿöèè îí ðàâíÿåòñÿ 0,8-0,9. Âûñîêèé ãðàäèåíò îíêîòè÷åñêîãî äàâëåíèÿ ìèíèìèçèðóåò âëèÿíèå ëþáûõ
èçìåíåíèé êîíöåíòðàöèè àëüáóìèíà ïëàçìû íà òðàíñìèêðîâàñêóëÿðíûé îáìåí æèäêîñòüþ.

Ïîðòàëüíàÿ ãèïåðòåíçèÿ ïîâûøàåò ãèäðîñòàòè÷åñêîå äàâëåíèå â ñèíóñîèäàõ ïå÷åíè.
Íà ïîçäíèõ ñòàäèÿõ öèððîçà ïå÷åíè ïîðû â ýíäîòåëèè ñèíóñîèäîâ èñ÷åçàþò, åãî ïðîíèöàåìîñòü ñíèæàåòñÿ.
Âîçíèêàåò ãðàäèåíò äàâëåíèÿ ìåæäó èíòåðñòèöèàëüíûìè ïðîñòðàíñòâàìè ãåïàòîöèòîâ è ïðîñâåòîì ñèíóñîèäîâ.
Ó çäîðîâûõ ëþäåé ïî÷òè 100% êðîâè, ïðîõîäÿùåé ïî ñèñòåìå âîðîòíîé âåíû (ñêîðîñòü ïîðòàëüíîãî
êðîâîòîêà ïðèìåðíî 1 ë/ìèí) ïîñòóïàåò â ïå÷åíî÷íóþ âåíó. Ó ïàöèåíòà ñ öèððîçîì ýòîò ïîêàçàòåëü
ñîñòàâëÿåò 87%. Ðàçâèâàåòñÿ ïîðòàëüíàÿ ãèïåðòåíçèÿ. Ýòîìó ñïîñîáñòâóåò ñèñòåìíàÿ âàçîäèëàòàöèÿ è
ñíèæåíèå ñîñóäèñòîé ñïîðîòèâëÿåìîñòè.
Åñëè ïðè ïîðòàëüíîé ãèïåðòåíçèè äàâëåíèå â ìàëîé ïå÷åíî÷íîé âåíå áîëüøå èëè ðàâíî 12 ìì ðò. ñò.,
ìåæäó ïîðòàëüíîé ñèñòåìîé è ñèñòåìíîé âåíîçíîé ñåòüþ âîçíèêàåò êîëëàòåðàëüíîå êðîâîîáðàùåíèå.
Êîëëàòåðàëè âîçíèêàþò â ìåñòàõ áëèçêîãî ðàñïîëîæåíèÿ âåòâåé ïîðòàëüíîé è ñèñòåìíîé âåíîçíîé ñåòè: â
ñëèçèñòîé îáîëî÷êå ïèùåâîäà, æåëóäêà (ïîðòàëüíàÿ ãèïåðòåíçèîííàÿ ãàñòðîïàòèÿ), ïðÿìîé êèøêè; íà ïåðåäíåé
áðþøíîé ñòåíêå ìåæäó ïóïî÷íûìè è ýïèãàñòðàëüíûìè âåíàìè (íà ïåðåäíåé áðþøíîé ñòåíêå ó ïàöèåíòîâ ñ ýòîé
ïàòîëîãèåé âèçóàëèçèðóåòñÿ «ãîëîâà ìåäóçû»).
Ïî êîëëàòåðàëÿì (âàðèêîçàì) îòâîäèòñÿ ÷àñòü ïîðòàëüíîãî êðîâîòîêà îò ïå÷åíè, ÷òî ñïîñîáñòâóåò
óìåíüøåíèþ ïîðòàëüíîé ãèïåðòåíçèè, íî íèêîãäà ïîëíîñòüþ íå óñòðàíÿåò åå. Íàèáîëåå ÷àñòî âàðèêîçíûå âåíû
âîçíèêàþò â ïèùåâîäå è æåëóäêå.

Ñõåìà êðîâîîáðàùåíèÿ ïå÷åíè è ìåõàíèçì ðàçâèòèÿ ïîðòàëüíîé ãèïåðòåíçèè è âàðèêîçíîãî ðàñøèðåíèÿ âåí
ïèùåâîäà.
Ðåçóëüòàòîì âàðèêîçíîãî ðàñøèðåíèÿ âåí ïèùåâîäà, æåëóäêà è êèøå÷íèêà ÿâëÿþòñÿ êðîâîòå÷åíèÿ.
Ïîñëåäñòâèÿìè ïîðòàëüíîé ãèïåðòåíçèè ÿâëÿåòñÿ ðàçâèòèå ïîðòîêàâàëüíûõ àíàñòîìîçîâ, àñöèòà è
ñïëåíîìåãàëèè, ÷àñòî ñ ÿâëåíèÿìè ãèïåðñïëåíèçìà.
Ïîñòåïåííî ó ïàöèåíòîâ ñ ïîðòàëüíîé ãèïåðòåíçèåé ôîðìèðóþòñÿ âíåïå÷åíî÷íûåòïîðòîñèñòåìíûå øóíòû.
Êðîâü îò îðãàíîâ ÆÊÒ ïîïàäàåò â ñèñòåìíûé êðîâîòîê, ìèíóÿ ïå÷åíü. Ïåðåïîëíåíèå êðîâüþ âíóòðåííèõ îðãàíîâ
ñïîñîáñòâóåò âîçíèêíîâåíèþ àñöèòà. Ñïëåíîìåãàëèÿ è ÿâëåíèÿ ãèïåðñïëåíèçìà (òðîìáîöèòîïåíèÿ, ëåéêîïåíèÿ,
àíåìèÿ) âîçíèêàþò â ðåçóëüòàòå ïîâûøåíèÿ äàâëåíèÿ â ñåëåçåíî÷íîé âåíå.
Источник
Советы при портальной гипертензии и варикозном расширении вен пищевода
1. Опишите кровоснабжение печени.
Общий печеночный кровоток составляет примерно 1500 мл/мин или около одной четвертой сердечного выброса. Печеночная артерия в норме дает около 30% от всей поступающей крови и 50% от всего поступающего кислорода, а 70% крови и 50% кислорода приносит в печень воротная вена. При циррозе и портальной гипертензии повышается сравнительная значимость артериального кровотока.
2. Что такое гепатопедальный кровоток?
При тяжелом циррозе с увеличением сопротивления печеночных сосудов кровоток в воротной вене может поменять направление. В этом случае кровь поступает в печень только по печеночной артерии.
3. Когда говорят о портальной гипертензии?
В норме давление в воротной вене менее 10 мм рт. ст. О портальной гипертензии говорят, если это давление превышает 20 мм рт. ст.
4. Где находятся четыре естественных портокавальных анастомоза?
а) Между левой желудочной (коронарной) веной и венами пищевода (ведет к варикозному расширению вен пищевода).
б) Между нижней брыжеечной веной посредством верхней геморроидальной вены и подвздошной веной (ведет к образованию геморроидальных узлов).
в) Между пупочной веной и поверхностными венами брюшной стенки (ведет к образованию “головы медузы”).
г) Между брыжеечными венами и поясничными венами Ретциуса (Retzius), впадающими в нижнюю полую вену.
5. Перечислите причины портальной гипертензии.
а) Предпеченочная: тромбоз воротной вены, сдавление воротной вены опухолью или при шистосомиазе (биогельминтоз, вызываемый инвазией Schistosoma mansoni, либо S. japonicum).
б) Внутрипеченочная: цирроз.
в) Надпеченочная: тромбоз печеночных вен (синдром Бадда-Киари (Budd-Chiari)) или правожелудочковая сердечная недостаточность.
6. Что наиболее часто приводит к портальной гипертензии?
а) В Соединенных Штатах — болезнь Лаэннека (Laennec) (алкогольный цирроз печени).
б) В мире — шистосомиаз.
в) У детей — внепеченочное сдавление воротной вены обычно вследствие ее тромбоза (приводит к «кавернозной трансформации»).

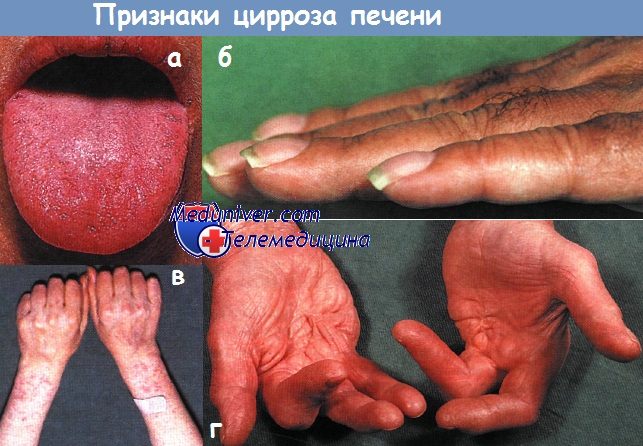
а — Цианоз слизистых оболочек у больного с алкогольным циррозом.
б — Утолщение концевых фаланг пальцев рук у больного с первичным билиарным циррозом.
в — Кровоподтеки и телеангиэктазии у больного с алкогольным циррозом.
г — Контрактура Дюпюитрена у больного с алкогольным поражением печени.
Сочетание котрактур ладоней и пальцев с ампутациями связано с ранним развитием деформаций.
7. Назовите классические осложнения портальной гипертензии.
а) Кровотечение из варикозно расширенных вен пищевода (наиболее тяжелое осложнение).
б) Гиперспленизм.
в) Варикозное расширение вен прямой кишки.
г) Гастропатия вследствие портальной гипертензии.
д) Печеночная энцефалопатия.
8. Как часто встречается варикозное расширение вен пищевода?
Кровотечение из варикозно расширенных вен пищевода происходит у 30% больных в течение года после постановки диагноза. Смертность при таком кровотечении составляет 20% и напрямую зависит от функции печени (класса по Чайлду (Child); см. ниже).
9. Всегда ли источником кровотечения из верхних отделов ЖКТ у больного циррозом (даже при подтвержденном варикозном расширении вен пищевода) являются варикозно расширенные вены пищевода?
Нет. В 25% кровотечение у больных циррозом имеет другой источник (например, поверхностные эрозии желудка).
10. С чего начать специализированную помощь при подозрении на кровотечение из варикозно расширенных вен пищевода?
С активного восполнения кровопотери с последующим экстренным эндоскопическим исследованием для подтверждения (и возможной остановки) кровотечения из варикозно расширенных вен.
11. Что такое зонд Сенгстейкена-Блэкмора (Sengstaken-Blakemore)?
Зонд Сенгстейкена-Блэкмора используется для механической остановки кровотечения из варикозно расширенных вен. Он представляет собой пазогастральный зонд с двумя большими баллонами на дистальном конце. Зонд вводят в желудок, причем его положение должно быть подтверждено рентгенологическим исследованием до раздувания баллонов.
Дистальный желудочный баллон раздувают 250 мл воздуха, а затем подтягивают его к желудочно-пищеводному переходу (тракция завершается прикреплением проксимального конца зонда к маске шлема для американского футбола). Если одного желудочного баллона недостаточно для остановки кровотечения, то раздувают проксимальный пищеводный баллон, создавая в нем давление, равное давлению в системе воротной вены (25 мм рт. ст.). Метод баллонной тампонады позволяет выиграть время. После сдувания баллона более чем у 50% больных кровотечение повторяется.
12. Какие лекарства используют для лечения кровотечения из варикозно расширенных вен?
— Вазопрессин (Vasopressin) (0,4-0,8 Ед/мин в/в) — сильный сосудосуживающий препарат, снижает кровоток во внутренних органах. Следует помнить, что он вызывает также спазм коронарных сосудов, приводящий к ишемии миокарда. Можно использовать нитроглицерин для защиты миокарда.
— Глипрессин (Glypressin) (2 мг в/в через каждые 4 часа) является синтетическим аналогом вазопрессина с более длительным периодом полувыведения, более простым введением и меньшими системными побочными реакциями. В сочетании с этим препаратом также можно назначить нитроглицерин.
— Соматостатин (250 мкг в/в струйно, затем 250 мкг/ч в/в) уменьшает портальный кровоток за счет селективного сужения сосудов во внутренних органах и не вызывает системных побочных реакций.
— Октреотид (250 мкг в/в струйно, затем 50 мкг/ч в/в) является синтетическим аналогом соматостатина и обладает такой же эффективностью.
13. Какие существуют виды эндоскопического лечения?
— Склеротерапия: интраварикозная инъекция склерозирующего вещества (морруата натрия (sodium morrhuate)).
— Эндоскопическая перевязка резиновыми кольцами: лигирование варикозных узлов с помощью резиновых колец наподобие методики, принятой для перевязки геморроидальных узлов.
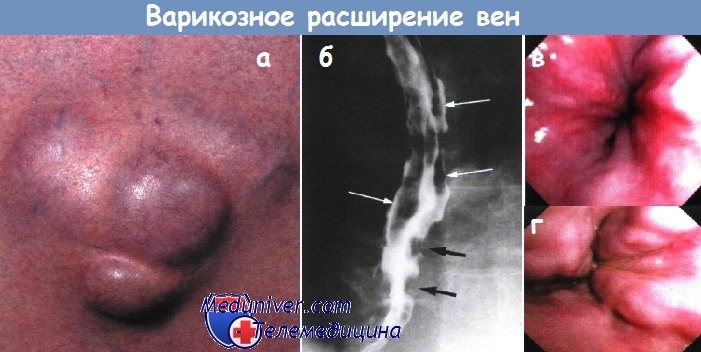
а — Варикозное расширение пупочных вен (крупный план), над которыми определяется венозный шум (шум Крювелье-Баумгартена).
б — Варикозное расширение вен — многокамерные дефекты наполнения во фронтальной (белые стрелки) и сагиттальной (черные стрелки) проекции дистального отдела пищевода.
Рентгеноконтрастное исследование.
в — Первая степень варикозного расширения вен пищевода.
г — Вторая степень варикозного расширения вен пищевода. Извитые вены.
14. Каковы результаты эндоскопического лечения?
Одна эндоскопическая лечебная процедура позволяет остановить острое кровотечение из варикозных вен в 75% случаев.
15. Обладает ли какой-нибудь вид эндоскопического лечения преимуществами?
Да. Эндоскопическая перевязка резиновыми кольцами безопаснее, быстрее и дешевле.
16. Что такое трансюгулярный внутрипеченочный портосистемный шунт (ТВПШ)?
Трансюгулярный внутрипеченочный портосистемный шунт представляет собой методику отведения портальной крови через печень в полую вену. Стент диаметром 8 мм под рентгенологическим контролем проводят из системы печеночных вей через паренхиму печени в воротную вену. ТВПШ предназначен для лечения асцита и кровотечения из варикозно расширенных вей. Повторное кровотечение обычно обусловлено тромбированием шунта и отмечается в 10% случаев.
17. Что вы знаете о классификации Чайлда (Child)?
Классификация Чайлда отражает тяжесть печеночной недостаточности и позволяет прогнозировать риск операции и вероятную выживаемость:
Класс А: и альбумин и билирубин «находятся с правильной стороны» от 3 (альбумин сыворотки > 3 г%, билирубин сыворотки < 3 мг%); прогноз при этом благоприятный.
Класс С: альбумин сыворотки < 3 г%, билирубин сыворотки > 3 мг%; прогноз неблагоприятный.
Класс В: показатели находятся между указанными выше крайними значениями.
18. Расскажите о шунтирующих операциях.
— Центральный (неселективный) шунт: портокавальный и мезентерикокавальный центральные шунты способствуют иеселективпой декомпрессии системы воротной вены. Они могут привести к обратному току крови в воротной вене, тем самым усугубляя печеночную недостаточность. Также происходит выброс больших объемов портальной крови в системный кровоток, что может способствовать развитию энцефалопатии.
— Селективный спленоренальный шунт Варрена (Warren): анастомоз дистальной части (ближе к селезенке) селезеночной вены с левой почечной веной одновременно с перевязкой левой желудочной вены. Как правило, чем центральнее расположен шунт, тем лучше декомпрессия портальной системы и тем больше вероятность энцефалопатии. Таким образом, чем лучше работает шунт, тем больше риск энцефалопатии.
19. Какова интраоперационная смертность во время формирования селективных портосистемных шунтов?
Интраоперационная смертность зависит от класса по Чайлду: 5% при классе А, 10% при классе В и 40% при классе С.
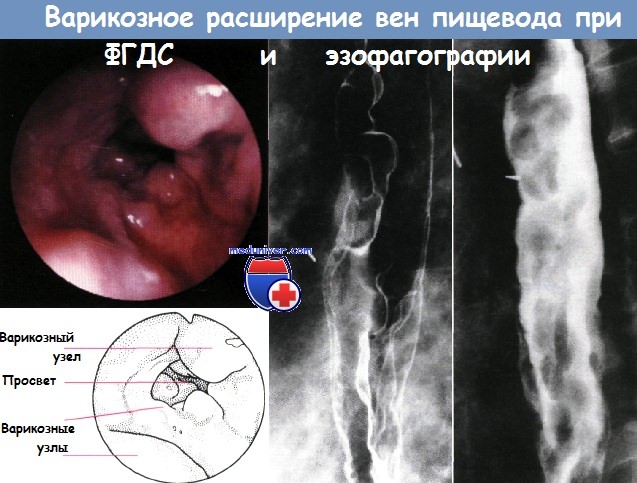
20. Показано ли экстренное формирование портокавального шунта при кровотечении из варикозно расширенных вен?
По всей видимости, нет. В большинстве клиник, если не удается остановить кровотечение эндоскопически, то накладывают внутрипеченочный шунт (ТВПШ) под рентгенологическим контролем. Процедура заменила хирургический метод во многих клиниках.
21. Какую роль в лечении портальной гипертензии играет трансплантация печени?
Трансплантация печени является единственным методом, излечивающим портальную гипертензию и заболевание, приведшее к ней. Всех больных с классами В и С по Чайлду следует расценивать как потенциальных реципиентов для трансплантации. Однако в связи с нехваткой донорских органов, подбор больных идет по более строгим критериям.
22. Мешают ли предшествующее ТВПШ или хирургическое портосистемное шунтирование выполнению трансплантации печени?
Нет.
23. Следует ли лечить больных с варикозным расширением вен пищевода, если у них нет кровотечения?
После профилактических шунтирующих операций, направленных на предотвращение первого кровотечения из варикозно расширенных вен, риск больного умереть выше, чем в случае, если бы его не лечили вообще. Профилактическая эндоскопическая склеротерапия по сравнению с группами больных, где лечение не проводилось, или не дает никакого эффекта, или сопровождается худшими показателями.
В нескольких исследованиях показано, что эндоскопическое лигирование, выполненное с профилактической целью, способствует уменьшению риска кровотечения и снижает смертность, однако эти результаты требуют дальнейшего подтверждения. Профилактический прием неселективных бета-блокаторов ведет к уменьшению риска первого кровотечения из варикозно расширенных вен и, но всей видимости, улучшает выживаемость. Кровотечение более вероятно у больных с большими варикозными узлами. Именно им следует проводить профилактическое лечение.
— Также рекомендуем «Советы при гастроэзофагеальном рефлюксе (ГЭРБ, желудочно-пищеводном рефлюксе, ЖПР)»
Оглавление темы «Советы молодым абдоминальным хирургам.»:
- Советы при аппендиците и аппендэктомии
- Советы при холецистите и желчнокаменной болезни (ЖКБ)
- Советы при раке поджелудочной железы
- Советы при остром панкреатите
- Советы при хроническом панкреатите
- Советы при портальной гипертензии и варикозном расширении вен пищевода
- Советы при гастроэзофагеальном рефлюксе (ГЭРБ, желудочно-пищеводном рефлюксе, ЖПР)
- Советы при раке пищевода и болезни Баррета
- Советы при язве двенадцатиперстной кишки
- Советы при язве желудка
Источник

