Попадание инфекции после ветряной оспы

Осложнения после ветрянки могут возникать как у детей, так и у взрослых, но тяжелое течение болезни в раннем возрасте встречается редко. Если человек не заразился ветряной оспой в детстве, то потом ему будет сложнее перенести этот вид вируса герпеса. Осложнения инфекции могут представлять угрозу для жизни, поэтому важно своевременно приступить к лечению, чтобы избежать тяжелых патологий и вреда для организма.

Если человек не заразился ветряной оспой в детстве, то потом ему будет сложнее перенести этот вид вируса герпеса.
Причины осложнений после ветрянки
И в детском, и во взрослом возрасте последствия ветрянки чаще всего связаны с ослаблением иммунитета. В таком состоянии организм не может бороться с вирусом. Избавиться от болезни тяжело. Инфекция протекает сложнее на фоне иммунодефицитных патологий. Заболевания крови тоже могут быть источником возникновения осложнений после ветрянки.
Частая причина проблем со здоровьем из-за ветрянки — вторичная инфекция. К ней приводит неправильный уход за больным ребенком и игнорирование врачебных рекомендаций взрослыми. Присоединение патогенной флоры в местах расчесов папулезной сыпи вызывает развитие бактериальной инфекции, что может провоцировать тяжелые патологии внутренних органов.

Присоединение патогенной флоры в местах расчесов папулезной сыпи вызывает развитие бактериальной инфекции.
Виды
В зависимости от причин появления осложнений выделяют 2 их главных вида:
- вирусные;
- бактериальные.
В каждом случае болезнь проявляется по-разному и требует дополнительного лечения под контролем врача.
Бактериальные
Главные признаки ветрянки — высыпания на теле, наполненные прозрачным жидким содержимым. Папулезные образования вызывают зуд. При расчесывании сыпи бактериальная флора быстро проникает в организм. Развитие инфекции в ранках может привести к тяжелым патологиям внутренних органов. Самым опасным в этом случае является поражение головного мозга, но это бывает крайне редко.
Чаще всего бактериальные осложнения ветряной оспы проявляются в виде различных кожных инфекций. Шрамы и рубцы после болезни — это самые безобидные последствия для здоровья. Повреждение герпетических пузырьков на глазах провоцирует развитие кератита. У людей с таким осложнением снижается острота зрения.

Повреждение герпетических пузырьков на глазах провоцирует развитие кератита. У людей с таким осложнением снижается острота зрения.
Патогенная флора, попавшая в ранки в ушах, приводит к тяжелым формам отита. Бактерии на поврежденной слизистой оболочке ротовой полости дают осложнение в виде стоматита. Проникновение микробов в дыхательную систему на фоне ветрянки провоцирует острый ларингит и даже пневмонию.
Инфицированная сыпь на половых органах — причина воспалительных процессов в урогенитальной сфере. У мальчиков осложнения протекают тяжелее. Последствия этого вида герпесной инфекции иногда оказывают негативное влияние на сексуальную и репродуктивную функцию как у слабого, так и у сильного пола.
Вирусные
Во время ветрянки иммунитет человека преодолевает тяжелое испытание. Если защитные функции организма снижены, то возможно развитие вирусных осложнений болезни. Самым распространенным из них является поражение верхних дыхательных путей.
Многочисленные высыпания на трахее и гортани способны вызвать ветряночную пневмонию. Отсутствие необходимого лечения провоцирует дыхательную недостаточность. Поэтому сухой кашель при ветрянке должен сразу насторожить пациента и его врача.
Поражение различных внутренних органов может вызвать такие симптомы, как высокая температура, тошнота, слабость и боль в суставах. Частые осложнения после инфекции — артрит и миозит. Воспаление суставов и мышц при тяжелом течении болезни иногда переходит в хроническую форму и сопровождает человека всю жизнь.

Отсутствие необходимого лечения провоцирует дыхательную недостаточность. Поэтому сухой кашель при ветрянке должен сразу насторожить пациента и его врача.
Проникновение вируса в лимфатические узлы приводит к необходимости хирургического вмешательства, причем органы после оперативного лечения уже не могут выполнять свои защитные функции в полном объеме.
Вирус способен поражать центральную нервную систему. Это опасно развитием менингита. Нередко в таких случаях диагностируют ветряночный энцефалит. Главными симптомами поражения ЦНС считаются:
- тошнота;
- рвота;
- головная боль;
- спутанность сознания;
- головокружение;
- снижение остроты зрения;
- судорожный синдром;
- нарушение координации движений.
Патология представляет опасность для жизни. Агрессивное распространение герпеса в периферической нервной системе может вызвать вялые параличи и асимметрию лица. Тяжелые вирусные осложнения болезни требуют лечения в стационаре под наблюдением медиков.

Тяжелые вирусные осложнения болезни требуют лечения в стационаре под наблюдением медиков.
Читайте также: Чем сбить температуру при ветрянке
Сколько длится карантин по ветрянке
Подробнее о сыпи при ветрянке — читайте здесь.
Чем опасна ветрянка
Главная сложность в борьбе с последствиями ветрянки заключается в том, что на начальной стадии развития болезни трудно предугадать, как поведет себя вирус и каким будет ответ иммунной системы.
Вирусные и бактериальные поражения внутренних органов представляют угрозу для здоровья пациента, а в особо сложных случаях и для его жизни.
Для взрослых
У людей, которые не болели ветрянкой в детстве, риск осложнений гораздо выше. Вирус не получает достаточного иммунного ответа, поэтому ведет себя агрессивно.
Заражение ветряной оспой для лиц старше 12 лет грозит воспалением суставов и мышц, развитием кератита, тромбофлебита, миокардита и целого ряда других заболеваний внутренних органов. Поражение половой системы у мужчин и женщин способно привести к вторичному бесплодию и половой дисфункции.
Для детей
У детей с рождения и до 12 лет ветряная оспа чаще всего протекает без осложнений. Даже шрамы, которые остаются после высыпаний, быстро затягиваются и становятся незаметными. Этому способствует эластичность детской кожи.
Однако для малышей до года, родившихся у матери, не болевшей ветрянкой, риск тяжелых последствий высок. Вирус в этом случае быстро распространяется по организму, особенно опасен он для дыхательной и нервной систем.
- Почему появляются шрамы после ветрянки?
Для беременных
В большинстве случаев, один раз переболев ветрянкой, человек получает пожизненный иммунитет. Рецидив болезни может возникнуть только при критическом снижении иммунитета. Если первичное заражение происходит во время беременности, то в несколько раз возрастает риск возникновения тяжелых патологий развития плода. Не исключаются преждевременные роды и внутриутробная гибель ребенка.

Если первичное заражение происходит во время беременности, то в несколько раз возрастает риск возникновения тяжелых патологий развития плода.
Профилактика последствий ветрянки
Осложнения ветрянки можно свести к нулю, если с первых дней жизни заниматься укреплением иммунитета малыша. Закаливание, прогулки на свежем воздухе, соблюдение режима сна и отдыха, физкультура и сбалансированное питание укрепят здоровье и помогут справиться с болезнью в короткие сроки.
Пациентам с ветрянкой рекомендуется соблюдать постельный режим и следить за гигиеной, чаще мыть руки с моющим средством и не расчесывать папулезную сыпь.
Ногти лучше коротко подстричь. Следует чаще менять постельное и нательное белье. Врачи не советуют мыться под душем или в ванне. Чтобы избежать повреждения и инфицирования участков кожи с высыпаниями, нужно аккуратно промокать тело влажным полотенцем. Папулезные образования необходимо регулярно обрабатывать зеленкой или Фукорцином.
В комнате, где находится пациент, должно быть прохладно. Помещение нужно проветривать несколько раз в день и проводить регулярную влажную уборку. В период болезни человеку необходимо давать обильное теплое питье. Больной ветрянкой должен полноценно питаться для восстановления сил организма, необходимых для борьбы с инфекцией. После консультации с врачом можно начать прием поливитаминов.
Источник
2018-01-09
- Источник
- Проявления
- Осложнения
- Вакцины
Ветряная оспа (варицелла, ветрянка) является острым и очень заразным заболеванием. Оно вызвано первичной инфекцией вирусом ветряной оспы. Вспышки ветряной оспы возникают во всём мире, и при отсутствии программы вакцинации затрагивают большую часть населения к середине молодого возраста.

Когда возникла ветряная оспа?
Ветряная оспа была известна с древних времён. В течении некоторого времени она считалась лёгким течением натуральной оспы и только в 1772 году она была выделена в отдельное заболевание. А в 1909 году было установлено, что ветряная оспа и опоясывающий лишай имеют одного и того же возбудителя, что впоследствии было подтверждено лабораторными исследованиями. Последующее изучение особенностей вируса привело к разработке живой аттенуированной вакцины против ветряной оспы в Японии в 1970-х годах. Вакцина была лицензирована для использования в Соединенных Штатах в марте 1995 года.
Чем вызывается ветряная оспа и как можно заразиться?
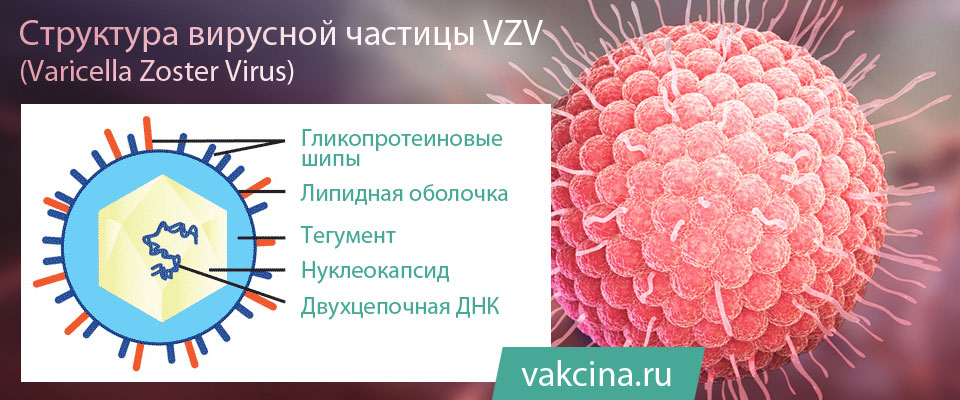
Varicella zoster virus (VZV) – это вирус, который является возбудителем ветряной оспы и принадлежит к семейству герпесвирусов. Как и другие вирусы этой группы, он обладает способностью сохраняться в организме после первичной инфекции.
После того, как человек переболел ветрянкой, VZV не покидает его организм, а сохраняется в сенсорных нервных ганглиях.
Таким образом, первичная инфекция VZV приводит к ветряной оспе, а опоясывающий герпес является результатом реактивации скрытой инфекции этого вируса, которая обусловлена снижением иммунитета вследствии различных обстоятельств (переохлаждение, стрессы и др.) либо сопутствующими заболеваниями, которые сопровождаются иммунодефицитом (злокачественные заболевания крови, ВИЧ и т. д.). За наличие этого свойства вирус ветряной оспы и относится к группе возбудителей медленных инфекций. Стоит отметить, что вирус ветряной оспы и сам имеет иммунодепрессивное свойство.
Считается, что VZV имеет короткое время выживания в окружающей среде. Все герпесвирусы чувствительны к химическому и физическому воздействию, в том числе к высокой температуре.
Источником инфекции является человек больной ветряной оспой или опоясывающим герпесом. Вирус содержится на слизистых оболочках и в элементах сыпи. Заразным больной считается с момента появления сыпи до образования корочек (обычно до 5 дня с момента последних высыпаний).

Вирус ветряной оспы обладает высокой контагиозностью, то есть с очень большой вероятностью передаётся через респираторные капли или прямой контакт с характерными поражениями кожи инфицированного человека. С этим связан тот факт, что большая часть населения заболевает уже в детском возрасте.
На возраст до 14 лет приходится 80-90 % случаев. Также для ветряной оспы характерна высокая восприимчивость (90-95 %).
Большинство стран имеют тенденцию к более высокому уровню заболеваемости в городских населённых пунктах (700-900 на 100 000 населения) и значительно меньшему в сельских регионах. Эпидемиология заболевания отличается в разных климатических зонах, например, существенная разница наблюдается в умеренном и тропическом климатах. Причины этих различий плохо изучены и могут относиться к свойствам вируса (которые, как известно, чувствительны к теплу), климату, плотности населения и риску воздействия (например, посещение в детском саду или школе или число братьев и сестёр в семье).
Почему так актуальна ветряная оспа в современном мире?
Относительно нетяжёлое течение и невысокая летальность долгое время были причиной предельно спокойного отношения к этой инфекции.
Однако, на данный момент, как результат многочисленных исследований, было установлено, что возбудитель может поражать не только нервную систему, кожу и слизистые, но и лёгкие, пищеварительный тракт, мочеполовую систему.

Вирус оказывает неблагоприятное влияние на плод, при возникновении заболевания у беременных женщин. При этом стоит помнить, что мать может передать инфекцию плоду, если она больна ветряной оспой или опоясывающим герпесом (вирус способен проникать через плаценту на протяжении всей беременности).
Какие проявления ветряной оспы (ветрянки)?
Вирус ветряной оспы проникает через дыхательные пути и конъюнктиву. Считается, что вирус размножается в слизистой носоглотки и региональных лимфатических узлах.
Первичное попадание вируса в кровь возникает через несколько дней после заражения и способствует попаданию вируса в эпителиальные клетки кожи, где и происходит дальнейшее размножение вируса и соответствующие кожные изменения.
Затем происходит вторичное попадание в кровь. Следует помнить, что поражаться может не только эпителий кожи, но и слизистые желудочно-кишечного тракта, дыхательных путей, мочеполовая система. Учитывая то, что вирус является тропным к нервной ткани в нервных узлах, корешках чувствительных нервов и спинном мозге могут развиваться дегенеративные и некротические изменения.
Инкубационный период. Период от попадания вируса в организм до начала клинических проявлений составляет от 5 до 21 дня после воздействия, чаще 1-2 недели. Инкубационный период может быть более долгим у пациентов с ослабленным иммунитетом.
У инфицированных людей может быть мягкий продромальный период, который предшествует наступлению сыпи. У взрослых это может быть от 1 до 2 дней лихорадки и недомогания, но у детей чаще всего сыпь является первым признаком заболевания.
Начало чаще всего острое. Лихорадка длиться 2-7 дней, при тяжёлом течении дольше. Больные жалуются на возникновение зудящей сыпи, ломоту в теле, снижение аппетита, нарушение сна, головную боль. Могут наблюдаться тошнота и рвота.
Первые элементы сыпи появляются на лице и туловище, а затем на волосистой части головы и конечностях; наибольшая концентрация поражений находится на туловище с появлением подсыпаний в течении 4-6 дней. При этом элементы сыпи присутствуют на нескольких стадиях развития (например, покраснения и папулы могут наблюдаться одновременно и в той же области, что и везикулы и корочки).
Сыпь также может возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.
Элементы сыпи обычно имеют диаметр от 1 до 4 мм. Везикулы (пузырьки) являются поверхностными, однокамерными и содержат прозрачную жидкость, окружены красным ободком. Со временем они подсыхают и превращаются в корочки, после отторжения которых остается временная пигментация и изредка маленькие рубчики.

Количество элементов сыпи колеблется от единичных до множественных. Везикулы могут разорваться или загноиться до того, как они высохнут и приобретут вид корочек. Высыпания сопровождаются выраженным зудом.
У 20-25 % больных высыпания могут возникать на слизистых рта, дёснах. Обычно они быстро вскрываются, образуют эрозии и сопровождаются болезненностью, жжением и повышенным слюноотделением.
Около 2-5 % заболевших имеют элементы сыпи на коньюнктивах.

Также при ветряной оспе, как правило, увеличиваются лимфатические узлы (подчелюстные, шейные, подмышечные, паховые).
Восстановление от первичной инфекции ветряной оспы обычно приводит к пожизненному иммунитету. Но в последнее время всё чаще наблюдаются случаи повторного заболевания ветряной оспой. Это не является обычным явлением для здорового человека, и чаще всего происходит у лиц с ослабленным иммунитетом.
Какие осложнения могут возникнуть при ветряной оспе?
Болезнь обычно имеет нетяжёлое течение, но могут возникать осложнения, включая бактериальные инфекции (например, бактериальные кожные поражения, пневмония) и неврологические (например, энцефалит, менингит, миелит), которые могут закончиться летальным исходом.
Вторичные бактериальные инфекции кожных покровов, которые вызваны стрептококком или стафилококком, являются наиболее распространённой причиной госпитализации и амбулаторных медицинских визитов. Вторичная инфекция стрептококками инвазивной группы А может вызвать абсцессы и флегмоны.
Пневмония после ветряной оспы обычно является вирусной, но может быть и бактериальной. Вторичная бактериальная пневмония чаще встречается у детей моложе 1 года. Она характеризуется нарастанием температуры до 40⁰С, нарастанием бледности и цианоза кожи, появлением загрудинного сухого кашля и одышки. Больные могут принимать вынужденное положение в постели.
Поражение центральной нервной системы при ветряной оспе варьируются от асептического менингита до энцефалита. Вовлечение мозжечка с последующей мозжечковой атаксией является наиболее распространенным проявлением нарушений центральной нервной системы, но, как правило, имеет положительный исход.
Энцефалит – одно из самых опасных осложнений ветряной оспы (10-20 % заболевших имеют летальный исход). Проявляется это осложнение головной болью, тошнотой, рвотой, судорогами и часто приводит к коме. Диффузное вовлечение головного мозга чаще встречается у взрослых, чем у детей. Вместе с энцефалитом или самостоятельно может возникнуть ветряночный менингит.
Редкими осложнениями ветряной оспы являются синдром Гийена-Барре, тромбоцитопения, геморрагическая и буллёзная ветряная оспа, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
После заражения вирус остается скрытым в нервных клетках и может быть реактивирован, вызывая вторичную инфекцию — опоясывающий герпес. Обычно это происходит у взрослых в возрасте старше 50 лет или при ослаблении иммунитета и связано с болезненной сыпью, которая может привести к постоянному повреждению нервов.
Что такое опоясывающий герпес?
Опоясывающий герпес (herpes zoster, опоясывающий лишай) возникает у людей, как проявление реактивации латентной инфекции, вызванной вирусом, который находился в нервных ганглиях, после перенесённой ветряной оспы. Локализация последующих высыпаний будет зависеть от того, в каком нервном узле находился вирус (VZV) в латентном (спящем) состоянии.

Локализация сыпи при поражении узла тройничного нерва – на волосистой части головы, в области лба, носа, глаз, нижней челюсти, нёба, языка; при наличии вируса в спинальных ганлиях — на шее, туловище, верхних и нижних конечностях.
Особенностями сыпи при опоясывающем герпесе являются:
- везикулы располагаются на коже группами вдоль соответствующего нерва,
- начинается заболевание чаще всего с болевых ощущений, после чего следует покраснение и соответствующие высыпания,
- со временем боль становится всё меньше и меньше,
- процесс всегда односторонний,
- обычно высыпания сопровождаются повышением температуры, недомоганием, слабостью.
Какие существуют методы диагностики ветряной оспы?
Обычно диагноз ставится на основании клинической картины и объективного осмотра больного.
Для подтверждения диагноза лабораторными методами берут кровь, спинномозговую жидкость, а также содержимое пузырьков и пустул. Как ориентированный метод проводят микроскопию.
В современной практике используются серологические методы диагностики (ИФА, РСК, РНГА, РИА). При этом кровь берут дважды: в начале заболевания и в период реконвалесценции. Реакция считается положительной, если титр антител вырос в 4 раза и более.
Стоит заметить, что наиболее часто используются ИФА и ПЦР. Также существует метод культивирования вируса, но в связи с трудоёмкостью и большими затратами, сейчас не используется.
Как лечить ветряную оспу?
Пациентов с неосложненным течением чаще всего лечат в домашних условиях. Элементы сыпи обрабатывают концентрированным раствором перманганата калия. Кислород, который выделяется вследствии этого, предотвращает присоединение вторичной инфекции, а также снижает зуд. При небольшом количестве высыпаний можно использовать бриллиантовый зеленый.

Только при тяжелых или осложненных вариантах необходимо лечение, которое направлено на возбудителя. Это препараты ацикловир, валацикловир, фамцикловир, принимать которые можно только после консультации врача-инфекциониста или семейного доктора. Противовирусное лечение является обязательным при опоясывающем герпесе. Также возможно локальное применение мазей ацикловира.
При выраженном зуде заболевшим ветряной оспой необходимо принимать антигистаминные препараты. При сильных болях у пациентов с опоясывающим герпесом – анальгетики. Если имеет место высокая температура и сильная интоксикация показана дезинтоксикационная терапия (внутривенное введение определенных растворов). Лицам, у которых снижен уровень иммунитета, показан иммуноглобулин.
Как предупредить заболевание ветряной оспой?
Ветряная оспа может быть предотвращена с помощью вакцинации. Специфическая профилактика проводится живыми вакцинами из ослабленного вируса ветряной оспы (например, бельгийская вакцина «Варилрикс»). Особенно вакцинация рекомендована детям раннего возраста, а в США и лицам пожилого возраста с целью профилактики опоясывающего герпеса и постгерпетической невралгии.

При проведении клинических испытаний было установлено, что лица, которые были вакцинированы, либо не подвержены ветряной оспе, либо переносят её в очень лёгкой форме.
Вакцины против ветряной оспы
Необходима вакцинация тем категориям людей, которые имеют сниженный иммунитет и, как следствие, высокую возможность тяжелого и осложненного течения заболевания. К ним относятся следующие категории:
- лица имеющие злокачественными заболевания,
- ВИЧ-инфицированные,
- те группы людей, которые имеют тяжёлую хроническую патологию,
- пациенты, которые принимают глюкокортикостероиды.
Показана вакцинация:
- с профилактической целью, особенно рекомендована категориям повышеного риска:
— обычная вакцинация в возрасте 12-15 месяцев,
— обычная вторая доза в возрасте 4-6 лет. - для экстренной профилактики тех, кто не болел ветряной оспой и не был привит, но при этом контактирует с больными.
Минимальный интервал между дозами вакцины против ветряной оспы составляет 3 месяца для детей в возрасте до 13 лет.
Хотя однодозовые программы эффективны для профилактики тяжёлой болезни ветряной оспы, что подтверждается исследованием, проведенным в Австралии (она является одной из немногих стран, которые включили вакцинацию против ветряной оспы в рамках своей национальной программы иммунизации), данные свидетельствуют о том, что для прерывания передачи вируса требуется введение двух доз. Возникающие школьные вспышки и высокие показатели ветряной оспы, хотя обычно и не тяжёлые, побудили некоторые страны осуществить двухдозовый график вакцинации.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Использованные материалы
- https://www.cdc.gov/vaccines/pubs/pinkbook/varicella.html — этиология, патогенез, клинические особенности, профилактика ветряной оспы
- https://www.who.int/immunization/sage/meetings/2014/april/5_The_potential_impact_Varicella_vaccination_Low_Middle_Income_Countries_feasibility_modeling.pdf?ua=1&ua=1 – вакцинация при ветряной оспе
- https://www.who.int/immunization/diseases/varicella/en/ — о эпидемиологии ветряной оспы и опоясывающем герпесе
- https://www.who.int/bulletin/volumes/92/8/13-132142/en/ — исследования на тему эффективности вакцинации при ветряной оспе и опоясывающем герпесе в Австралии.
- https://www.who.int/immunization/position_papers/varicella_grad_effectiveness_2_doses.pdf?ua=1 — о эффективности вакцинации при ветряной оспе.
- https://www.who.int/wer/2014/wer8925.pdf?ua=1&ua=1 – эпидемиология, диагностика, лечение, некоторые позиции о вакцинации при ветряной оспе и опоясывающем герпесе.
- Возианова Ж. И. Инфекционные и паразитарные болезни: В 3 т. — К .: Здоровье, 2000. — Т. 1. — 904 с.
- Голубовская О. А. Инфекционные болезни. — М .: ВСВ «Медицина», 2012. — 728 с. + 12 с. цвет. вкл.
Автор: Анастасия Лишневская, врач-инфекционист
Источник: ММК Формед
Источник