Обработка элементов ветряной оспы манипуляция


Обратная связь
ПОЗНАВАТЕЛЬНОЕ
Сила воли ведет к действию, а позитивные действия формируют позитивное отношение
Как определить диапазон голоса — ваш вокал
Как цель узнает о ваших желаниях прежде, чем вы начнете действовать. Как компании прогнозируют привычки и манипулируют ими
Целительная привычка
Как самому избавиться от обидчивости
Противоречивые взгляды на качества, присущие мужчинам
Тренинг уверенности в себе
Вкуснейший «Салат из свеклы с чесноком»
Натюрморт и его изобразительные возможности
Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д.
Как научиться брать на себя ответственность
Зачем нужны границы в отношениях с детьми?
Световозвращающие элементы на детской одежде
Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия
Как слышать голос Бога
Классификация ожирения по ИМТ (ВОЗ)
Глава 3. Завет мужчины с женщиной
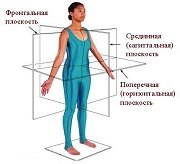
Оси и плоскости тела человека — Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д.

Отёска стен и прирубка косяков — Когда на доме не достаёт окон и дверей, красивое высокое крыльцо ещё только в воображении, приходится подниматься с улицы в дом по трапу.
Дифференциальные уравнения второго порядка (модель рынка с прогнозируемыми ценами) — В простых моделях рынка спрос и предложение обычно полагают зависящими только от текущей цены на товар.
1. Каждое утро элементы на коже обрабатываются спиртовыми растворами анилиновых красителей (2% раствор бриллиантового зеленого, метиленового синего или краской Кастеляни), лучше подсушивает 5% раствор перманганата калия (КМnO4).
2. Через день делают лечебные ванны с корой дуба, чередой, крапивой, с корнем лопуха.
3. Ротовую полость орошают дез. раствором и обрабатывают при необходимости, как стоматит.
4. Проводят тщательный туалет глаз, носовой полости, бережное подмывание.
NB! Элементы ветряной оспы могут быть на слизистых и волосистой части головы.
-10-
Физическое охлаждение с помощью льда.
Цель:
— добиться снижения температуры.
Оснащение:
— пузырь для льда;
— кусковой лед;
— деревянный молоток;
— вода 14-16°С;
— пеленки – 3-4 штуки;
— флаконы со льдом;
— часы.
Обязательное условие:
— при проведении гипотермии необходимо осуществлять контроль температуры через каждые 20-30 минут и проводить коррекцию мероприятий с учетом данных повторной термометрии.
Выполнение манипуляций:
— подготовить необходимое оснащение;
— вымыть руки и осушить их;
— поместить кусковой лед в пленку;
— разбить его на мелкие части (размером 1-2см) деревянным молотком;
— наполнить пузырь льдом на ½ объема и долить холодной водой до 23 его объема;
— вытеснить воздух из пузыря нажатием руки, расположив его на твердой поверхности;
— плотно закрыть пузырь крышкой и перевернуть пробкой вниз;
— завернуть пузырь в сухую пеленку: а) приложить пузырь со льдом к голове ребенка на расстоянии 2-3 см; б) проверить расстояние между пузырем и головой ребенка, расположив между ними ребро ладони (оно должно свободно проходить); в) флаконы со льдом приложить на области крупных сосудов, предварительно прикрыв их пеленкой (подмышечные области, паховые складки, подколенные ямки); г) зафиксировать время. Примечание: длительность процедуры не более 20-30 минут. При необходимости ее повторения перерыв должен составлять не менее 10-15 минут; д) по мере таяния льда, сливать воду из пузыря и подкладывать в него кусочки льда, менять флаконы;
— через 20-30 минут убрать пузырь и флаконы и перемерить температуру тела;
— провести коррекцию мероприятий с учетом данных термометрии.
К физическим методам охлаждения относятся:
— обдувание вентилятором, уксусно-водочные или полуспиртовые обертывания;
— холод на магистральные сосуды;
— очистительная клизма, если нет ДН.
Действия медсестры при лихорадке.
Розовой (теплой)
Применять все физические методы охлаждения:
— обдувание вентилятором;
— холод на магистральные сосуды;
— уксусно-водочные обертывания;
— очистительная клизма, если нет признаков ДН.
При температуре выше или равной 39°С, начать с медикаментозной помощи – парацетамол с антигистаминными, при неэффективности – нурофен (неспецифические противовоспалительные средства).
Бледной (холодной)
Растереть конечности и тело ребенка полуспиртом или 3% уксусом, положить к ногам грелку, тепло укутать. Часто дробно поить теплым чаем.
Медикаментозно:
Парацетамол со спазмалитиком, при неэффективности приготовиться к внутривенным, внутримышечным инъекциям. Приготовить врачу (фельдшеру) дропперидол, преднизолон в ампулах.
Физическое охлаждение с помощью спирта.
Цель:
— Добиться снижения температуры.
Оснащение:
— Флакон с этиловым спиртом 70%;
— Ватные шарики;
— Вода 14-16°С;
— Часы;
— Почкообразный лоток.
Обязательное условие:
— При проведении гипотермии необходимо осуществлять контроль температуры через каждые 20-30 минут и проводить коррекцию мероприятий с учетом данных повторной термометрии.
Выполнение манипуляций:
— Подготовить необходимое оснащение.
— Вымыть и осушить руки.
— Раздеть ребенка.
— Осмотреть кожные покровы ребенка.
— Ватным тампоном, смоченным в этиловом спирте, протереть места, где крупные сосуды близко расположены к поверхности тела;
а) височную область;
б) область сонных артерий;
в) подмышечную область;
г) локтевые, подколенные и в последнюю очередь паховые складки.
— Сбросить тампон в лоток для обработанного материала;
— Повторять протирание складок каждые 10-15 минут;
— Через 20 минут перемерить температуру тела ребенка;
— Провести коррекцию мероприятий с учетом данных повторной термометрии.
Источник
Техника проведения антропометрических измерений
Противопоказания:нет.
Оснащение:
1. сантиметровая лента
2. лоточные горизонтальные весы
3. горизонтальный ростомер
4. пеленальный стол
5. 1 % раствор хлорамина или другой дезраствор
Подготовка ребенка: психопрофилактика
Техника выполнения:
-Обработать пеленальный стол 1% р-ром хлорамина;
-Застелить стол чистой пеленкой;
-Приложить обработанную 1% р-ом хлорамина и обсушенную краем пеленки сантиметровую ленту от макушки до плеч, от плеч до крестца, от крестца к пяточкам или уложить ребенка на обработанный, застеленный пеленкой горизонтальный ростомер, прикасаясь теменной областью к неподвижной поперечной планке. Голову установить в положение, при котором нижний угол глаза и верхний край козелка уха находятся на одной линии перпендикулярно ростомеру. Ноги выпрямить легким надавливающим движением левой руки на колени, а правой подвижную планку ростомера плотно подвести к подошве ног. Расстояние между подвижной и неподвижной планками ростомера соответствует росту ребенка;
-Измерить окружность головы, приложив сантиметровую ленту сзади по затылочным буграм, спереди по надбровным дугам;
-Измерить грудную клетку, наложив ленту сзади – под нижними углами лопаток, спереди – по нижнему краю около соскового кружка;
-Измерить вес ребенка, положив его головой на широкую часть весов с зафиксированным коромыслом.
Предварительно:
-Лоток обработать 1% р-ром хлорамина, уравновесить с пеленкой при нулевом положении гирь, зафиксировать положение коромысла. Пеленка не должна закрывать шкалу и касаться стола. Вначале открывается вентиль, устанавливается гиря 1 кг, затем весы уравновешиваются граммовой гирей, вентиль закрывается и ребенка снимают с весов;
-Полученные результаты заносят в документацию (форма 112).
Осложнения: 2
— испуг
— нельзя раздевать при температуре ниже 20-22 градусов;
— инфицирование.
Параметры новорожденного:
М: 3000-3500; М до 1 года = Мр + 800х6+400(п-6);
Окружность груди 31-34;
Р: 48-52 см. Р до 1 года = Рр+3х3+2,5х3+2х3+1х3
Окружность головы 33-36
(по 1 см в мес. или в 6мес. = 43, младше – 1,5 см, старше + 0,5см.).
P.S. У ребенка с признаками рахита, окружность головы может быть больше окружности груди ; в N окружность груди и головы сравниваются в 3-4 месяца и равны 39-40 см , с этих пор в N окружность груди становится больше окружности головы!
-2- 3
Правила измерения температуры тела в стационаре.
1. Температуру тела измеряют ежедневно в одно и то же время (6.00-8.00 и 16.00-18.00).
2. Натощак.
3. В покое, но не ранее чем через 30-40 минут после пробуждения.
4. В одном и том же месте, на одной и той же стороне тела.
5. Измерение проводят не менее 10 минут.
Данные термометрии записывают в медицинские карты стационарного больного, заносят в температурный лист, передают ежедневно в стол справок.
Хранить медицинские термометры следует в стеклянной посуде, на дно которой кладут слой ваты и наливают дезинфицирующий раствор (0,5% раствор хлорамина). После проведения термометрии использованный термометр опускают в посуду с дезинфицирующим раствором, затем насухо вытирают, после чего можно использовать снова.
У тяжелобольных измерение проводят чаще, каждые 2 или 3 часа. Если температура тела контролируется с помощью кожных термометров, то их показания следует сверять с ректальной температурой, так как при шоке и других состояниях, связанных с вазоконстрикцией, показатели температуры тела и кожных покровов могут значительно отличаться друг от друга.
Электронные термометры с быстрой выдачей информации и цифровой индикацией более эффективны, чем обычные ртутные. Для экспресс-диагностики гипертермии могут быть использованы термометры на жидких кристаллах (testfever). С их помощью нельзя определить температуру, они фиксируют сам факт ее повышения (37°С).
Специальную пластинку прикладывают на область лба не менее чем на 15 секунд. Буквы N и F характеризуют температуру тела: если высвечивается буква N, то температура тела нормальная, если обе буквы (N и F) – повышена.
Термометрия
У здорового ребенка температура тела зависит от процессов теплопродукции и теплоотдачи и является постоянной величиной. Считается, что она не превышает 37 градусов., вечером температура на несколько десятых градуса выше, чем утром. В прямой кишке температура на 1 градус выше, чем температура кожи в подмышечной и паховых областях.
Основные места измерения температуры тела: подмышечная впадина, паховая складка, прямая кишка. Детям старше 1 года термометр ставят в подмышечную впадину, а у детей грудного возраста предпочтительнее измерение температуры в паховой складке.
Измерение проводят медицинским ртутным (максимальным) термометром. Перед процедурой термометр необходимо встряхнуть, чтобы столбик ртути опустился ниже отметки 35 градусов, влага охлаждает ртуть,
поэтому перед измерением температуры необходимо протереть подмышечную впадину полотенцем. Термометр устанавливают так, чтобы ртутный резервуар со всех сторон соприкасался с телом на глубине подмышечной впадины. У детей младшего возраста термометр необходимо поддерживать, чтобы он не смещался.
Обработка кожи и слизистых при ветряной оспе
1. Каждое утро элементы на коже обрабатываются спиртовыми растворами анилиновых красителей (2% раствор бриллиантового зеленого, метиленового синего или краской Кастеляни), лучше подсушивает 5% раствор перманганата калия (КМnO4).
2. Через день делают лечебные ванны с корой дуба, чередой, крапивой, с корнем лопуха.
3. Ротовую полость орошают дезраствором и обрабатывают при необходимости, как стоматит.
4. Проводят тщательный туалет глаз, носовой полости, бережное подмывание.
NB! Элементы ветряной оспы могут быть на слизистых и волосистой части головы.
-3- 5
Источник
Оснащение. Стерильные: ватные шарики на палочках, резиновые перчатки, 1% раствор бриллиантового зеленого, 5% раствор перманганата калия.
1. Вымыть руки. Надеть резиновые перчатки.
2. Смочить ватные шарики в 1% растворе бриллиантового зеленого.
3. Тщательно обработать каждый элемент сыпи от периферии к центру. Новые элементы сыпи обрабатываются в течение дня.
4. О выполнении процедуры в больнице сделать отметку в листе назначений.
53Расчет дозы витамина DHYPERLINK «https://larece.ru/?p=12213″3HYPERLINK «https://larece.ru/?p=12213» HYPERLINK «https://larece.ru/?p=12213″(HYPERLINK «https://larece.ru/?p=12213″холекальциферолHYPERLINK «https://larece.ru/?p=12213») для профилактики рахита
Оснащение. Витамин D3 (холекальциферол) – видеин-3 содержит по 2000 МЕ.
1. Рассчитайте дозу витамина D3 (холекальциферол) для специфической постнатальной профилактики физиологическим методом для доношенных детей.
2. Если в 1 таблетке содержится 2000 МЕ, а суточная физиологическая потребность 500 МЕ, то необходимо назначить 1/4 таблетки ежедневно:
500 МЕ : 2000 МЕ = 0,25 .
3. С помощью ложек разотрите до порошковой консистенции и дайте ребенку с несколькимикаплями молока.
4. Рассчитайте дозу витамина D3 (видеин-3) для постнатальной специфической профилактики рахита курсовым методом.
5. Доношенным детям по 2000 МЕ ежедневно:
2000 МЕ : 2000 МЕ = 1 таблетка.
6. С помощью ложек разотрите до порошковой консистенции и дайте ребенку с несколькими каплями молока.
7. Рассчитайте дозу витамина D3 (видеин-3) для недоношенного ребенка по 1000 МЕ ежедневно:
1000 МЕ : 2000 МЕ = 1/2 таблетки.
8. Рассчитайте дозу витамина D3 (видеин-3) для антенатальной специфической профилактики рахита.
9. Для беременной по 1000-2000 МЕ ежедневно:
1000 МЕ : 2000 МЕ = 1/2 таблетки; 2000 МЕ : 2000 МЕ = 1 таблетка.
Необходимо принимать по 1/2 – 1 таблетки ежедневно.
Если ребенок получает адаптированные смеси, дозу витамина D3 (видеин-3) уменьшите вдвое.
Профилактическое назначение витамина Д3 детям раннего возраста и беременным | |||||
| Группы женщин и детей | Срок начала специфической профилактики | Суточная доза витамина Д3 | Продолжительность приема витамина Д3 | ||
I. Антенатальная профилактика рахита | |||||
| Здоровые беременные | С 28 – 32 недели беременности | 500 – 1000 МЕ | Ежедневно в течение 6 – 8 недель | ||
| Беременные из группы риска | С 28 – 32 недели беременности | 1000 – 2000 МЕ | Ежедневно в течение 8 недель | ||
II. Постнатальная профилактика рахита | |||||
| Доношенные дети | На 2 месяце жизни | 500 МЕ | Ежедневно в течение 3 лет (курсовая доза на год 180 000 МЕ) | ||
На 2, 6, 10 месяце жизни | 2000 МЕ | Ежедневно в течение 30 дней (курсовая доза на год 180 000 МЕ), в дальнейшем до 3-летнего возраста по 2 – 3 курса на год с интервалом между ними 3 месяца | |||
| Доношенные дети из группы риска рахита | На 2 – 3 недели жизни | 500 – 1000 МЕ | Ежедневно до достижения 3-летнего возраста | ||
| Дети I степени недоношенности | С 10 – 14 дня жизни | 500 – 1000 МЕ | Ежедневно в течение первого полугодия жизни, в дальнейшем по 2000 МЕ в сутки | ||
| Дети II – III ступеней недоношенности | С 10 – 20 дня жизни (после установления энтерального питания) | 1000 – 2000 МЕ | В течение месяца 2 – 3 раза в год с интервалами между ними 3 – 4 месяца | ||
Лечебное применение витамина Д3 | |||||
Группа | Суточная доза витамина Д3 | Продолжительность приема витамина Д3 | |||
Дети, больные рахитом разной степени тяжести | 2000 – 5000 МЕ | В течение 30 – 45 дней. В дальнейшем по 2000 МЕ в течение 30 дней 2 – 3 раза в год с интервалом между ними не меньше, чем 3 месяца | |||
54.Уход за ребенком с внутричерепной травмой
При уходе за ребенком с внутричерепной травмой особенно важно терпеливое, ласковое отношение к больному ребенку и внимательное, тактичное общение с его матерью.
В первые дни детей с внутричерепной травмой лучше поместить в закрытый кувез.
Резиновый пузырь с широким отверстием заполните льдом, закройте, подвесьте над головой ребенка на расстоянии 10-15 см.
При отсутствии центральной подачи кислорода осуществите подачу увлажненного кислорода с помощью маски из кислородной подушки.
Оснащение. Пузырь со льдом, желудочный зонд, комплекты белья, предметы ухода.
1. Вымыть руки. Руки должны быть чистые, сухие и теплые.
2. Обеспечить ребенку абсолютный покой, приподнятое положение головы.
3. Утренний туалет, необходимые манипуляции проводить в постели.
4. Провести краниоцеребральную гипотермию и оксигенотерапию. 5. Кормить ребенка с помощью зонда сцеженным грудным молоком.
6. Обеспечить ребенку глубокий и продолжительный сон.
55.Уход за ребенком с гемолитической желтухой
При уходе за ребенком с гемолитической желтухой особенно важно терпеливое, ласковое отношение к больному ребенку и внимательное, тактичное общение с его матерью.
В тяжелых случаях поместите ребенка в закрытый кувез. В случае необходимости кормите с помощью желудочного зонда. Количество глюкозы и кипяченой воды в сутки должно быть 100-120 мл.
Необходимо проводить трехкратную термометрию, измерение AД, лабораторные исследования крови и мочи.
Оснащение. Комплекты белья, желудочный зонд, лампа дневного или синего света, лампа «Фотон», донорское грудное молоко.
1. Вымыть руки. Руки должны быть чистые, сухие и теплые.
2. Обеспечить ребенку покой.
3. Кормить ребенка донорским грудным молоком.
4. Постоянно следить за ребенком, чтобы своевременно заметить появление угрожающих симптомов (судороги, тахипноэ и др.).
5. Организовать питьевой режим.
6. Облучать ребенка (по назначению врача) лампой дневного, синего света или лампой «Фотон».
7. После заменного переливания крови проводить наблюдение по общепринятым правилам.
56.Отсасывание слизи из верхних дыхательных путей
Оснащение. Стерильные: резиновый баллончик с мягким наконечником, резиновый катетер, электроотсос, резиновые перчатки; другие: раствор фурацилина 1: 5000.
1. Вымыть руки.
2. Надеть стерильные резиновые перчатки.
3. Взять стерильный катетер, присоединенный к электроотсосу, или стерильный резиновый баллончик с мягким наконечником. Воздух из резинового баллончика при введении в носовой ход должен быть вытеснен.
4. Ввести в носовой ход на глубину 1 -1,5 см.
5. Отсосать слизь.
6. Ввести резиновый катетер или резиновый баллончик в ротовую полость. Также отсосать слизь.
7. Провести отсасывание слизи несколько раз, каждый раз промывая катетер или резиновый баллончик раствором фурацилина.
8. Провести дезинфекцию резинового баллончика или катетера.
9. О проведении отсасывания слизи из верхних дыхательных путей сделать отметку в листе назначений.
57.Определение степени гипотрофии
Оснащение. Медицинские весы (горизонтальные), комплект белья, принадлежности для дезинфекции, стакан с дезинфекционным раствором.
1. Вымыть руки. Руки должны быть чистые, сухие и теплые.
2. Взвесить ребенка по общепринятой методике. Зафиксировать данные в «Истории развития ребенка». 3. Рассчитать, какая масса тела должна быть у ребенка определенного возраста.
4. Сравнить показатели массы тела, которые должны быть, с полученными при взвешивании.
Например, фактическая масса ребенка в 2 мес. 4000 г (масса при рождении 3300 г).
Масса, которая должна быть в 2 мес.: 3300 г + 600 г +800 г = 4700 г.
Дефицит массы: 4700 г – 4000 г = 700 г, что составляет 15% .
4700 г – 100%
700 г – X%
Х = (700 х 100) / 4700 = 15%
У ребенка гипотрофия I степени.
Ежемесячная прибавка массы тела составляет:
— 1 мес. – 600 г,
— 2 мес. – 800 г,
— 3 мес. – 800 г,
— 4 мес. – 750 г,
— в дальнейшем на 50 г меньше ежемесячно.
Или же среднемесячная прибавка массы в I полугодии – 700 г, во II полугодии – 500 г.
I степень гипотрофии при дефиците массы тела 10% -20%;
II степень гипотрофии при дефиците массы тела от 20% до 30%;
III степень гипотрофии при дефиците массы тела более 30%.
58.Проведение HYPERLINK «https://larece.ru/?p=12206″оральнойHYPERLINK «https://larece.ru/?p=12206» регидратации
Оснащение. Стакан с жидкостью, ложечка, салфетки.
1. Вымыть руки.
2. Приготовить растворы для проведения оральной регидратации: кипяченую воду, чай, 5% раствор глюкозы, физиологический раствор, растворы «Регидрон», «Оралит», «Смекта»; отвары шиповника, моркови, сухофруктов.
Для приготовления раствора «Регидрон» растворить один дозированный порошок в 1 л кипяченой воды. Использовать растворы в течение суток.
3. Назначается оральная регидратация ребенку на 6-12-18-24 час в зависимости от его состояния.
4. Рассчитать количество жидкости, необходимое ребенку:
— без явлений эксикоза – 100 мл на 1 кг массы в сутки;
— I степень эксикоза – 120-150 мл на 1 кг массы;
— II степень эксикоза – 150-170 мл на 1 кг массы;
— III степень эксикоза – 170-200 мл на 1 кг массы.
5. Отменить кормления ребенка на срок проведения оральной регидратации.
6. Вымыть руки. Приготовить рассчитанное количество жидкости.
7. Давать ребенку жидкость маленькими порциями, по 10-15 мл каждые 10-15 мин.
8. После окончания оральной регидратации кормить ребенка дозировано.
Проведение оральной регидратации является обязательным методом лечения заболеваний, сопровождающихся рвотой и поносом. Это наиболее физиологичный метод пополнения жидкости в организме.
I степень эксикоза – потеря массы тела до 5%;
II степень – до 8%;
III степень – более 8%.
При тяжелом состоянии ребенка, наличии эксикоза II-III степеней 50% рассчитанной суточной потребности жидкости вводят внутривенно капельно. При метеоризме можно использовать чай «Плантекс».
Дозированное кормление предусматривает назначение грудного молока или кисломолочных смесей по 10-15 мл каждые 2 ч. На 2-е сутки кормления назначайте 1/2 объема пищи, которую ребенок получал по возрастной норме. На 3-и сутки назначайте 2/3 объема пищи, на 4-е сутки – кормление в полном объеме.
9. О проведении оральной регидратации (количество выпитой жидкости) сделать отметку в листе назначений.
59.Ведение пищевого дневника для детей с проявлениями аллергического диатеза и с аллергическими заболеваниями кожи
Оснащение. Пищевой дневник, медицинская документация.
1. Заведите дневник, фиксируя основные графы.
2. В первой графе записывайте продукты, которые употреблял ребенок в течение дня.
3. В остальных графах фиксируйте наличие (или отсутствие) реакций на пищевые продукты.
4. Ограничьте энергетическую ценность пищи за счет легкоусвояемых углеводов (каши, сахар, кисели).
5. Ограничьте употребление соли.
6. Исключить из пищевого рациона облигатные аллергены (яйца, рыба, коровье молоко, мясные бульоны, кофе, какао, мед, икра, шоколад, орехи, ягоды, фрукты, овощи, напитки красного и оранжевого цвета).
7. Сделайте отметку в «Истории развития ребенка» (Ф112-У).
Примечание. Пищевой дневник нужно вести для того, чтобы узнать, какие продукты питания вызывают у ребенка обострение заболевания. Помните, что гипоаллергенная диета – гарантия успешного лечения детей с аллергическими заболеваниями.
Пищевой дневник
Имя и фамилия ребенка_____________________________________________ Возраст_____________
Диагноз_______________________________________________________________________________
| Пищевые продукты | Проявления на коже | Частота и характер стула | Изменения со стороны органов дыхания |
60.Основные правила ввода прикорма
Запомните:
— прикорм вводится только здоровым детям;
— каждый последующий прикорм вводится только тогда, когда ребенок привык к введенному прикорму;
— подкармливайте перед кормлением грудью или перед основной смесью;
— прикорм должен быть гомогенным, лучше давать его с ложечки;
— вводите прикорм постепенно, начиная с малых доз, за 7 дней полностью заменяя одно грудное кормление или кормление смесью.
Примерный рацион 4-хмесячного ребенка при естественном вскармливании | ||
| 6.00 | Грудное материнское молоко | 150 мл |
| 9.30 | Грудное материнское молоко | 150 мл |
| 11.00 | Сок яблочный | 20 мл |
| 13.00 | Грудное материнское молоко | 150 мл |
16.30 | Грудное материнское молоко | 150 мл |
| желток | 1/8 | |
20.00 | Грудное материнское молоко | 150 мл |
| фруктовое пюре | 20 мл | |
| 23.30 | Грудное материнское молоко | 150 мл |
Примерный рацион 9-тимесячного ребенка при искусственном вскармливании | ||
| 6.00 | Адаптированная молочная смесь | 200 мл |
10.00 | Каша молочная 10% | 200 мл |
| яичный желток | 1/2 | |
| 12.00 | Сок фруктовый | 50 мл |
14.00 | Овощное пюре | 120 мл |
| мясной бульон | 50 мл | |
| мясной фарш | 30 гр | |
| сухарик | 1-2 шт | |
| кисель | 40 мл | |
18.00 | Кефир | 170 мл |
| творог | 30 мл | |
| 22.00 | Адаптированная молочная смесь | 200 мл |
Примерный рацион 3-хмесячного ребенка при смешанном вскармливании | ||
6.00 | Грудное материнское молоко | 100 мл |
| адаптированная молочная смесь (докорм) | 50 мл* | |
| сок фруктовый | 20 мл | |
9.30 | Грудное материнское молоко | 100 мл |
| адаптированная молочная смесь | 50 мл | |
13.00 | Грудное материнское молоко | 100 мл |
| адаптированная молочная смесь | 50 мл | |
16.30 | Грудное материнское молоко | 100 мл |
| адаптированная молочная смесь | 50 мл | |
| 20.00 | Фруктовое пюре | 10 мл |
23.30 | Грудное материнское молоко | 100 мл |
| адаптированная молочная смесь | 50 мл | |
*Количество докорма при смешанном вскармливании определяется после проведенного несколько раз контрольного взвешивания.
61.Принципы успешного грудного вскармливания
• Иметь зафиксированную в письменном виде методику относительно практики грудного вскармливания и регулярно доводить ее до сведения всего медико-санитарного персонала.
• Научить весь медико-санитарный персонал необходимым навыкам для осуществления этой методики.
• Информировать всех беременных о преимуществах грудного вскармливания
• Помогать матерям начинать грудное вскармливание в течение первых 30 мин. после родов.
• Показывать матерям, как кормить грудью и как поддерживать лактацию, даже если они должны на время расстаться со своими детьми.
• Не давать новорожденным никакой другой пищи или питья, кроме грудного молока, за исключением случаев медицинских показаний.
• Практиковать круглосуточное совместное пребывание матери и новорожденного, разрешать им находиться вместе в одной палате.
• Поощрять грудное вскармливание по требованию.
• Не давать новорожденным, находящимся на грудном вскармливании, никаких искусственных средств, которые имитируют грудь или успокаивают.
• Поощрять создание групп поддержки грудного вскармливания и направлять матерей в эти группы после выписки из больницы или клиники.
62.оставление меню детям первого года жизни
1. Для доношенных новорожденных первых 10 дней жизни суточное количество пищи рассчитывайте с помощью формулы Тура-Финкельштейна:
70 (80) х n, где n – количество дней ребенка,
коэффициент 70, если масса при рождении меньше, чем 3200 г,
коэффициент 80, если – более 3200 г.
Для недоношенных детей первых 10 дней жизни рассчитывайте суточное количество пищи с помощью формулы Зайцевой:
2% m Х n, где m – масса тела, n – количество дней.
2. Новорожденного ребенка необходимо кормить 7 раз в сутки (каждые 3 часа с 6-часовым ночным перерывом).
3. С 2 меc. до введения прикорма – 6 раз в сутки (каждые 3,5 часа с ночным перерывом 7,5 часов).
4. После введения прикорма – 5 раз в сутки (каждые 4 часа с 8-часовым ночным перерывом).
5. Недоношенного ребенка с массой менее 2 кг кормят 8-10 раз.
Запомните! При грудном вскармливании практикуйте кормление ребенка по его требованию, а не по расписанию. Свободный режим кормления – лучший стимул для лактации.
1. Рассчитайте суточное количество пищи.
2. Расчет суточной потребности в пище детям 1-го года жизни проводите объемным или калорийным (энергетическим) методами.
Объемный метод расчета необходимого суточного количества молока
— с 10-го дня жизни до 2 мес. суточное количество пищи равно 1/5 массы тела;
— с 2 мес. до 4 мес. – 1/6 массы тела;
— с 4 мес. до 6 мес. – 1/7 массы тела;
— с 6 мес. до 12 мес. – 1/8 массы тела.
Объем пищи не должен быть больше, чем 1 л.
Дата добавления: 2018-02-14; просмотров: 958; Опубликованный материал нарушает авторские права? | Защита персональных данных
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студентов недели бывают четные, нечетные и зачетные. 9872 — | 7668 — или читать все…
Источник

