Облитерирующий эндартериит и варикозное расширение вен нижней конечности
Облитерирующий эндартериит – прогрессирующее поражение периферических артерий, сопровождающееся их стенозом и облитерацией с развитием тяжелой ишемии конечностей. Клиническое течение облитерирующего эндартериита характеризуется перемежающейся хромотой, болью в конечности, трофическими расстройствами (трещинами, сухостью кожи и ногтей, язвами); некрозом и гангреной конечности. Диагностика облитерирующего эндартериита основывается на физикальных данных, результатах ультразвуковой допплерографии, реовазографии и периферической артериографии, капилляроскопии. Консервативное лечение облитерирующего эндартериита включает медикаментозные и физиотерапевтические курсы; хирургическая тактика предусматривает проведение симпатэктомий, тромбэндартерэктомии, протезирования артерии, шунтирования и пр.
Общие сведения
Облитерирующий эндартериит — хроническое заболевание периферических сосудов, в основе которого лежит облитерация мелких артерий, что сопровождается выраженными расстройствами кровообращения дистальных отделов нижних конечностей. Облитерирующим эндартериитом болеют практически исключительно лица мужского пола: соотношение мужчин и женщин составляет 99:1. Облитерирующий эндартериит является одной из самых частых причин ампутаций конечностей у молодых трудоспособных мужчин.
Облитерирующий эндартериит иногда ошибочно отождествляется с облитерирующим атеросклерозом. Несмотря на схожесть симптоматики, эти два заболевания имеют различные этиопатогенетичесике механизмы. Облитерирующий эндартериит обычно встречается среди лиц молодого возраста (20-40 лет), затрагивает дистальные артериальные сосуды (преимущественно голеней и стоп). Облитерирующий атеросклероз, являясь проявлением системного атеросклероза, диагностируется в более старшем возрасте, носит распространенный характер и в основном поражает крупные артериальные сосуды.

Облитерирующий эндартериит
Причины
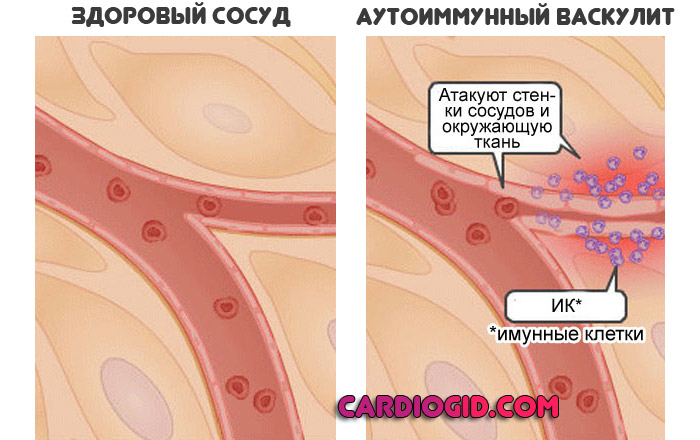
В сосудистой хирургии и кардиологии вопрос о причинах облитерирующего эндартериита остается спорным. Рассматривается роль инфекционно-токсических, аллергических, гормональных, нервных, аутоиммунных факторов, влияние патологии свертывающей системы крови. Вероятно, этиология облитерирующего эндартериита мультифакторна.
Известно, что к длительному спастическому состоянию периферических сосудов предрасполагает курение, хронические интоксикации, охлаждения и отморожения конечностей, нарушения периферической иннервации вследствие хронического неврита седалищного нерва, ранений конечности и т. д. По некоторым данным, развитию облитерирующего эндартериита способствует заболевание сыпным тифом, сифилисом, эпидермофитией стоп.
Немалое значение в этиологии облитерирующего эндартериита отводится нервно-психическим факторам, нарушению гормональной функции надпочечников и половых желез, провоцирующим вазоспастические реакции. В пользу аутоиммунного механизма облитерирующего эндартериита свидетельствует появление антител к эндотелию сосудов, повышение ЦИК, снижение числа лимфоцитов.
Патогенез
Вначале развития облитерирующего эндартериита преобладает сосудистый спазм, который при длительном существовании сопровождается органическими изменениями стенок сосудов: утолщением их внутренней оболочки, пристеночным тромбозом. Вследствие продолжительного спазма возникают трофические нарушения и дегенеративные изменения сосудистой стенки, приводящие к сужению просвета артерий, а иногда к их полной облитерации. Протяженность облитерированного участка сосуда может составлять от 2 до 20 см.
Коллатеральная сеть, развивающаяся в обход участка окклюзии, вначале не обеспечивает функциональные потребности тканей только при нагрузке (относительная недостаточность кровообращения); в дальнейшем же развивается абсолютная недостаточность периферического кровообращения — перемежающаяся хромота и сильные боли возникают не только во время ходьбы, но и в состоянии покоя. На фоне облитерирующего эндартериита развивается вторичный ишемический неврит.
В соответствии с патофизиологическими изменениями выделяют 4 фазы развития облитерирующего эндартериита:
- 1 фаза – развиваются дистрофические изменения нервно-сосудистых окончаний. Клинические проявления отсутствуют, нарушения трофики компенсируются коллатеральным кровообращением.
- 2 фаза — спазм сосудов, сопровождающийся недостаточностью коллатерального кровообращения. Клинически данная фаза облитерирующего эндартериита проявляется болями, утомляемостью, похолоданием ног, перемежающейся хромотой.
- 3 фаза – развитие соединительной ткани в интиме и других слоях сосудистой стенки. Возникают трофические нарушения, ослабление пульсации на артериях, боли в покое.
- 4 фаза – артериальные сосуды полностью облитерированы или тромбированы. Развивается некроз и гангрена конечности.
Классификация
Облитерирующий эндартериит может протекать в двух клинических формах – ограниченной и генерализованной. В первом случае поражаются только артерии нижних конечностей (одной или обеих); патологические изменения прогрессируют медленно. При генерализованной форме поражаются не только сосуды конечностей, но висцеральные ветви брюшной аорты, ветви дуги аорты, церебральные и коронарные артерии.
На основании выраженности болевой реакции различают IV стадии ишемии нижних конечностей при облитерирующем эндартериите:
- I – болевой синдром в ногах возникает при ходьбе на дистанцию 1 км;
- IIА – до возникновения болей в икроножных мышцах пациент может пройти расстояние свыше 200 м;
- IIБ — до появления болей пациент может пройти расстояние менее 200 м;
- III – болевой синдром выражен при ходьбе до 25 м и в покое;
- IV – образуются язвенно-некротические дефекты на нижних конечностях.
Симптомы облитерирующего эндартериита
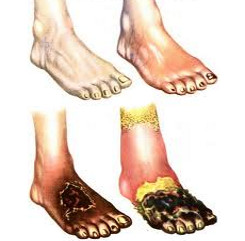
Течение облитерирующего эндартериита проходит 4 стадии: ишемическую, трофических расстройств, язвенно-некротическую, гангренозную. Ишемический симптомокомплекс характеризуется появлением ощущения усталости, зябкости ног, парестезий, онемения пальцев, судорог в икроножных мышцах и стопах. Иногда облитерирующий эндартериит начинается с явлений мигрирующего тромбофлебита (облитерирующий тромбангиит, болезнь Бюргера), протекающего с образованием тромбов в подкожных венах голени и стопы.
На второй стадии облитерирующего эндартериита все перечисленные явления усиливаются, появляются боли в конечностях во время ходьбы — перемежающаяся хромота, которая вынуждает больного делать частые остановки для отдыха. Болевые ощущения сосредоточены в мышцах голени, в области подошв или пальцев ног. Кожа ног становится «мраморной» или синюшной, сухой; отмечается замедление роста ногтей и их деформация; отмечается выпадение волос на ногах. Пульсация на артериях стоп определяется с трудом или отсутствует на одной ноге.
Язвенно-некротической стадии облитерирующего эндартериита соответствуют боли в покое (особенно в ночное время), атрофия мышц ног, отечность кожи, образование трофических язв на стопах и пальцах. К язвенному процессу часто присоединяются лимфангит, тромбофлебит. Пульсация артерий на стопах не определяется.
На последней стадии облитерирующего эндартериита развивается сухая или влажная гангрена нижних конечностей. Начало гангрены обычно связано с действием внешних факторов (ранений, порезов кожи) или с имеющейся язвой. Чаще поражаются стопа и пальцы, реже гангрена распространяется на ткани голени. Развивающийся при гангрене синдром токсемии заставляет прибегать к ампутации конечности.
Диагностика
Для диагностики облитерирующего эндартериита используется ряд функциональных проб (Гольдфлама, Шамовой, Самюэлса, термометрическая проба и др.), исследуются характерные симптомы (симптом плантарной ишемии Опеля, симптом прижатия пальца, коленный феномен Панченко), позволяющие выявить недостаточность артериального кровоснабжения конечности.
Установлению диагноза облитерирующего эндартериита помогают УЗДГ сосудов нижних конечностей, реовазография, термография, капилляроскопия, осциллография, ангиография нижних конечностей. С целью выявления сосудистого спазма проводятся функциональные пробы — паранефральная блокада или паравертебральная блокада поясничных ганглиев.
Реограмма характеризуется снижением амплитуды, сглаженностью контуров волны в отведениях с голени и стопы, исчезновением дополнительных волн. Данные ультразвуковых исследований (допплерографии, дуплексного сканирования) у больных с облитерирующим эндартериитом свидетельствуют о снижении скорости кровотока и позволяют уточнить уровень облитерации сосуда. Термографическое исследование выявляет снижение интенсивности ИК-излучения в пораженных отделах конечности.
Периферическая артериография при облитерирующем эндартериите обычно выявляет сужение или окклюзию подколенной артерии и артерий голени при нормальной проходимости аорто-подвздошно-бедренного сегмента; наличие сети мелких коллатералей. Облитерирующий эндартериит дифференцируют от облитерирующего атеросклероза, варикозного расширения вен, диабетической макроангиопатии, дискогенной миелопатии, болей в ногах, обусловленных артрозом и артритом, миозитом, плоскостопием, радикулитом.
Лечение облитерирующего эндартериита
Консервативная терапия
На ранних стадиях облитерирующего эндартериита проводится консервативная терапия, направленная на снятие спазма сосудистой стенки, купирование воспалительного процесса, предотвращение тромбоза и улучшение микроциркуляции:
- В курсах комплексной медикаментозной терапии используются спазмолитики (дротаверин, никотиновая кислота), противовоспалительные средства (антибиотики, антипиретики, кортикостероиды), витамины (В, Е, С), антикоагулянты ( фениндион, гепарин), антиагреганты (пентоксифиллин, дипиридамол) и др. Применяются внутриартериальные инфузии вазапростана или алпростадила.
- При облитерирующем эндартериите эффективно физиотерапевтическое и бальнеологическое лечение (УВЧ, диадинамические токи, электрофорез, диатермия, озокеритовые аппликации, сероводородные, радоновые, хвойные общие ванны, местные ножные ванны), гипербарическая оксигенация.
- Обязательным условием эффективного лечения облитерирующего эндартериита является полный отказ от курения.
Хирургическое лечение
Операция показана при язвенно-некротической стадии облитерирующего эндартериита, болях в покое, выраженной перемежающейся хромоте при IIБ степени. Все вмешательства при облитерирующем эндартериите делятся на две группы: паллиативные (улучшающие функцию коллатералей) и реконструктивные (восстанавливающие нарушенное кровообращение). К группе паллиативных операций относятся различные виды симпатэктомий:
- периартериальная симпатэктомия;
- поясничная симпатэктомия;
- грудная симпатэктомия (при поражении сосудов верхних конечностей).
Реконструктивные операции при облитерирующем эндартериите могут включать шунтирование или протезирование артерии, тромбэмболэктомию, дилатацию или стентирование периферической артерии, однако выполняются редко, только при обтурации небольшого участка сосуда.
Наличие гангрены является показанием к ампутации сегмента конечности (ампутации пальцев стопы, ампутации стопы, ампутации голени). Изолированные некрозы пальцев с четкой демаркационной линией позволяют ограничиться экзартикуляцией фаланг или некрэктомией.
Прогноз и профилактика
Сценарий развития облитерирующего эндартериита зависит от соблюдения профилактических мероприятий – устранения провоцирующих факторов, избегания травм конечностей, регулярности проведения курсов медикаментозной терапии, диспансерного наблюдения сосудистого хирурга.
При благоприятном течении удается длительно поддерживать ремиссию и избежать прогрессирования облитерирующего эндартериита. В противном случае неизбежным исходом заболевания будут являться гангрена и потеря конечности.
Источник
Облитерирующий эндартериит — это воспалительное заболевание дистальных артерий нижних конечностей, сопровождающееся тромбозом и нарушением их проходимости; это хроническое органическое облитерирующее (окклюзивное) заболевание периферических артерий, ведущее к развитию хронической артериальной недостаточности нижних конечностей и соответственно к ишемии их тканей.
Распространенность. Облитерирующий эндартериит, характеризующийся хронической артериальной недостаточностью нижних конечностей, относится к весьма распространенным заболеваниям сердечно-сосудистой системы, уступая по частоте лишь ишемической болезни сердца (ИБС). Чаще встречается у молодых мужчин (18 — 35 лет). У женщин это заболевание встречается значительно реже.
Этиология и патогенез являются достаточно сложными. В числе предрасполагающих факторов можно назвать атеросклероз, неумеренное курение, хронические инфекции, злоупотребление алкоголем, отморожение, перенапряжение психоэмоциональной сферы (стрессовые ситуации), сахарный диабет и др.
Клиническая картина. У 85 —90 % больных процесс затрагивает только нижние конечности, и лишь у 10 — 15 % поражаются одновременно нижние и верхние конечности. Длительное заболевание одной конечности не характерно для облитерирующего эндарте- риита и встречается лишь у 10 % больных. Чаще процесс первично развивается в левой ноге (около 35 %), а через 6—12 мес поражает и правую ногу. Прогрессирование болезни провоцируется переохлаждением организма, физическими и психическими перегрузками, травмами. Клинические особенности этого заболевания зависят от комплекса анатомических и функциональных изменений периферических сосудов.
Большинство авторов в течении облитерирующего эндартерии- та выделяют две основные стадии: 1) функционально-спастическую; 2) облитерирующую, или органическую (Е. И. Чазов, 1982).
Функционально-спастическая стадия заболевания сопровождается невыраженными явлениями. Больной ощущает онемение, парестезии, волнообразные приливы похолодения, зябкость конечностей в дистальных отделах, беспричинную их усталость, зуд и тяжесть в ногах, возникающие, как правило, под воздействием провоцирующих факторов. Эти жалобы носят преходящий характер, и нередко больные остаются без врачебного внимания и помощи. Объективные показатели гипоксии тканей конечностей мало выражены и обратимы. Возможны стертые явления перемежающейся хромоты и болевого синдрома (боли в области икроножных мышц при быстрой ходьбе или беге). Заболевание прогрессивно развивается, поэтому для успешности лечения важно начинать его именно на этой обратимой стадии болезни. Основными средствами лечения в этот период должны быть немедикаментозные средства — в первую очередь, ЛФК и рациональный двигательный режим.
Облитерирующая стадия характеризуется развитием региональной ишемии, когда клинические проявления стабилизируются. Основной особенностью этой стадии болезни являются стойкие объективные признаки поражения сосудистого русла.
Считают целесообразным выделять четыре степени ишемии нижних конечностей:
I степень — функциональная компенсация, начальные проявления болезни;
НА степень — декомпенсация при физической нагрузке; перемежающаяся хромота через 300 — 500 м ходьбы;
ПБ степень — перемежающаяся хромота через 200 м ходьбы;
III степень — декомпенсация покоя, перемежающаяся хромота через 25 — 50 м ходьбы или боль в икроножных мышцах в покое;
IV степень — некротическая, деструктивная, гангренозная.
Определение степени ишемии нижних конечностей у конкретного больного является одним из важнейших информативных критериев для составления индивидуальных программ физической реабилитации и рационального дозирования физических нагрузок.
Соответственно выраженности ишемии конечностей изменяется клиническая картина. Сначала обнаруживаются повышенная чувствительность к холоду, онемение, синюшность и «мрамор- ность» кожи голени, дисгидроз, парестезии, онемение пальцев и стоп, судороги икроножных мышц, повышенная утомляемость нижних конечностей. В дальнейшем присоединяются явления перемежающейся хромоты и болевой синдром (резкие боли при ходьбе в икроножных мышцах, исчезающие при остановке и отдыхе).
По мере прогрессирования заболевания и выраженности ишемии нижних конечностей нарастают трофические нарушения: уменьшение тургора кожи и ее эластичности, гипотермия, нарушение потоотделения, изменение цвета и роста ногтей, волос. Часто развиваются паранихии и панариции; наблюдается атрофия кожи, подкожной клетчатки, мышц стопы и голени. Трофические изменения затрагивают и кости стопы. Появляются также боли в конечностях в покое (особенно по ночам).
При дальнейшем прогрессировании заболевания, разрастании внутренней оболочки средних и мелких артерий развиваются необратимые трофические изменения: вначале поверхностные, а затем и глубокие язвы подлежащих тканей, гангрена. Язвы чаще поражают 1-й и 5-й пальцы стопы. Они не поддаются консервативному лечению, легко инфицируются, сопровождаются постоянными болями в покое и приводят к вынужденному положению конечности.
Условно выделяют три вида течения заболевания: 1) острое злокачественное, генерализованное, встречающееся обычно у молодых людей (18 — 25 лет), когда в период от 3 мес до 1 года заболевание приобретает системный характер; 2) острое волнообразное, в виде обострений и ремиссий различной продолжительности; 3) хроническое, постепенно прогрессирующее, когда болезнь развивается в течение многих лет, с длительными периодами компенсации регионального кровообращения, без выраженных обострений (это наиболее благоприятный тип). Хроническое течение заболевания чаще наблюдается у больных в возрасте 30—35 лет.
Лечение. Является трудной задачей и включает консервативные и хирургические методы. При лечении больных облитерирующим эндартериитом учитывают стадию заболевания, степень ишемии нижних конечностей и соответственно нарушение их функции, ведущие патологические звенья в развитии заболевания, его симптомы.
При функционально-спастической стадии болезни больные подлежат диспансерному наблюдению. В стационарном лечении они не нуждаются. Применяется комплексное лечение с включением медикаментозных и немедикаментозных средств (ЛФК, массаж, физиотерапия и др.).
В комплекс медикаментозных препаратов входят: препараты, улучшающие микроциркуляцию; сосудорасширяющие средства; витамины группы В (В15 В6, В12, В15); транквилизаторы, седативные средства; антидепрессанты при психических нарушениях. Рекомендуются физиотерапевтические средства (диатермия на область поясницы, диадинамические токи на область поясницы и стопы, оксигенотерапия, баротерапия и др.); санаторно-курортное лечение (сероводородные, родоновые, нарзановые, хвойножемчужно-кислородные ванны, грязевые аппликации на область поясницы). Лечение направлено на замедление патологического процесса, улучшение обмена веществ в стенках сосудов больной конечности, улучшение местного кровообращения, развитие коллатералей, понижение свертываемости крови (повышение скорости продвижения элементов крови по капиллярам, уменьшение вязкости крови и др.).
Огромное значение на этой стадии заболевания (функциональной, обратимой) имеет рациональное, строго индивидуализированное использование средств и методов ЛФК (В. Н. Мошков, 1958). Как правило, пациенты плохо адаптированы к физическим нагрузкам; у них отмечаются недостаточное приспособление периферического кровотока к возрастающим потребностям работающих мышц, быстрое накопление в крови продуктов обмена. При данном заболевании физические упражнения, оказывающие всестороннее воздействие на организм, при оптимальном дозировании (по объему, интенсивности, структуре движения и т.д.) являются средством синдромно-патогенетической и функциональной терапии.
При облитерирующей стадии заболевания показано стационарное лечение с интенсивным, целенаправленным применением более широкого спектра лекарственных и физиотерапевтических средств (оксигенотерапии, баротерапии и др.), включая средства ЛФК и лечебный массаж. В стадии стойкой ремиссии рекомендуется бальнеологическое лечение на курортах и в местных санаториях.
При прогрессировании заболевания и выраженных трофических изменениях (язвах, гангрене) возникает вопрос о хирургическом лечении, которое включает три основных вида операций: реконструктивные, паллиативные, органоуносящие. Чаще эти операции применяются в сочетании. Реконструктивные операции направлены на восстановление дистального артериального русла (бедренно-подколенное, бедренно-берцовое и другие виды шунтирования). Практически во всех случаях реконструктивные операции сочетают с поясничной симпатэктомией, направленной на ликвидацию ангиоспазма конечного артериального русла, а также на стимуляцию коллатерального кровообращения. Условием успешного исхода оперативного лечения является адекватное, патогенетически обоснованное послеоперационное лечение. При возникновении гангрены конечности производится ампутация.
Профилактика. При облитерирующем эндартериите профилактические мероприятия должны быть направлены на исключение воздействия предрасполагающих факторов внешней среды (переохлаждения, вредных условий труда и др.), вредных привычек (курения, злоупотребления алкоголем и др.); низкой двигательной активности (гипокинезии), а также на эффективное лечение сахарного диабета и др.
Еще по теме Глава 12. ОБЛИТЕРИРУЮЩИЙ ЭНДАРТЕРИИТ И ВАРИКОЗНОЕ. РАСШИРЕНИЕ ВЕН. Облитерирующий эндартериит:
- ОБЛИТЕРИРУЮЩИЙ ЭНДАРТЕРИИТ
- Варикозное расширение вен
- Варикозные расширения легочных вен
- РЕФЕРАТ. Варикозное расширение вен.Д.Ф.Белоярцев0000, 0000
- ДАЛЬНЕЙШЕЕ ЛЕЧЕНИЕ ВАРИКОЗНО РАСШИРЕННЫХ ВЕН
- ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ
- Варикозное расширение подкожных вен нижних конечностей
- ОБЛИТЕРИРУЮЩИЙ ТРОМБАНГИИТ (БОЛЕЗНЬ БЮРГЕРА)
- Нарушения кровообращения, увеличение сердца и селезенки, варикозное расширение вен, застой лимфы, гормональный дисбаланс
- ОБЛИТЕРИРУЮЩИЙ АТЕРОСКЛЕРОЗ (АРТЕРИОСКЛЕРОЗ)
- 5.1. Варикозне розширення вен нижніх кінцівок
- Фармацевтична опіка при відпуску ЛП для лікування варикозного розширення вен
- ■ Варикозная болезнь нижних конечностей
- Заболевания вен
- ОСТРОЕ РАСШИРЕНИЕ ЖЕЛУДКА.
- Расширение поверхностной капиллярной сети
Источник