Может ли из за геморроя быть вагинит
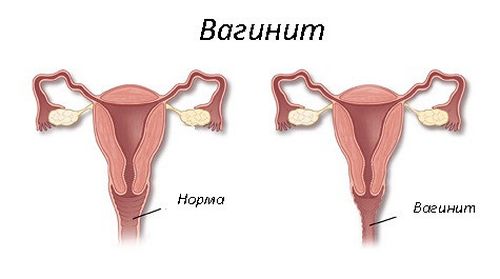
Вагинитом называют любое воспаление влагалища, независимо от того, вызвано ли оно инфекцией, аллергией, недостаточностью эстрогенов или химическим раздражением. Следует указать, что, хотя вагинит часто обусловлен инфекцией, передаваемой половым путем, вероятно, в 30% случаев вагинит возникает по другим причинам. Вагинит может снижать половую активность, причиняя боль при половом акте и сопровождаясь неприятным запахом, что вызывает беспокойство у женщины или ослабляет стремление ее партнера к интимности. По общепринятым оценкам, около 20% женщин в репродуктивном возрасте неминуемо заболевают вагинитом, и, более того, по крайней мере, 50% всех случаев вагинитов связаны с бактерией Gardnerella, известной также как Hemophilias vaginalis, или Corynebacterium vaginale. До того как бактерия Gardnerella была признана главной причиной болезни, эта инфекция называлась неспецифическим вагинитом, и до сих пор некоторые врачи продолжают ее так именовать. Вагинит сам по себе не является возбудителем инфекционного заболевания. Видимо, вагинит действует в одной упряжке с определенными анаэробными бактериями, способными жить в отсутствие кислорода. Как будто специально для того, чтобы еще больше осложнить картину, обнаружили, что у многих здоровых женщин те же уровни Gardnerella и анаэробных бактерий, которые вызывают инфекцию у других женщин. Поэтому некоторые исследователи предположили, что вероятность вагинита зависит от индивидуальной восприимчивости женщины. Но все ученые сходятся во мнении, что вагинит в любом случае связан с сексуальной активностью и является заболеванием, передаваемым половым путем.
Эта инфекция может быть получена после полового сношения с инфицированным мужчиной, который переносит бактерии через отрезок уретры, расположенный в области пениса. Инкубационный период (время от заражения до появления симптомов) вагинита продолжается 5—10 дней. Инфицированный мужчина, возможно, не имеет симптомов вагинита или они умеренные: жжение при мочеиспускании и частые позывы к мочеиспусканию. Больные вагинитом женщины имеют большую вероятность одновременного заражения иными переносимыми половым путем заболеваниями, поэтому если у вас диагностирована эта инфекция, разумно провериться еще и на гонорею, хламидиоз и микоплазмоз. Вагинит имеет тенденцию подниматься по уретре вверх к матке и фаллопиевым трубам.
Что вызывает вагинит?
Хотя локализация и проявление вагинита одинакова при всех видах вагинитов, тем не менее, вагинит может быть вызван разными микроорганизмами.
В зависимости от природы возбудителя вагиниты подразделяются на: бактериальный вагинит; грибковый вагинит; паразитарный вагинит; смешанный вагинит.
Бактериальный вагинит
Среди бактериальных вагинитов наиболее распространены, вызванные условно патогенными микроорганизмами. К ним относятся: стафилококки, стрептококки, кишечная палочка, некоторые другие. Все они в небольших количествах могут присутствовать во влагалище здоровой женщины. Но при некоторых условиях (снижение общего и местного иммунитета, нарушение гигиенических норм, изменения гормонального статуса, в том числе вызванное беременностью) они активизируются. Начинается их неконтролируемый рост, женщина чувствует все описанные симптомы, которые заставляют ее обращаться к врачу.
Грибковый вагинит
Грибковый вагинит также можно отнести к вагинитам, вызванным условно-патогенной микрофлорой. Ведь грибки в небольших количествах могут также присутствовать в организме здоровой женщины. Важно помнить, что способствовать активизации грибковой микрофлоры, кроме вышеперечисленных причин, может и обильное употребление пищи, богатой углеводами (мучных изделий, сладостей). «Фактором риска» может быть и то, что женщина находится долгое время в мокром купальнике. Поэтому не удивляйтесь вагиниту, появившемуся после летнего отдыха на море и не думайте, что вагинит свидетельствует о бурном курортном романе. Скорее всего, вагинит возник вследствие увлечения морскими ваннами.
Паразитарный вагинит
Паразитарные вагиниты вызываются микроорганизмами, общее название которых — простейшие. Наиболее часто вагинит этой группы вызывается трихомонадами. В настоящее время трихомониаз самое распространенное заболевание, передающееся половым путем.
Смешанный вагинит
В развитии смешанных вагинитов участвует целая группа микроорганизмов (стафилококки, стрептококки, грибки и т.д.) Сейчас это наиболее распространенная форма вагинитов.
В любом случае, диагноз может поставить только специалист. Поэтому следует помнить, что консультация врача обязательна. Но однозначно определить возбудителя при первом посещении гинеколога или дерматолога невозможно.
Симптомы вагинита:
- Выделения серовато-белого цвета, зачастую достаточно обильные;
- Неприятный рыбный запах выделений, который может усиливаться после полового акта.
Вероятность появления зуда мала, но у некоторых женщин он все же отмечается. Иногда наблюдаются легкое жжение при мочеиспускании, болезненность при половом акте, спазмы в животе, опухание желез паховой области.
Лечение вагинита
В настоящее время преобладают в основном смешанные вагиниты, поэтому очень важно, чтобы лечебные препараты воздействовали на несколько видов микроорганизмов одновременно. Так, как вагинит сопровождается неприятными и болезненными симптомами, важно, чтобы в состав лекарства входили компоненты, быстро снимающие проявления воспаления слизистой влагалища — выделения, зуд, жжение, тяжесть внизу живота и прочее. В большинстве случаев, можно ограничиться местным лечением вагинита. Это важно, ведь регулярное применение антибиотиков может вызвать осложнения со стороны почек, печени и других систем организма.
При вагините, вызванном трихомонадами, обязательно назначаются препараты местного действия, причем они также должны быть комплексными, так как в чистом виде трихомонадный вагинит встречается очень редко.
Гарднереллез также встречается очень часто. Раньше гарднереллез не выделялся из группы вагинитов. В настоящее время он рассматривается как дисбактериоз влагалища. Это состояние, при котором нормальная микрофлора практически отсутствует, а на ее место приходят условно-патогенные микроорганизмы, среди которых преобладает гарднерела.
Основные симптомы сходны с обычными вагинитами, но отличаются характером выделений со специфическим запахом. Остальные различия определяет врач. Очень часто гарднереллез сопутствует беременности, и лечить его надо обязательно, так как на его фоне могут возникать осложнения после родов.
Кроме лечения вагинита и гарднереллеза, не следует забывать и об их профилактике. Особенно при проведении гинекологических операций, некоторых исследований полости матки, перед родами и абортами. Так же очень важно, чтобы ваш партнер также прошел курс лечения вагинита.
Профилактика вагинита
Влагалище обычно содержит ряд различных микроорганизмов. Часть из них играет особую роль в физиологии влагалища (например, в поддержании уровня кислотности), тогда как другие в случае чрезмерного размножения могут вызвать инфекционные заболевания. По имеющимся данным, во влагалище обитает в среднем 7 видов бактерий, а также вирусы и дрожжевые грибы. По неясным причинам некоторые женщины ощущают боль или зуд во влагалище при том, что инфекция у них не обнаружена. Непонятно также, почему у многих женщин с выявленной инфекцией не наблюдается никаких выделений или иных симптомов.
Ниже перечислены некоторые меры, позволяющие свести к минимуму опасность развития вагинита:
Носите хлопчатобумажные трусы; нейлоновые и синтетические трусы и колготы сохраняют тепло и влагу, создавая благоприятную среду для роста бактерий. Избегайте частых спринцеваний, так как это может вызвать раздражение влагалища и уничтожить важные микроорганизмы, обеспечивающие биологическую защиту. Подтираясь, совершайте движения в передне-заднем направлении, чтобы исключить попадание бактерий из прямой кишки во влагалище. Избегайте длительного приема антибиотиков, которые могут подавить нормальную бактериальную флору влагалища, что приведет к разрастанию дрожжевых форм. Соблюдайте правила личной гигиены, в частности регулярно обмывайте половые органы и анальную область детским мылом и водой. Избегайте применения так называемых женских гигиенических аэрозолей, которые могут вызвать раздражение кожи. Если у вашего партнера имеется какая-либо генитальная инфекция, избегайте половых контактов. Избегайте любых форм сексуальной активности, создающих дискомфорт во влагалище.
Для проверки правильности лечения вагинита необходимо соблюдать ряд правил:
- при лечении любой из форм вагинита необходимо убедиться в том, что вы:
- не спринцевались в течение трех дней перед визитом к врачу. Раствором для спринцевания вы можете смыть проявления болезни, которые должен увидеть врач для постановки правильного диагноза;
- проверились на другие переносимые половым путем заболевания. Большинство специалистов рекомендуют делать это при диагнозе «вагинит», так как он относится к таким болезням. При наличии одного подобного заболевания не исключено присутствие другого — это справедливо для большинства женщин;
- потребовали провести анализ «влажного мазка». Это наиболее точный способ определения наличия любой из трех перечисленных инфекций;
- рассказали врачу обо всех своих лекарственных аллергиях и обязательно предупредили его о возможной беременности;
- обсудили с врачом вероятность выкидыша, если вы беременны: все инфекции обычно ассоциируются с преждевременными родами;
- добились одновременного лечения вагинита вашего партнера;
- принимаете все назначенные лекарства в течение установленного врачом времени. Принимая их только до момента исчезновения симптомов, вы можете не полностью уничтожить инфекцию и способствовать развитию у себя микроорганизмов с повышенной сопротивляемостью к лекарствам;
- уточнили, когда прийти для проверки результатов лечения вагинита и нужно ли это вообще в вашем случае.
Атрофический вагинит
Атрофический вагинит — заболевание, вызванное недостатком эстрогенов в организме женщины. Причина заболевания: возрастные нарушения кровотока влагалищной стенки. А изменения вагинальной микрофлоры являются закономерной ответной реакцией на старение. В связи с этим фактом, способы лечения атрофического вагинита отличаются от лечения инфекционных вагинитов. Бывают случаи, когда атрофический вагинит протекает бессимптомно.
Острый вагинит
Острый вагинит проявляются болезненно, нестерпимым зудом, жжением во влагалище, появлением обильных выделений слизистого или гнойного характера, специфическим запахом из влагалища. У многих женщин могут наблюдаться проблемы с мочеиспусканием. Диагностика и лечение вагинитов должны проводиться исключительно врачом, иначе существует высокий риск рецидива или повторения заболевания.
Источник
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.
 Вагинит – это воспаление слизистой оболочки влагалища, вызванное нарушением нормальной флоры половых органов, попаданием в нее патогенных вирусов и бактерий, а также недостаточной интимной гигиеной или аллергией на косметику и контрацептивы. Острый вагинит вызывает перечень неприятных симптомов, которые ухудшают качество жизни и препятствуют здоровым сексуальным отношениям. При длительном течении воспалительного процесса во влагалище, при недостаточном или неверном лечении вагинит может переходить в хроническую стадию, которая чревата серьезными осложнениями для репродуктивной системы женщины.
Вагинит – это воспаление слизистой оболочки влагалища, вызванное нарушением нормальной флоры половых органов, попаданием в нее патогенных вирусов и бактерий, а также недостаточной интимной гигиеной или аллергией на косметику и контрацептивы. Острый вагинит вызывает перечень неприятных симптомов, которые ухудшают качество жизни и препятствуют здоровым сексуальным отношениям. При длительном течении воспалительного процесса во влагалище, при недостаточном или неверном лечении вагинит может переходить в хроническую стадию, которая чревата серьезными осложнениями для репродуктивной системы женщины.
Причины и факторы риска заболевания
В клинике различают понятия “специфического” и “неспецифического” воспаления слизистой оболочки влагалища. Первая группа возникает после попадания в половые пути определенных бактерий, вызывающих характерную клиническую картину и требующих определенного вида лечения. Наиболее часто специфический вагинит вызван:
трихомонадами;
гонококками;
микоплазмой;
уреаплазмой;
грибами рода “Candida”;
хламидиями;
вирусами герпеса и папилломы человека.
Все эти инфекции входят в группу заболеваний, передающихся половым путем. Инфицирование влагалища происходит во время полового контакта от зараженного партнера (клинически он может быть здоровым).
Неспецифический процесс возникает вследствие активации условно патогенной флоры влагалища, которая присутствует в половых путях каждой женщины, не вызывая никакой клинической симптоматики. К этой флоре относятся стафилококки, стрептококки, гемофильная, кишечная палочка и другие бактерии. Они могут вызывать клинику вагинита в определённых условиях, являющихся факторами риска:
при механическом повреждении слизистой оболочки влагалища (вследствие перенесенных оперативных вмешательств, родов, абортов);
бесконтрольном приеме антибиотиков, подавляющем нормальную флору влагалища;
недостаточном кровоснабжении слизистой влагалища, являющееся возрастными особенностями организма (атрофический вагинит);
нарушении гормонального фона при заболеваниях яичников, надпочечников, климаксе;
аллергии на презервативы, интимные гели и кремы, тампоны или свечи;
несоблюдении личной гигиены.
Виды вагинита
По длительности протекания воспалительного процесса, он разделяется на несколько видов:
острый вагинит. Воспалительный процесс развивается быстро, чаще — после незащищенного полового акта; проявляется бурной симптоматикой, но при правильно назначенной схеме терапии вылечивается в течение двух недель;
подострый вагинит – развивается на фоне острого воспаления, при отсутствии лечения или неправильно подобранной схеме антибиотикотерапии. Симптомы становятся менее выраженными, но продолжают наблюдаться на протяжении более двух недель;
хронический вагинит диагностируется в тех случаях, когда симптомы воспаления отмечаются дольше двух месяцев. Также он является следствием неправильного лечения или, чаще, результатом нарушенного иммунитета.
Признаки вагинита
Воспаление слизистой оболочки влагалища проявляется зудом наружных половых органов, патологическими выделениями из влагалища, болезненным мочеиспусканием и сексуальным актом, также ухудшением общего состояния здоровья. При вагините проявлятся и специфические симптомы, характерные определённому виду заболевания.
Гонорейный вагинит
Инфекционный вагинит у женщин, вызванный гонококком, открыто проявляется в 50% случаев. У других женщин инфекция имеет скрытое латентное течение. Инкубационный период составляет от 3 до 7 дней, то есть первые симптомы после полового контакта с партнером могут проявиться лишь спустя неделю. Характерные специфические симптомы заболевания следующие:
гнойные выделения из влагалища бело-желтого или зеленоватого цвета;
выраженная болезненность, отек и гиперемия слизистой оболочки. Они заметны и без специального обследования;
частые ложные позывы к мочеиспусканию, являющиеся результатом гонорейного воспаления уретры.
Этот вид характеризуется частым переходом заболевания в хроническую форму, что связано со стойкостью бактерий к распространённым антибиотикам.
Трихомонадный вагинит
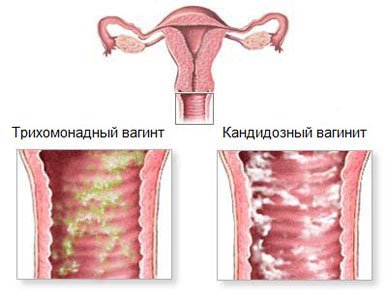 Иногда инкубационный период длиться до одного месяца. Существенно усложняет поиск и устранение первичного источника инфекции отсутствие постоянного полового партнера. Острый процесс проявляется характерной симптоматикой:
Иногда инкубационный период длиться до одного месяца. Существенно усложняет поиск и устранение первичного источника инфекции отсутствие постоянного полового партнера. Острый процесс проявляется характерной симптоматикой:
выделения из влагалища: пенистые желтого, серого или зеленоватого цветов. Специфическим признаком инфекции является наличие пузырьков газа в выделяемом секрете;
запах выделений — сладковатый, неприятный;
постоянное жжение, усиливающееся после мочеиспускания или во время секса.
Этот вид вагинита может переходить в хроническую форму. Причиной этому служит тот факт, что подавляющее число трихомонадных вагинитов вызвано смешанной инфекцией, для которой трудно подобрать оптимальную схему антибиотикотерапии.
Микоплазменный и хламидийный вагинит
Данные виды чаще имеют бессимптомное течение. Клиника проявляется при сочетании флоры с другими микроорганизмами или при наличии отягчающих факторов.
Симптоматика при хламидиях и микоплазме невыразительная. Женщины отмечаются необильные выделения из влагалища, по консистенции не отличающиеся от нормальных. Незначительный зуд и жжение не связаны с ухудшение качества половой жизни. Нередко симптомы уменьшаются после обычной гигиены интимной зоны.
Кандидозный вагинит
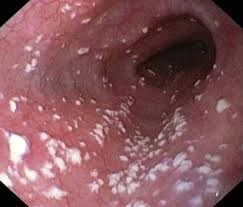 Среди женщин этот вид вагинита является самым распространённым. Острое грибковое воспаление характеризуется белыми выделениями творожистого характера и имеет кислый запах. Зуд, боль и раздражение усиливается после секса и тепловых процедур, иногда приобретая невыносимый характер болевых ощущений.
Среди женщин этот вид вагинита является самым распространённым. Острое грибковое воспаление характеризуется белыми выделениями творожистого характера и имеет кислый запах. Зуд, боль и раздражение усиливается после секса и тепловых процедур, иногда приобретая невыносимый характер болевых ощущений.
Несмотря на известную причину заболевания и большой спектр противогрибковых препаратов, к лечению все же возбудитель является резистентным; тогда заболевание переходит в хроническую стадию, проявляясь невыраженными симптомами, усиливающимися после сексуального акта или во время менструаций.
Атрофический вагинит
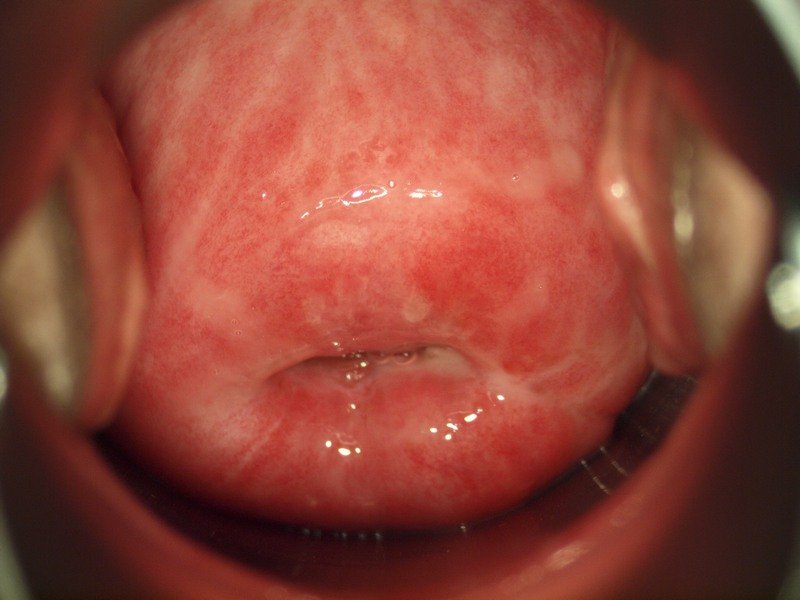 Необратимый процесс старения организма женщины отображается и на здоровье ее наружных половых органов. С наступлением климакса существенно ухудшается кровообращение слизистой оболочки влагалища. Значительно уменьшается количество питающих сосудов, в противовес чему развивается обильная капиллярная сетка как компенсаторный механизм. Это приводит к комплексу клинических симптомов, который имеет название “атрофического вагинита”. Его проявления:
Необратимый процесс старения организма женщины отображается и на здоровье ее наружных половых органов. С наступлением климакса существенно ухудшается кровообращение слизистой оболочки влагалища. Значительно уменьшается количество питающих сосудов, в противовес чему развивается обильная капиллярная сетка как компенсаторный механизм. Это приводит к комплексу клинических симптомов, который имеет название “атрофического вагинита”. Его проявления:
уменьшение влагалищного секрета, проявляющееся патологической сухостью половых путей и повышенной восприимчивостью к половым инфекциям;
кровоточивость после сексуальных отношений, обусловленная повреждением тонкостенных капилляров, близко располагающихся к поверхности слизистой оболочки влагалища;
диспареуния – болезненный половой акт, вызванный недостаточным кровоснабжением и дефицитом влагалищного секрета.
Атрофический вагинит имеет медленное, постепенно прогрессирующее течение. Он является одним из признаков, ознаменовывающим окончание репродуктивного периода жизни женщины.
Неспецифический вагинит
Нарушение нормальной микрофлоры влагалища ведет к активизации условно-патогенных бактерий, которые присутствуют в половых путях, но не вызывают клинической симптоматики. Особенности данного вида заболевания:
начало болезни характеризуется наличием одного из предрасполагающих факторов: роды, аборт, операции, гормональные сдвиги и прочее;
влагалищные выделения жидкие и водянистые, без патологических примесей и неприятного запаха. Последние могут присоединяться в случаях длительного течения процесса, отсутствии лечения и недостаточной гигиены;
неспецифический вагинит не характеризуется болью и нарушением общего состояния. Он протекает в виде местного воспалительного процесса.
Диагностика
Клиническая картина и выяснение истории заболевания существенно упрощают лабораторную диагностику заболевания. Основной диагностической задачей является поиск возбудителя, чтобы позже назначить специфическое лечение. Существует три основных методики определения микроорганизмов:
бактериоскопия – визуализация влагалищного секрета под микроскопом многократного увеличения. Методика распространена на счет своей практичности, простоты в использовании и невысокой стоимости. Недостатком исследования является низкая специфичность. Во многих случаях метод позволяет увидеть микроорганизмы, но не дает возможности точно дифференцировать их;
бактериологический метод, известный многим как «посев». Влагалищный секрет размещают в специальных условиях на питательной среде, где происходит рост микроорганизмов. Процедура обладает достаточно высокой специфичностью, но для ее проведения нередко требуется до 7 дней. В условиях прогрессирующего заболевания такая продолжительная выжидательная тактика является недопустимой;
ПЦР – высокоинформативный метод диагностики, позволяющий быстро установить возбудителя заболевания. Недостатки – высокая стоимость. Проводить исследование «вслепую», просто определяя все наиболее частые половые инфекции, удовольствие не из дешевых. Оправдывает методику грамотный подход, при котором производится избирательное исследование лишь на определенные инфекции, обоснованные клинической картиной заболевания.
Лечение вагинита
Терапевтическая тактика определяется гинекологом, основываясь на результаты клинической картины, объективного обследования и специфические методы диагностики.
С точки зрения избирательности намного проще лечить специфический вагинит, для чего используются антибактериальные, противогрибковые или противовирусные средства, к которым возбудитель заведомо чувствителен.
Основные средства терапии специфических вагинитов:
трихомониазы – используются препараты, эффективные в отношении одноклеточных микроорганизмов (метронидазол, тинидазол, орнидазол). При острой форме заболевания достаточно 7-дневного курса лечения, при хронической – 10-дневного. Препараты можно принимать в виде таблеток или, чаще, вагинальных суппозиториев;
гонококковая инфекция – применяют антибактериальные препараты пенициллинового ряда, цефалоспорины и фторхинолоны (цефтриаксон, цефиксим, пенициллин, офлоксацин и другие). Наибольшая эффективность лечения отмечается при внутривенном или внутримышечном введении препаратов;
хламидиоз и микоплазменная инфекция – антибиотики группы доксициклина, фторхинолоны и макролиды (эритромицин, джозамицин, левофлоксацин, моксифлоксацин). Курс лечения при неосложненных формах заболевания не превышает 10 дней. Путь введения лекарств — пероральный;
кандидоз – эффективно лечение противогрибковыми препаратами. При острой форме заболевания назначается флуконазол в дозе 150 мкг (1 таблетка) однократно или две дозы (по 200 мкг) итраконазола. Хронические и рецидивирующие формы требуют 7-дневного, а иногда и двухнедельного курса лечения.
Более сложной задачей представляется лечение неспецифического вагинита, которое должно преследовать цели истребления патогенных микроорганизмов и обогащения половых путей женщины доброкачественными бактериями. Нередко для этого требуется длительный курс многокомпонентной терапии:
препараты, эффективные в отношении анаэробных бактерий (метронидазол, тинидазол, орнидазол);
антибиотики группы линкозамидов, покрывающие большой спектр условно-патогенных микроорганизмов. Такие препараты как клиндамицин, далацин и другие могут назначаться в виде таблеток, свечей и вагинальных кремов;
антисептики. Важной составляющей лечения неспецифического вагинита является интимная гигиена с использованием антисептических препаратов. Хлоргексидин и другие антисептики могут использоваться в виде вагинальных свечей или спринцеваний;
вагинальные суппозитории, содержащие «полезные микроорганизмы».
Дополнительным компонентом лечения неспецифического вагинита является устранение “фактора риска”. В него входит витаминотерапия, коррекция нарушений гормонального фона, прием противоаллергических препаратов и прочее.
Осложнения
Из влагалища инфекция по восходящему пути может попадать на шейку матки, в саму матку и вызывать инфицирование труб и яичников. Позднее выявление, неадекватное лечение и отсутствие мер по профилактике рецидива могут заканчиваться осложнениями. К наиболее распространённым осложнениям относят:
воспаление шейки матки, ее внутренней оболочки и маточных труб. Эта группа осложнений особенно опасна во время беременности. Поднимаясь к плодному яйцу, инфекция может спровоцировать выкидыш, преждевременные роды или за счет инфицирования околоплодных вод тяжелую патологию у новорожденного. Также это осложнение может стать причиной послеродового эндометрита, который, в тяжелых случаях, требует удаления матки;
инфицирование мочевыводящих путей. Мочеиспускательный канал у женщин имеет короткий широкий просвет и открывается в преддверии влагалища. Эти факторы способствуют достаточно легкому проникновению бактерий в полость мочевого пузыря, мочеточников и почек, вызывая воспаление данных органов;
тяжелые случаи осложненного вагинита, при отсутствии лечения, заканчиваются бактериемией («заражением крови») и септическим состоянием. Летальность в подобной ситуации превышает количество благоприятных исходов заболевания.
Профилактика вагинита
При соблюдении основных профилактических мероприятий появление вагинита можно предупредить даже при наличии нескольких факторов риска. Для этого нужно придерживаться нескольких рекомендаций:
ежедневная интимная гигиена. В качестве косметических средств можно использовать натуральные компоненты или интимные гели, предварительно читая их состав. При предрасположенности к воспалению можно проводить обработку слизистой влагалища антисептиком: один раз в несколько дней;
пресечение пути передачи половых инфекций: использование методов барьерной контрацепции, а также профилактический прием антибиотиков и противогрибковых препаратов после незащищенного секса с новым партнером;
при заболеваниях яичников и эндокринной системы проводить коррекцию гормонального фона;
регулярное профилактическое посещение гинеколога.
В заключение необходимо отметить, что вагинит относится к разряду частых гинекологических заболеваний, которые могут длительное время не беспокоить женщину, но грозить серьезными осложнениями. При появлении первых симптомов воспаления нужно немедленно обратиться к гинекологу, но лучше избегать этого путем соблюдения простых правил профилактики.
Источник


