Лекция по хирургии варикозное расширение вен
ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕН – ЗАБОЛЕВАНИЕ, ХАРАКТЕРИЗУЮЩЕЕСЯ РАСШИРЕНИЕМ ПРОСВЕТА, ИЗМЕНЕНИЕМ ФОРМЫ И КОНСИСТЕНЦИИ ВЕНЫ, СОПРОВОЖДАЮЩЕЕСЯ НАРУШЕНИЕМ И ИЗВРАЩЕНИЕМ КРОВОТОКА
Страдает 10-20% взрослого населения
Соотношение мужчины:женщины 1:3
Средний возраст 30-40 лет
Соотношение правая нога:левая нога 26%: 24%, обе ноги 50%
Анатомия вен нижних конечностей:
• Поверхностные или подкожные вены (v. saphena magna, v. saphena parva).
• Глубокие вены.
• Коммуникантные вены.
Физиология:
Направление оттока венозной крови: от периферии к центру, из поверхностных вен в глубокие.
Механизмы, помогающие этой системе:
- Клапаны в венах.
- Мышечно-апеневротический «насос» — сокращение мышц нижних конечностей.
- Присасывающее действие грудной клетки.
- Тонус венозной стенки
Этиология: первичное варикозное расширение вен – полиэтиологическое заболевание
Предрасполагающие факторы:
- Врождённая недостаточность клапанного аппарата.
- Конституционные или наследственные особенности строения соединительной ткани стенки вен.
- Снижение тонуса венозной стенки при нейроэндокринном влиянии.
- Наличие нефункционирующих артериовенозных анастомозов.
- Наличие профессии, связанной с длительным пребыванием на ногах.
Факторы, приводящие к гипертензии в поверхностных венах:
- Ретроградный ток крови при длительном ортостатическом давлении или при повышении внутрибрюшного давления.
- Сброс крови из глубокой венозной системы в поверхностную.
- Сброс крови из артериальной системы в венозную по артериовенулярным шунтам.
ПАТОГЕНЕЗ
• Гипертензия в поверхностных венах;
• Варикозное их расширение;
• Нарушение венозного оттока;
• Нарушение проницаемости венозной стенки и капилляров;
• Имбибиция клетчатки белками плазмы, жидкостью, форменными элементами с развитием отёка, гиперпигментации, целлюлита, индурации;
• Нарушение микроциркуляции крови;
• Развитие трофических расстройств
КЛАССИФИКАЦИЯ
- ПО ПАТОГЕНЕЗУ:ПЕРВИЧНОЕ, ВТОРИЧНОЕ
- ПО СОСТОЯНИЮ КЛАПАНОВ:
• НЕДОСТАТОЧНОСТЬ КЛАПАНОВ ПОВЕРХНОСТНЫХ ВЕН
• НЕДОСТАТОЧНОСТЬ КЛАПАНОВ ГЛУБОКИХ ВЕН
• НЕДОСТАТОЧНОСТЬ КЛАПАНОВ КОММУНИКАНТНЫХ ВЕН
• СОЧЕТАННАЯ ФОРМА
• ТОТАЛЬНАЯ НЕДОСТАТОЧНОСТЬ КЛАПАНОВ
- ПО СТАДИЯМ:КОМПЕНСАЦИИ, СУБКОМПЕНСАЦИИ, ДЕКОМПЕНСАЦИИ
- ПО ЛОКАЛИЗАЦИИ:В СИСТЕМЕ БОЛЬШОЙ ПОДКОЖНОЙ ВЕНЫ, МАЛОЙ ПОДКОЖНОЙ ВЕНЫ, ИХ СОЧЕТАНИЕ
- ПО ОСЛОЖНЕНИЯМ:КРОВОТЕЧЕНИЕ, ТРОФИЧЕСКИЕ НАРУШЕНИЯ, ТРОМБОФЛЕБИТ
Клиническая картина:
Стадия компенсации:
Варикозные узлы по ходу поверхностных вен.
Стадия субкомпенсации:
1. Варикозные узлы.
2. Утомляемость, чувство тяжести и распирания в ногах.
3. Парастезии.
4. Судороги в икроножных мышцах по ночам.
5. Непостоянные отёки, пастозность.
Стадия декомпенсации:
- Постоянные отёки.
- Пигментация и индурация кожи, целлюлит.
- Трофические язвы, экземоподобные дерматиты.
- Кожный зуд.
Диагностика:
- Сбор анамнеза.
- Осмотр.
- Пальпация.
- Проведение функциональных проб.
- Инструментальные методы.
Проверка клапанного аппарата поверхностных вен, в первую очередь – остиального клапана:
- Проба Броди-Троянова-Тренделенбурга.
- Проба Гаккенбруха.
- Проба Шварца.
Состояние клапанного аппарата коммуникантных вен:
- Проба Пратта – II.
- Трёхжгутовая проба Шейниса.
- Проба Тальмана.
Проходимость глубоких вен:
- Маршевая проба Дельбе-Пертеса.
- Проба Пратта – I.
Инструментальные методы исследования:
- Флеботонометрия (проба Вальсальвы).
- Флебография:
• Дистальная;
• Проксимальная.
3. Термография
Дифференциальная диагностика первичного варикоза.
- Вторичное варикозное расширение при постфлебитическом синдроме.
- Компенсаторное расширение поверхностных вен при сдавлении подвздошных вен опухолями тазовых органов.
- Врождённые заболевания вен. Синдром Паркс-Вебера- Рубашова и Клиппель-Треноне
Осложнения варикозного расширения вен:
- Тромбофлебит поверхностных вен.
- Кровотечение при разрыве варикозного узла.
- Дерматит, экзема.
- Трофические язвы.
Лечение.
1. Консервативная терапия:
• Эластическое бинтование.
• Эластические чулки.
• Ограничение тяжёлой физической нагрузки.
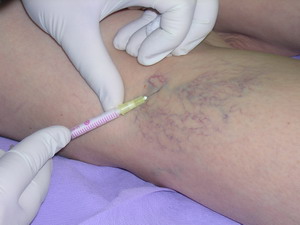
2. Склерозирующая терапия — введение склерозирующих средств в варикозные узлы:Варикоцид, Вистадин, Тромбовар, 20% раствор NaCl, 60% раствор глюкозы, 20% раствор натрия саллицилата.
Впервые склерозирующую терапию предложил Шассеньяк в 1853 году
Показания к склерозирующей терапии:
- Начальная стадия заболевания, единичные узлы, при отрицательной пробе Троянова-Тренделенбурга.
- Рассыпной тип варикоза, без вовлечения в процесс магистральных стволов.
- Рецидив варикоза, не требующий повторной операции.
Противопоказание: наличие тромбофлебита.
Оперативное лечение
Показания
- Угроза кровотечения из трофических язв.
- Косметический дефект.
- Недостаточность остиального клапана.
- Болевой синдром.
- 2-3-я ст. заболевания.
Противопоказания:
Тяжёлые сопутствующие заболевания в стадии декомпенсации. Временные противопоказания:беременность, гнойные заболевания.
Виды операций:
- Флебэктомия: по Маделунгу, по Бебкоку, по Нарату.
- Операции, устраняющие сброс крови из глубоких вен: Троянова-Тренделенбурга, перевязка малой подкожной вены, операция Коккета, Линтона.
- Операции по выключению из кровообращения и облитерации варикозно-расширенных вен: прошивание вен по Клаппу, Топроверу, Соколову; эндоваскулярная электрокоагуляция
Послеоперационный период
- Возвышенное положение оперированной конечности.
- Раннее вставание (на второй день после операции).
- Профилактическая антибиотикотерапия по показаниям.
У 92 % больных – полное выздоровление, у 8 % — рецидив
Врожденные венозные дисплазии. Синдром Клиппель – Треноне
Клиппель и Треноне в 1900 году описали симптомокомплекс, включающий триаду симптомов у детей:
- Варикозное расширение подкожных вен.
- Сосудистые или пигментные пятна на коже.
- Гипертрофия конечности (удлинение и утолщение).
Причина заболевания: врождённое нарушение проходимости глубоких вен за счёт:
• аплазия глубоких вен;
• гипоплазия;
• сдавление глубоких вен извне эмбриональными тяжами, аномальными мышцами, аберрантными артериями;
Клинически, кроме описанной триады, могут определяться: гипертрихоз, гипергидроз, трофические нарушения кожи.
Диагностика: флебографические данные об окклюзии глубоких вен, данные допплерографии. Лечение: Только хирургическое. При аплазии и гипоплазии – шунтирование или пластика. При сдавлении извне – устранение причины сдавления.
Источник
Âàðèêîçíîå ðàñøèðåíèå âåí ýòî çàáîëåâàíèå âåí (ïîâåðõíîñòíûõ è/èëè ãëóáîêèõ), â ðåçóëüòàòå ÷åãî ïðîèñõîäèò ðàñøèðåíèå ïîâåðõíîñòíûõ âåí ñ çàñòîåì êðîâè è íàðóøåíèåì âåíîçíîãî îòòîêà îò äàííîãî ó÷àñòêà òåëà.
Êðàòêèå àíàòîìî-ôèçèîëîãè÷åñêèå äàííûå
Âåíîçíàÿ ñèñòåìà îáåñïå÷èâàåò îòòîê êðîâè èç òêàíåé è îðãàíîâ, ïîëó÷àÿ åå èç êàïèëëÿðîâ è àðòåðèîâåíîçíûõ àíàñòîìîçîâ.
Âåíîçíîé ñèñòåìå ïðèñóùè äâå îñíîâíûå ôóíêöèè — òðàíñïîðòíàÿ è ðåçåðâóàðíàÿ. Àíàòîìè÷åñêîå ñòðîåíèå âåí îáóñëîâëèâàåò âîçìîæíîñòü âûïîëíåíèÿ ýòèõ ôóíêöèé.
Âåíîçíàÿ ñåòü íèæíèõ êîíå÷íîñòåé ïîäðàçäåëÿåòñÿ íà äâà îòäåëà — ïîâåðõíîñòíûé è ãëóáîêèé.  ôóíêöèîíàëüíîì îòíîøåíèè îíè åäèíû, òàê êàê ñâÿçàíû êîììóíèêàíòíûìè âåíàìè. Ïîñëåäíèå íàèáîëåå ìíîãî÷èñëåííû â îáëàñòè ñòîïû è ãîëåíè, íà áåäðå îíè åäèíè÷íû.  çàâèñèìîñòè îò âàðèàíòà àíàòîìè÷åñêîãî ñòðîåíèÿ âåí íèæíèõ êîíå÷íîñòåé ÷èñëî êîììóíèêàíòíûõ âåí âàðüèðóåò â øèðîêèõ ïðåäåëàõ.  íîðìàëüíûõ óñëîâèÿõ êðîâü ïî êîììóíèêàíòíûì âåíàì íàïðàâëÿåòñÿ èç ïîâåðõíîñòíûõ âåí â ãëóáîêèå, çà èñêëþ÷åíèåì ïåðôîðàíòíûõ âåí ñòîïû, êîòîðûå îáåñïå÷èâàþò âîçìîæíîñòü êðîâîòîêà â îáîèõ íàïðàâëåíèÿõ, òàê êàê â ôèçèîëîãè÷åñêèõ óñëîâèÿõ ïðèìåðíî 50 % òàêèõ âåí íà ñòîïå íå ñîäåðæàò êëàïàíîâ. Êðîâü îò ñòîïû ìîæåò îòòåêàòü ïðåèìóùåñòâåííî èç ãëóáîêèõ âåí â ïîâåðõíîñòíûå èëè íàîáîðîò, â çàâèñèìîñòè îò ôóíêöèîíàëüíîé íàãðóçêè è óñëîâèé îòòîêà êðîâè ïî ãëóáîêèì è ïîâåðõíîñòíûì âåíàì êîíå÷íîñòè. Áëàãîäàðÿ íàëè÷èþ òàêèõ ñîîáùåíèé îáåñïå÷èâàåòñÿ âîçìîæíîñòü îòòîêà êðîâè ïðè îêêëþçèÿõ ãëóáîêèõ âåí.
Òèïû èçìåí÷èâîñòè ïîâåðõíîñòíûõ âåí íèæíèõ êîíå÷íîñòåé (Øåâêóíåíêî Â.Í., 1949)
Òèïû èçìåí÷èâîñòè ãëóáîêèõ âåí íèæíèõ êîíå÷íîñòåé ( Øåâêóíåíêî Â.Í., 1949)
Âåíîçíîå äàâëåíèå â âåíàõ íèæíèõ êîíå÷íîñòåé ãîðàçäî íèæå àðòåðèàëüíîãî è îïðåäåëÿåòñÿ âçàèìîäåéñòâèåì ãåìîäèíàìè÷åñêîãî (âñëåäñòâèå äàâëåíèÿ, ñîçäàâàåìîãî ñåðäöåì è ñîñóäàìè) è ãèäðîñòàòè÷åñêîãî (âñëåäñòâèå äàâëåíèÿ ñòîëáà êðîâè) êîìïîíåíòîâ.  ïðÿìîé çàâèñèìîñòè îò èõ êîëåáàíèé íàõîäèòñÿ âåíîçíîå êðîâîîáðàùåíèå.
Ãåìîäèíàìè÷åñêîå äàâëåíèå â âåíàõ âîçíèêàåò ïîä âëèÿíèåì ðàçëè÷íûõ ôàêòîðîâ: ìûøå÷íûõ ñîêðàùåíèé («ìûøå÷íûé íàñîñ»), ñäàâëåíèÿ âåí ñóõîæèëèÿìè â ìåñòàõ èõ òåñíîãî ñîïðèêîñíîâåíèÿ, ïðè ðàáîòå ñîîòâåòñòâóþùèõ ìûøå÷íûõ ãðóïï, ïðèñàñûâàþùåãî äåéñòâèÿ ñåðäöà è ãðóäíîé êëåòêè, ïåðåäàòî÷íîé ïóëüñàöèè àðòåðèé, âåíîçíîãî òîíóñà è ò. ä. Âåëè÷èíà ãåìîäèíàìè÷åñêîãî äàâëåíèÿ îáóñëîâëèâàåòñÿ, ñ îäíîé ñòîðîíû, ñòåïåíüþ âûðàæåííîñòè äåéñòâèÿ ïåðå÷èñëåííûõ ôàêòîðîâ, à ñ äðóãîé — ãèäðîñòàòè÷åñêèì êîìïîíåíòîì, âåëè÷èíà êîòîðîãî çàâèñèò îò âûñîòû ñòîëáà êðîâè, à íàïðàâëåíèå — îò ïîëîæåíèÿ òåëà ÷åëîâåêà ïî îòíîøåíèþ ê çåìíîé ïîâåðõíîñòè. Îñíîâíûì ôàêòîðîì, ïðåïÿòñòâóþùèì ðàñïðîñòðàíåíèþ ãèäðîñòàòè÷åñêîãî äàâëåíèÿ â äèñòàëüíîì íàïðàâëåíèè, ÿâëÿåòñÿ äåÿòåëüíîñòü âåíîçíûõ êëàïàíîâ, òàê êàê ïðè âîçíèêíîâåíèè ðåòðîãðàäíîãî ðåôëþêñà êðîâè ñòâîðêè êëàïàíîâ ñìûêàþòñÿ è òîê êðîâè ïðåêðàùàåòñÿ.
Èññëåäîâàíèÿ ìåõàíèçìîâ îòòîêà êðîâè îò íèæíèõ êîíå÷íîñòåé ïîçâîëèëè èçó÷èòü ìûøå÷íî-âåíîçíûå ñèíóñû ãîëåíè, êîòîðûå ÿâëÿþòñÿ îäíèì èç ãëàâíûõ êîìïîíåíòîâ ìûøå÷íî-âåíîçíîé ïîìïû, íèâåëèðóþùèõ â íîðìå îðòîñòàòè÷åñêóþ âåíîçíóþ ãèïåðòåíçèþ. Âûÿâëåíû äîñòàòî÷íî ÷åòêèå àíàòîìè÷åñêèå çàêîíîìåðíîñòè, õàðàêòåðèçóþùèå ýòè êðàéíå âàæíûå ìûøå÷íî-âåíîçíûå ñòðóêòóðû, âûïîëíÿþùèå ñóùåñòâåííóþ ðîëü â ñèñòåìå íàðóøåíèÿ âåíîçíîé ãåìîäèíàìèêè.
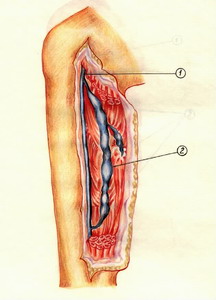
Âåíîçíûå ñèíóñû — ýòî âíóòðèìûøå÷íûå âåíû, ëîêàëèçóþùèåñÿ â îáåèõ ãîëîâêàõ èêðîíîæíîé ìûøöû, êàìáàëîâèäíîé è äëèííîé ìàëîáåðöîâîé ìûøöàõ, îòëè÷àþùèåñÿ ñâîåé âåðåòåíîîáðàçíîé ôîðìîé, íàèáîëüøèì äèàìåòðîì â ñðåäíåé ÷àñòè ñèíóñà è ñóæåíèåì âûíîñÿùåãî ñòâîëà.
Ñèíóñû ñîäåðæàò ìíîãî÷èñëåííûå êëàïàíû, èìåþò îáèëüíûå ñâÿçè ñ âíóòðèìûøå÷íûìè âåíàìè è ÷åðåç íåïðÿìûå êîììóíèêàíòíûå âåíû — ñ ïîâåðõíîñòíîé âåíîçíîé ñèñòåìîé. Ñóæåíèå ñèíóñîâ íà âûõîäå ñïîñîáñòâóåò óñêîðåíèþ êðîâîòîêà, à áîëüøîå ÷èñëî êëàïàíîâ îáåñïå÷èâàåò åãî öåíòðîñòðåìèòåëüíîñòü. Ïðè ðàññëàáëåíèè ìûøö ñèíóñ ðàñòÿãèâàåòñÿ, è ïðîèñõîäèò ïîäñàñûâàíèå êðîâè èç êîììóíèêàíòíûõ âåí è ìûøå÷íûõ ïðèòîêîâ. Ñèíóñû ìîãóò èìåòü ìàãèñòðàëüíóþ è ïðîìåæóòî÷íóþ ôîðìó ñ çàìêíóòîé, ëèáî îòêðûòîé äóãîé. Ýòè àíàòîìè÷åñêèå îñîáåííîñòè èìåþò ñóùåñòâåííîå çíà÷åíèå äëÿ âûáîðà îáúåìà õèðóðãè÷åñêîãî âìåøàòåëüñòâà, îñîáåííî ïðè ñî÷åòàííîé ôîðìå âàðèêîçíîé áîëåçíè â ñòàäèè äåêîìïåíñàöèè.
Ôàêòîðû ðèñêà
Ïî ñîâðåìåííûì äàííûì âàðèêîçíàÿ áîëåçíü ÿâëÿåòñÿ íàñëåäñòâåííûì çàáîëåâàíèåì ãåíåòè÷åñêè äåòåðìèíèðîâàííûì, â îñíîâå êîòîðîãî ëåæèò ñòîéêîå íåîáðàòèìîå ðàñøèðåíèå âåí è íàðóøåíèå äååñïîñîáíîñòè êëàïàííîãî àïïàðàòà âñëåäñòâèå ãðóáûõ ïàòîëîãè÷åñêèõ èçìåíåíèé âåíîçíîé ñòåíêè â îäíîì èç òðåõ âåíîçíûõ êîëëåêòîðîâ: ïîâåðõíîñòíûõ, êîììóíèêàíòíûõ è ãëóáîêèõ âåí.
 íàñòîÿùåå âðåìÿ îíà ÿâëÿåòñÿ îäíèì èç íàèáîëåå ÷àñòûõ çàáîëåâàíèé âåíîçíîé ñèñòåìû â ïðîìûøëåííî ðàçâèòûõ ñòðàíàõ.  Àíãëèè âàðèêîçíàÿ áîëåçíü âñòðå÷àåòñÿ ó 10-17%, â ÑØÀ- ó 20-30% æèòåëåé.
Ñðåäè ìíîãî÷èñëåííûõ ýòèîëîãè÷åñêèõ ôàêòîðîâ ðàçâèòèÿ âàðèêîçíîé áîëåçíè âåäóùàÿ ðîëü îòâîäèòñÿ íàñëåäñòâåííîé ïðåäðàñïîëîæåííîñòè ê ýòîìó çàáîëåâàíèþ. Ïî íàñëåäñòâó ïåðåäàþòñÿ äâà èçâåñòíûõ â íàñòîÿùåå âðåìÿ ôàêòîðà, îäèí èç êîòîðûõ ìîæåò ïðåâàëèðîâàòü. Íàðóøåíèå ñîîòíîøåíèé êîëëàãåíà è ýëàñòèíà â ìîðôîëîãè÷åñêîé ñòðóêòóðå ñòåíêè âåíû è íåäîñòàòî÷íàÿ îñíàùåííîñòü âåí êëàïàíàìè, èõ âðîæäåííàÿ àíàòîìè÷åñêàÿ íåïîëíîöåííîñòü. Ïåðåäàâàåìûå ïî íàñëåäñòâó ñòðóêòóðíî-ìîðôîëîãè÷åñêèå îñîáåííîñòè âåíîçíîé ñòåíêè è êëàïàííîãî àïïàðàòà îáóñëîâëèâàþò íåäîñòàòî÷íóþ óñòîé÷èâîñòü ýòèõ ñòðóêòóð ê ïîâûøåíèþ âíóòðèñîñóäèñòîãî äàâëåíèÿ: ñòåíêè âåí ÷ðåçìåðíî ðàñòÿãèâàþòñÿ, ÷òî ïðèâîäèò ê âîçíèêíîâåíèþ îòíîñèòåëüíîé íåäîñòàòî÷íîñòè êëàïàíîâ è ðåòðîãðàäíîìó ðåôëþêñó (îáðàòíîìó òîêó) êðîâè ïî âåíàì.
Êëèíèêà âàðèêîçíîé áîëåçíè
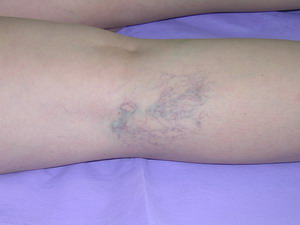
Êëèíè÷åñêèå ïðîÿâëåíèÿ âàðèêîçíîé áîëåçíè èçìåíÿþòñÿ â ïðîöåññå åå ðàçâèòèÿ è çàâèñÿò îò ñòàäèè çàáîëåâàíèÿ. Ó íåêîòîðûõ áîëüíûõ åùå äî ïîÿâëåíèÿ ðàñøèðåíèÿ ïîâåðõíîñòíûõ âåí âîçíèêàþò æàëîáû íà ïîâûøåííóþ óòîìëÿåìîñòü, òÿæåñòü â íîãàõ â êîíöå ðàáî÷åãî äíÿ, ëîêàëüíûå áîëåâûå îùóùåíèÿ â êàêîì-ëèáî îòäåëå ãîëåíè. ×àùå ýòè îùóùåíèÿ ïîÿâëÿþòñÿ â òèïè÷íûõ çîíàõ íàèáîëüøåé ëîêàëèçàöèè êîììó-íèêàíòíûõ âåí, ãäå â äàëüíåéøåì âîçíèêàåò ëîêàëüíîå ðàñøèðåíèå ïîäêîæíûõ âåí. Íåðåäêî âîçíèêíîâåíèå âíåøíèõ ïðèçíàêîâ çàáîëåâàíèÿ â âèäå ðàñøèðåíèé âåí ïðåäøåñòâóåò ïîÿâëåíèþ íåïðèÿòíûõ îùóùåíèé â ýòîé îáëàñòè. Ó ïàöèåíòîâ ìîãóò ïîÿâëÿòüñÿ òàê íàçûâàåìûå «ñîñóäèñòûå çâåçäî÷êè» èëè òåëåàíãèîýêòàçèè.
 ñòàäèè êîìïåíñàöèè ñêîëüêî-íèáóäü âûðàæåííûõ ðàññòðîéñòâ âåíîçíîãî îòòîêà â êîíå÷íîñòè âûÿâèòü íå óäàåòñÿ.  òå÷åíèå äëèòåëüíîãî âðåìåíè âàðèêîçíàÿ áîëåçíü ìîæåò ïðîòåêàòü áåññèìïòîìíî, ÷òî ñëóæèò îäíîé èç ïðè÷èí ïîçäíåãî îáðàùåíèÿ áîëüíûõ çà ìåäèöèíñêîé ïîìîùüþ.
Äëÿ ñòàäèè ñóáêîìïåíñàöèè õàðàêòåðíû æàëîáû íà íåïîñòîÿííûå áîëè â îáëàñòè ãîëåíè, ïðåõîäÿùèå îòåêè, âîçíèêàþùèå ïðè äëèòåëüíîì ñòîÿíèè è èñ÷åçàþùèå â ãîðèçîíòàëüíîì ïîëîæåíèè.
 ñòàäèè äåêîìïåíñàöèè áîëüíûå æàëóþòñÿ íà ïîñòîÿííîå îùóùåíèå òÿæåñòè, ïîëíîòû â íîãàõ, óòîìëÿåìîñòü, òóïûå áîëè.  ãîðèçîíòàëüíîì ïîëîæåíèè, îñîáåííî âî âðåìÿ ñíà, íåðåäêî âîçíèêàþò ñóäîðîãè â èêðîíîæíûõ ìûøöàõ, ñîïðîâîæäàþùèåñÿ êðàòêîâðåìåííûìè îñòðûìè áîëÿìè. Ïîÿâëåíèþ òðîôè÷åñêèõ ðàññòðîéñòâ ÷àñòî ïðåäøåñòâóåò êîæíûé çóä, ïîÿâëÿþùèéñÿ ïî âå÷åðàì.
Íà÷àëî çàáîëåâàíèÿ ïðîÿâëÿåòñÿ â âèäå íåçíà÷èòåëüíîãî èëè óìåðåííî âûðàæåííîãî âàðèêîçíîãî ðàñøèðåíèÿ âåí, êîòîðîå âîçíèêàåò ÷àùå â âåðõíåé òðåòè ãîëåíè, íî ìîæåò ïåðâè÷íî ïîÿâëÿòüñÿ â ëþáûõ îòäåëàõ îäíîé èëè îäíîâðåìåííî îáåèõ íèæíèõ êîíå÷íîñòåé. Ðàñøèðåííûå âåíû íà îùóïü ìÿãêèå, ëåãêî ñïàäàþòñÿ, êîæíûå ïîêðîâû íàä íèìè íå èçìåíåíû.
Ïðèìåðíî ó 80 % ïàöèåíòîâ íàáëþäàþòñÿ ðàñøèðåíèÿ âåí â áàññåéíå áîëüøîé ïîäêîæíîé âåíû, è ÷àñòî ýòè èçìåíåíèÿ íà÷èíàþòñÿ â çîíå êàêîé-ëèáî îäíîé êîììóíèêàíòíîé âåíû. Èçîëèðîâàííûå ðàñøèðåíèÿ âåí â áàññåéíå ìàëîé ïîäêîæíîé âåíû âñòðå÷àþòñÿ â 5-7 % íàáëþäåíèé. Îäíîâðåìåííûå èçìåíåíèÿ â ñèñòåìàõ áîëüøîé è ìàëîé ïîäêîæíûõ âåí íàáëþäàþòñÿ ó 20 % áîëüíûõ âàðèêîçíîé áîëåçíüþ.
 ñòàäèè ñóáêîìïåíñàöèè ïîÿâëÿþòñÿ íåáîëüøèå îòåêè èëè ïàñòîç-íîñòü â îáëàñòè ãîëåíîñòîïíûõ ñóñòàâîâ ïîðàæåííûõ êîíå÷íîñòåé, êîòîðûå, ïîÿâëÿÿñü ê âå÷åðó, èñ÷åçàþò â òå÷åíèå íî÷è. Âûðàæåííîñòü îòåêà çàâèñèò îò âåëè÷èíû ñòàòè÷åñêîé íàãðóçêè íà êîíå÷íîñòü.
Ñòàäèÿ äåêîìïåíñàöèè õàðàêòåðèçóåòñÿ âûðàæåííûì ðàñøèðåíèåì âåí è ãëîáàëüíûì íàðóøåíèåì âåíîçíîé ãåìîäèíàìèêè â êîíå÷íîñòè, êîãäà â íåé äåïîíèðóåòñÿ áîëüøîå êîëè÷åñòâî êðîâè, ÷òî ìîæåò ïðèâåñòè äàæå ê ýïèçîäàì ïàäåíèÿ àðòåðèàëüíîãî äàâëåíèÿ è îáìîðî÷íûì ñîñòîÿíèÿì. Âàðèêîçíî ðàñøèðåííûå âåíû íàïðÿæåíû, òóãîýëàñòè÷íîé êîíñèñòåíöèè. Ñòåíêè êðóïíûõ âåí íåðåäêî ñêëåðîçèðîâàíû, èíòèìíî ñïàÿíû ñ êîæåé. Ïðè îïîðîæíåíèè òàêèõ óçëîâ íà ïîâåðõíîñòè êîæè îáðàçóþòñÿ óãëóáëåíèÿ, ÷òî ñâèäåòåëüñòâóåò î ïåðåíåñåííîì ïåðèôëåáèòå.
Ïî õîäó ðàñøèðåííûõ âåí ïîÿâëÿåòñÿ è ïðîãðåññèðóåò ïèãìåíòàöèÿ êîæíûõ ïîêðîâîâ, îáóñëîâëåííàÿ ïîâòîðíûìè ìåëêèìè êðîâîèçëèÿíèÿìè â êîæó è îáðàçîâàíèåì ãåìîñèäåðèíà â ýòèõ ìåñòàõ.  çîíàõ ïèãìåíòàöèè êîæè ðàçâèâàåòñÿ àñåïòè÷åñêèé öåëëþëèò ñ ïîñëåäóþùèì ñêëåðîçîì è óïëîòíåíèåì ïîäêîæíîé æèðîâîé êëåò÷àòêè.  ýòèõ îòäåëàõ, ïðåèìóùåñòâåííî íà âíóòðåííåé ïîâåðõíîñòè íèæíåé òðåòè ãîëåíè, êîæà íå áåðåòñÿ â ñêëàäêó, ñòàíîâèòñÿ íåïîäâèæíîé, ñóõîé è øåðîõîâàòîé. Ïîìèìî ïèãìåíòàöèè êîæè, âîçíèêàåò â ðàçëè÷íîé ìåðå âûðàæåííûé öèàíîç èëè îòäåëüíûå ïÿòíà ñèíþøíî-áàãðîâîãî öâåòà.
Ôóíêöèîíàëüíûå íåâðîëîãè÷åñêèå íàðóøåíèÿ ïðîÿâëÿþòñÿ â âèäå äèñãèäðîçîâ (ðàññòðîéñòâà ôóíêöèè ïîòîâûõ æåëåç). Àíãèäðîç (ñóõîñòü êîæè, íåäîñòàòî÷íîñòü ôóíêöèè ïîòîâûõ æåëåç) âñòðå÷àåòñÿ ÷àùå ãèïåðãèäðîçà (èçáûòî÷íîãî ïîòîîòäåëåíèÿ). Ïîñòîÿííûé çàñòîé êðîâè â äèñòàëüíûõ îòäåëàõ êîíå÷íîñòè, ðåçêîå ïîâûøåíèå äàâëåíèÿ â âåíîçíîé ñèñòåìå, ñêëåðîòè÷åñêèå èçìåíåíèÿ ïîäêîæíîé êëåò÷àòêè, íàðóøåíèÿ êàïèëëÿðíîãî êðîâîîáðàùåíèÿ âåäóò ê ïîÿâëåíèþ òðîôè÷åñêèõ ðàññòðîéñòâ. Îñîáåííî ÷àñòî òðîôè÷åñêèå èçìåíåíèÿ â êîæíûõ ïîêðîâàõ ðàçâèâàþòñÿ íà ïåðåäíå-ìåäèàëüíîé ïîâåðõíîñòè íèæíåé òðåòè ãîëåíè, íàõîäÿùåéñÿ â îñîáî íåáëàãîïðèÿòíûõ óñëîâèÿõ êðîâî- è ëèìôîîáðàùåíèÿ. Î÷àãè àòðîôèè êîæè, ãåìîñèäåðîçà, äåðìàòîñêëåðîçà èìåþò òåíäåíöèþ ê ðàñïðîñòðàíåíèþ è ïîðîé öèðêóëÿðíî îõâàòûâàþò äèñòàëüíóþ òðåòü ãîëåíè.  äàëüíåéøåì ðàçâèâàåòñÿ ñóõàÿ èëè ìîêíóùàÿ ýêçåìà, íà ôîíå êîòîðîé îáû÷íî ôîðìèðóþòñÿ òðîôè÷åñêèå ÿçâû ãîëåíè.
Äèàãíîñòèêà
Íàðóøåíèÿ âåíîçíîé ãåìîäèíàìèêè ìîãóò äîâîëüíî íàäåæíî äèàãíîñòèðîâàòüñÿ ñîâðåìåííûìè (êëèíè÷åñêèìè, ðåíòãåíîëîãè÷åñêèìè, ôèçèîëîãè÷åñêèìè, ðàäèîíóêëèäíûìè, óëüòðàñîíîãðàôè÷åñêèìè) ìåòîäàìè èññëåäîâàíèÿ, ïîçâîëÿþùèìè íå òîëüêî ðàñïîçíàòü, íî è îöåíèòü èõ òÿæåñòü.
Îñíîâíûì ìåòîäîì èíñòðóìåíòàëüíîé äèàãíîñòèêè ÿâëÿåòñÿ äóïëåêñíîå àíãèîñêàíèðîâàíèå âåí íèæíèõ êîíå÷íîñòåé.
 ëå÷åíèè áîëüíûõ ñ âàðèêîçíûì ðàñøèðåíèåì âåí íèæíèõ êîíå÷íîñòåé ìîãóò èñïîëüçîâàòüñÿ:
- êîíñåðâàòèâíîå ëå÷åíèå
- êîìïðåññèîííàÿ ñêëåðîòåðàïèÿ
- õèðóðãè÷åñêîå ëå÷åíèå.
Êîíñåðâàòèâíîå ëå÷åíèå
Íàçíà÷àåòñÿ âñåì êàòåãîðèÿì ïàöèåíòîâ.  íàèáîëåå îáùåì ñëó÷àå îíî âêëþ÷àåò:
- ðåêîìåíäàöèè ïî ðåæèìó, äâèãàòåëüíîé àêòèâíîñòè, ëå÷áíîé ôèçêóëüòóðå è ò.ä.
- ïðèìåíåíèå ýëàñòè÷åñêîé êîìïðåññèè (ýëàñòè÷íûå áèíòû èëè êîìïðåññèîííûé òðèêîòàæ â çàâèñèìîñòè îò ñòåïåíè è îáúåìà ïîðàæåíèÿ)
- ìåäèêàìåíòîçíóþ òåðàïèþ (ïðèåì ïðåïàðàòîâ-ôëåáîòîíèêîâ)
- íàðóæíóþ òåðàïèþ
 Êîìïðåññèîííàÿ ñêëåðîòåðàïèÿ ÿâëÿåòñÿ ýôôåêòèâíûì è âûñîêîêîñìåòè÷íûì ìåòîäîì ëå÷åíèÿ, íàïðàâëåííûì íà ïðåêðàùåíèå êðîâîòîêà ïî ïîðàæåííûì ïîâåðõíîñòíûì âåíàì. Îíà ìîæåò èñïîëüçîâàòüñÿ êàê ñàìîñòîÿòåëüíûé âèä ëå÷åíèÿ èëè â êîìïëåêñå ñ õèðóðãè÷åñêèìè âìåøàòåëüñòâàìè.
Êîìïðåññèîííàÿ ñêëåðîòåðàïèÿ ÿâëÿåòñÿ ýôôåêòèâíûì è âûñîêîêîñìåòè÷íûì ìåòîäîì ëå÷åíèÿ, íàïðàâëåííûì íà ïðåêðàùåíèå êðîâîòîêà ïî ïîðàæåííûì ïîâåðõíîñòíûì âåíàì. Îíà ìîæåò èñïîëüçîâàòüñÿ êàê ñàìîñòîÿòåëüíûé âèä ëå÷åíèÿ èëè â êîìïëåêñå ñ õèðóðãè÷åñêèìè âìåøàòåëüñòâàìè.
Õèðóðãè÷åñêîå ëå÷åíèå
ßâëÿåòñÿ îäíèì èç îñíîâíûõ âèäîâ ëå÷åíèÿ, çàêëþ÷àþùèõñÿ â ïðåêðàùåíèè êðîâîòîêà â ïîðàæåííûõ è âàðèêîçíî èçìåíåííûõ ïîâåðõíîñòíûõ âåíàõ (â òîì ÷èñëå ñ èñïîëüçîâàíèåì ëàçåðíîé êîàãóëÿöèè, ðàäèî÷àñòîòíîé êîàãóëÿöèè ïîðàæåííûõ âåí è äð.). Ñîâðåìåííûå õèðóðãè÷åñêèå ìåòîäèêè èìåþò â ñâîåì ñîñòàâå äîâîëüíî îáøèðíûé àðñåíàë — îò ìèíèôëåáýêòîìèè äî ñóáôàñöèàëüíîé äèññåêöèè ïåðôîðàíòíûõ âåí ñ ïîìîùüþ ýíäîâèäåîàïïàðàòóðû.
Источник

