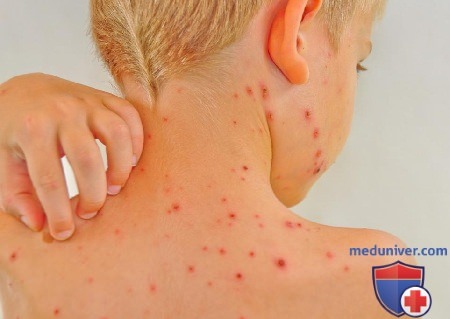
Кожные элементы при ветряной оспе

Почему возникает сыпь при ветрянке
К развитию ветряной оспы приводит проникновение в организм человека вируса Varicella zoster. Данный инфекционный агент передается исключительно от человека к человеку воздушно-капельным путем.
При проникновении в тело человека вирус распространяется по организму и оседает в шиповатых клетках эпидермиса. Там он создает свои новые копии, а при выходе способствует гибели клетки. Параллельно с гибелью клеток развиваются местные признаки иммунного ответа – покраснение, незначительное расширение капилляров, выброс биологически активных веществ. Все эти процессы, в совокупности приводят сначала к появлению пятнышка, а после – к его трансформации в папулу и везикулу. При этом содержимое везикулы образуется из межклеточной жидкости, погибших клеток и вышедшей из кровяного русла плазмы.
Характер сыпи при ветряной оспе
Высыпания при ветрянке способны поражать любые участки кожи, но не затрагивают слизистые оболочки. Сыпь носит циклический характер и проходит определенные стадии развития. Она сопровождается рядом неприятный субъективных ощущений в виде кожного зуда, чувства жжения. Данные симптомы обусловлены тем, что Varicella zoster поражает клетки среднего слоя эпидермиса, а выход вирусных частиц сопровождается гибелью этих клеток, образованием кожных пузырьков и раздражением рецепторов в эпидермисе. Именно воздействие на кожные рецепторы и вызывает чувство зуда.
В связи с тем, что под везикулами отсутствует защитный роговой слой, возможно появление небольших кожных эрозий с последующим формированием характерных рубцов, в тоже время существует риск присоединения вторичного бактериального инфекционного процесса. Развитие данных осложнений возможно только при вскрытии везикул во время расчесов или самопроизвольно.
Длительность и стадии
Сыпь при ветряной оспе от момента появления первых элементов до их полного исчезновения продолжается порядка 2–3 недель. Появление кожных проявлений патологии характеризуется цикличностью – новые везикулы появляются каждые 24–48 часов. Сыпь всегда проходит следующие стадии:
- Стадия пятна. Сначала на коже появляются розовые или красные пятна с довольно четкой границей.
- Стадия папулы. С течением времени, через несколько часов, пятна принимают форму папулы – кожного бугорка без полости внутри.
- Стадия везикулы. Еще через 2–3 часа некоторые папулы трансформируются в везикулы – кожные элементы сыпи с полостью внутри, заполненной прозрачной жидкостью.
- Образование корочки. Если везикула не была повреждена, то через 1–3 дня она подсыхает и покрывается корочкой. Эта корочка самопроизвольно отпадает через 2–3 недели, оголяя здоровую кожу. Чаще всего кожа имеет более светлый окрас и восприимчива к внешним раздражителям.
- Остаточные проявления. В случае если везикула была повреждена, то возможно формирование эрозии с последующим ее преобразованием в ямочку, навсегда остающуюся на коже. В худшем случае происходит проникновение бактериальной инфекции, что сопровождается воспалением, нагноением и образованием грубых рубцов.
Внешний вид
Описание сыпи при ветряной оспе является довольно емким процессом. Это обусловлено тем, что высыпания включают в себя сразу несколько различных элементов разных стадий развития сыпи. Таким образом, сыпь является полиморфной. Первые ее элементы могут возникать в любой части тела, но наибольшее их количество сосредоточено в области головы и шеи. А также высыпания при ветрянке в значительном объеме появляются на коже спины. Выделяют следующие элементы во время описания сыпи при ветрянке:
- Пятно. Представляют из себя локальное ограниченное изменение кожных покровов в виде красного или розового цвета. Носят воспалительный характер и не сопровождаются кровоизлияниями.
- Папулы. Также может называться как узелок. Характеризуется изменением плотности, окраски и рельефа кожи, при ветряной оспе безболезнен.
- Везикулы. Небольшие, до 5 мм в диаметре, выступающие над уровнем кожи образования. Они имеют одну полость, заполненную прозрачной бесцветной жидкостью. Дно везикулы образовано базальным слоев эпидермиса. При отсутствии механического или бактериального повреждения проходит бесследно.
- Корки. Образуются при подсыхании везикул. Чаще всего имеют красноватый или коричневаты окрас, который обусловлен незначительными кровоизлияниями в полость везикул.
- Пустулы. В случае проникновения патогенных бактерий в папулу или везикулу, а также при расчесах элементов сыпи, возможно формирование полостного образования с гнойным содержимым.
- Эрозии. При повреждении везикул открывается незащищенный базальный слой эпидермиса. Эрозия может покрываться коркой или трансформироваться в пустулу, но после ее появления всегда будет развиваться рубец.
- Рубец. Развивается в случае если произошло механическое повреждение везикулы или имело место бактериальное поражение кожи. Чаще всего носит поверхностный характер и может самостоятельно проходить в течение 4–6 месяцев. На его месте навсегда образуется небольшое кожное углубление, которое носит сугубо косметический дефект.

Состояние кожи после высыпаний
Как следует из описания стадий и элементов кожной сыпи при ветряной оспе, существует два исхода развития сыпи: бесследное самопроизвольное исчезновение элементов или формирование кожных дефектов, сохраняющихся пожизненно.
В случае если пациент не расчесывает везикулы и проводит профилактику бактериальных осложнений, то все элементы кожных высыпания проходят абсолютно бесследно. Небольшие участки гипопигментации, остающиеся после отпадения корки, выравниваются по окраске с окружающей кожей уже после первых сеансов щадящего загара.
Иногда по каким-либо причинам происходит повреждение пузырьков с их вскрытием или присоединяется вторичная бактериальная микрофлора, о чем свидетельствует развитие пустул. При подобных исходах на коже образуются сначала маленькие рубцы, а после – углубления. Данные изменения, как правило, сохраняются пожизненно.
Сопутствующие клинические симптомы
Ветряная оспа включает в себя целый ряд симптомов, совокупность которых формирует характерную клиническую картину заболевания. Среди основных признаков заболевания выделяют:
- В продромальный период (развитие неспецифических симптомов, характерных для всех инфекционных заболеваний) развивается общая слабость, повышение температуры до 38–39 оС, возможны головные боли. Этот этап инфекционного процесса длится 24–48 часов до появления сыпи.
- Повышение температуры тела носит циклический характер. Температурные «свечи», с подъемом столбика термометра до отметки в 39 оС, чередуются с появлением новых кожных высыпаний. Данная цикличность связана с жизнедеятельностью вируса. В период повышения температуры тела организм подвергается выраженной интоксикации и дает сильный иммунный ответ с целью элиминации вируса. Гибель пораженных клеток и вирусных частиц сопровождается появлением новых элементов сыпи и спадом температуры.
Что делать с высыпаниями?
Лечение высыпаний сводится к симптоматической терапии (устранение неприятный ощущений в виде зуда и жжения) и предотвращению развития вторичной инфекции. С целью уменьшения зуда необходимо принимать противоаллергические препараты.
С целью предотвращения бактериальных осложнений следует:
- До 5 раз в день аккуратно смачивать пораженные участки кожи антисептиком. Подойдет раствор фурацилина, хлоргексидин.
- Формирующиеся корочки в обязательном порядке необходимо обрабатывать бриллиантовым зеленым (зеленкой) ежедневно.
- После прекращения появления новых высыпаний, следует на протяжении недели через день принимать ванну с калием перманганатом (марганцовка).
- Если имеет место появление пустул, то их следует обрабатывать мазью с антибиотиком (левомиколь, тетрациклиновая мазь и т. д.).
Ни в коем случае не обрабатывайте кожу йодом или спиртом. Эти вещества оказывают подсушивающий эффект и способствуют вскрытию везикул.
Отличия в лечении взрослых и детей
При лечении ветрянки у детей применяются практически все те же препараты, что и у взрослых, но в меньшей дозировке. Так, дети до 6 лет должны получать четверть или треть от взрослой дозировки, а в возрасте 6–12 лет – половину. После 12 лет ветряная оспа принимает течение, характерное для взрослых и требует приема соответствующих доз препаратов.
Также у детей не рекомендуется использование диазолина в связи с его токсическим воздействием на сердце. Разумнее принимать тавегил по 0,3–0,5 г до 4 раз в день, который хоть и обладает выраженным снотворным эффектом, но не воздействует на миокард. Также детям противопоказан прием фенобарбитала и спиртовой настойки пустырника. Следует применять валерьяну и препараты, в состав которых она входит.
Способы избавления от следов после ветрянки
Нередко, после прохождения всех элементов сыпи на коже остаются участки гипопигментации, небольшие рубцы или углубления. Более светлые участки эпидермиса станут абсолютно незаметны уже после первых сеансов загара в конце весны – начале лета.
Рубцы, которые формируются при вскрытии везикул или образования пустул хотя и абсолютно безвредны, но могут создавать косметический дефект. Их можно устранить при помощи лазера или значительно уменьшить размеры наносят гидрокортизоновую мазь в первые 2–3 недели с момента их появления.
Специфические ямочки на месте лопнувших везикул далеко не всегда получается полностью удалить. Определенный эффект могут оказать косметологические процедуры в виде фотовоздействия, лазерных процедур и проведения глубоких пилингов. К сожалению, результата может вовсе не быть вне зависимости от объема и качества выполненных процедур.
Заболевания с похожими проявлениями
Ранее, наиболее сходными по внешним параметрам высыпаниями обладала натуральная оспа. Нане это заболевание считается полностью ликвидированным.
Похожими клиническими проявлениями на сегодняшний день могут обладать:
- Дерматит. Может вызывать появление пятнышек, папул, при тяжелом течении – даже везикул, но не сопровождается подъемом температуры, интоксикацией и проходит бесследно. Пузырьки образуются преимущественно при контактом дерматите.
- Опоясывающий лишай. Вызывается тем же вирусом, что и ветрянка, но отличается мелкой сыпью, преимущественно поражающей кожу в межреберных промежутках, на спине, реже – в области поясницы и живота.
- Другие детские инфекции – скарлатина, коклюш и корь. При этих заболеваниях отсутствует формирование везикул, характерных для ветряной оспы и присутствует поражение слизистых оболочек ротовой полости, зева. Коклюш также сопровождается надсадным кашлем. Для данных патологий не характерно циклическая смена периодов повышения температуры тела и формирования новых высыпаний.
- Пузырчатка. Характеризуется появлением везикул, которые постепенно сливаются в большие пузыри, протекает длительно, что не характерно для ветряной оспы.
- Эндокардит, ревматизм. Появление сыпи при этих заболевания сочетается с нарушением работы сердца, длительной интоксикацией и сохранением субфебрильной температуры (37–38 оС) от полугода и более.
Источник
Энциклопедия / Заболевания / Инфекционные заболевания / Ветряная оспа
Октябрь, 2018.
Ветряная оспа — высокозаразное острое вирусное заболевание, протекающее с умеренно выраженной интоксикацией и характерной сыпью на коже и слизистых оболочках.
Возбудитель — ДНК-содержащий вирус (Varicella-zoster virus) семейства герпес-вирусов, вызывающий также опоясывающий лишай (Herpes zoster).
Источник инфекции — больной ветряной оспой или опоясывающим лишаем.
Пути передачи — по воздуху и воздушно-капельный. Ветряная оспа — летучая инфекция (распространение возбудителя происходит с током воздуха на большие расстояния). Восприимчивость к инфекции очень высокая (после контакта с больным заболевают практически все неболевшие лица). Чаще всего заболевание переносят в дошкольном возрасте. Возможно внутриутробное инфицирование ребёнка при развитии заболевания у матери в последние 5 дней до родов.
Заболевание может протекать в типичной и атипичной форме.
Для типичного течения продолжительность инкубационного периода — 11-21 суток. Во время продромального (до клинических проявлений) периода, который длится около 2 дней, наблюдаются общее недомогание, субфебрильная (до 38 оС) температура, возможно появление скарлатиноподобной сыпи.
Начало заболевания обычно острое:
3-5-дневная лихорадка с последующими ежедневными повышениями температуры, совпадающими с появлением новых элементов сыпи; при тяжёлых формах возможны вялость, недомогание, снижение аппетита и т.п.
Сыпь при ветрянке
Основной диагностический элемент — пузырёк с прозрачным содержимым, окружённый венчиком покраснения. Сыпь может сопровождаться зудом.
Характерно появление высыпаний на видимых слизистых оболочках (полость рта, половые органы, конъюнктива век); в этих случаях корочка не формируется, а дефекты слизистых оболочек в виде мелких язвочек в последующем заживают.
Начальная сыпь в виде мелкоточечных красных высыпаний, обнаруживаемая в первый день болезни и исчезающая на 2-3 сутки. Разнообразная сыпь, состоящая из нескольких элементов: пятно, возвышение, пузырек, корочка. Все элементы — последовательные фазы развития единого воспалительного процесса в коже. Одновременное присутствие на коже элементов разного возраста связано с феноменом ежедневного подсыпания; первые пятна появляются на 1-2 день, последние — на 3-6 сутки.
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
В неосложнённых случаях после отторжения корочек на коже соединительнотканных рубцов не формируется.
В зависимости от количества элементов, симптомов интоксикации, а также наличия образований на слизистых судят о тяжести заболевания. При легкой форме температура до 39оС с небольшим количеством сыпи. Проходит без изменений.
Среднетяжелая форма протекает уже с лихорадкой (до 40оС), подсыпания продолжаются порядка недели, к тому же пузырьки есть на слизистых оболочках. После отпадания корочек есть незначительная пигментация, которая проходит со временем.
Тяжелая степень выражается в значительной интоксикации, плохом самочувствии ребенка, крайне высоких цифр температуры тела. Сыпь крупная, долго непроходящая. После этой формы возможно формирование рубцов.
Для атипичных форм ветряной оспы характерно 5 вариантов течения:
Рудиментарная – отличается малым количеством элементов, причем они редко развиваются в пузырьки, температура тела в норме. Такой тип бывает при приеме препаратов иммуноглобулина во время инкубационного периода.
Пустулезная – формируется при присоединении вторичной бактериальной инфекции. Для нее характерно ухудшение состояния ребенка, повышение температуры, а также образование крупных пузырей с мутным содержимым.
Гемморагическая – наступает у пациентов с выраженной тромбоцитопенией. При этой форме элементы сыпи наполнены кровью, на коже и слизистой формируются кровоизлияния, возможны кровотечения.
Гангренозная – такая форма начинается у ослабленных больных, у детей с плохими бытовыми условиями или уходом. После засыхания корочки образуют участки некроза, которые после отпадания открывают глубокие язвочки. Они сливаются между собой и характеризуются плохим заживлением и затяжным течением. Нередко данная форма переходит в септическое заражение.
Генерализованная – формируется у больных с иммунодефицитом. От остальных типов отличается формированием пузырьков и очагов некроза на внутренних органах (легкие, печень, поджелудочная, головной мозг) с клиникой их поражения. Также возникает токсическая энцефалопатия, ДВС-синдром. Нередко данный тип заканчивается летальным исходом.
Основой выявления герпеса является вирусологическое исследование – осмотр сред на обнаружение возбудителя. При «ветрянке» для диагностики используют жидкость из везикул, в которых при окрашивании выделяют скопления возбудителя – тельца Арагана.
Дифференциальная диагностика
Обычно ветряную оспу отличают от укусов насекомых. Основным отличием является отсутствие развития элементов и подсыпаний, а также нормальная температура тела.
Также болезнь стоит дефферренцировать от:
стрептодермии — протекает без лихорадки, отличаются высыпания – мутное, гнойное содержимое, после инволюции оставляющее желтую корку, на ее месте формируется красное пятно. Сыпь располагается в основном за ушами и на конечностях, никогда не бывает на волосистой части головы (отличительный признак ветрянки).
опоясывающего герпеса – пузырьки располагаются строго по ходу нервного ствола, на ногах и рука практически не бывает.
везикулезного риккетсиоза – на месте укуса клеща образуется небольшой струп с последующим образованием язвы (на ее месте после заживления формируется шрам). Характерно увеличение регионарных лимфоузлов.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Терапия заболевания требует установки домашнего режима, а при наличии повышенной температуры – постельного. Рекомендуется щадящая диета с ограничением жирной, острой, жаренной пищи (стол № 13). Обильное питье.
При лёгких формах — обработка элементов сыпи спиртовыми растворами красителей (бриллиантовый зелёный или метиленовый синий), соблюдение правил личной гигиены. Для мытья следует использовать антибактериальное мыло, без применения мочалок и губок. После купания промакивать тело впитывающим полотенцем, не растирая кожу. Сильный зуд помогут снять крема и мази на основе оксида цинка, а также использование антигистаминных (противоаллергических) препаратов.
При тяжёлых формах, иммунодефицитных состояниях обязательна госпитализация. Также назначается ацикловир в возрастной дозировке в течение 5-7 дней. Данное лечение актуально в первые двое суток после начала заболевания.
Не следует принимать ацетилсалициловую кислоту в связи с опасностью развития поражения печени и синдрома Рея.
Лихорадку снимают препаратами парацетамола, ибупрофен опасен возможностью присоединения вторичной инфекции – пиогенного стафилококка.
Могут быть специфическими и неспецифическими. К первому варианту относят развитие вторичной инфекции, обычно это стрептококковые или стафилококковые заболевания (абсцесс, флегмона, фасциит). Часто такие осложнения формируются при использовании в качестве жаропонижающего средства ибупрофена.
При специфических в основном поражаются внутренние органы – пневмония, ларинготрахеиты, миокардиты. Возможно развитие энцефалитов и менингитов.
Не самым редким осложнением является острое поражение мозжечка – церебеллит. Обычно проявляется по истечению 3 недель после ветрянки. Характеризуется шаткостью походки, атаксией (нарушения точности движения, мышечная слабость). Возможно проявление в виде тремора головы и конечностей. Также может наблюдаться рвота, головная боль. При своевременном обращении к врачу церебеллит проходит без последствий1.
Больных ветряной оспой изолируют до 5-го дня с момента появления последних элементов сыпи. В ясельных группах детских дошкольных учреждений на детей, бывших в контакте с больным, накладывают карантин сроком на 21 день с момента изоляции заболевшего. Предупреждающие мероприятия проводят только среди больных иммунодефицитом в первые 3 суток после контакта с помощью пассивной иммунопрофилактики (введение иммуноглобулина 3-6 мл однократно).
Источники:
- 1. Острый церебеллит при ветряной оспе. — под ред. А.Абрамовой, — Мир врача, 2014.
- 2. Кузьменко Л.Г., Освянников Д.Ю. Детские инфекционные болезни. — изд-во «Академия», М., 2009.
- 3. Т.К.Кускова, Е.Г.Белова, Т.Э.Мигманов. Ветряная оспа. — Лечащий врач, 2004.
Источник: diagnos.ru
Источник