Кашель без температуры трахеит

Трахеит – воспалительный процесс слизистых трахеи, который часто сопровождается болезнями носоглотки, бронхов, гортани. В хроническую стадию трахеит переключается впоследствии неправильного лечения, обострения болезни чередуются с ремиссиями.
Симптомы и диагностика
Главным симптомом данного заболевания служит приступообразный трахеидный кашель, который проявляется зачастую в ночное время суток, когда человек смеется и даже во время разговора. Хоть такой признак является защитной функцией организма, лечить его нужно во избежание осложнений.
Возникший кашель при трахеите хоть и является признаком вирусного заболевания, но обострение его зачастую происходит из-за попадания в дыхательную систему пыли, химикатов и сигаретного дыма.
Необходимо заметить, что есть несколько особенностей, которые отличают трахеидный кашель, по сути, они и будут главными его симптомами:
- Голос становиться осипшим.
-
 Острые приступы кашля во время смеха, плача, разговора, ночью, а также при резкой смене температуры.
Острые приступы кашля во время смеха, плача, разговора, ночью, а также при резкой смене температуры. - Боли в задней части груди и в гортани.
- Первые три дня болезни пациента мучает сильный сухой кашель без выхода мокроты, но потом переходит во влажный кашель с вязкой слизистой мокротой.
- Весьма чувствительные болевые ощущения при кашле.
- Незначительно поднимается температура тела.
Сложность диагностики трахеита состоит в том, что симптомы очень похожи с симптомами ОРВИ и ОРЗ. Однако если вовремя не начать лечение, то заболевание вероятно переключится в хроническую стадию и вылечить ее станет значительно проблематичней.
Если воспалительный процесс при трахеите от трахеи добирается до бронх, то появляется трахеобранхит, который гораздо хуже, поскольку состояние пациента значительно изменяется в худшую сторону, кашель оказывается еще более частым и постоянным, увеличивается температура тела, наблюдаются сильные головные боли.
 При возникновении кашля любого рода необходимо обратиться к врачу, будь то ЛОР либо терапевт, который обследует пациента и найдет первопричину данного симптома:
При возникновении кашля любого рода необходимо обратиться к врачу, будь то ЛОР либо терапевт, который обследует пациента и найдет первопричину данного симптома:
- Проводится исследование мазка из ротоглотки.
- Ларингоскопия – исследование гортани.
- Рентген грудной клетки.
- Анализ крови, который позволит обнаружить воспалительный процесс.
- Аускультация – прослушивание звуков, возникновение которых основываются на жизнедеятельности внутренних органов.
к оглавлению ↑
Лечение
Зачастую воспалительный процесс трахеи проходит скрытно, то есть симптомы довольно быстро исчезают, но потом проявляются опять. Кашель при трахеите может длиться довольно долго, поэтому лечить его требуется непременно, поскольку подобный кашель проходит не скоро.
 Лечение кашля при трахеите будет наиболее результативным, если воздействовать на воспалительный процесс трахеи всевозможными методами. Лечение состоит из антигистаминных, противокашлевых и отхаркивающих препаратов, они оказывают разжижающее действие и выводят мокроту.
Лечение кашля при трахеите будет наиболее результативным, если воздействовать на воспалительный процесс трахеи всевозможными методами. Лечение состоит из антигистаминных, противокашлевых и отхаркивающих препаратов, они оказывают разжижающее действие и выводят мокроту.
Антибиотики прописываются только в том случае, если трахеидный кашель долго не проходит и есть опасения распространения вируса на ниже расположенные дыхательные органы, а также при выходе гнойной мокроты.
Когда мучает сухой и сильный кашель, то начальная терапия обращена на формирование мокроты и ее выхода из дыхательной системы. Поэтому назначаются грудные сборы, сиропы и лекарства, например АЦЦ, Бромгексин, Амброксол, Мукалтин и прочие.
От кашля при трахеите отлично помогают ингаляции. Паровые ингаляции рекомендуется готовить на целебных травах: эвкалипт, ромашка, шалфей, календула. Можно в кипяток добавить ложку соды либо использовать пар свежеотваренного картофеля. Отличным ингаляционным действием обладают эфирные масла.
 Если брать во внимание присутствие болевого ощущения за грудиной, то весьма хорошо подойдут различные прогревания, а также растирания области груди мазью скипидара либо гусиным жиром.
Если брать во внимание присутствие болевого ощущения за грудиной, то весьма хорошо подойдут различные прогревания, а также растирания области груди мазью скипидара либо гусиным жиром.
Необходимо пить достаточно много жидкости, желательно чтобы это были отвары лечебных трав, например чабрец, мята, подорожник, мать-и-мачеха, алтей, душица, солодка и прочие. Весьма эффективно при трахеидном кашле действует молоко с козьим жиром, аромат весьма неприятный, однако кашель и боль в горле отступают преимущественно быстро.
Бывает, что лекарственные препараты не дают ожидаемого результата. Остаточный кашель после трахеита – весьма распространенное явление, которое не отпускает больного после болезни. Сколько длиться он будет — обусловлено степенью тяжести болезни, но примерно длительность составляет 3-6 недель. Если кашель не прошел полностью к этому времени, необходимо прохождение комплексного обследования.
 Для лечения врач обычно назначает следующую терапию:
Для лечения врач обычно назначает следующую терапию:
- электрофорез и физиопроцедуры;
- Лазолван;
- компрессы с маслом «Бронхипрет»;
- горчичники на ноги;
- ингаляции небулайзером с присоединением Амбробене.
Если по истечению 14 дней после лечения остаточный трахеидный кашель не прошел, это говорит о том, что терапия назначена неверно либо о переходе трахеита в хроническую форму.
Кашель при трахеите – главный признак болезни, и для лечения необходима терапия, которая даст возможность убрать воспаление, привести дыхание в норму. Лечение должно проходить под полным контролем врача, он обязан следить за состоянием легких и бронхов на скопление слизи и наличие шумов.
к оглавлению ↑
Трахеидный кашель у детей
Трахеидный кашель у детей начинается благодаря воспалительному процессу в дыхательной системе. При проявлении резкого кашля у ребенка целесообразно будет обратиться за помощью к врачу, который назначит диагностику, чтоб определить вид кашля:
-
 Аускультацию для выявления хрипов.
Аускультацию для выявления хрипов. - Рентген области груди.
- Анализ крови.
- Взятие мазка из ротоглотки.
Кашель при трахеите у детей проявляется благодаря вирусам, стрептококкам и стафилококкам. Причинами его возникновения может быть:
- переохлаждение;
- долгий контакт с химическими веществами;
- слабая иммунная система.
Большему риску болезни подвергаются дети младшего возраста, так как слизистая дыхательных путей более чувствительна.
Можно выделить такие признаки трахеидного кашля у ребенка:
- Сухой и приступообразный при вдохе, смехе, плаче, при резкой смене температуры, ночью.
-
 Спустя несколько дней наблюдается откашливание.
Спустя несколько дней наблюдается откашливание. - Голос становится осипший.
- Появляются болевые ощущения в гортани и в области груди.
Продолжительность терапии будет зависеть от правильности назначенного лечения, однако рассчитывать на быстрый результат нельзя. Для начала детям прописываются противовирусные препараты и ряд антибиотиков: Амоксил, Азитромицин, Амоксициллин, Доксициклин.
Если возникновение симптома основано на аллергии, то назначают антигистаминные препараты: Супрастин, Фенистил, Лоратадин; противокашлевые: Коделак, Стоптуссин, Кофанол.
Очень хорошие результаты дают применение барсучьего и рыбьего жира. Взамен чая можно давать ребенку травяные отвары, например солодка, мать-и-мачеха, душица. Вечером – молоко с медом и сливочным маслом.
 Для предупреждения вторичного появления признаков необходимо:
Для предупреждения вторичного появления признаков необходимо:
- начинать терапию при малейшем кашле;
- употребление здоровой и полезной пищи, витаминов;
- не переохлаждаться.
Слабый иммунитет, плохая экология, аллергия могут вызвать повторное заболевание, чтобы этого избежать, ребенка нужно закалять. При наличии аллергии необходимо избегать контакта с аллергенами и соблюдать в жилище чистоту, регулярно делать влажную уборку. И не забывать, что недостаточное лечение может привести к развитию хронической формы заболевания.
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Источник
Трахеит – инфекционное или аллергическое заболевание, при котором воспаляется слизистая оболочка трахеи. Патология проявляется сухим лающим кашлем, глухой болью в грудине. Болезнь редко протекает изолированно, в зоне одного органа. Обычно диагностируется комплексное поражение тканей (ларинготрахеит, ринофаринготрахеит, трахеобронхит).
Причины появления кашля
Возбудителями трахеита являются бактерии, вирусы, аллергены. После заражения воспалительный процесс затрагивает горло, при неадекватном лечении опускается вниз. Иногда болезнь развивается внезапно, после ускоренного размножения условно патогенной микрофлоры трахеи.
Трахеидный кашель могут спровоцировать следующие факторы:
- переохлаждение организма;
- активное и пассивное курение;
- вдыхание токсических паров и газов;
- контакт с аллергенами;
- общение с больным человеком.
У детей первого года жизни слизистые оболочки дыхательных путей отличаются гиперчувствительностью к раздражителям, склонностью к отекам. Груднички еще не умеют высмаркиваться и откашливаться, обладают слабым несформировавшимся иммунитетом. Поэтому риск болезни у детей значительно выше, чем у взрослых.
Симптомы трахеита
Основной симптом трахеита – надсадный кашель, усиливающийся в ночное время. Сначала он сухой, лающий, царапающий слизистую оболочку. Через несколько дней спазмы переходят в продуктивную форму. При инфекционном характере болезни мокрота имеет вязкую консистенцию и зеленоватый оттенок, при аллергическом – стекловидная, белая, прозрачная.
Приступы кашля провоцирует глубокий вдох, смех, плач, резкий наклон, поворот туловища. Поэтому больной человек старается меньше двигаться, разговаривать, смеяться. Дети становятся вялыми, капризными. Из-за боли в горле они отказываются от еды, не хотят пить таблетки.
Кроме кашля трахеит проявляется:
- повышением температуры тела;
- першением в горле;
- осиплостью голоса;
- увеличением лимфоузлов;
- болью в грудине.
При аллергической природе трахеита кашель часто сопровождается слезотечением, ринитом, сыпью на коже.
Методы диагностики
Сложность диагностики состоит в том, что симптомы трахеита похожи на проявления обычного простудного заболевания. Однако без правильного лечения воспалительный процесс распространяется на другие органы, вызывая опасные осложнения. Поэтому после осмотра врач назначает следующие лабораторные процедуры:
- клинический анализ крови;
- исследование мокроты;
- забор мазка из зева;
- кожные пробы на аллергию.
Если пациент жалуется на сильную боль в горле и обильное выделение слизи из носа, проводится процедура задней риноскопии. Во время подготовки человеку наносят анестетик на корень языка (чтобы уменьшить рвотные позывы). Далее больной широко открывает рот, а врач вводит риноскоп глубоко в глотку. Таким образом специалист осматривает трахею и органы, расположенные немного выше.
Сложность выполнения аппаратных диагностических процедур заключается в особенности расположения трахеи, чувствительности ее стенок.
Более информативным методом обследования является эндоскопическая риноскопия. Она проводится с помощью миниатюрной камеры и осветительного прибора, закрепленного на гибкой трубке. Эндоскоп вводят глубоко в горло и осматривают ткани трахеи, глотки и других органов дыхания.
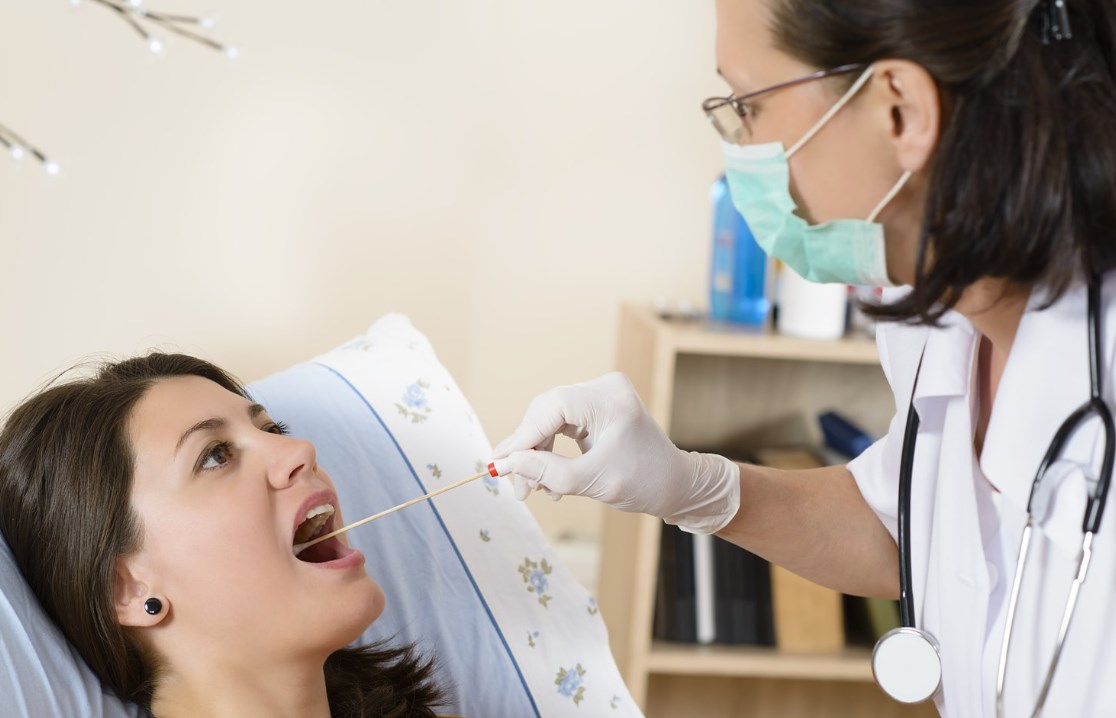
В зависимости от характера кашля и остальных симптомов, специалист назначает рентгенографию легких или пазух носа. Процедура не требует подготовки или обезболивания. Пациент должен снять все украшения, очки, съемный зубной протез, поднять вверх длинные волосы. Далее аппарат делает снимки грудной клетки или лица. Снимки пересылают лечащему врачу для расшифровки и постановки диагноза.
Лечение трахеита
Основная задача лечения трахеита – уничтожение возбудителя. В зависимости от типа микроорганизма врач назначает:
- антибиотики («Амоксициллин», «Цефалексин»);
- противовирусные средства («Арбидол», «Кагоцел»);
- противогистаминные препараты («Супрастин» «Зодак»).
При аллергической природе болезни необходимо выявить раздражитель и исключить с ним контакт.
Для нормализации температуры тела и снижения головной боли рекомендуется принять жаропонижающие препараты («Парацетамол», «Аспирин»). Если больной вечером чувствует значительное ухудшение самочувствия, можно выпить средства от простуды, изготовленные в форме растворимого порошка («ТераФлю», «Максиколд»).
Для лечения трахеидного кашля врач назначает несколько препаратов. В первые дни болезни, когда приступы не приносят облегчения, а лишь раздражают слизистую трахеи, необходимо принимать муколитические средства («Мукалтин», «Бромгексин»). Они стимулируют выделение бронхиального секрета, разжижают слизь.
Через несколько дней, когда кашель переходит в продуктивную влажную форму, врач назначает препараты рефлекторного действия («Алтейка», «Термопсол»). Основные вещества в их составе воздействуют на слизистую желудка и двенадцатиперстной кишки, вызывая слабые рвотные позывы. В итоге человек испытывает желание откашляться, очистить дыхательные пути.
Терапия остаточного кашля
Во время развития инфекционного процесса в трахее больной страдает от натужного сухого кашля. Спазмы высушивают и повреждают слизистую оболочку дыхательных путей. В результате, даже после уничтожения возбудителя и погашения воспаления, человек испытывает желание откашляться, а также боль и першение в горле.
В норме остаточный кашель после трахеита длится 10-14 дней. В этот период нельзя принимать препараты, стимулирующие кашлевой центр. Для скорейшего выздоровления необходимо смягчать и увлажнять горло. Для этого можно использовать средства народной медицины (молоко с медом, барсучьим жиром или растопленным сливочным маслом).
Ингаляции эффективно смягчают горло и ослабляют чувство першения и боли. Причем для лечения остаточного кашля после трахеита нельзя пользоваться лекарственными средствами. В резервуар небулайзера можно наливать только физраствор комнатной температуры. Мелкодисперсные частицы жидкости увлажняют поврежденные ткани, ускоряют заживление слизистой оболочки трахеи.

Для лечения остаточного кашля после трахеита врачи могут назначить процедуры физиотерапии:
- электрофорез (лекарство поступает в ткани трахеи с помощью электродов);
- индуктотермия (прогревание под воздействием магнитных полей);
- УВЧ-терапия (использование ультравысокочастотного электромагнитного поля).
Если остаточный кашель сопровождается болью в грудине, врачи рекомендуют делать компрессы из козьего жира, скипидара, медово-горчичной смеси. Благодаря раздражению кожи происходит расширение кровеносных сосудов. В итоге трахея и соседние органы получают больше кислорода, питательных веществ.
Профилактические меры
Людям со слабой дыхательной системой необходимо отказаться от курения. Избегайте мест скопления народа, особенно весной и осенью, во время эпидемий вирусных заболеваний. Дома следите за чистотой, температурой и влажностью воздуха. Регулярно проветривайте комнаты, проводите влажные уборки.
Выполняйте несложные упражнения дыхательной гимнастики. Для этого медленно и глубоко дышите, долго произносите гласные звуки. После привыкания усложняйте упражнения, добавляйте наклоны корпуса, движения руками и ногами.
К наиболее эффективным методикам относятся:
- оперной певицы Стрельниковой;
- врача-клинициста Бутейко;
- психолога Марины Корпан.
Для профилактики кашля и укрепления дыхательной системы детей, необходимо как можно раньше приучить их к посильной физической нагрузке. Для этого запишите малышей в спортивную секцию, танцы, бассейн. Разрешайте кататься на велосипеде, роликах, коньках, обучите игре на музыкальных духовых инструментах. Во время такой деятельности ребенок привыкает дышать полной грудью, что важно для здоровья бронхов и легких.
Источник
Трахеит – это процесс воспаления, который развивается на слизистой поверхности трахеи. Как правило, реализация диагностики дополняется выявлением дополнительных поражений дыхательной системы – насморка, фарингита, ларингита. Трахеит может развиваться у человека независимо от его возрастной группы, пола. Только врач выбирает способы, как можно вылечить трахеит.
Трахеит – что это, формы поражения
Время протекания болезни будет зависеть от формы трахейного воспаления. Она бывает острой или хронической, по-другому затяжной. Помимо этого на продолжительность заболевания оказывает влияние работа иммунитета: чем активнее он противостоит поражению, тем быстрее наступает полное выздоровление.
При своевременной диагностике болезни прогноз будет благоприятным, среднее время ее течения 7 – 14 дней.
Острая форма
Такая форма развивается в несколько раз чаще, чем хроническая, а по симптоматике походит на ОРЗ. Заболевание поражает человека неожиданно, но лечение острого трахеита при выборе эффективных методов длится недолго – примерно 2 недели.
Хроническая форма
Хроническая форма возникает, как последствие острого воспаления. Преобразованию острого процесса в хронический способствуют:
- ухудшение функционирования иммунитета;
- курение;
- плохая экология, вредные воздействия профессиональной деятельности человека;
- эмфизема в легких;
- хронический ринит, синусит;
- заболевания почек или сердца.
Симптоматика
Главный признак острого трохеического воспалительного процесса – это кашель. Он делается сильнее в утреннее время, не дает нормально спать по ночам. Сначала откашливание непродуктивное, надрывное, затем начинает отходить густая мокрота. Во время кашля человек жалуется на саднящую царапающую боль в грудной клетке в глотке. Это провоцирует проблемы дыхания. Если вовремя не вылечить болезнь, дыхание становится учащенным и поверхностным.
Помимо кашля больного беспокоят такие симптомы трахеита:
- повышение температуры тела;
- усиление слабость, постоянная сонливость;
- увеличение размеров лимфоузлов;
- боли головы;
- насморк;
- усиление потоотделения;
- потеря аппетита.
При хроническом течении развиваются опасные изменения слизистой. Она распухает, отекает, сосуды расширяются, появляется хрип. Может происходить скопление гноя, который засыхает, формируя трудно отделяемые корки.
Виды трахеита
Трахеит бывает трех основных разновидностей, которые выделяются в зависимости от причины:
- вирусный;
- бактериальный;
- аллергический.
Не каждая разновидность характеризуется риском заражения окружающих. С этой точки зрения самым опасным видом является вирусный, Он относится к заразным, прогрессирует стремительно, может сочетаться с ОРВИ, гриппом, всегда сопровождается температурой, сильным кашлем и значительным ухудшением самочувствия.
Бактериальный провоцируют патогенные бактерии – стрептококки или стафилококки чаще всего. Если иммунитет ослаблен, то они начинают активно делиться, вызывая воспалительные процессы. При этом не повышается температура, отсутствуют симптомы простуды, а самочувствие сохраняется удовлетворительным. Гноеродные микробы провоцируют отделение гнойной мокроты при кашле.
Трахеит аллергический – не инфекционный, он развивается после контактирования с определенным аллергеном. Затем опухает слизистая трахеи, одновременно могут возникать другие симптомы гиперчувствительности – крапивница, слезотечение, зуд. Сильный кашель не проявляется, но есть навязчивое першение в горле.
Организация лечения
Основные цели терапии будут следующие:
- диагностирование и устранение влияния этиологических факторов на организм – бактерий, вирусов или аллергенов;
- купирование признаков заболевания;
- предупреждение возможных осложнений и преобразования процесса в хронический.
Лечение трахеита почти всегда амбулаторное. Только при опасных осложнениях болезни потребуется госпитализация в стационар. Соблюдение постельного режима нужно только на стадии повышенной температуры. Всё лечение можно разделить на несколько категорий:
- Этиотропное. Оно будет зависеть от возбудителя патологии, является основным этапом терапии. Бактериальный трахеит лечат антибактериальными препаратами, при вирусном поражении – требуются противовирусные средства (Арбидол, Кагоцел, Амиксин), а при аллергии – антигистаминные (Супрастин, Фенкарол).
- Симптоматическое. Это лечение позволяет купировать симптоматику. Оно заключается в приеме жаропонижающих лекарств – Парацетамола или Аспирина, противокашлевых препаратов – Синекода или Либексина. С целью разжижения мокроты, улучшения ее выведения назначаются отхаркивающие лекарства, муколитики под названием Бромгексин, Лазолван, Корень солодки и т.д.
- Иммунокорригирующее. Требуется людям с хроническими формами трахеита
- Местное. Оно предполагает использование аэрозолей – ИРС-19, Гексорал, Каметон, употребление теплого молока или щелочных жидких составов. Обязательно реализуется накладывание согревающих компрессов, но только при условии, что температура уже пришла в норму. Эффективными являются процедуры ингаляций и другие физиотерапевтические методы.
Врач обязательно в индивидуальном порядке подбирает схему лечения трахеита, препараты и их дозы. Он учитывает возраст человека, причины патологии, ее форму, выраженность симптомов и развитие сопутствующих осложнений.
Организация терапии в домашних условиях
Трахеит не является заболеванием, которое угрожает жизни человека. Терапия его реализуется в домашних условиях с соблюдением рекомендаций доктора.
Обязательными правилами реализации лечения являются:
- Постельный режим на протяжении 5 – 7 дней, при тяжелом поражении – чуть дольше.
- Достаточное потребление жидкости – вода, чаи, отвары. Чем больше жидкости употребляет пациент, тем лучше функционируют органы мочевыделительной системы, выводя вирусы, бактерии из организма несколько раз быстрее.
- Обязательный уход, регулярная влажная уборка в комнате. Обязательно требуется регулировка влажности воздуха, так как сухой воздух усиливает откашливание.
- Для предотвращения ночных приступов кашля перед сном рекомендуется принимать противокашлевый препарат – таблетки или сиропы, например, Синекод, Лазолван.
- Проведение регулярных ингаляций – 2 – 3 раза за сутки.
- При нормальной температуре разрешено делать компрессы, перед сном горчичники.
Лечение трахеита дома – это следование всем рекомендациям доктора. Прерывание курса может спровоцировать рецидив и осложнения.
Медикаментозная терапия
Обычно после постановки диагноза трахеит врач назначает такие лекарственные препараты:
- противовирусные;
- муколитические – способствуют разжижению мокроты, обеспечивая ее легкое отхождение, например, АЦЦ;
- противокашлевые.
Обязательно проводятся ингаляции с щелочными растворами – они позволят уменьшить воспаление и улучшить отхождение слизи.
Медикаментозная терапия может назначаться только специалистом, так как при трахеите следует строго соблюдать правила сочетания разных лекарств. Муколитики и противокашлевые препараты принимать вместе запрещено. Первые разжижают мокроту, а вторые купируют кашель, в связи с чем патогенная слизь скапливается в дыхательной системе.
Для терапии хронической формы дополнительно используются иммуномодуляторы на этапе ремиссии, чтобы укрепить и улучшить работу иммунитета.
Сиропы
Перед назначением сиропа доктор уточняет характер откашливания – продуктивный или нет. При сухом требуются сиропы, которые подавляют рефлекс – Синекод, Стоптуссин, Эреспал. При продуктивном кашле требуются отхаркивающие средства – Лазолван, Геделикс, Аскорил, Доктор МОМ.
Аэрозоли
Аэрозоли эффективно купируют воспаление слизистой трахеи, результат их применения подобен ингаляциям. Частички препарата попадают прямо на очаг поражения. Обычно назначаются Ингалипт, Биопарокс и т.д.
Антибиотики
При бактериальном поражении требуется терапия антибиотиками. Антибиотики при трахеите выбирает врач после организации бактериологического анализа мазка, полученного из зева, а также анализа крови.
Доктор обязательно обращает внимание на возраст больного, развитие у него сопутствующих патологий и наличие гиперчувствительности к определенным препаратам. Обязательно учитывается сила воспаления.
При поражении бактериями слизистой трахеи назначаются такие группы антибактериальных препаратов:
- Пенициллины или их комбинация с клавулановой кислотой. Эти таблетки считаются максимально эффективными при бактериальном трахеите. К ним относятся: Ампициллин, Амоксициллин, Аугментин, Амоксиклав.
- Цефалоспорины. Врач выписывает их при развитии аллергии на пенициллины. К таким лекарствам относятся: Зиннат, Цефалексин и т.д..
- Макролиды. Назначаются, если терапия антибиотиками первых двух групп оказалась безрезультатной или возбудители имеют устойчивость к ним. К самым часто назначаемым макролидам относятся: Сумамед, Азитромицин.
- Фторхинолоны. Эти антибиотики назначаются в самых запущенных случаях. К ним относятся: Левофлоксацин, Моксимак.
Все перечисленные препараты принимаются перорально, при тяжелом поражении делают инъекции с ними.
Отдельно выделяют лекарство группы антибиотиков для местного использования – Биопарокс. Его главное достоинство – воздействие напрямую на слизистые поверхности трахеи, в связи с этим побочные эффекты отсутствуют. Это позволяет реализовать эффективное лечение для ослабленных пациентов или людей с аллергиями.
Проведение ингаляций при трахеите
Ингаляции при трахеите являются одним из лучших методов терапии для взрослого и ребенка. Процедуры позволяют увлажнять сухую слизистую, способствуют заживлению воспаления.
Процедуры с небулайзером
Современные устройства небулайзеры обладают множественными достоинствами – они помогают доставить частицы препарата к месту, где они необходимы. Лекарство поступает в пути дыхания в форме мельчайших частичек, поэтому сразу начинает эффективно действовать. Негативных реакций при лечении трахеита ингаляциями не возникает, так как препарат не проходит через весь организм и не влияет на другие системы и органы в отличие от уколов и таблеток.
Для проведения процедуры не нужно делать глубоких вдохов, а самым простым препаратом для прибора является физиологический раствор. Его можно использовать до посещения врача и получения более серьезных назначений. Но и любой другой препарат перед применением в устройстве разводится физраствором в пропорциях, рекомендованных врачом. К лекарственным средствам, которые может назначать специалист, относятся:
- Пищевая сода. Раствор с содой заливается в небулайзер, он способствует увлажнению слизистых и облегчает откашливание. Сода в форме ингаляций поступает в трахею быстро, помогая ускорить отхождение мокроты
- Минеральная вода. Главное условие, чтобы она была щелочной, например, Боржоми или Ессентуки. Действуют такие ингаляции по принципу содовых.
- Лазолван или Амбробене. Лекарства разводят физиологическим раствором перед вливанием в небулайзер. Использование чистого сиропа испортит прибор и не даст эффекта в терапии. Основное действующее вещество лекарств – это амброксол, который обладает смягчающим и отхаркивающим эффектом. Часто в комплексе с этим лекарствами используется бронхолитик Беродуал – он снимает спазм бронхов, расширяя их.
- Муколван – сильнодействующее средство со смягчающим и отхаркивающим эффектом. Он отлично действует даже при осложненной форме трахеобронхита или трахеоларингита. Иногда рекомендуется сочетать лечение с гормональными растворами.
Проведение ингаляции без специального устройства
При проведении ингаляций старым способом – вдыхание лекарственных паров из емкости с кипятком и лекарством – запрещено вдыхать очень горячий обжигающий пар. После закипания воды раствор должен постоять 10 – 15 минут. Оптимальная температура для процедуры 50 – 55 градусов. Можно делать растворы с лекарственными травами и маслами, добавлять соль.
Компрессы при трахеите
Компрессы являются способами народного лечения, они помогают прогреть и расширить просвет сосудов, благодаря чему лучше отходит мокрота и уменьшается интенсивность мучительного кашля. Но компрессы запрещены при сухом кашле, потому что могут стать причиной усиления воспаления и формирования отека.
Компрессы противопоказаны при сухом кашле, начинать делать их следует только тогда, когда кашель успел преобразоваться в продуктивный. Это происходит спустя несколько дней с момента начала лечения. При трахеите разрешено делать такие компрессы:
- смесь меда с камфорным спиртом;
- отварной картофель с медом;
- несколько капель эфирного масла эвкалипта на 1 ложку меда.
Компресс кладется на грудную клетку через марлевую салфетку, сверху нужно накрыть теплой тканью или шарфом. Рекомендуется проводить процедуру примерно за час до сна, чтоб сделать ночные приступы откашливания менее мучительными.
Правила терапии у беременных
Женщины, вынашивающие ребенка, уже при малейших симптомах нарушений в организме должны обращаться в больницу. Вирус, который провоцирует трахеит, может проникать сквозь плаценту. Сейчас в продаже есть огромное количество препаратов, разрешенных во время беременности, но конкретный должен подобрать врач.
К допустимым антибиотикам относятся некоторые пенициллины и цефалоспорины. При беременности и лактации разрешается Биопарокс.
Прогревания и растирания противопоказаны, также не рекомендуется применять эфирные масла.
Эффективными для беременных являются ингаляции небулайзером, это безопасная и быстродействующая процедура. Главное – не допускать самолечения, так как это может негативно сказаться на организме будущего ребенка.
Меры профилактики
Реализация профилактики острого и хронического трахеита предполагает купирование причин болезни, укрепление иммунитета. К основным мерам относятся:
- предупреждение переохлаждений и отказ от посещения мест большого скопления народа в периоды обострений;
- ведение здорового образа жизни – рациональное питание, прогулки, занятия спортом и прием витаминных комплексов;
- закаливания;
- своевременное лечение ОРВИ;
- своевременное лечение хронических патологий дыхательных органов и других сопутствующих болезней.
Симптоматику и методы лечения может установить только врач. Терапия несложная, если соблюдать все рекомендации, следовать алгоритму выбранного лечения.
Еще больше полезных статей о ЛОР заболеваниях можете найти на сайте https://lor-uhogorlonos.ru/
Источник



