Эндовазальная лазерная коагуляция варикозных вен
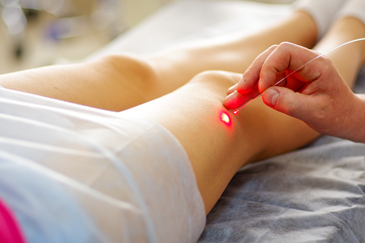
Варикозная болезнь, или варикозное расширение вен, в быту часто именуется «болезнью усталых ног». Но на самом деле факторы, ее вызывающие, куда сложнее. А само по себе заболевание — отнюдь не просто безобидный косметический недостаток. Варикозная болезнь нижних конечностей приводит к возникновению хронической венозной недостаточности — состоянию, конечным итогом которого может быть возникновение венозной трофической язвы.
Конечно, в подавляющем большинстве случаев мы имеем дело с варикозной болезнью средней тяжести, которая сегодня эффективно и практически без рецидивов лечится. Но обо всем по порядку.
Чем опасна варикозная болезнь
Насколько распространена варикозная болезнь вен, сказать трудно: многие пациенты считают ее косметическим недостатком и к врачу не обращаются. По данным западных ученых, в США и Европе ей страдают не менее четверти населения. В России же патология зафиксирована у более чем 30 млн человек[1]. При этом, по данным некоторых исследований, знают о своей болезни не более 18%, а лечение получают не более 8%[2].
Варикозная болезнь нижних конечностей — заболевание, при котором изменяется строение стенки вены. Сосуды становятся более длинными, извитыми, в участках истончения стенок расширяется просвет, образуя узлы.
Статистика
Варикоз — болезнь с наследственной предрасположенностью. Вероятность ее появления у тех, в чьей семье никто не страдал от патологии вен, составляет не более 20%[3]. При болезни одного из родителей риск возрастает: для мужчин — до 25%, для женщин — до 62%. При наличии заболевания у обоих родителей, вероятность появления варикоза у потомков — 90%.
При варикозе нарушается соотношение двух главных структурных белков венозных стенок: коллагена и эластина. Если коллаген формирует жесткость, то эластин, как следует из его названия, отвечает за эластичность — способность стенки вены возвращаться к исходному состоянию. У больных варикозом количество этого белка в венозной стенке снижено[4]. Изменяется и сам коллаген: вместо преобладающего в норме коллагена III типа, отвечающего за эластичность, повышается содержание коллагена I типа — ригидного, сохраняющего в себе остаточную деформацию. Кроме того, изменяется и количество гладкомышечных клеток[5],которые регулируют просвет сосуда, нарушается способность к взаимодействию между ними[6]. Данные патологические изменения имеют наследственную природу. Далее же в игру вступают внешние факторы:
- длительные статические нагрузки — необходимость неподвижного нахождения стоя или сидя;
- избыточный вес;
- беременность и роды.
Некоторые эксперты указывают в качестве предрасполагающих факторов хронические запоры, узкую одежду, повышающую внутрибрюшное давление, и высокие каблуки, нарушающие нормальную работу мышечной помпы голеней.
По отдельности или в сочетании эти факторы повышают давление внутри венозной системы нижних конечностей. Измененная венозная стенка перестает «удерживать» давление, просвет вены расширяется. В результате расширения просвета вены перестают работать клапаны, которые обеспечивают ток крови только в одном направлении. Возникает рефлюкс — обратный отток. Давление внутри пораженной вены повышается еще сильнее, и порочный круг замыкается.
Повышенное венозное давление в сочетании с изменением структуры стенки со временем запускают воспалительную реакцию — поначалу только на поверхности клапанов и внутренней стенки сосудов. Постепенно воспалительные белки и клетки крови начинают «просачиваться» сквозь поврежденную венозную стенку в окружающие ткани. Там они разрушаются, выделяя активные вещества —медиаторы воспаления. Они повреждают окружающие клетки и привлекают лимфоциты, чья функция — удалить поврежденные ткани. В результате развиваются отек, индурация (уплотнение) кожи голеней, гиперпигментация. Данные процессы могут стать причиной венозной трофической язвы. Длительное воспаление венозной стенки также способствует повышению свертываемости крови. В сочетании с венозным застоем это приводит к тому, что в варикозно расширенном участке вены начинают формироваться тромбы. Возникает тромбофлебит — еще одно опасное осложнение варикозной болезни.
Проявления варикозной болезни делят на объективные и субъективные. Субъективные симптомы — это жалобы пациента на:
- тяжесть в ногах;
- быструю утомляемость;
- парестезии — неприятные ощущения «мурашек», изменение чувствительности;
- жжение в мышцах;
- боли в ногах, характерная особенность которых — интенсивность уменьшается после прогулки;
- отеки по вечерам;
- синдром «беспокойных ног» — состояние, при котором дискомфорт в ногах не дает заснуть;
- ночные судороги в нижних конечностях.
Сочетание этих симптомов и их выраженность индивидуальны и не всегда коррелируют с изменениями венозной стенки и окружающих тканей.
Сочетание субъективных жалоб и объективных изменений тканей нижних конечностей лежит в основе современной классификации варикозной болезни и хронической венозной недостаточности:
- С0 — есть жалобы, но на вид никаких изменений нет, поражение вен можно обнаружить только при специальном обследовании и тестах;
- С1 — появляются «паучки» (научное название — телеангиоэктазии) или становится видна сеть внутрикожных расширенных вен (ретикулярный варикоз);
- С2 — диаметр расширенных подкожных вен превышает 3 мм, появляются варикозные узлы;
- С3 — пораженная нога становится постоянно отекшей;
- С4 — появляются изменения в окружающих тканях: кожа темнеет (гиперпигментация), развивается экзема, индурация подкожной клетчатки;
- С5 — стадия зажившей язвы;
- С6 — стадия открытой язвы.
Начиная с четвертой стадии описанные трофические изменения кожи уже невозможно полностью устранить. Даже вылеченная варикозная болезнь на этом этапе не приведет к полному рассасыванию гиперпигментации или индурации. Кроме того, необходимо помнить о довольно опасном осложнении — тромбоэмболии.
На заметку
От 30 до 60% случаев гибели из-за внезапно возникшего тромбоза глубоких вен и дальнейшей тромбоэмболии случаются на фоне варикозной болезни в сочетании с вовремя не обнаруженным и не вылеченным тромбофлебитом[7].
Поэтому не следует откладывать лечение варикозной болезни на потом, особенно на фоне достижений современной флебологии.
Современные методы лечения варикозной болезни
Современными можно считать методы и методики, которые отвечают нескольким критериям: минимальная инвазивность (травматичность), высокая эффективность, низкая вероятность рецидивов и осложнений, короткий реабилитационный период.
- Консервативная терапия. Включает использование компрессионного трикотажа, мазей и венотоников (лекарств для приема внутрь). Современные клинические рекомендации говорят о том, что венотоники могут уменьшать субъективные проявления (жалобы) на ранних стадиях болезни и снижать отеки, но никак не влияют на состояние самой венозной стенки. Различного рода мази имеют тот же эффект. Компрессионный трикотаж считается очень эффективным средством лечения варикозной болезни, поскольку уменьшает проявления венозной недостаточности, облегчает субъективные жалобы пациента, предотвращает прогрессирование варикозной болезни. Однако компрессионный трикотаж не способен вылечить варикозную болезнь — расширенные вены не станут работать правильно.
Важно знать!
Единственный эффективный метод лечения варикозной болезни — удаление измененной вены, которая неспособна выполнять свои функции.
- Традиционное хирургическое удаление. Пораженная большая или малая подкожная вена перевязывается в месте впадения в глубокую венозную систему, после чего она удаляется специальным металлическим зондом. Эта операция эффективна, однако достаточно травматична и требует долгого восстановления. Высока вероятность послеоперационных осложнений — гематом, послеоперационных парестезий и невралгии.
- Склеротерапия. Внутрь варикозно расширенной вены вводится специальный препарат, который «склеивает» ее стенки. Процедура малотравматична и рекомендована для лечения вен небольшого диаметра. Однако для удаления неработающего ствола большой и малой подкожной вены используется редко, так как характеризуется более высокой частотой рецидивов. Кроме того, возможно такое неприятное осложнение, как гиперпигментация в рамках склерозирования.
- Эндовенозная лазерная коагуляция (ЭВЛК) — малоинвазивный, безопасный, современный и эффективный вид лечения варикоза. Имеет названия-синонимы: эндовенозная лазерная абляция, эндовазальная коагуляция вен нижних конечностей, эндовенозная лазерная облитерация (ЭВЛО). Но каково бы ни было название, техника лазерной коагуляции остается одинаковой. Через прокол в вену вводят радиальный оптоволоконный световод. Затем с помощью специальной помпы вокруг вены накачивается раствор анестетика, который не только обезболивает процедуру, но и сдавливает вену, уменьшая ее диаметр и защищая тем самым от перегрева окружающие ткани. Для процедуры используют современные сосудистые лазеры, которые генерируют две волны: одна из них поглощается гемоглобином крови, вторая — сосудистой стенкой. Вена «заваривается». Все этапы (положение световода, инфильтрация раствора вокруг вены, сам процесс «заваривания») в режиме реального времени контролируются УЗ-аппаратами. Длительность процедуры ЭВЛК на одной конечности — 30–60 минут.
- Преимущества метода:
- Минимальная травматичность, что позволяет проводить процедуру в амбулаторных условиях и под местной анестезией;
- можно отправляться домой сразу после операции;
- быстрое восстановление;
- хороший косметический результат: не остается следов и шрамов;
- высокая эффективность, низкий процент рецидивов.
Поскольку эндовенозная лазерная коагуляция на данный момент считается одним из самых передовых, малотравматичных и малоинвазивных видов лечения варикоза, рассмотрим данную методику подробнее.
Показания к лазерной коагуляции
Основное показание — это варикозное расширение вен вне зависимости от диаметра венозного ствола и вариантов его анатомического строения. Расширить круг показаний ЭВЛК удалось благодаря совершенству современного оборудования — двухволновых лазеров, радиальных световодов.
Противопоказания к процедуре
В большинстве случаев они сводятся к тяжелым соматическим состояниям пациента:
- тромбоз (обструкция, окклюзия, закупорка) глубоких вен;
- декомпенсированный сахарный диабет 1-го типа;
- тяжелый атеросклероз артерий и ишемия нижних конечностей;
- тяжелые сердечно-сосудистые заболевания: ишемическая болезнь сердца, в особенности стенокардия покоя, обширный инфаркт миокарда со снижением сердечного выброса, тяжелые формы аритмии сердца, инсульты[8];
- тяжелые нарушения свертываемости крови как в сторону снижения, так и в сторону увеличения;
- беременность и кормление грудью;
- индивидуальная непереносимость используемого анестетика;
- невозможность физической активности сразу после процедуры;
- невозможность использования компрессионного трикотажа.
Характерно, что возраст пациента противопоказанием не является.
Как делают лазерную коагуляцию вен
Незадолго до манипуляции следует приобрести компрессионные чулки 2-й степени компрессии (25–32 мм.рт.ст.). Подробно о том, какой именно размер потребуется, расскажет врач. Сама эндовазальная лазерная коагуляция какой-либо специальной подготовки не требует.
Все этапы эндовенозной лазерной облитерации проходят под постоянным ультразвуковым контролем.
- Перед началом процедуры «размечается» вена: врач ставит на коже метки, соответствующие местам обратного тока крови, впадения в вену притоков.
- В начале манипуляции происходит местное обезболивание, пунктируется (прокалывается) вена. Ощущения при этом ничем не отличаются от обычного внутривенного укола. С помощью специального катетера в вену водится радиальный световод.
- Далее вокруг вены создается защитная «муфта» из обезболивающего препарата. Под контролем УЗИ, с помощью специального насоса врач вводит в пространство вокруг сосуда местный анестетик. Это позволяет не только обезболить, но и защитить окружающие ткани от избыточного тепла лазера.
- Сама процедура ЭВЛО варикозных вен. В современных световодах лазерное излучение подается равномерно по всей окружности прибора, обеспечивая равномерный нагрев вены изнутри. После извлечения световода пациент проходит ультразвуковой контроль состояния обработанного сосуда, а также глубоких вен конечности.
- На пациента надевается компрессионное белье.
Сразу же по окончании манипуляции пациент должен совершить прогулку, продолжительностью не менее 40 минут.
Возможные осложнения
Их немного, они временные, а вероятность осложнений связана преимущественно с применением устаревшего медицинского оборудования и с невысокой квалификацией врача.
- Тромбоз глубоких вен — может появиться у пациентов со склонностью к повышенному тромбообразованию. Поэтому для профилактики этого осложнения пациентам назначают препараты, снижающие свертываемость крови. Как правило, их применяют в течение 4–5 суток после вмешательства.
- Тромбофлебит — связан чаще всего с недостаточной интенсивностью лазерного воздействия.
- Пигментация по ходу обрабатываемой вены рассасывается в течение 1,5–2 месяцев.
- Ощущение «натянутой» вены — проходит в течение 1,5 месяцев.
Чтобы максимально предотвратить развитие каких-либо осложнений, следует придерживаться нескольких простых правил, соблюдение которых необходимо для успешной реабилитации.
Реабилитация
В первые сутки могут быть ноющие и тянущие боли по ходу вены. Для их устранения достаточно обычных обезболивающих средств. В первые несколько дней может подняться температура. Достаточно принять традиционные средства, ее снижающие.
В целом для успешной реабилитации нужно соблюдать 2 главных условия — носить компрессионное белье и поддерживать достаточную физическую активность.
- Компрессионное белье — в течение первых 5 суток его не снимают даже на время ночного сна. Это необходимо для того, чтобы вена полностью «склеилась» и зарубцевалась. Далее компрессионный трикотаж надевают только в дневное время. Достаточно носить компрессионное белье 2,5–3 месяца, но в случае наличия факторов риска (малоподвижная, стоячая работа, прием женских половых гормональных препаратов) желательно дальнейшее профилактическое ношение компрессионного трикотажа.
- Физическая активность — ежедневно рекомендуется ходить не менее часа. Но от занятий интенсивным спортом придется отказаться примерно на месяц.
В течение месяца нужно избегать горячих ванн, посещения бани и сауны.
Оценка эффективности метода
Анализ зарубежных и отечественных публикаций показывает, что эффективность лазерной коагуляции варикозных вен колеблется в пределах от 93 до 100%[9]. Неудачи могут быть обусловлены несколькими группами факторов:
- анатомическими особенностями оперируемой вены;
- нарушениями технического исполнения ЭВЛК (недостаточная мощность лазера, недостаточное сдавление вены анестезирующим раствором);
- несоблюдением пациентом правил постоперационного режима (обычно — отказ от компрессии).
Ближайшие и отдаленные результаты лазерной коагуляции вен нижних конечностей лучше, чем у радиочастотной абляции и склеротерапии, и сопоставимы с традиционными оперативными методиками. При этом лечение варикозной болезни лазером куда лучше переносится, время реабилитации короче, а количество осложнений меньше, чем при классических операциях.
Сколько стоит процедура ЭВЛК?
Процедура эндовазальной лазерной коагуляции требует высокотехнологичного оборудования и дорогих одноразовых расходных материалов (световоды), что объясняет ее стоимость. В Москве цены на лечение варикоза лазером колеблются в диапазоне от 35 до 75 тысяч рублей за одну конечность. Полная сумма будет зависеть от объема и сложности процедуры, применяемого медицинского оборудования и квалификации врача.
Итак, эндовенозная лазерная коагуляция — современная эффективная методика лечения варикозной болезни. Она дает отличные клинические результаты и, по сути, не оставляет никаких следов. Минимальная травматичность воздействия позволяет вернуться к обычной жизни (с небольшими ограничениями) уже в день операции, не требуя больничного режима и каких-либо специальных условий для восстановления.
Источник
ÐазеÑÐ½Ð°Ñ ÐºÐ¾Ð°Ð³ÑлÑÑÐ¸Ñ Ð²ÐµÐ½ â ÑовÑеменнÑй безопаÑнÑй меÑод леÑÐµÐ½Ð¸Ñ ÑеÑлÑкÑа пÑи ÑоÑÑдиÑÑÑÑ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸ÑÑ Ð¿Ð¾Ð²ÐµÑÑ Ð½Ð¾ÑÑнÑÑ Ð¸ пеÑÑоÑанÑнÑÑ ÑоÑÑдов. ÐÐµÐ½Ð¾Ð·Ð½Ð°Ñ Ð½ÐµÐ´Ð¾ÑÑаÑоÑноÑÑÑ Ð½ÐµÑедко пеÑÐµÑ Ð¾Ð´Ð¸Ñ Ð² ÑложнÑе ÑоÑÐ¼Ñ Ð¿Ð°Ñологии. ÐÑ Ð²Ð°Ñикоза ÑÑÑÐ°Ð´Ð°ÐµÑ ÐºÐ°Ð¶Ð´Ñй ÑÑеÑий паÑÐ¸ÐµÐ½Ñ Ð¿Ñеклонного возÑаÑÑа и каждÑй деÑÑÑÑй Ð¾Ñ 30 до 45 леÑ. ÐÐ¾Ð²Ð°Ñ ÑÐµÑ Ð½Ð¾Ð»Ð¾Ð³Ð¸Ñ ÑндовазалÑной коагÑлÑÑии лазеÑом (ÐÐÐÐ) ÑÑпеÑно заменÑÐµÑ Ñдаление ваÑикознÑÑ Ð²ÐµÐ½ Ñ Ð¸ÑÑÑгиÑеÑким ÑкалÑпелем.
ÐÑеимÑÑеÑÑва и недоÑÑаÑки лазеÑного леÑÐµÐ½Ð¸Ñ ÐÐÐÐ
ÐеÑение пÑогÑеÑÑивного ваÑикозного ÑаÑÑиÑÐµÐ½Ð¸Ñ Ð²ÐµÐ½ вÑегда ÑÑебовало Ñ Ð¸ÑÑÑгиÑеÑкого вмеÑаÑелÑÑÑва. Ранее Ñ Ð¸ÑÑÑÐ³Ð¸Ñ Ð¿ÑакÑиковала ÑлебÑкÑомиÑ, коÑоÑÐ°Ñ ÑопÑовождалаÑÑ ÑÑаÑелÑной подгоÑовкой и долгой ÑеабилиÑаÑией. РнаÑей клинике пÑедлагаеÑÑÑ ÐÐÐРпо ÑледÑÑÑим пÑиÑинам:
- ÐÐµÑ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ÑÑи в обÑем наÑкозе.
- Ð¡Ð¾Ñ Ñанение здоÑовÑÑ Ð²ÐµÐ½Ð¾Ð·Ð½ÑÑ Ð¿ÑиÑоков.
- ÐалоинвазивноÑÑÑ, оÑÑÑÑÑÑвие ÑÑамов.
- ÐазеÑÐ½Ð°Ñ Ð¾Ð±ÑабоÑка ÑÐ½Ð¸Ð¶Ð°ÐµÑ ÑиÑк инÑиÑиÑованиÑ, ÑеÑидива, пÑепÑÑÑÑвÑÐµÑ ÐºÑовоÑеÑениÑ.
- ÐÑÑÑÑÐ°Ñ ÑеабилиÑаÑиÑ.
- ÐозвÑаÑение к повÑÐµÐ´Ð½ÐµÐ²Ð½Ð¾Ð¼Ñ ÑÐµÐ¶Ð¸Ð¼Ñ ÑеÑез один денÑ.
ÐеÑод леÑÐµÐ½Ð¸Ñ Ð²Ð°Ñикоза Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ Ð»Ð°Ð·ÐµÑа наÑал пÑименÑÑÑÑÑ Ð² ÑÑÑÐ°Ð½Ð°Ñ ÐвÑÐ¾Ð¿Ñ Ð±Ð¾Ð»ÐµÐµ 10 Ð»ÐµÑ Ð½Ð°Ð·Ð°Ð´. ÐнноваÑÐ¸Ð¾Ð½Ð½Ð°Ñ ÑÐµÑ Ð½Ð¾Ð»Ð¾Ð³Ð¸Ñ Ð½Ðµ ÑолÑко ÑÑÐ°Ð·Ñ Ð²Ð¾ÑÑÑанавливала здоÑовое кÑовообÑаÑение ног, но и не оÑÑавлÑла пÑакÑиÑеÑки Ð½Ð¸ÐºÐ°ÐºÐ¸Ñ Ñледов.
ÐÐÐРнапÑавлена на оÑÑеÑение поÑаженнÑÑ Ñ Ð¾Ð»ÐµÑÑеÑиновÑми блÑÑками ÑÑаÑÑков из обÑего кÑовоÑнабжениÑ. Ð¢ÐµÑ Ð½Ð¾Ð»Ð¾Ð³Ð¸Ñ Ð¾ÑновÑваеÑÑÑ Ð½Ð° пÑоведении Ñеплового излÑÑÐµÐ½Ð¸Ñ Ð»Ð°Ð·ÐµÑа ÑеÑез опÑоволоконнÑй ÑвеÑовод. Ðод влиÑнием лазеÑного лÑÑа в кÑовÑнÑÑ ÐºÐ»ÐµÑÐºÐ°Ñ Ð¸ ÑÑÐµÐ½ÐºÐ°Ñ ÑоÑÑдов пÑоиÑÑ Ð¾Ð´Ð¸Ñ ÐºÐ¾Ð°Ð³ÑлÑÑиÑ. ÐÑÑоÑиÑованнÑе пÑиÑоки иÑклÑÑаÑÑÑÑ Ð¸Ð· ÑиÑÑÐµÐ¼Ñ ÐºÑовообÑаÑениÑ, воÑÑÑÐ°Ð½Ð°Ð²Ð»Ð¸Ð²Ð°Ñ Ð¿Ð¾Ð»Ð½Ð¾ÑеннÑÑ ÑиÑкÑлÑÑÐ¸Ñ ÐºÑови.
СÑеди недоÑÑаÑков леÑÐµÐ½Ð¸Ñ ÐÐÐРоÑмеÑаÑÑ Ð²ÑÑокÑÑ ÑенÑ, возможнÑе оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ð² ÑезÑлÑÑаÑе некоÑÑекÑного пÑÐ¾Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Ð¾Ð¿ÐµÑаÑии (ÑÑомбоз, повÑеждение ÑоÑÑдиÑÑÑÑ ÑÑенок). Также ÐÐÐРне Ð¿Ð¾Ð´Ñ Ð¾Ð´Ð¸Ñ Ð´Ð»Ñ Ð¾Ð±ÑабоÑки вен более 1 Ñм в диамеÑÑе.
ÐÐ¾ÐºÐ°Ð·Ð°Ð½Ð¸Ñ Ð¸ пÑоÑивопоказаниÑ, подгоÑовка к ÐÐÐÐ
ÐндовазалÑÐ½Ð°Ñ Ð»Ð°Ð·ÐµÑÐ½Ð°Ñ ÐºÐ¾Ð°Ð³ÑлÑÑÐ¸Ñ Ð¿Ð¾ÐºÐ°Ð·Ð°Ð½Ð° Ð´Ð»Ñ Ð·Ð°Ð¶Ð¸Ð²Ð»ÐµÐ½Ð¸Ñ ÑÑоÑиÑеÑÐºÐ¸Ñ Ñзв, в пÑоÑеÑÑе леÑÐµÐ½Ð¸Ñ Ð²Ð°Ñикозного ÑаÑÑиÑÐµÐ½Ð¸Ñ Ð²ÐµÐ½, гемангиом.
РпÑоÑивопоказаниÑм ÐÐÐРоÑноÑÑÑÑÑ:
- аÑеÑоÑклеÑоз, ÑÑомбоз, ÑÑомбоÑÐ»ÐµÐ±Ð¸Ñ Ð³Ð»Ñбоко ÑаÑположеннÑÑ Ð²ÐµÐ½
- иÑемиÑеÑÐºÐ°Ñ Ð±Ð¾Ð»ÐµÐ·Ð½Ñ ÑеÑдÑа, инÑаÑкÑ, инÑÑлÑÑ
- ÑÐ°Ñ Ð°ÑнÑй Ð´Ð¸Ð°Ð±ÐµÑ Ð´ÐµÐºÐ¾Ð¼Ð¿ÐµÐ½ÑиÑованной ÑÑадии
- ÑÑÑановленнÑй каÑдиоÑÑимÑлÑÑоÑ
- наÑÑÑÐµÐ½Ð½Ð°Ñ ÑвеÑÑÑваемоÑÑÑ ÐºÑови
- ÑпилепÑиÑ
- недопÑÑÑÐ¸Ð¼Ð°Ñ ÑÑÐµÐ¿ÐµÐ½Ñ Ð¾Ð¶Ð¸ÑениÑ
- непеÑеноÑимоÑÑÑ Ð°Ð½ÐµÑÑезии, наÑкоза
- ÑекÑÑие Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð²Ð¸ÑÑÑной, инÑекÑионной пÑиÑодÑ
- беÑеменноÑÑÑ, пеÑиод гÑÑдного вÑкаÑмливаниÑ
- огÑаниÑение ÑизиÑеÑкой подвижноÑÑи
ÐоÑле пеÑвиÑного оÑмоÑÑа Ñ Ð¸ÑÑÑг назнаÑÐ°ÐµÑ ÑÑд иÑÑледований. ÐиагноÑÑика нÑжна Ð´Ð»Ñ Ð²ÑÑÐ²Ð»ÐµÐ½Ð¸Ñ Ð¿ÑоÑивопоказаний к лазеÑÐ½Ð¾Ð¼Ñ Ð»ÐµÑениÑ, опÑÐµÐ´ÐµÐ»ÐµÐ½Ð¸Ñ ÑÑепени ваÑикозного поÑÐ°Ð¶ÐµÐ½Ð¸Ñ Ð²ÐµÐ½. ÐабоÑаÑоÑнÑе показаÑели анализов кÑови, моÑи Ð´Ð¾Ð»Ð¶Ð½Ñ Ð¸ÑклÑÑаÑÑ Ð²Ð¾Ñпаление, даваÑÑ Ð¾ÑÐµÐ½ÐºÑ ÑвеÑÑÑваемоÑÑи, обÑÐµÐ¼Ñ ÑоÑÑоÑÐ½Ð¸Ñ Ð±Ð¾Ð»Ñного. Ðолное пÑедÑÑавление об анаÑомиÑеÑком ÑÑÑоении вен, Ð¸Ñ Ð¿ÑÐ¾Ñ Ð¾Ð´Ð¸Ð¼Ð¾ÑÑи Ð´Ð°ÐµÑ ÑÑиплекÑное обÑледование. Ðа неÑколÑко дней до опеÑаÑии Ñ ÐÐÐÐ ÑекомендÑеÑÑÑ Ð¿Ð¾Ð·Ð°Ð±Ð¾ÑиÑÑÑÑ Ð¾ пÑавилÑном пиÑании, не пеÑеÑÑомлÑÑÑÑÑ ÑизиÑеÑки.
ФÐТРÐÐ Ð ÐÐСÐÐ
ÐÐ ÐÐУÐÐ ÐÐÐÐÐÐÐ!
ÐÐ°Ð½Ð½Ð°Ñ ÑоÑогÑаÑÐ¸Ñ ÑодеÑÐ¶Ð¸Ñ Ð¸Ð½ÑоÑмаÑиÑ, не пÑедназнаÑеннÑÑ Ð´Ð»Ñ Ð¿ÑоÑмоÑÑа лиÑам не доÑÑигÑим 18 леÑ
ÐажмиÑе, еÑли Ñ
оÑиÑе оÑкÑÑÑÑ
ÐÑÐ°Ð¿Ñ Ð¾Ð¿ÐµÑаÑии
ÐазеÑÐ½Ð°Ñ ÐºÐ¾Ð°Ð³ÑлÑÑÐ¸Ñ Ð²ÐµÐ½ Ð½Ð¸Ð¶Ð½Ð¸Ñ ÐºÐ¾Ð½ÐµÑноÑÑей ÑпоÑобна пеÑекÑÑÑÑ ÐºÑовоÑок Ñ Ð¼Ð¸Ð½Ð¸Ð¼Ð°Ð»Ñной ÑÑавмаÑиÑноÑÑÑÑ. ÐÑоÑедÑÑа ÑоÑÑÐ¾Ð¸Ñ Ð¸Ð· неÑколÑÐºÐ¸Ñ ÑÑапов:
- ÐоÑле обÑÐ»ÐµÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ Ð¿Ð°ÑиенÑа Ñ Ð¸ÑÑÑг оÑмеÑÐ°ÐµÑ Ð²ÐµÐ½Ñ, коÑоÑÑе нÑжно ÑдалиÑÑ, Ð´ÐµÐ»Ð°ÐµÑ ÑазмеÑкÑ.
- ÐовеÑÑ Ð½Ð¾ÑÑÑ ÐºÐ¾Ð¶Ð¸ обÑабаÑÑваÑÑ Ð°Ð½ÑиÑепÑиком, вводиÑÑÑ Ð°Ð½ÐµÑÑезиÑ.
- РадиалÑнÑй опÑоволоконнÑй ÑвеÑовод лазеÑа вводÑÑ Ð² Ð²ÐµÐ½Ñ ÑеÑез пÑокол.
- Ðод конÑÑолем ÑлÑÑÑазвÑкового обоÑÑÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ Ð»Ð°Ð·ÐµÑнÑй ÑвеÑовод пÑоводиÑÑÑ Ð¿Ð¾ вÑÐµÐ¼Ñ Ð¿Ð¾Ð²ÑÐµÐ¶Ð´ÐµÐ½Ð½Ð¾Ð¼Ñ ÑÑаÑÑÐºÑ Ð´Ð»Ñ Ð¿Ð¾Ð»Ð½Ð¾Ð³Ð¾ закÑÑÑиÑ.
- Ðод дейÑÑвием лазеÑного излÑÑÐµÐ½Ð¸Ñ ÑÑенки ÑоÑÑдов коагÑлиÑÑÑÑÑÑ, ÑиÑкÑлÑÑÐ¸Ñ Ð¿Ð¾ обÑабоÑанной вене пÑекÑаÑаеÑÑÑ.
- ÐÑÐ°Ñ Ð½Ð°ÐºÐ»Ð°Ð´ÑÐ²Ð°ÐµÑ Ð¿Ð¾Ð²ÑзкÑ, поÑле Ð·Ð°Ð¶Ð¸Ð²Ð°Ð½Ð¸Ñ ÑÐ°Ð½Ñ Ð¾ÑÑавлÑÐµÑ ÑолÑко маленÑкий ÑÑбеÑ.
ÐоагÑлÑÑÐ¸Ñ Ð²ÐµÐ½ позволÑÐµÑ Ð´Ð¾Ð±Ð¸ÑÑÑÑ ÑезÑлÑÑаÑа за Ð¾Ð´Ð½Ñ Ð¿ÑоÑедÑÑÑ. ÐндовазалÑÐ½Ð°Ñ Ð¾Ð¿ÐµÑаÑÐ¸Ñ Ð¼Ð°Ð»Ð¾Ð¸Ð½Ð²Ð°Ð·Ð¸Ð²Ð½Ð°, пÑÐ¾Ñ Ð¾Ð´Ð¸Ñ Ñ Ð¼ÐµÑÑнÑм обезболиванием за 40-60 минÑÑ Ð±ÐµÐ· гоÑпиÑализаÑии в ÑÑаÑионаÑ. ÐÑоме леÑÐµÐ½Ð¸Ñ Ð²Ð°Ñикоза, ÐÐÐРвен Ð½Ð¸Ð¶Ð½Ð¸Ñ ÐºÐ¾Ð½ÐµÑноÑÑей пÑименÑеÑÑÑ Ð¿Ñи ÑÑоÑиÑеÑÐºÐ¸Ñ ÑÐ·Ð²Ð°Ñ . Ðапаивание Ñ Ð°Ð½ÑиÑепÑиÑеÑким дейÑÑвием Ð¿Ð¾Ð¼Ð¾Ð³Ð°ÐµÑ ÑÑкоÑиÑÑ Ñдаление омеÑÑвевÑÐ¸Ñ Ñканей и ÑегенеÑаÑÐ¸Ñ ÐºÐ»ÐµÑок до 3-7 дней.
ÐÑи леÑении ваÑикозной болезни Ñакже пÑименÑеÑÑÑ ÐºÐ¾Ð¼Ð¿Ð»ÐµÐºÑнÑй меÑод ÐÐÐÐ Ñ Ð¼Ð¸Ð½Ð¸ÑлебÑкÑомией. ÐÑо ÑокÑаÑÐ°ÐµÑ Ð²ÑÐµÐ¼Ñ Ð½Ð° оÑÑеÑении вен в два Ñаза, обеÑпеÑÐ¸Ð²Ð°Ñ Ð°Ð½ÑиÑепÑиÑеÑкий и кÑовооÑÑанавливаÑÑий ÑÑÑекÑ.
ÐоÑÑÑановление и ÑÑ Ð¾Ð´ поÑле ÑндовазалÑной опеÑаÑии
ÐÑименение ÑÐµÑ Ð½Ð¸ÐºÐ¸ ÐÐÐÐ Ð½Ð¸Ð¶Ð½Ð¸Ñ ÐºÐ¾Ð½ÐµÑноÑÑей Ð´Ð°ÐµÑ Ð¾ÑлиÑнÑе ÑезÑлÑÑаÑÑ Ñже на ÑледÑÑÑий денÑ. ÐÐ»Ñ Ð·Ð°ÐºÑÐµÐ¿Ð»ÐµÐ½Ð¸Ñ ÑÑÑекÑа паÑиенÑÑ ÑекомендÑеÑÑÑ Ð¿ÐµÑÐ°Ñ Ð¿ÑогÑлка на пÑоÑÑжении 1 ÑаÑа, но пеÑегÑÑжаÑÑ Ð½Ð¾Ð³Ñ Ð½ÐµÐ»ÑзÑ. ÐолевÑе оÑÑÑÐµÐ½Ð¸Ñ Ð¿ÑоÑвлÑÑÑÑÑ Ð¿ÐµÑвÑе ÑÑÑки. ÐÐ»Ñ ÐºÐ¾Ð¼ÑоÑÑа вÑÐ°Ñ Ð½Ð°Ð·Ð½Ð°ÑÐ°ÐµÑ Ð±Ð¾Ð»ÐµÑÑолÑÑÑие ÑÑедÑÑва пÑоÑивовоÑпалиÑелÑного дейÑÑвиÑ.
Также обÑзаÑелÑнÑм ÑÑловием поÑле леÑÐµÐ½Ð¸Ñ ÐÐÐÐ ÑвлÑеÑÑÑ ÐºÐ¾Ð¼Ð¿ÑеÑÑионнÑй ÑÑикоÑаж, подобÑаннÑй вÑаÑом. ÐелÑе ÑпоÑобÑÑвÑÐµÑ Ð¿Ð¾Ð´Ð´ÐµÑÐ¶Ð°Ð½Ð¸Ñ ÑонÑÑа вен, пÑепÑÑÑÑвÑÐµÑ Ð¾ÑеÑноÑÑи. Ð ÑеÑение 3-5 дней поÑле коагÑлÑÑии лазеÑом ноÑиÑÑ ÑÑлки Ñ ÐºÐ¾Ð¼Ð¿ÑеÑÑией нÑжно кÑÑглоÑÑÑоÑно, далее до 6 Ð½ÐµÐ´ÐµÐ»Ñ Ð² дневное вÑемÑ. ÐадеваеÑÑÑ Ð¸ ÑнимаеÑÑÑ ÐºÐ¾Ð¼Ð¿ÑеÑÑионнÑй ÑÑикоÑаж в гоÑизонÑалÑном положении ног.
Ðока коÑоÑка Ð·Ð°Ð¶Ð¸Ð²Ð»ÐµÐ½Ð¸Ñ Ñанки не оÑпала, ее обÑабаÑÑваÑÑ 5% боÑнÑм ÑпиÑÑом. ÐапÑеÑаеÑÑÑ Ð¿ÑинимаÑÑ Ð³Ð¾ÑÑÑие ваннÑ, поÑеÑаÑÑ Ð±Ð°Ð½Ð¸ до 3 меÑÑÑев. ÐопÑÑкаеÑÑÑ Ð¼ÑÑÑÑÑ Ð¿Ð¾Ð´ дÑÑем, обеÑÐµÐ³Ð°Ñ Ð¼ÐµÑÑо пÑокола Ð¾Ñ Ð¿Ð¾Ð¿Ð°Ð´Ð°Ð½Ð¸Ñ Ð²Ð»Ð°Ð³Ð¸. РзанÑÑÐ¸Ñ ÑпоÑÑом, ÑÑенажеÑÐ½Ð¾Ð¼Ñ Ð·Ð°Ð»Ñ ÑазÑеÑаеÑÑÑ Ð²ÐµÑнÑÑÑÑÑ ÑпÑÑÑÑ 15 дней.
ÐапиÑиÑеÑÑ Ð½Ð° пÑием по ÑелеÑонÑ
+7 (495) 021-12-26
или заполнив ÑоÑÐ¼Ñ online
ÐдминиÑÑÑаÑÐ¾Ñ ÑвÑжеÑÑÑ Ñ Ðами Ð´Ð»Ñ Ð¿Ð¾Ð´ÑвеÑÐ¶Ð´ÐµÐ½Ð¸Ñ Ð·Ð°Ð¿Ð¸Ñи.
ÐонÑиденÑиалÑноÑÑÑ ÐаÑего обÑаÑÐµÐ½Ð¸Ñ Ð³Ð°ÑанÑиÑована.
ÐÑоÑилакÑика ÑазвиÑÐ¸Ñ Ð²Ð°Ñикоза
ÐндовазалÑÐ½Ð°Ñ Ð»Ð°Ð·ÐµÑÐ½Ð°Ñ ÐºÐ¾Ð°Ð³ÑлÑÑÐ¸Ñ Ð²ÐµÐ½ навÑегда избавлÑÐµÑ Ð¾Ñ Ð¿Ð¾ÑаженнÑÑ ÑÑаÑÑков. Ðднако, паÑологиÑеÑÐºÐ°Ñ ÑаÑположенноÑÑÑ Ðº обÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ ÑÑомбов, аÑеÑоÑклеÑоÑиÑеÑÐºÐ¸Ñ Ð±Ð»ÑÑек не иÑÑÐµÐ·Ð½ÐµÑ Ð±ÐµÐ· комплекÑного леÑениÑ. ÐÐ»Ñ Ð·Ð°ÑиÑÑ Ð¾Ñ ÑаÑÑÑжений венознÑÑ ÑÑенок, обÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ Ð½Ð¾Ð²ÑÑ Ñзлов поÑле ÐÐÐÐ ÑекомендÑеÑÑÑ Ð¿ÑоÑилакÑиÑеÑкие меÑÑ:
- пÑинимаÑÑ Ð¿Ð¾ назнаÑÐµÐ½Ð¸Ñ Ð²ÑаÑа веноÑоники
- поддеÑживаÑÑ ÐµÐ¶ÐµÐ´Ð½ÐµÐ²Ð½ÑÑ Ð°ÐºÑивноÑÑÑ, занимаÑÑÑÑ Ð¿Ð»Ð°Ð²Ð°Ð½Ð¸ÐµÐ¼, ÑовеÑÑаÑÑ Ð¿Ñобежки
- оÑказаÑÑÑÑ Ð¾Ñ Ð¶Ð¸ÑнÑÑ Ð¿ÑодÑкÑов, калоÑийнÑÑ Ð±Ð»Ñд Ñ Ð²ÑÑоким ÑодеÑжанием Ñглеводов
- ÑменÑÑиÑÑ Ð¿Ð¾ÑÑебление Ñоли, пиÑÑ Ð±Ð¾Ð»ÑÑе водÑ
- наполниÑÑ ÑаÑион виÑаминами, полезнÑми микÑоÑлеменÑами (калий, магний, калÑÑий)
- ÑкÑеплÑÑÑ ÑоÑÑÐ´Ñ ÐºÐ¾Ð½ÑÑаÑÑнÑм дÑÑем, наÑÐ¸Ð½Ð°Ñ Ñ Ð½ÐµÐ±Ð¾Ð»ÑÑÐ¸Ñ Ð¿ÐµÑепадов ÑемпеÑаÑÑÑ Ð½Ð° коÑоÑкое вÑемÑ
- заÑиÑаÑÑ Ð¾Ñганизм Ð¾Ñ Ð¿ÐµÑегÑева, не лежаÑÑ Ð² гоÑÑÑей ванне, не паÑиÑÑÑÑ
- подбиÑаÑÑ ÑдобнÑÑ Ð¾Ð±ÑÐ²Ñ Ñ ÐºÐ°Ð±Ð»Ñком не вÑÑе 5 Ñм
- избегаÑÑ Ð´Ð¾Ð»Ð³Ð¸Ñ Ð¿ÐµÑÐ¸Ñ Ð¿ÑогÑлок
СвоевÑеменное леÑение ваÑикоза ÐÐÐÐ ÑÐ½Ð¸Ð¶Ð°ÐµÑ Ð¾Ð±Ñем поÑÐ°Ð¶ÐµÐ½Ð¸Ñ Ð²ÐµÐ½Ð¾Ð·Ð½Ð¾Ð¹ ÑиÑÑемÑ, ÑÑÐ¾Ð²ÐµÐ½Ñ Ð½Ð°Ð³ÑÑзки на кÑовоÑок, ÑложноÑÑÑ Ð´Ð°Ð»ÑнейÑей опеÑаÑии. ÐÐ»Ñ Ð¿Ð¾Ð»ÑÑÐµÐ½Ð¸Ñ Ð¾Ð¶Ð¸Ð´Ð°ÐµÐ¼Ð¾Ð³Ð¾ ÑезÑлÑÑаÑа без оÑложнений ÑÑебÑеÑÑÑ Ð²Ð½Ð¸Ð¼Ð°ÑелÑнÑй Ð¿Ð¾Ð´Ñ Ð¾Ð´, гÑамоÑное ÑоблÑдение вÑÐµÑ ÑÑÑпеней ÐÐÐÐ. ÐадаÑÑ Ð²Ñе вопÑоÑÑ Ð¿Ð¾ ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð»Ð°Ð·ÐµÑом ваÑикозного ÑаÑÑиÑÐµÐ½Ð¸Ñ Ð¼Ð¾Ð¶Ð½Ð¾ непоÑÑедÑÑвенно на конÑÑлÑÑаÑии Ñ Ñ Ð¸ÑÑÑга. РнаÑей клинике лазеÑÐ½Ð°Ñ ÐºÐ¾Ð°Ð³ÑлÑÑÐ¸Ñ Ð²ÐµÐ½ пÑоводиÑÑÑ Ñ ÑоблÑдением вÑÐµÑ ÑÑандаÑÑов, иÑполÑзÑеÑÑÑ Ð¿ÐµÑедовое и ÑеÑÑиÑиÑиÑованное обоÑÑдование.
Источник

