Экзема варикозная мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Классификация
- Симптомы
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Экзема.
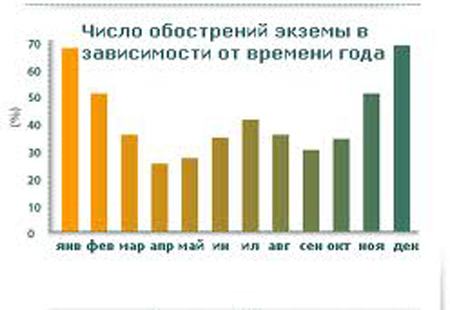
Шкала сезонности заболеваемости экземой
Описание
Экзема – это хронический воспалительный дерматоз, которое зачастую имеет рецидивирующий характер течения, с характерным разнообразием элементов кожной сыпи. Воспалительный процесс локализуется в верхних слоях кожи. Особенностью заболевания является распространение на отдаленные участки.
Термин «экзема» был введен во 2 веке до н. Э. , и использовался для обозначения острых дерматозов. Статус самостоятельной нозологической формы экзема приобрела лишь в начале 18 века.
Экзема поражает население в независимости от возрастной группы, и составляет до 40% причин обращаемости за помощью к врачу-дерматовенерологу.
Причины
Экзема является полиэтиологическим заболеванием с многоступенчатым механизмом патогенеза. Это воспалительное заболевание развивается в результате взаимодействия многих факторов, которые включают в себя обменные, экзогенные, эндокринные и нейроаллергические компоненты.
К экзогенным фактором относят бактерии, химические и физические вещества, лекарственные препараты, продукты питания Немаловажную роль играет аллергическая реактивность организма на внешние и внутренние раздражители, данная реакция протекает по типу аллергической замедленного или немедленного типа.
Выявлена четкая связь развития экземы и нарушениями в иммунной системе организма. Нарушения в цикле простагландинов и нуклеотидов влечет за собой сдвиг в области иммунитета, что проявляется в снижении лимфоцитов, в частности Т-лимфоцитарного пула, уровня Т-хелперов. Замечена прямая связь степени угнетенности иммунного статуса с выраженностью клинических проявлений экземы. Как установлено, заболеваемости экземой более подвержены лица славянской расы, что объясняется положительной ассоциацией антигенов системы гистосовместимости HLA.
Одновременно с нарушением иммунного статуса определена роль функциональных расстройств центральной нервной системы. Изменение трофики тканей, обусловленное ложными нейроэндокринными и гуморальными сдвигами, способствуют развитию экземы.
Таким образом, выявлено, что экзема имеет сложный механизм развития, формирующийся на фоне наследственной предрасположенности. Этот механизм обуславливает дальнейшее распространение заболевания в последующих поколениях. Патология беременности, в т. Сопутствующие заболевания матери, дают толчок к возникновению заболевания. Отказ от грудного вскармливание, несвоевременное введение прикормов, детское питание с преобладанием коровьего молока могут привести к экссудативному диатезу, который в дальнейшем нередко приводит к детской экземе. В связи с генетической природой заболевания определена роль пенетрантности («пробиваемости» гена в признак). Если один из родителей страдает экземой, шанс ребенка так же заболеть приравнивается к 40%; при заболеваемоти обоих родителей показатель достигает 60%.
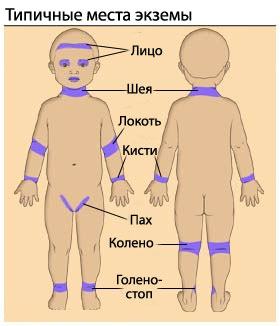
Локализация очагов поражения при экземе
Классификация
Общепринятой классификации экземы не существует, однако есть деление по течению и по форме.
Экзема может протекать в хронической, подострой и острой форме. Существуют такие основные формы экземы: микробная, профессиональная, истинная, себорейная, детская и атопическая.
Симптомы
Истинная (идиопатическая) экзема обычно имеет острое начало, и может возникнуть в любой возрасте. Характерна хронификация процесса, с периодическими обострениями. В результате спонгиоза (экссудативного воспаления) на фоне отека появляются кожные высыпания — микровезикулы. Они быстро вскрываются, и на месте везикул обнаруживаются точечные эрозии, которые называются экзематозными колодцами. Наличие серозного экссудата в этих колодцах определяет экссудативный характер воспаления, характерный для мокнущей экземы. Со временем количество везикул уменьшается, эрозии подсыхают и на поверхности очагов воспаления появляются отрубевидное шелушение и мелкие корочки, оставшиеся от везикул. Наблюдается постепенный переход острой стадии воспаления в хроническую, что сопровождается такими повреждениями кожного покрова как трещины, образование чешуек и застойной эритемой. Участки повреждения кожи при истинной экземе различны по величине, имеют размытые очертания и располагаются на теле в хаотичном порядке, преимущественно на тыльной поверхности кистей, стоп, предплечий в симметричном порядке. Для детского возраста более свойственно расположение патологических очагов истинной экземы на ягодицах, лице, груди, верхних и нижних конечностях. Возникновение очагов воспаления сопровождается мучительным зудом.
Дисгидротическая экзема, которая является вариантом истинной экземы, проявляется главным образом мелкой кожной сыпью в виде пузырьков на стопах и ладонях. Так как кожа стоп и ладоней состоит из 7 слов (в отличие от кожного покрова в других частях тела, где имеется 5 слоев), то эритема бывает слабовыражена, а очаги, имеющие четкие контуры, в центре имеют микровезикулы или чешуйки.
На фоне вторичной экзематизации очагов пиодермии, грибкового поражения, инфицированных трав и ожогов, нарушения кров- и лимфообращения возникает микробная экзема. Характерно ассиметричное расположение патологических очагов, с четкими очертаниями. На границе со здоровой кожей обнаруживается «воротничок» отслаивающегося рогового слоя. При микробной экземе развивается сочная эритема с пластинчатыми корками, после удаления которых обнажается интенсивно мокнущая поверхность. На фоне повреждения видны мелкие точечные эрозии красного цвета, с примесью серозного экссудата. Вокруг основного очага располагаются элементы кожной сыпи — микровезикулы, мелкие пустулы, серопапулы. Аллергические высыпания (аллергиды) могут возникнуть вдали от основного очага.
Одним из вариантов микробной экземы является нуммулярная (монетовидная) экзема, для которой характерно наличие резко ограниченных округлых очагов поражения диаметром от 1,5 до 3 см и более синюшно-красного цвета с везикулами, серопапулами, мокнутием, чешуйками на поверхности. Такие очаги чаще обнаруживаются на тыльной поверхности кисти и разгибательных поверхностях конечностей.
К микробной экземе относят так же такие виды как варикозная, экзема сосков и пигментного кружка у женщин, сикозиформная.
Этиологическим агентом себорейной экземаы часто выступает обнаруживающийся в патологическом очаге Pityrosporum ovale Немаловажное значение в роли антигена играют стафилококки и грибы рода Candida Себорейная экзема вознакает на фоне уже имеющихся нейроэндокринных расстройств или себореи. Локализация поражения — волосистая часть головы, лоб, сгибы конечностей, складки кожи за ушными раковинами, верхняя часть груди, межлопаточная область. Отрубевидные чешуйки серого цвета возникают на гиперемированной коже с повышенной сухостью. После механического удаления этих чешуек видна мокнущая поверхность. Очаги четко очерчены, обнаруживается склеенность волос, трещины в складках, их покраснение и отек. По периферии очагов образуются чешуйки или чешуйко-корки желтого цвета. На туловище и конечностях появляются желто-розовые шелушащиеся пятна с четкими границами, в центре очагов могут возникать мелкоузелковые элементы.
Детская экзема может протекать в форме идиопатической (истинной), себорейной и микробной экзем, при этом эти признаки могут сочетаться между собой, на одних участках могут преобладать признаки истинной, на других себорейной или микробной экземы. Признаки детской экземы проявляются чаще в возрасте 3-6 лет у детей, находящихся на искусственном вскармливании. Характерна симметричность расположения высыпаний, их четко очерченные края, гиперемия, отечность в очаге поражения, с характерной кожной сыпью в виде везикул и участки мокнутия в виде колодцев, а также желто-бурые корки, чешуйки, реже папулы. Патологический процесс начинается с щек и лба, характерно что очаги не появляются в области носо-губгного треугольника. Постепенно процесс распространяется на волосистую часть головы, шею, ушные раковины, разгибательные поверхности конечностей, ягодицы, туловище. Беспокоит зуд и связанные с ним нарушения сна.
Себорейная экзема развивается на 2–3-й неделе жизни на фоне пониженного питания. Элементы кожной сыпи располагаются на волосистой части головы, лбу, щеках, ушлых раковинах, в заушных и шейных складках.
Профессиональная экзема – аллергическое заболевание кожи, развивающееся вследствие контакта с раздражающими ее веществами в условиях производства. Вначале поражаются открытые участки кожи: тыльные поверхности кистей, предплечья, лицо, шея, реже – голени и стопы. Так же отмечается гиперемия, отечность, наличие везикул, мокнутия и зуда. Со временем появляются признаки, характерные для истинной экземы. Течение длительное, но регресс быстро наступает после устранения контакта с производственным аллергеном. Однако каждое новое обострение протекает в более тяжелой форме.
Для атопической экземы характерна повышенная сухость кожи, с участками шелушения, покраснения и местного воспаления. Воспалительный процесс сопровождается интенсивным зудом, что приводит к расчесам. Через расчесы легко проникает инфекция, на месте чего появляются гнойнички. Нередко течение атопической экземы осложняется пиодермией и герпетической инфекцией.
Лейкоцитоз. Потливость. Раздражительность.
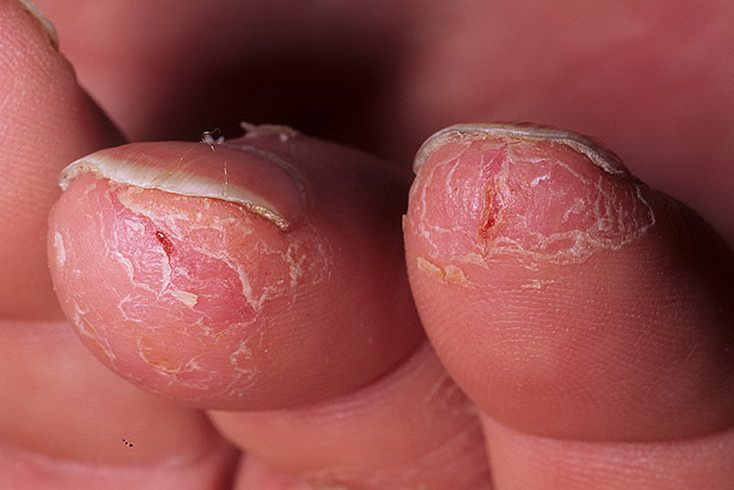
Экзема на пальцах рук
Лечение
Лечение экземы длительное и требует комплексного подхода с учетом характера течения, типа экзематозного поражения, распространенности патологического процесса и других факторов. Важное значение имеет определение причин, вызвавших заболевание. Например, важным моментом в лечении атопической экземы является устранение контакта с аллергеном. Патогенетически обоснованным является применение антигистаминных, противовоспалительных, глюкокортикоидных препаратов, физиопроцедур. Комплексное применения данных методов лечение позволяет достичь оптимального влияния на все звенья патогенеза экземы.
Людям, страдающим экземой, показано диетическое питание, которого ограничивает экстрактивные вещества, мясные бульоны, грибы, пряности. Пациентам следует отдать предпочтение кисломолочно-растительной диете. По необходимости назначают ферментные препараты, пробиотики, эубиотики. Слудует ограничить количество поваренной соли, жидкости, уменьшить потребление или вовсе отказаться от животных жиров, трансжиров,молока. При стихании острый явлений возможно санаторно-курортное оздоровление с применением сероводородных или радоновых ванн.
Десенсибилизация организма достигается путем назначения кальция хлорида, натрия тиосульфата, супрастина, тавегила, диазолина. При лечении детей необходимо строго дозировать назначение антигистаминных препаратов. Противопоказано применять детям пипольфен и димедрол в силу их побочного действия.
Глюкокортикоидные препараты назначают в небольших дозах. Их положительный терапевтический эффект связан с угнетением синтеза клеток, вырабатывающих медиаторы воспаления. Отечность тканей устраняется мочегонными средствами (верошприрон, лазикс, отвары мочегонных трав). Применения магнезии так же устраняет отечность и оказывает десенсибилизирующий эффект.
Внутрикожные введения гистоглобулина вызывают блокаду выработки иммуноглобулина Е, который имеет значение в развитии экзематозного процесса. Инъекции проводят по типу «лимонной корочки», титруя дозу, доводя ее до 2 мл. Обычно препарат вводят в наружную поверхность плеча.
Седативный эффект достигается при назначении препаратов пустырника, валерианы, транквилизирующих средств (альпрозолам, паксил, феназепам, сибазон).
Из глюкокортикостероидных препаратов применяю преднизолон и дексаметазон, курс лечения доводят до недели, затем постепенно снижают дозу во избежание синдрома отмены. Глюкокортикостероидные препараты применяют при тяжелом течении экземы.
Витаминотерапия проводится с учетом индивидуальной переносимости, с целью повышения неспецифической резистентности организма. Показаны витамины группы В, жирорастворимые витамины А, Д, К, Е. Применения антибиотиков целесообразно при микробной экземе, а так жев случаях присоединения инфекционного процесса.
Обязательно исследование иммунного статуса пациента и проведение иммуннокорреции с учетом выявленных нарушений. Для этого применяют зарекомендовавший себя препарат диуцифон, назначение которого позволяет удлинить срок клинической ремиссии. Так же применяют нуклеинат натрия, экстракт плаценты и другие иммуннокорректоры.
Одним из наиболее эффективных нестероидных противовоспалительных средств является индометацин, который блокирует фермент простагландинсинтетазу, чем ингибирует образование простагландинов.
Не менее важным является и наружное лечение экземы. При микробной экземе накладывают марлевые повязки, пропитанные борной кислотой, резорцином и другими дезсредствами. Следует учитывать, что указанные вещества не следует применять у детей во избежание интоксикации. После уменьшения явлений отечности, мокнутия целесообразно перейти на применение мазей и паст. Применяют преднизолоновую, индометациновую мазь, «Флюцинар», «Фторокорт» и Цинковая паста, мази из серы, дегтя, ихтиола так же нашли свое применение в лечении экземы.
Профилактика
При экземе целесообразно проводить вторичную профилактику, которая рассчитана на предупреждения развития осложнений. Присоединение вторичной инфекции существенно усугубляет течение экземы, поэтому необходимо тщательно обрабатывать пораженные очаги. Воспаленные фолликулы необходимо смазывать спиртовыми растворами красителей. Показано применение ванн с противовоспалительными отварами.
Большое значение уделяется лечению интеркуррентных заболеваний, нормализации работы органов пищеварения.
Профилактика варикозной экземы показана в первую очередь при варикозе конечностей, и заключается она в ношении специальных чулок и своевременном лечении, в том числе хирургическом. Важным моментом является исключение контакта с аллергеном как в быту, так в производственных условиях.
Пациентам, страдающим экземой, необходимо тщательно следить за гигиеной тела, следует отдавать предпочтение белью из натуральных тканей, соблюдать принципы рационального питания.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
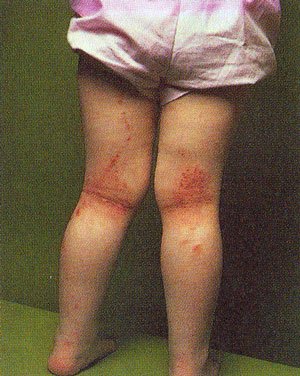
Атопическая экзема
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Варикозная экзема, Гравитационный дерматит, Застойный дерматит.
Названия
Название: Варикозный дерматит.

Варикозный дерматит
Синонимы диагноза
Варикозная экзема, Гравитационный дерматит, Застойный дерматит.
Описание
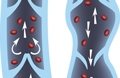
Варикозный дерматит. Это местное воспалительное поражение кожи нижних конечностей, которое встречается у людей с хронической венозной недостаточностью. Варикозный дерматит представлен экзематозными очагами, которые зудят на ногах в виде плачущих бляшек, везикул, корочек. Воспалительные изменения сочетаются с варикозным расширением вен, гиперпигментацией, липодерматосклерозом и трофическими язвами. Диагноз ставится на основании клинических данных, в сложных случаях проводится УЗИ вен, биопсия кожи с гистологическим анализом. Лечение включает в себя медицинскую коррекцию (системную, местную), компрессионную терапию, инвазивные процедуры.
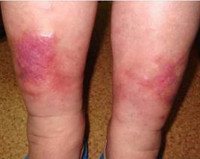
Варикозный дерматит
Дополнительные факты
Варикозный дерматит (застойный, гравитационный дерматит, варикозная экзема) характерен для 2,7-10% пациентов с венозной недостаточностью нижних конечностей. Обычно люди сталкиваются с этим после 50 лет — в этой группе распространенность заболевания составляет 6-7%, но она увеличивается с каждым десятилетием. В пожилом и старческом возрасте изменения кожи уже были обнаружены в 20-22% случаев. Гендерные и географические различия неоднозначны: при относительном преобладании среди европейских женщин застойная экзема демонстрирует значительную распространенность среди мужчин индийской национальности.
Причины
Хроническая венозная недостаточность признана основной причиной кожной патологии при гравитационном дерматите. Это вызывает комплекс расстройств, которые провоцируют воспалительный экзематозный процесс у ряда пациентов. На развитие заболевания влияют следующие факторы: Вокруг язвенных дефектов возникает вторичный периульцерозный дерматит. Его развитию способствует повышенная чувствительность к местным препаратам, мацерация кожи при применении мазевых повязок.
• Травмы и хирургические вмешательства. В условиях венозного застоя повреждение кожи при травмах и хирургических вмешательствах ухудшает защитные свойства эпителия, ускоряет развитие воспалительного процесса и усугубляет трофические расстройства.
• Сенсибилизация к микробам. Варикозная экзема называется микробной разновидностью, что указывает на этиологическую связь с аллергизацией организма на антигены резидентной и транзиторной флоры (Staphylococcus aureus, бета-гемолитический стрептококк, дрожжеподобные грибы).
• Глубокий тромбоз и тромбофлебит. Заболеваемость дерматитом увеличивается с историей случаев глубокого тромбоза и тромбофлебита. Заболевания сопровождаются разрушением клапанов, поддерживающим венозную гипертензию даже после реканализации стеноза.
Немодифицированные факторы риска для дерматита включают женский пол, наследственную предрасположенность (связь с антигенами HLA-B22HLA-Cw1). Побочные эффекты проявляются как ожирением, так и особенностями образа жизни: отсутствие физической активности, работа, связанная с длительным положением.
Патогенез
Механизм развития варикозного дерматита достаточно хорошо изучен. Дерматологические нарушения в значительной степени связаны с эндотелиальной дисфункцией и воспалением. Важнейшую роль играет венозная гипертензия с повышением гидростатического давления, повышенной проницаемостью капилляров и экстравазацией эритроцитов и белков плазмы. Это вызывает отек периваскулярных тканей, отложение в них гемосидерина и образование стеклянных наручников. Возникает микроангиопатия, которая препятствует диффузии кислорода и питательных веществ.
Замедление кровотока сопровождается адгезией лейкоцитов, активацией нейтрофилов и макрофагов. Проникая в ткани, клеточные элементы высвобождают провоспалительные медиаторы, протеазы, активные формы кислорода, инициируя периапиллярное воспаление. Ионы железа из отложений гемосидерина усиливают перекисное окисление липидов, активируют матричные металлопротеиназы, создавая своего рода порочный круг. Накопление тромбоцитов при микроциркуляции с нарушением баланса коагуляции и фибринолиза запускает процесс локального тромбоза.
Последующий дисбаланс в капиллярной сети вызывает фиброз и ремоделирование тканей, липодерматосклероз. Наблюдается дисфункция лимфатических сосудов, образуются звездные склеротические зоны, обедненные капиллярами (белая атрофия). Те же самые процессы позже инициируют изъязвление. Эпидермальная дисфункция (нарушение барьерных свойств, гиперпролиферация, отшелушивание) характерна для воспаления кожи, что приводит к развитию эстетической (сухой) экземы и прикреплению бактериальной флоры.
Классификация
Застойный дерматит является частью структуры хронических венозных заболеваний в соответствии с международной классификацией CEAP, которая учитывает клинические, этиологические, анатомические и физиопатологические критерии. Патология относится к группе C4 (кожные изменения), которая состоит из двух подгрупп — C4a (гиперпигментация, экзема) и C4b (белая атрофия, дерматосклероз). В практической флебологии существует несколько форм варикозного дерматита:
• Острый и хронический. Согласно клинической стадии, во многих случаях патология острая, с обширными симптомами. Неудачные варианты встречаются реже. Переходя к хронической стадии, процесс характеризуется периодическими обострениями и ремиссиями.
• Первичный и вторичный. Появляясь на внешне неизмененной коже или показывая признаки гемосидероза (но без трофической язвы), экзема считается первичной. Вторичный дерматит называется перикус, который формируется вокруг участков активного изъязвления.
• Несложно и сложно. Плавное течение патологии наблюдается на ранних стадиях воспалительного процесса. Осложнения вызваны прогрессированием застойных и воспалительных явлений при несвоевременной и неадекватной терапии.
В дополнение к вышесказанному учитывается выраженность кожных проявлений (локализованных, распространенных). Представленная классификация способствует более четкой формулировке клинического диагноза и, как следствие, выбору правильной терапевтической тактики.
Симптомы
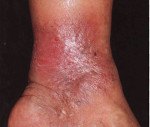
Признаки заболевания обычно возникают на коже внутренней поверхности нижней трети голени. Иногда процесс распространяется на боковые области, лодыжку, стопу. В качестве симптома венозной недостаточности сначала появляется легкий отек, более выраженный вечером. Застой сопровождается пятнистой коричневой пигментацией в результате отложения гемосидерина. Кожа выглядит сухой и чешуйчатой, зудящей.
Хотя дерматит широко распространен, в некоторых случаях он встречается с изолированными бляшками. Интенсивный зуд приводит к многочисленным сотам, сопровождаемым плачем и струпьями. Сыпь имеет полиморфную природу, когда различные элементы с четкими границами, серозная или серозно-геморрагическая экссудация сосредоточены на одном участке. Эритематозные очаги покрыты чешуйчатыми пластинчатыми корками, на периферии образуются микровезикулы.
Острые формы сопровождаются зудящими бляшками с выраженным экссудативным компонентом и везикулами. Иногда на этом фоне появляются импетигинитные корочки и гнойнички из-за бактериальной суперинфекции. Воспаление может переходить в подкожную клетчатку, проникая в субфациальную и сопровождаться болью. Сенсибилизация тканей к компонентам местной терапии у многих пациентов вызывает вторичное распространение: пятна приобретают симметричный характер, особенно на передней поверхности противоположной голени, бедрах. Такая экзема может охватывать верхние конечности, туловище, лицо.
Для хронического варикозного дерматита характерна выраженная лихенификация. В слабо васкуляризированных областях появляются красно-цианотические бляшки. Покрытая грубыми чешуйками, кожа утолщается и становится неровной. Постепенно наблюдается уплотнение подкожной клетчатки и глубокой фасции — округлая манжета, сжимающая дистальную часть голени, делает ее похожей на перевернутую бутылку шампанского. Кожа интенсивно пигментирована белыми звездообразными рубцами.
Возможные осложнения
Отсроченное или неадекватное лечение застойной экземы способствует появлению трофических язв, которые не заживают в течение длительного времени. Нарушение целостности эпидермального барьера способствует вторичному микробному посеву стад экземы с поверхностной (импетиго) или глубокой (целлюлит, рожа) суперинфекцией. Непосредственными последствиями варикозного расширения вен являются липодерматосклероз (хронический вариант панникулита), лимфедема и белая атрофия. Аутосенсибилизация и контактный аллергический дерматит наблюдаются у 60% пациентов. Патология повышает риск развития кератоакантом и плоскоклеточного рака, ухудшает качество жизни и приводит к психологическим проблемам и депрессии.
Диагностика
Заболевание идентифицируется на основании клинической картины с очень характерными кожными симптомами, возникающими в контексте явлений венозной недостаточности. При нетипичных вариантах варикозного дерматита в диагностике могут использоваться дополнительные методы:
• Ультразвуковые вены нижних конечностей. Он используется для оценки гемодинамики или диагностики глубокого тромбоза при наличии изменений кожи без явной несостоятельности розетки. Для выявления рефлюкса ультразвуковая ангиоскопия проводится в горизонтальном и вертикальном положении пациента. При трофических расстройствах артериальная гемодинамика исследуется одновременно.
• Гистологический анализ образцов биопсии кожи. Показаны признаки воспалительного процесса с явлениями акантоза и гиперкератоза эпидермиса, отложения гемосидерина в дерме. На микроангиопатию указывают расширение и удлинение капилляров, увеличение количества коллагена типа IV в базальной мембране и образование фибриновых манжет.
Дерматоскопия предоставляет определенную информацию, которая обнаруживает клубочковые сосуды, сгруппированные или распределенные в фокусе. Если симптомы ухудшаются несмотря на активное лечение, назначаются аллергические тесты для выявления возможной сенсибилизации. Оценка эволюции раневого процесса с сопутствующими язвами проводится с помощью микроскопического и культурального анализа мазков.
Иногда хирург-флеболог может испытывать трудности при дифференциальной диагностике заболевания с реальной или сухой экземой, поверхностным дерматомикозом, аллергическим контактным дерматитом. Другие заболевания должны быть исключены — В-клеточная лимфома, саркома Капоши. Связанные специалисты (дерматолог, онколог) и результаты дополнительных исследований способствуют этому.
Лечение
Терапевтическая коррекция варикозной экземы предполагает воздействие на первичный процесс (хроническое заболевание вен) и кожные проявления. Пациенты получают комплексное лечение, состоящее из нескольких аспектов:
• Медикаментозное лечение. Системное лечение проводится с помощью венотоников, антибиотиков (при вторичной инфекции), кортикостероидов (при пролонгации и самосенсибилизации). Локальная процедура состоит из очистки очагов, нанесения влажно-сушащих повязок с антисептиками С зудом, актуальные глюкокортикоиды (в форме крема), ингибиторы кальциневрина эффективны.
• Упругое сжатие. При сильном отеке используются кратковременные эластичные повязки. В дальнейшем показано использование трикотажных изделий (носки, чулки, колготки) с номинальным давлением 20-30 Hg Art Но при сопутствующей артериальной недостаточности компрессионная терапия противопоказана.
• Инвазивные методы. Наличие язвенных поражений является показателем раннего хирургического лечения. Используются эндоваскулярные методы (склеротерапия, лазерная коагуляция, высокочастотная абляция) или флебэктомия поверхностных областей. Отсроченная коррекция проводится после устранения дерматологических проявлений.
Для улучшения венозных выделений во время сна рекомендуется поднимать ноги на 15 см выше уровня сердца и выполнять лечебную гимнастику. Эффективность фототерапии определяется при устранении застойной пигментации. Особое внимание уделяется уходу за кожей ног — мытью мягкими средствами, увлажняющими смягчающими средствами.
Список литературы
1. Варикозная экзема: современное состояние проблемы/ Иванов Е. В. // Новости хирургии. — 2018 — Том 26, №4.
2. Патоморфология варикозной экземы/ Иванов Е. И. , Низамов Ф. Х. , Речкалов А. А. , Золотухина Е. В. // Медицинская наука и образование Урала. – 2017 – Т. 18, №4(92).
3. Сравнительная характеристика безоперационных методов лечения венозных трофических язв и варикозной экземы: Автореферат диссертации/ Иванов Е. И. – 2006.
4. Clinico-epidemiological study of stasis eczema/ Shankar SV et al// Int J Res Med Sci — 2017 Sep;5(9).
Источник