Геморрой с тромбозом наружного геморроидального узла

Тромбоз наружных геморроидальных узлов возникает преимущественно у лиц, страдающих хроническим геморроем. В 80% всех случаев прямокишечных тромбозов представляет собой осложнение и только в 20% становится острой и самостоятельной патологией. В последнем случае имеет место более злокачественное течение. Заболевание опасно развитием неотложных состояний, таких как сепсис и парапроктит.
Что такое тромбоз наружного геморроидального узла?
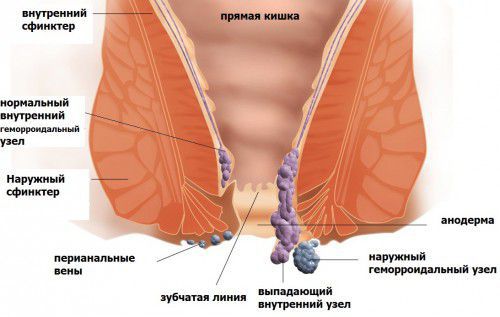
Тромбоз наружного геморроидального узла — это одно из острых осложнений геморроя, в результате которого образовавшийся тромб закупоривает сосуд и нарушает питание окружающих тканей. Наружные геморроидальные узлы располагаются у ворот заднего прохода. Они определяются непосредственно под кожей, ниже зубчатой линии.
Это острое состояние, которое требует своевременного лечения в специализированном стационаре. При отсутствии квалифицированной помощи, ткани, лишенные питания, могут некротизироваться. Это ведет к развитию необратимых последствий, вплоть до летального исхода.
Механизм развития
При развитии изменений в наружных геморроидальных сосудах возникает геморрой. Часто это обусловлено несостоятельностью, ослаблением сосудистой стенки.

Тромбоз этих сосудов возникает вследствие травматизации внутренней стенки, при формировании застойных явлений в кавернозных тельцах.
В участке повреждения возникает инфильтрация лейкоцитами, агрегация (склеивание) тромбоцитов и выпадение фибрина – образуется тромб. Исходы патологии могут быть различными: от рассасывания тромба до некроза сосуда.
Причины возникновения
К основным причинам относят:
- нарушение стула, в том числе хронические запоры;
- период вынашивания ребенка, особенно на поздних сроках;
- естественные роды;
- нарушение диеты – злоупотребление алкогольными напитками, острыми, жирными, солеными, кислыми блюдами;
- систематические тяжелые физические нагрузки, однократное перенапряжение;
- гиподинамия, сидячий образ жизни;
- переохлаждение организма;
- пожилой возраст;
- травмы перианальной области.
Тромбоз развивается в короткие сроки, поэтому часто удается выявить причину после проведения подробного опроса пациента и выявления предшествующих его появлению обстоятельств.
Факторы и группы риска
Можно выделить следующие факторы риска возникновения тромбоза:
- избыточная масса тела;
- отягощенная наследственность;
- гиподинамия;
- частые стрессовые ситуации;
- воспаления в кишке, печени;
- курение, употребление алкогольных напитков.
Чем больше факторов риска у человека, тем выше риск развития патологии в более отягощенной форме.
К группе риска по возникновению патологии относятся следующие люди:
- с ожирением;
- работающие сидя – офисные работники, учителя, водители и прочие;
- работающие на высоте — монтажники, бортпроводники, пилоты;
- с наследственной предрасположенностью.
Клиническая картина: формы и стадии
При наружной форме тромбы часто единичные, поражается один узел. Выраженность симптоматики зависит от степени тромбоза. Вид и симптоматика в зависимости от степени:
- 1 степень – тромбоз без признаков воспаления. При этой степени пациент отмечает появление единичных «шишек» небольшого размера, болезненных при пальпации. Они напряженные, кожа незначительно гиперемирована, определяется локальное покраснение.
- 2 степень – тромбоз с признаками воспаления. Помимо наличия узлов появляется местный отек, сами узлы болезненны, уплотнены. Человек отмечает постоянный дискомфорт, усиление болей при актах дефекации и сидении на твердой поверхности.
- 3 степень – узел ярко-багрового/черного цвета, ущемлен. Параллельно наблюдается воспаление подкожно-жировой клетчатки – отек и гиперемия кожного покрова усиливаются. Вокруг узлов обнаруживаются участки синюшного оттенка, которые свидетельствуют об ущемлении кожи.
Как определить тромбоз внешнего геморроидального узла?
- В начальной стадии жалоб пациент не предъявляет, но уже замечает небольшой дискомфорт в момент акта дефекации, возможны зуд и жжение. Симптомы усиливаются при приеме в пищу острых продуктов и алкогольных напитков.
- При 2 стадии отмечается более интенсивная боль, зуд и жжение, усиливающиеся после дефекации, длительного сидения. При пальпации узлов пациент испытывает сильную боль.
- В 3 стадию боли ярко выражены, имеют постоянный характер. Пациент не может находиться в сидячем положении, появляется риск возникновения осложнений.

Диагностика
Диагноз устанавливается на основе жалоб, сбора анамнеза о жизни и хронических заболеваниях, данных осмотра и лабораторно-инструментального обследования. Из лабораторных методов используются:
- общий анализ крови — при наличии кровотечения наблюдается анемия (снижение уровня гемоглобина, эритроцитов), лейкоцитоз, ускоренное СОЭ (признак воспалительного процесса);
- общий анализ мочи — в тяжелых случаях появляется белок в моче, что свидетельствует о воспалении в организме и повышении кровяного давления;
- биохимический анализ крови — может подтвердить анемию, будет снижено сывороточное железо;
- коагулограмма — показывает состояние свертывающей системы крови, при тромбозе показатели будут повышенными.
Анализы на паразитов и яйца глист необходимы для подтверждения или исключения причины возникновения патологии.
Из инструментальных методов обследования применяются аноскопия, колоноскопия. Аноскопия – это осмотр прямой кишки с помощью аноскопа. При проведении этой манипуляции можно не только диагностировать патологию, но и провести лечебные мероприятия.

В случае обследования по поводу тромбоза обнаруживаются геморроидальные узлы. Они ущемлены и имеют темный оттенок, слизистая напряжена и отечна.
Колоноскопия – похожая процедура, позволяет осмотреть кишку на большей протяженности в отличие от аноскопа, но при тромбозе наружных узлов имеет вспомогательное диагностическое значение, чтобы врач мог оценить распространенность патологического процесса и определить наличие внутренних узлов.

Человек может самостоятельно определить наружный узел пальпаторно. Ощупывать перианальную область следует осторожно, без усилий, руки должны быть хорошо вымыты и обработаны антисептиком, это поможет исключить инфицирование. При дотрагивании можно нащупать округлое образование на входе в прямую кишку. Даже при незначительном воздействии боль будет усиливаться.
Дифдиагностика
Заболевание необходимо дифференцировать с прочими патологиями, такими, как острый парапроктит и трещина заднего прохода.
Дифдиагностика наружного тромбоза с другими заболеваниями:
| Критерий оценки | Тромбоз наружных геморроидальных сосудов | Трещина заднего прохода | Острый парапроктит |
| Причины |
|
| внедрение инфекционного агента в области параректальной клетчатки |
| Клинические проявления |
|
|
|
| Ректальное пальцевое обследование | пальпируются геморроидальные узлы | пальпируется повреждение слизистой | резкая болезненность во время пальпации, наличие инфильтрата (ограниченного уплотнения) |
| Колоноскопия, аноскопия | геморроидальные узлы на 3, 7, 11 часах | повреждение слизистой на 6 и 12 часах | отек пораженного участка с возможным выделением гноя |
При выявлении нарушений в результате колоноскопии и аноскопии врач описывает их в соответствии с расположением часов на циферблате.
Выбор тактики лечения
Выделяют 2 способа лечения – консервативное и оперативное. Консервативное лечение применяется при 1 и 2 степенях. Оно заключается в соблюдении диеты, приеме препаратов внутрь и местного лечения.
Диета заключается в нормализации деятельности пищеварительного тракта с помощью употребления достаточного количества пищевых волокон в сутки. К ним относятся: отруби из пшеницы, овса, морская капуста, семена льна, овощи и фрукты.
Приемы пищи должны быть не менее 4-5 раз в сутки небольшими порциями. Необходимо исключать прием жирных, жаренных, острых продуктов, алкоголя.
Местное лечение – примочки, смоченные растворами антисептиков (фурациллин, марганцовка).
Медикаментозное лечение:
- Устранение болевого синдрома – Проктозан, Ауробин, Ультрапрокт, Релиф и прочие препараты.
- Антикоагулянты – Гепариновая мазь, Троксерутин.
- Флеботоники – Детралекс.
- Противовоспалительная терапия – Диклофенак, Индометацин.
- При кровотечениях показаны местные гемостатические препараты – Фенилэфрин, натрия альгинат.
Оперативное лечение назначается при 3 степени тромбоза. Проводится операция по иссечению геморроидального узла и удалению тромба – тромбэктомия. В тяжелых случаях удаляется сам узел – геморроидэктомия.

Образ жизни
Необходимо исключить факторы, способствующие повышению внутрибрюшного давления: нельзя ездить на велосипеде, поднимать тяжести, нарушать диету. Так же следует отказаться или хотя бы ограничить вредные привычки. Следует придерживаться умеренной физической нагрузки, употреблять достаточное количество жидкости и пищевых волокон.
Возможные осложнения и последствия
Осложнения, возникающие на фоне отсутствия лечения, могут быть различными. В ним относят:
- формирование парапроктита (воспалительный процесс в параректальной клетчатке);
- появление отека;
- развитие кровотечения;
- ущемление узла;
- некротические изменения тканей узла;
- тромбэмболия легочной артерии.
После проведения лечения возникновение нежелательных реакций уменьшается в несколько раз.
Возможны рецидивы тромбоза. Для предотвращения подобного необходимо придерживаться диеты и избегать интенсивных физических нагрузок.
Для предотвращения наружного тромбоза следует соблюдать правильный рацион, физические нагрузки и уменьшить или исключить воздействие вредных привычек людям, находящимся в группе риска. При возникновении неприятных ощущений во время дефекации нужно обратиться к врачу, чтобы при необходимости своевременно провести лечебные мероприятия.
Источник
Над статьей доктора
Богданов Д. В.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 13 февраля 2018 г.Обновлено 20 июня 2019 г.
Определение болезни. Причины заболевания
Тромбоз геморроидальных узлов — остро возникшее состояние или на фоне хронического геморроя, или же впервые возникшее на фоне полного благополучия. Это всегда болезненное состояние, проявляющееся:
- образованием тромбов (гематом) в геморроидальных узлах перианальной зоны;
- выпадением, а затем ущемлением выпавших узлов;
- некротическими изменениями различной степени выраженности в патологически измененных узлах;
- спазмом анального сфинктера, который сопровождает тромбоз в подавляющем большинстве случаев.
Тромбоз геморроидальных узлов, он же острый геморрой, он же острый геморроидальный тромбофлебит, является острой стадией, фазой геморроидальной болезни (ГБ).[12]
Причинами появления тромботических изменений в кавернозных сплетениях анального канала могут служить:
- травмирование геморроидальных узлов плотными каловыми массами;
- воспаление узлов и перианальных тканей в результате проктосигмоидита;
- злоупотребление крепкими спиртными напитками, острой, пряной пищей;
- ситуации с резким повышением внутрибрюшного давления — подъем тяжестей, роды, беременность;
- эпизоды подъема артериального давления до высоких значений (выше 160/100 мм. рт. ст.);
- обострение хронического геморроя, вызванное провоцирующими факторами.
Быстрому образованию тромбов кавернозных сплетений, нарастанию отека способствуют особенности их строения. Геморроидальные узлы — это многочисленные полости с мышечно-соединительнотканными стенками, обильно снабженные внутристеночными артериями. Интенсивный приток артериальной крови, в том числе через артериовенозные шунты, при склонности к рефлекторному сужению венул и последующему уменьшению оттока, приводит к образованию сгустков крови в полостях внутри сплетений.[5][7] Одними из «виновников» таких изменений в синусах называют патологическое повышение уровня ацетилхолина, катехоламинов. Во многих исследованиях отмечалась ярко выраженная активность продуктивно-клеточного процесса[8] в кавернозных синусах дистального отдела кишечника. Именно в них при исследованиях обнаруживали реканализованные тромбы, тромбы с разной давностью образования, чего практически не встречается в обычных варикозно измененных венах.[6][7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы тромбоза геморроидального узла
Боль. Она находится на первом месте среди проявлений острого геморроя (по субъективным оценкам пациентов). Выраженность болевого синдрома носит индивидуальный характер, обычно она описывается как давящая, распирающая. Боль усиливается при сидении на жестком, при ходьбе. Из-за боязни острых болей пациенты могут воздерживаться от дефекации.
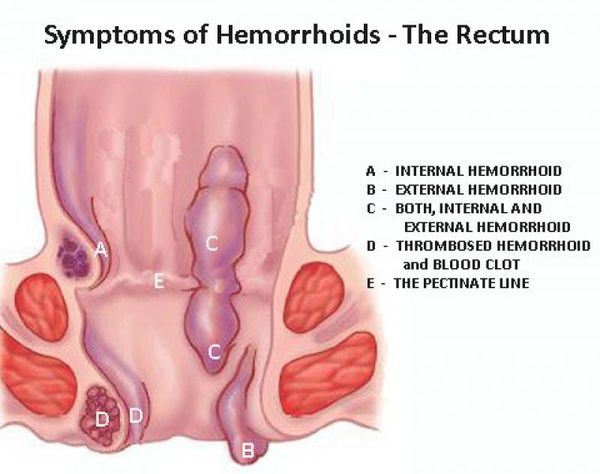
Появление болезненного образования в области ануса. Округлое образование в месте расположения геморроидальных узлов, плотное, синюшного цвета, появляется сравнительно быстро (за несколько часов).
Выпадение геморроидальных узлов.
Кровотечение. Появляется при нарушении целостности слизистой или кожи. Иногда может носить профузный характер, может трудно поддаваться консервативным методам гемостаза (применение свечей, мазей, флеботоников, холода местно и пр. мало помогает).[2]
Повышение температуры тела. Возникает как общая реакция организма в ответ на воспаление тканей в перианальной зоне. Гипертермия сопровождает такие осложнения острого тромбоза, как воспаление параректальной клетчатки.
Рефлекторный спазм анального сфинктера (отмечается в большинстве случаев).
Патогенез тромбоза геморроидального узла
Основными звеньями в образовании геморроя являются: механический и сосудистый факторы.
- Слабость соединительной ткани в составе связочно-мышечного аппарата (в т. ч. связки Паркса), ее чрезмерное растяжение и податливость приводят к неудержанию патологически измененных кавернозных сплетений в пределах прямой кишки, узлы смещаются кнаружи и выпадают в просвет анального отверстия — так называемый механический фактор.
- Нарушение гемодинамики в венах геморроидальных сплетений. Расширение сплетений, снижение венозного тонуса приводит к уменьшению оттока крови из узлов, дисбаланс между объемом поступающей крови и оттоком ведет к дальнейшему перерастяжению стенок кавернозных сплетений, дистрофическим изменениям в них – это сосудистая теория развития геморроя. Первостепенное значение приобретает сбой в процессах нервной регуляции сосудистого тонуса.
Последовательность появления предрасполагающих факторов может быть любая, однако в каждом случае присутствует их комбинация с той или иной степенью выраженности.
Наличие факторов риска (предрасполагающих факторов) не обязательно приводит к появлению острого геморроя, но при воздействии провоцирующих обстоятельств на «подготовленной почве» патологический механизм запускается, возникает тромбоз геморроидальных узлов. Провоцирующие факторы уже были перечислены выше – это и стрессовые ситуации, и физические нагрузки, беременность, роды, нарушение диеты (употребление острой, горькой пищи), «перебор» с алкоголем, крепкими чаем и кофе, обострение гипертонической болезни, хронические запоры, длительное пребывание в вынужденном положении (сидячая работа), опухоли брюшной полости и мочеполовой системы (миомы, аденомы), резкие скачки веса, частое применение клизм, цирроз печени и т.д.).
Наличие предрасполагающих факторов + триггерные ситуации (провоцирующие события) — и в патологически расширенных кавернозных сплетениях прямой кишки происходит образование тромба, с последующим воспалением стенок вен и подлежащих тканей. Как следствие — выраженный отек и болевой синдром. Иногда сила провоцирующих факторов достаточна для появления острого тромбоза и у абсолютно здоровых людей, у которых ранее не было изменений в сосудистых стенках и гемодинамических нарушений.
В 4 из 5 случаев тромбофлебит узлов случается на фоне существующей геморроидальной болезни как ее обострение. Оставшиеся 20% — это впервые диагностированный, внезапно начавшийся процесс.
Доказанным считается генетическая предрасположенность к развитию геморроидальной болезни, особенности строения — размеры и форма кавернозных сплетений, варианты фиксации узлов в подслизистом слое. Характер кровотока в пещеристых телах и своеобразие нервной регуляции в тканях — все это может с рождения присутствовать у индивида и приводить к частым тромбофлебитам геморроидальных вен при воздействии неблагоприятных условий, которые для других людей проходят совершенно безнаказанно. У предрасположенных лиц еще на этапе эмбриогенеза закладывается патология кавернозных сплетений, приводящая впоследствии к появлению аномального количества vasa vasorum в стенках вен и замещению мышечного компонента стенок соединительной тканью.[3]
Ненаследственной причиной дегенеративно-дистрофических изменений в тканях перианальной зоны является хронический геморрой.
Классификация и стадии развития тромбоза геморроидального узла
Исходя из локализации патологического процесса выделяют:
- Острый геморрой наружных узлов;
- Острый геморрой внутренних узлов;
- Комбинированный тромбофлебит узлов (диагностируется более чем в 80% случаев).
Градация клинических проявлений, выраженности патологических изменений традиционно имеет 3 степени:
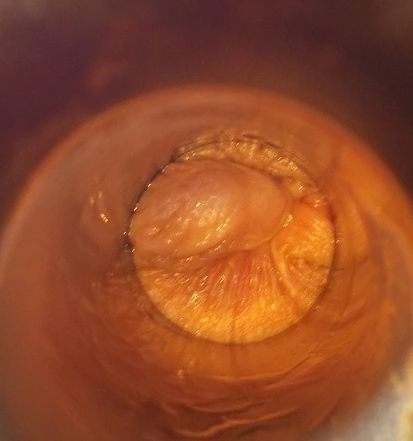
I степень — если затронуты наружные узлы, они визуализируются как плотноэластичные, синюшные, небольшие узлы на границе слизистой анального канала и кожи перианальной зоны. Внутренние узлы могут быть не видны, но их тромбоз постепенно приводит к распространению перианального отека, наружные интактные узлы умеренно болезненны и уплотнены.
Геморроидальные комплексы, как правило, группируются в традиционной локализации на 3,7,11 часах по условному циферблату в положении лежа на спине.
Кожа вблизи ануса гиперемирована. Пальпаторно (после надавливания) определяется кратковременная бледность в месте вдавления. Субъективные ощущения больных включают умеренные зуд, жжение, боли в области кавернозных сплетений. Проявления усиливаются при дефекации, на жестком сидении, после острой, пряной пищи, приема алкоголя.[1]
Тромбоз наружного геморроидального узла без воспаления (1 степень)
II степень — симптомы значительно усиливаются, зачастую из-за болевого синдрома и нарастающего спазма анального сфинктера пальцевое исследование провести невозможно. Пациенты жалуются на сильные боли во время движения, вынуждены выбирать позу при сидении, произвольно задерживают дефекацию. Локальная гиперемия, болезненность и отек кожи могут дать повод заподозрить острый парапроктит. Но при последнем, как правило, болезненность ассиметрична, не столь выражена. Иногда при парапроктите можно определить вовлеченную стенку прямой кишки на стороне поражения, флюктуацию. Для парапроктита характерно отграничение гиперемии.[5]
III степень. Симптомы крайне выражены, нарушают нормальную жизнедеятельность пациента. Возможно расстройство мочеиспускания, вплоть до анурии. Воспалительные изменения крайне выражены, резкий отек и гиперемия всей перианальной зоны — циркулярная инфильтрация сфинктера, отдельные группы геморроидальных узлов сливаются в единый конгломерат. Пальцевое исследование провести невозможно, даже пальпация приносит массу болезненных ощущений. Порой отек и инфильтрация схожи с клиникой ущемления внутренних узлов. При действительном выпадении узлов вправление их невозможно. Постепенно синюшные узлы начинают некротизироваться.
В ГНЦК разработана классификация острого геморроя, учитывающая степень воспалительных изменений, где 1-я степень — это тромбоз без каких-либо реактивных изменений тканей. 2-я степень — определяются воспалительные реакции вовлеченных узлов. 3-я степень — реакция тканей не только в кавернозных сплетениях, воспалением затронуты подкожная клетчатка, определяется отек кожи перианальной зоны, некроз слизистой оболочки.
Осложнения тромбоза геморроидального узла
На фоне нелеченного или неадекватно леченного обострения ГБ могут возникнуть:[14]
- некроз эпителия или слизистой оболочки над тромбированными узлами;
- образование инфицированных ран в месте некротических изменений, парапроктита;
- кровотечение, иногда довольно обильное, из раны в области гематомы.
Диагностика тромбоза геморроидального узла
Острое состояние тромбофлебита геморроидальных узлов не нуждается в сложных методах диагностики. Как правило, достаточно визуального осмотра, пальцевого исследования (если болевой синдром, спазм сфинктера позволяют его провести) и тщательно проведенного расспроса плюс обязательное проведение ОАК, ОАМ, исследования биохимических показателей крови. Анамнез с внезапным началом после воздействия провоцирующих факторов, молниеносным прогрессированием поможет в правильной диагностике острого геморроя.
Патологические состояния со сходными проявлениями, с которыми следует проводить дифференциальную диагностику:
Острый парапроктит. Его отличие — в ассиметричности вовлеченных в воспаление стенок кишки и заднего прохода, нередко в наличии флюктуации и отграниченности гиперемии. Гнойный парапроктит чаще сопровождается общей реакцией в виде повышения температуры тела до 38-39°С, боли пульсирующие, выделения больше гнойного, чем геморрагического характера.
Рак анального канала. Клиника с постепенным и длительным развитием симптомов, слизисто-гнойные выделения с кровью, выраженность некроза характерна для злокачественных новообразований. Биопсия с гистологическим исследованием поможет выявить атипичные клетки.
Сифилитическая язва перианальной зоны. Первичный комплекс при этом инфекционном заболевании при пальпации практически безболезнен, он очень высокой плотности. Дополнительно потребуется исследование крови на RW.
Острый болевой анальный синдром при воспалительных процессах — например, при криптите, сфинктерите, папиллите. В последнем случае боли и отек вызван острым воспалением гипертрофированных сосочков или поражением морганиевых крипт (заднепроходных пазух) — такие состояния могут протекать без ГБ.
Выпадение невоспаленных узлов при геморрое (что бывает крайне редко). Простое выпадение узлов, как правило, не сопровождается болевым синдромом, а выпавшие геморроидальные узлы легко и безболезненно вправляются.[1]
В сложных случаях, при сочетанных поражениях, после стихания острого воспалительного процесса понадобится проведение расширенного исследования: аноскопии, ректороманоскопии, колоноскопии, сфинктерометрии и др.
Лечение тромбоза геморроидального узла
Как отечественные эксперты, так и зарубежные источники дают однозначные рекомендации: при геморроидальной болезни острые состояния лечатся консервативно, комплексом медикаментозного системного и локального воздействия. В ряде случаев очень эффективно подключение физиотерапии (ультразвуковой и магнитно-лазерной терапии).
Системные препараты призваны нормализовать кровоток в кавернозных сплетениях, улучшить микроциркуляцию в тканях, снизить воспалительные проявления, болевой синдром, и способствовать активизации лимфодренажного эффекта. Наиболее хорошо зарекомендовали себя:
- Микронизированный диосмин[11] (Вазокет, Детралекс, Флебодиа, Венарус);
- Пероральные формы НПВС — нестероидных противовоспалительных препаратов (Ибупрофен, Нимесулид).
Местная фармакотерапия направлена на уменьшение отека, аналгезию и противовоспалительное действие непосредственно в геморроидальных сплетениях, а также противосвертывающий эффект. Мазевые, гелевые формы наносятся несколько раз в день до купирования основных проявлений (в среднем 7-10 дней). Оптимальным препаратом с комбинированным составом является Гепатромбин Г. Другой мазью с сочетанным действием является Проктозан. В их составе есть глюкокортикоиды, анальгетики, висмута субгаллат, НПВС, титана диоксид.
Содержание активного вещества в монокомпонентных гепаринсодержащих мазях следует выбирать не менее 1000 МЕ.
Применение хирургических методов максимально быстро облегчает состояние пациента и предотвращает возникновение рецидивов, но операция наиболее эффективна в раннем периоде (до 3-х суток с момента начала тромбофлебита кавернозных сплетений дистальных отделов толстого кишечника).[2]
Наиболее востребованными методами при оперативном лечении обострения ГБ являются малоинвазивные методы:
- Энуклеация (вылущивание) тромба;
- Тромбэктомия сургетроном;
- Тромбэктомия сургетроном с использованием лазера для коагуляции питающих узел сосудов.
Энуклеация, равно как и тромбэктомия при остром тромбофлебите наружных геморроидальных узлов применяется:
- Если существует опасность повреждения целостности (разрыва) эпителия над перианальной гематомой;
- Если перианальная гематома расположена поверхностно;
- Если диагностирован единичный тромб.
Разрыв эпителия над тромбированным геморроидаьным узлом. Позднее обращение

Метод энуклеации дает хороший клинический эффект в плане улучшения самочувствия, купирования болей, отека и пр. Из недостатков можно назвать возможные рецидивы острого тромбоза в том же узле (т. к. сосуды, питающие кавернозное сплетение, остаются).
При множественных гематомах перианальной зоны (тромбозе) выполняется геморроидэктомия.
Вмешательство проводится в условиях стационара, если есть выраженная распространенная воспалительная реакция в перианальной зоне, в прямой кишке. Применение современных технологий UltraCision и LigaSure при удалении узлов дает снижение болевого синдрома в раннем послеоперационном периоде, уменьшение срока нетрудоспособности после операции, снижение частоты дизурических послеоперационных расстройств.[9][10]
Прогноз. Профилактика
Острый геморрой — это заболевание, при адекватном лечении которого в 98 – 100% случаев возможно полное избавление от проявлений тромбофлебита.* При консервативном ведении обострения после стихания признаков воспаления, исчезновении отека показано дальнейшее лечение геморроидальной болезни при помощи многочисленных методов (миниинвазивных: латексное лигирование, склеротерапия, лазерная вапоризация или классическая геморроидэктомия). Корректировать изменения при хронической геморроидальной болезни необходимо в том числе для исключения рецидивов тромбофлебита узлов, улучшения качества жизни.
Выбор способа удаления патологически измененных кавернозных сплетений при хронической ГБ зависит от их локализации, размеров, степени дистрофических изменений подлежащих тканей (стадии болезни), наличия современной медицинской аппаратуры в лечебном учреждении и предпочтений хирурга.
Профилактика заболевания состоит в исключении факторов, провоцирующих обострение геморроидальной болезни:
- Нормализация стула;
- Употребление достаточного количества жидкости в течение дня;
- Увеличение физических нагрузок**, борьба с гиподинамией;
- Коррекция питания — увеличение в рационе растительной клетчатки, овощей и фруктов, кисломолочных продуктов***;
- Ограничение приема крепкого алкоголя, острых блюд;
- Лечение хронических воспалительных процессов перианальной области (проктосигмоидитов, хронического геморроя);
- Снижение массы тела до оптимальных параметров (ИМТ 20-23);
- Лечение сопутствующих заболеваний — артериальной гипертонии, заболеваний желудочно-кишечного тракта.
*если в комплексной терапии применялись оперативные пособия с коагуляцией питающих узел сосудов.
**дозированные физические нагрузки способствуют нормализации веса, обмена веществ, укреплению мышц тазового дна. Однако они должны исключать занятия, приводящие к резкому подъему внутрибрюшного давления (становая тяга, приседания с грузами, тяжелую атлетику, пауэрлифтинг).
***если коррекции диеты недостаточно, при упорных запорах уместно регулярное применение пробиотиков и пребиотиков, слабительных средств — лактулозы (Лактусан, Дюфалак), семян подорожника овального (Мукофалька, Фитомуцила). Обычно побочное действие лактулозы — вздутие, метеоризм — устраняется снижением потребляемых углеводов, что препятствует избыточному росту кишечной микрофлоры.
Профилактика острого геморроя у беременных
Еще на этапе планирования беременности девушкам необходимо пройти консультацию проктолога, т. к. при наличии геморроидальной болезни 1 ст. проявления могут быть минимальными, незаметными для молодой женщины. Однако при вынашивании ребенка все мизерные проблемы могут стать довольно мучительными для будущей мамы, и их эффективное лечение во время беременности будет крайне затруднительно.
Повторное обследование беременных показано во 2–3 триместре. Еще до наступления родов у части беременных отмечено в той или иной мере обострение ГБ, что связано с нарушением венозного оттока из малого таза, увеличением внутрибрюшного давления и изменением показателей свертывающей системы крови. А во время естественных родов тромбофлебит случается практически у половины рожениц из-за непосредственного сдавления узлов головкой плода, проходящей по родовым путям.[13]
Для естественного родоразрешения диагноз геморрой не является противопоказанием, но состояние требует динамического наблюдения специалиста и выполнения определенных рекомендаций.
Источник


