Геморрой ощущение неполного опорожнения

Синдром неполного опорожнения кишечника – чувство неудовлетворения дефекацией, когда человек даже после посещения туалета ощущает переполнение прямой кишки. Отклонения в функционировании толстого кишечника напрямую сказываются на общем самочувствии, а также на работе других органов. Нормальной частотой опорожнения кишечника принято считать один раз за 1-2 дня. Более редкий стул расценивается как запор, а более частый – диарея (понос).
Причины
Существует достаточно много факторов, приводящих к описанному симптому, но наиболее частыми из них являются следующие:
- Синдром раздражённого кишечника (СРК). Это функциональное заболевание, характеризующееся отсутствием какой-либо органической патологии и проявляющееся различными пищеварительными расстройствами (понос или запор, вздутие, хронические боли в животе без чёткой локализации, тошнота, частые ложные позывы в туалет).
- Внутренний геморрой. Заболевание проявляется расширением вен внутренних геморроидальных узлов терминального отдела прямой кишки, переполнением их кровью, нарушением микроциркуляции и увеличением.
-
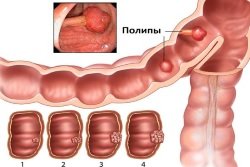 Новообразования кишечника. Чаще чувство неполного опорожнения кишечника вызывается наличием раковой опухоли прямой или сигмовидной кишки, а также множественными полипами. Большое образование создаёт препятствие для прохождения каловых масс с последующим развитием обтурационной непроходимости.
Новообразования кишечника. Чаще чувство неполного опорожнения кишечника вызывается наличием раковой опухоли прямой или сигмовидной кишки, а также множественными полипами. Большое образование создаёт препятствие для прохождения каловых масс с последующим развитием обтурационной непроходимости. - Синдром инертной кишки. Возникает на фоне воспалительных заболеваний кишечника, при сахарном диабете, порфирии, болезни Паркинсона. Формируется прогрессирующий колостаз, при котором продукты обмена не выходят из кишечника даже при использовании слабительных препаратов.
- Воспалительные заболевания (инфекционные или аутоиммунные колиты, сигмоидиты, проктиты). Бактериальное, вирусное или другое поражение слизистой оболочки кишечника приводит к её раздражению и усилению перистальтики, что проявляется ощущением переполнения и дискомфортом.
- Особенности анатомического строения кишки. Долихосигма, сужения, спайки после операции, перекрут, врождённые дефекты – вот неполный список патологий, характеризующийся переполнением кишечника вследствие затруднения эвакуации его содержимого.
- Нарушение нервно-гуморальной регуляции кишечной стенки (неврологические заболевания, особенности психотипа личности, травмы позвоночника, эндокринные патологии).
Клиническая картина
Помимо ощущения неполного опорожнения кишечника отмечаются и другие симптомы. Их количество, характер, особенности проявления будут зависеть от основной патологии. Наиболее распространены следующие жалобы:
-
 боли в животе, чаще в левой паховой области;
боли в животе, чаще в левой паховой области; - метеоризм (повышенное газообразование);
- запоры (реже диарея);
- болезненность и дискомфорт во время дефекации;
- чувство постоянного переполнения кишечника;
- тошнота, урчание в животе, снижение аппетита;
- нарушение сна, внимания, беспокойство, раздражительность;
- кровянистые выделения из ануса во время или после дефекации (рак, полипы, геморрой);
- при длительном протекании заболевания присоединяются симптомы общей интоксикации (слабость, постоянная усталость и т. п.).
Диагностика
Врач в первую очередь выясняет продолжительность заболевания, связь с приёмом пищи, наличие сопутствующей патологии, перенесённые операции на брюшной полости, частоту стула, его характер. Все обследования можно разделить на лабораторные и инструментальные, а также обязательные и дополнительные.
Обязательные исследования
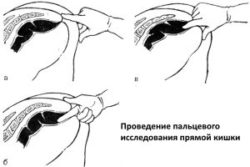
- Пальцевое исследование прямой кишки для уточнения поверхностного поражения слизистой.
- Общий анализ крови, мочи, биохимия крови, копрограмма, анализ кала на скрытую кровь, посев при подозрении на инфекцию. Эти методы позволяют обнаружить воспаление, дисбактериоз, кишечное кровотечение, особенности переваривания пищи, работу органов внутренней секреции.
- УЗИ органов брюшной полости.
Дополнительные исследования
- Обзорная рентгенография брюшной полости. Проводится в случае подозрения на кишечную непроходимость, врождённую анатомическую патологию кишечника.
- Колоноскопия, ректороманоскопия – методы визуального осмотра слизистой толстого кишечника с помощью специальной аппаратуры. Данные обследования могут выявить новообразования в просвете кишки, источник кровотечения, спайки, воспаление и другую патологию. Можно взять биопсию и получить материал для гистологического исследования.
- Ирригография – рентгеноконтрастное исследование кишечника. Позволяет оценить его проходимость, выявить опухоли, язвы.
- МРТ, КТ, консультация узких специалистов могут понадобиться после получения результатов обязательных обследований.
Лечение
Проводится лечение основного заболевания, которое привело к появлению синдрома неполного опорожнения кишечника.
Диета
 Основа любой терапии заболеваний органов пищеварения – это правильное питание. Для улучшения моторики кишечника и профилактики запора необходимо употреблять достаточное количество чистой воды в сутки (2,5-3 литра). Также в рацион включают продукты, богатые клетчаткой: злаки, овощи, зелень, фрукты, отруби, сухофрукты. Все они улучшают моторную и эвакуаторную функцию кишечника и способствуют полному опорожнению прямой и сигмовидной кишки.
Основа любой терапии заболеваний органов пищеварения – это правильное питание. Для улучшения моторики кишечника и профилактики запора необходимо употреблять достаточное количество чистой воды в сутки (2,5-3 литра). Также в рацион включают продукты, богатые клетчаткой: злаки, овощи, зелень, фрукты, отруби, сухофрукты. Все они улучшают моторную и эвакуаторную функцию кишечника и способствуют полному опорожнению прямой и сигмовидной кишки.
Важно ограничить употребление жирной, острой, мучной пищи, газированных напитков. Приём пищи должен быть не реже 3 раз в день.
Образ жизни
При склонности к запорам нужно изменить привычное поведение: регулярно заниматься спортом, плавать, побольше ходить пешком, наладить режим посещения туалета в одно и то же время ежедневно (лучше после завтрака). По возможности отказаться от вредных привычек (курение, алкоголь).
Кишечник – это стрессозависимый орган! Эмоциональные потрясения, перепады настроения, психическая неуравновешенность напрямую сказываются на моторной функции кишки!
Медикаментозное лечение
В зависимости от симптомов могут быть назначены следующие препараты:
-
 Спазмолитики для уменьшения абдоминальных болей (Но-шпа, Папаверин, Дюспаталин, Бускопан) курсом до 2-3 недель.
Спазмолитики для уменьшения абдоминальных болей (Но-шпа, Папаверин, Дюспаталин, Бускопан) курсом до 2-3 недель. - Слабительные средства для приёма внутрь или в микроклизмах (Микролакс, Дюфалак, Нормазе).
- Прокинетики для улучшения сократительной способности кишечника (Мотилиум, Церукал).
- Пробиотики для нормализации микробиоценоза (Хилак форте, Бифиформ, Линекс).
- Пеногасители и сорбенты для устранения метеоризма (Эспумизан, Смекта, Полисорб).
- Седативные препараты (Персен, Новопассит, мелисса, валериана).
Физиотерапия
Неплохой эффект даёт:
- электростимуляция кишечника;
- массаж брюшной стенки;
- жемчужные ванны;
- гидромассаж.
Хирургическое лечение
Показано в случае:
-
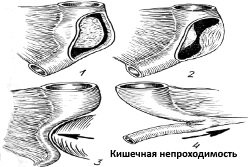 кишечной непроходимости;
кишечной непроходимости; - раковой опухоли;
- полипов;
- спаек;
- врождённых дефектов;
- геморроя.
Иногда хирургическая коррекция даёт шансы на полное излечение.
Источник
Быстрая дефекация при геморрое – залог отсутствия болевых ощущений. Но как сходить в туалет по большому при геморрое, если не получается?

Люди, страдающие от геморроя, постоянно сталкиваются с такой деликатной проблемой, как мучительная дефекация. После опорожнения возникают боли, беспокоят зуд и жжение. Боязнь сходить в туалет приводит быстрому развитию воспалительного процесса.
Постоянный спутник и провоцирующий фактор проктологической болезни — запор.
Натуживания при дефекации создают напряжение, наполняя вены прямой кишки кровью и раздувая их. Твердые каловые массы царапают воспаленный задний проход. Для борьбы с запорами необходимо изменить свой рацион питания, включив в него продукты, богатые растительной клетчаткой. Также рекомендуется пить достаточное количество жидкости и придерживаться консервативной терапии, назначенной врачом.
Причины и симптомы патологии
Причины развития геморроя известны всем:
- запоры, провоцирующие натуживание при опорожнении кишечника;
- поносы;
- гиподинамия;
- беременность;
- любовь к острой пище;
- пристрастие к алкоголю;
- рацион питания, бедный растительной клетчаткой.
Геморроидальная болезнь проявляется в виде таких симптомов, как:
- ректальные кровотечения;
- боли при дефекации;
- зуд и жжение в заднем проходе;
- выделения из ануса в виде крови и слизи;
- ощущение в заднем проходе инородного тела;
- выпадение узлов во время посещения туалета;
- чувство неполного акта опорожнения.
Если во время дефекации выделяется кровь из заднего прохода, это не всегда говорит о наличии геморроя. Этот симптом может указывать на массу других хронических заболеваний.
Боли после опорожнения также появляются не у всех больных с геморроидальной болезнью. Во время натуживания в сплетении происходит разрыв поддерживающего аппарата, что влечет за собой выпадение геморроидального узла.
Как сходить в туалет, если не получается
Как сходить в туалет при геморрое – самый распространенный вопрос врачу-проктологу.
Пациентам с геморроем рекомендуют постепенно избавиться от запоров и выработать привычку ходить в туалет в одно и то же время.
Идеальным временем опорожнения кишечника считается утро или вечер перед самым сном.
Чтобы систематизировать время, на начальном этапе рекомендуют делать клизмы или принимать слабительные средства. Для этой цели врач может назначить Слабилен, Микролакс, Мукофальк и другие послабляющие препараты.
Посещение туалетной комнаты не должно занимать более 5-7 минут.
Проблема дефекации часто возникает из-за того, что каловые массы слишком твердые. Для изменения ситуации необходимо пересмотреть рацион питания. Продукты с закрепляющим эффектом устранить из диет-меню, заменив их сырыми овощами и фруктами. Полезно пить много воды.
Нужно научиться напрягать определенные мышцы во время акта дефекации. Правильное положение тела — важный момент, который поможет осуществить эту задачу. Сидеть на унитазе следует ровно, опираясь стопами о пол. Если приходится пользоваться общественным туалетом, то во избежание неустойчивых поз рекомендуется использование одноразовых бумажных сидений.
Людям, страдающим геморроем, нужно обязательно подмываться прохладной водой после каждого опорожнения кишечника. Эта процедура препятствует развитию воспаления, ускоряет заживление ран и микротрещин и способствует снятию отека. Подмывания горячей водой противопоказаны. Горячие процедуры могут стать причиной ректальных кровотечений и увеличения шишек.
В народной медицине для облегчения опорожнения используют касторовое масло, которое пьют натощак по 1 столовой ложке. Оно обволакивает переваренную пищу и мягко раздражает кишечник. После приема масла через час можно спокойно и безболезненно сходить в туалет.
Дефекация после операции
Правильная дефекация после операции геморроя — это важный момент на пути выздоровления.
В первые сутки не рекомендуется ходить в туалет по большому. В последующие дни важно добиться, чтобы каловые массы были не твердыми и не жидкими, выходили без натуживания. Для этой цели врач может назначить лекарственные средства, улучшающие пищеварение.
Раны в заднем проходе провоцируют частые позывы в туалет. Твердый кал травмирует их, вызывая сильные боли и не давая уйти воспалению. Жидкий стул также сохраняет воспалительный процесс.
Быстрая дефекация после удаления геморроя предотвратит осложнения. Если кал будет скапливаться в кишечнике, он будет твердеть и с большей силой давить на стенки. Процесс опорожнения будет сильно затруднен. Во избежание подобной проблемы, нужно стремиться наладить режим.
Послеоперационным больным долгие натуживания, вызывающие перенапряжение мускулатуры брюшной полости, противопоказаны. Они могут спровоцировать ректальные кровотечения и формирование новых геморроидальных узлов.
Эффективное лечение
Для борьбы с запорами существует множество лекарственных средств. Одни препараты улучшают перистальтику кишечника, другие — размягчают каловые массы.
Геморрой после дефекации лучше купировать прохладными подмываниями, исключив туалетную бумагу.
Правильное лечение может назначить только врач-проктолог. Он изучит данные диагностических обследований и выяснит стадию заболевания. Исходя из результата исследования, определит методы лечения.
На разных стадиях они таковы:
| Стадия геморроя | Способы лечения |
|---|---|
| I | Консервативная терапия, которая подразумевает использование ректальных суппозиториев, мазей, отваров и настоек, примочек и теплых ванночек. |
| II — III | Могут быть использованы малоинвазивные методы лечения, а также удаление геморроидальных узлов с помощью хирургического вмешательства. |
| IV | Хирургическая операция. |
Профилактика
В целях профилактики геморроя рекомендуется:
- подмываться после каждой дефекации прохладной водой;
- постараться наладить ежедневный утренний стул;
- стараться сильно не тужиться во время опорожнения кишечника;
- обогатить рацион питания растительной клетчаткой, чтобы избавиться от запоров и не вызывать расстройства кишечника;
- увеличить двигательную активность, чтобы избежать застоя венозной крови и наладить кровообращение;
- стараться меньше употреблять острого, соленого, спиртного;
- по мере необходимости посещать врача.
Важно помнить, что вовремя поставленный диагноз ускорит процесс выздоровления. А правильная дефекация при геморрое избавит от неприятных симптомов.
В случае с проктологическими проблемами самодиагностика очень опасна, так как можно пропустить развитие ректальной онкологии. Лучше посетить врача-проктолога!
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Егоров Алексей Александрович, врач-проктолог

Источник

