Геморрой и кишечная палочка

Одним из предрасполагающих факторов возникновения геморроя является любая патология органов малого таза, к примеру, воспалительный процесс в мочевом пузыре, или цистит. Это связано с близким расположением мочевого пузыря и прямой кишки. Воспаление провоцирует ухудшение оттока крови в перианальной области. Также геморрой и цистит обостряются после переохлаждения, что способствует появлению симптомов обоих заболеваний. Для постановки точного диагноза стоит обратиться и к проктологу, и к урологу.
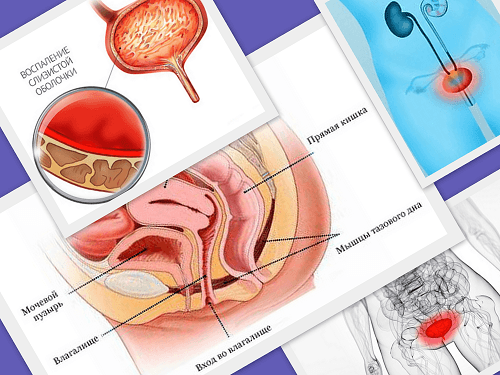
Взаимовлияние цистита и геморроя
Цистит – заболевание слизистой оболочки мочевого пузыря. Причиной заболевания являются инфекции патогенной среды организма (кишечная палочка, стрептококки, стафилококки, половые инфекции).
Геморрой — воспаление прямокишечного сплетения, при котором может наблюдаться увеличение геморроидальных узлов вплоть до выпадения, а также кровотечения.
Связь между циститом и геморроем может быть прямой. Патология заднего прохода провоцирует воспаление того или иного органа. Заболевание мочевого пузыря, расположенного в малом тазу, вызовет застаивание крови и растягивание сосудов, что, в свою очередь, станет причиной воспаления геморроидальных узлов.
Также лечение одного из заболеваний медикаментозными средствами может ослабить организм в целом, изменив микрофлору кишечника, что повлечет за собой запор или понос и повлияет на сопутствующую патологию.
Диарея
 При цистите выписывается препарат «Монурал». Лекарственное средство активно в уничтожении бактерии, но в качестве побочного эффекта может вызвать диарею. Ликвидируя бактерии в пищеварительном тракте, сильный антибиотик дает ход развитию дисбактериоза. Микрофлору кишечника придется восстанавливать дополнительно, соблюдая специальную диету и принимая лекарственные средства с бифидобактериями.
При цистите выписывается препарат «Монурал». Лекарственное средство активно в уничтожении бактерии, но в качестве побочного эффекта может вызвать диарею. Ликвидируя бактерии в пищеварительном тракте, сильный антибиотик дает ход развитию дисбактериоза. Микрофлору кишечника придется восстанавливать дополнительно, соблюдая специальную диету и принимая лекарственные средства с бифидобактериями.
Запор
Волнообразное сокращение стенок кишечника для продвижения каловых масс при запоре нарушается. Это может вызвать воспаление как в мочевом пузыре, вызывая цистит, так и в геморроидальных узлах.
Геморрой может спровоцировать запор. Справедливо и обратное утверждение, так как затруднение в прохождение каловых масс вызывает повреждение геморроидальные шишек и является одним из основных факторов, способствующих воспалению в анальном канале.
Цистит и запор могут развиться при вынашивании ребенка. Подобное положение обусловлено особенностями развития женского организма. При беременности возникает достаточно часто сочетание геморроя и цистита одновременно.
Может ли из-за геморроя быть цистит?
Запор способствует нарушению кровообращение во всех органах малого таза, что затрагивает и мочевой пузырь. Когда петли кишечника расширяются в результате скопления каловых масс, они давят на мочевой пузырь, вызывая ухудшение состояния. Расширенные сосуды благоприятная среда для микроорганизмов, которые размножились в мочевом пузыре. Из этого следует, что ответ на вопрос, может ли геморрой спровоцировать цистит, положительный.
Хронический запор приводит к увеличению в организме бактерий, которые с током крови распространяются по всему организму. Снижение иммунитета, например, при переохлаждении приведет к возникновению неблагоприятного бактериального фона, который преобразуется в воспалительный процесс как в области ануса, так и в мочевом пузыре.
Одновременно лечить геморрой и мочевой пузырь нелегко. Это вызвано тем, что приходится принимать большое количество лекарственных средств, негативно влияющих на общее состояние пациента. Важно определить, какая патология возникла первой, чтобы выявить причину заболевания. Диагностику должен проводить специалист.
Геморрой и цистит: как лечить?
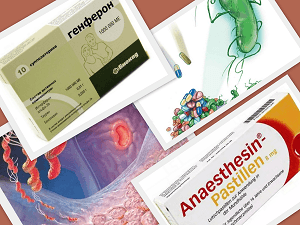 При наличии сопутствующих заболеваний важно скорректировать лечение, направив его на купирование симптомов сразу двух заболеваний.
При наличии сопутствующих заболеваний важно скорректировать лечение, направив его на купирование симптомов сразу двух заболеваний.
Лечение цистита включает такие меры, как постельный режим, обильное питье, коррекция питания (исключение маринованных, острых, пряных и жареных продуктов). Также важно предотвратить ключевую ошибку: неконтролируемое использование антибактериальных, мочегонных, сульфаниламидных и других препаратов.
Вылечить геморрой можно с помощью различных лекарственных средств, например, Генферона. Свечи Генферон благодаря комплексу активных веществ оказывают широкий спектр действия: иммуностимулирующее, антибактериальное, противовирусное и другие эффекты. Присутствующий в его составе таурин обеспечивает ускорение эпителизации поврежденных участков ткани. За купирование субъективных проявлений (чувство жжения, зуд, болевой синдром) отвечает Анестезин.
Как предотвратить одновременное развитие заболеваний?
Для предупреждения этих двух патологических состояний необходимо руководствоваться рядом профилактических мер:
-
 Правильное питание, исключающее жареное, соленое, пряное, маринованное, излишнее количество жира и сахара;
Правильное питание, исключающее жареное, соленое, пряное, маринованное, излишнее количество жира и сахара; - Отказ от вредных привычек – курения, алкоголя;
- Ведение активного образа жизни, сопряженного с физическими нагрузками;
- Укрепление иммунитета с помощью закаливания, применение иммуностимуляторов модуляторов иммунной системы, витаминных и минеральных комплексов;
- Соблюдение правил личной гигиены, в том числе правильности подмывания, производимого в определенном порядке для исключения занесения инфекций из мочеполовой системы в перианальную область и наоборот;
- Нормализация стула посредством лекарственных средств, продуктов питания;
- Забота о кишечнике;
- Лечение сопутствующих заболеваний, в том числе инфекций и простуд;
- Своевременная диагностика состояний, исключение или подтверждение наличия ЗППП и их лечение.
Данные меры позволят предупредить развитие геморроя и цистита.
Источник

Тест на гемолизирующую кишечную палочку
У взрослых данная инфекция появляется намного реже, чем у детей. Первопричиной ее возникновения в организме человека может быть:
- Перенесенные вирусные, инфекционные заболевания (грипп, простуда);
- Слабый иммунитет;
- Общее переохлаждение организма;
- Неправильное питание;
- Употребление в пищу не мытых фруктов и овощей;
- Не соблюдение правил гигиены.
Что это такое?

Вид под микроскопом и строение
Палочка Эшериха или гемолитическая кишечная палочка – это бактерия, которую отличает способность выживать в неблагоприятных условиях и приспосабливаться к ним. Она может выживать при отсутствии кислорода, в земле, воде, продуктах питания и фекалиях. При этом палочка достаточно быстро погибает при температуре 60–100 градусов.
Гемолизирующая кишечная палочка была открыта в 19 веке Теодором Эшерихом.
Сегодня известно более 100 культур бактерий, большая их часть относится к группе, положительно влияющих на микрофлору, и участвующих в процессах переваривания и усвоения еды. К сожалению, есть штаммы микробов, негативно влияющие на организм. Гемолизирующая кишечная палочка как раз и является микроорганизмом, наносящим вред здоровью человека. Она может быть основным поводом возникновения серьезных заболеваний.
Долгое время, бактерия может присутствовать в пищеварительном канале, не проявляя себя негативно и не доставляя проблем, однако когда ее концентрация увеличивается, у человека начинают возникать проблемы со здоровьем. Гемолизирующая кишечная палочка у взрослых лечится гораздо легче, а вот у малышей последствия ее появления могут быть намного серьезнее, возможен даже летальный исход.
В организме взрослого, здорового человека палочковидные бактерии должны присутствовать в следующих количествах:
| Местообитание палочки | Концентрация жизнеспособных микроорганизмов в единице объема | Примечания |
| В толстой кишке | 106-108 КОЕ/г | Гемолизирующая кишечная палочка должна отсутствовать |
| В каловых массах | 107-108 КОЕ/г |
Повышение или понижение этих показателей считается нарушением микрофлоры.
Основные симптомы болезни

При возникновении симптомов необходимо обратиться к врачу
Гемолизирующая кишечная палочка выявляется в условиях лаборатории с помощью специальных тестов. Однако больной может самостоятельно заметить у себя определенные симптомы, которые и станут мотивом обращения к специалисту:
- Нарушение работы системы пищеварения – запоры, поносы;
- Метеоризм;
- Боль в области живота;
- Рвота, тошнота;
- Запах изо рта;
- Недомогание, слабость;
- Высокая температура;
- Низкое давление.
Как лечить и как себя обезопасить?

Микропейзаж кишечника при приеме Энтерола, в зависимости от периода применения
Для того чтобы определить имеется ли в организме гемолитическая кишечная палочка, у взрослых берут образцы рвоты или фекалий. В лабораторных условиях идентифицируют бактерию и выясняют ее сопротивляемость к антибиотикам.
Зачастую больного лечат в условиях стационара. Там ему назначают специальную диету, так называемый «стол № 4», антибиотики, прибиотики, корректируют нарушенные функций ЖКТ и проводят постсиндромную терапию.
Гемолизирующая кишечная палочка хорошо поддается медикаментозному лечению. Но традиционную медицину, можно успешно дополнять народными методами.
Например, в течение 30 дней, перед каждым приемом пищи употреблять мумие. Хорошо помогает отвар череды, который принимают три раза в день по 1 столовой ложке.
Однако гемолитическая кишечная палочка никуда не денется от одних только «бабушкиных» средств, но вот в купе с медикаментами получается неплохой эффект. Народные средства помогают быстрее восстановить микрофлору ЖКТ и в значительной мере уменьшают пагубное влияние патогенных бактерий.
Появление бактерии можно предупредить, для этого достаточно соблюдать основные принципы гигиены: обязательно мойте руки после улицы, туалета и перед едой, хорошо мойте овощи и фрукты и проводите термическую обработку продуктов, не пейте воду из крана. Выполнение этих простых правил значительно снизит риск появления в организме бактерии и обезопасит вас от возникновения сопутствующих заболевании, которые провоцирует гемолизирующая кишечная палочка.
Источник
Дисбактериоз кишечника — это нарушение его нормальной микробной флоры. Другими слонами, вместо молочнокислых бактерий (ацидофильных и бифидобактерий) в толстой кишке царствуют вредоносные микробы. Это могут быть агрессивные кишечные палочки или протей, стафилококк, синегнойная палочка и др. Молочнокислые бактерии, обитающие в толстой кишке, помогают организму переваривать пищу в толстой кишке. Они сдерживают размножение кишечной палочки, вредных бактерий. Новые жильцы», в свою очередь, разрушают необходимые организму железо, кальций, витамины и другие вещества.
Незначительный дисбактериоз наблюдается у многих. Запор или расстройство стула — это яркие проявления дисбактериоза, с которыми необходимо бороться. Иначе геморрой будет прогрессировать.
Кроме того, вредные микроорганизмы ослабеют иммунную защиту и переселяются в различные органы, вызывая их воспаление (пиелонефрит — в почках, цистит — в мочевом пузыре, холецистит — в желчном пузыре и т. д.).
При воспалительных заболеваниях прямой кишки дисбактериоз также играет свою роль — патогенные микробы мешают заживлению тканей.
Для того чтобы наиболее быстро и эффективно избавиться от дисбактериоза, а значит, и от запора, нужно выполнить несколько рекомендаций:
- Сначала необходимо создать условия для заселения молочнокислых бактерий. Для этого вы должны радикально изменить свой рацион. Такие продукты, как коровье молоко, белая булка, мучное, сладости, лишь способствуют развитию дисбактериоза. Не употребляйте их в течение всего периода лечения. С другой стороны, яблоки, хлеб с отрубями, овощи, кисломолочные продукты, лук, чеснок, зеленый чай (травяные чаи с ромашкой, зверобоем, мятой), создают хорошие условия для очищения кишечника — включайте их в ежедневный рацион.
- Далее необходимо уничтожить вредоносные микробы, живущие в кишечнике. Начать можно с ежедневного употребления чеснока. Но не нужно ждать, что это избавит вас от всех проблем сразу.
- Следует также принимать масло чайного дерева — 1 капля закатывается в хлебный мякиш и проглатывается. Принимать после еды один раз в день. Курс — 10 дней.
- Заменить масло чайного дерева можно экстрактом прополиса (на 70-градусном спирте). Принимать: детям в возрасте с 6 месяцев до года — по 1—2 капли, от года до трех — по 5 капель, от трех до семи — по 7 капель, детям школьного возраста — по 10 капель; взрослым — 20 капель. Экстракт, разбавленный водой или молоком, можно использовать один раз в день (для детей до 3 лет) или два раза в день для более старших за час до еды.
- В данном случае имеется в виду экстракт прополиса, продающийся в аптеке. Курс лечения — 14 дней.
- И наконец, последний этап: заселение кишечника полезными молочнокислыми бактериями. К нему следует приступать через две недели с момента начала второго этапа.
- Наиболее простой путь — воспользоваться молочнокислыми продуктами, обогащенными бифидобактериями. Взрослому необходимо выпивать в день 1—2 стакана бифидокефира, бифидоацидофилина или бифидоряженки. Делать это лучше утром натощак и вечером перед сном.
Каждый раз после приема антибиотиков, после долго не проходившей простуды (особенно ангины или бронхита), после острых кишечных инфекций нужно проводить курс борьбы с дисбактериозом. В зависимости от того, есть ли внешние проявления болезни (проблемы со стулом), нужно проводить либо все три этапа, либо ограничиться только заселением кишечника молочнокислыми бактериями.
В течение трех дней до исследования нужно есть только легкоусвояемую пищу, не способствующую газообразованию: отварное мясо, рыбу, каши, бульоны. Нельзя пить молоко, есть сладости и макароны. Последний прием пищи — в 17 часов накануне диагностики. Вечером нужно сделать очистительную клизму с настоем ромашки (несколько раз до «чистой воды»), утром — еще одну клизму.
При геморрое врач может назначить сделать анализ крови, чтобы определить, есть ли анемия, поскольку она может появиться на фоне частых кровотечений.
Источник
Геморрой
Данное заболевание выражается в патологическом расширении геморроидальных вен, которое сопровождается тромбозом и воспалением. При развитии недуга на внутренних стенках прямой кишки и на ее наружной части образуются специфические узлы. Причинами этого заболевания служат:
- замедление кровообращения в геморроидальных сплетениях;
- кровяной застой в органах малого таза.
На фоне нарушений циркуляции крови сосуды в прямой кишке начинают очень растягиваться и деформироваться. Такие изменения влекут за собой воспалительные процессы в геморроидальных узлах, которые раздуваются и увеличиваются в размерах. Это приводит к тому, что очень затрудняется действие дефекации. Чтобы освободить наполненный кишечник приходится сильно тужиться, что в свою очередь вызывает частичное выхождение узлов наружу или даже их полное выпадение. Этому также способствует сильное давление крови в сосудах прямой кишки. При этом может наблюдаться кровотечение и резкие болезненные ощущения.

Виды геморроя
Данную патологию прямой кишки разделяют на несколько категорий, исходя из зоны локализации воспаленных узлов. Различают такие виды геморроя:
- внутренний;
- наружный;
- комбинированный.
При внутреннем недуге происходит деформация сосудов, а также увеличение геморроидальных узлов, расположенных внутри кишки. Последние могут выпадать, воспаляться, образуются тромбы.
При внешнем геморрое повреждению подвергается наружная часть прямой кишки и ее сосудистые структуры, сосредоточенные непосредственно у заднего прохода.
При развитии комбинированной болезни воспаляются как внешние, так и внутренние сосудистые образования.

Формы недуга
Геморрой может прогрессировать и протекать по-разному. Поэтому специалисты выделили две формы патологии:
- хронический геморрой;
- острый геморрой.
Хронический геморрой может протекать бессимптомно довольно длительное время и заявлять о себе только зудом в области анального отверстия и незначительной тяжестью в нижней части живота. Более выраженные признаки появятся на много позже.
Острая форма геморроя начинает беспокоить больного с первых дней и обозначается сильной болью, частыми обильными кровотечениями и общим недомоганием. Возникает тромбоз, воспаляются наружные или внутренние геморроидальные узлы.
Основные признаки
- Кровотечения из заднего прохода.
- Резкая нестерпимая боль при дефекации и некоторое время после испражнения.
- Жжение и зуд анального отверствия.
- Вываливание геморроидальных узлов.
Описанные симптомы характерны для любого вида заболевания и особо четко проявляются при обострении недуга.
Причины
- Генетическая склонность — слабость сосудистых стенок.
- Неправильное питание — приводит к нарушению функционирования желудочно-кишечного тракта.
- Частые запоры — вызывают растяжение и деформацию сосудов.
- Застой крови в малом тазу — спровоцированный длительным нахождением в сидячем или стоячем положении.
- Снижение эластичности венозных стенок — часто становится следствием старения организма.
- Отсутствие гигиены — не соблюдение санитарных норм может стать причиной воспаления анального прохода.
- Ношение и поднятие тяжелых грузов — происходит переполнение сосудов кровью в результате увеличения давления.
- Вынашивание ребенка — при развитие плода на прямую кишку оказывается существенное давление.
- Стрессы — негативно влияют на все системы организма, в том числе и на кишечную.
Геморрой может развиться у любого человека, при условии наличия предпосылок, не зависимо от его возрастных и половых отличий.
Кишечные заболевания
Кишечную систему может поразить не только такой коварный недуг, как геморрой, но и много других заболеваний. Некоторые из них часто становятся причиной появления проблем с прямой кишкой и образования воспалительных процессов в геморроидальных узлах. В тоже время и геморрой может поспособствовать развитию кишечных болезней.

Колит
Этот недуг является довольно распространенным воспалительным заболеванием, возникающем в толстом кишечнике человека. Причины его развития носят преимущественно инфекционный характер. Колит нередко начинает прогрессировать на фоне протекания бактериальной дизентерии. Провоцируют болезнь также стрептококки, стафилококки, бактерии патогенной природы. Кроме того, факторами, вызывающими колит, могут стать:
- острые и хронические заболевания;
- аутоинфекции при микробной флоре;
- глистная и протозойная инвазия;
- несбалансированное углеводное питание;
- интоксикация организма;
- болезни желудочно-кишечного тракта, в частности геморрой, язва, панкреатит;
- избыточный вес;
- некоторые патологии суставов (подагра).
Различают острую и хроническую формы заболевания, которые имеют разный характер и отличающиеся симптомы.
Острый колит сопровождается ярко выраженными признаками, но в то же время успешно и быстро излечивается. Хронический же протекает вяло, но прогрессирует довольно длительный период и сложно устраняется.

Колит классифицируют не только как острый и хронический. Различают следующие формы:
- язвенный;
- спастический;
- псевдомембранозный;
- ишемический;
- эндоколит.
Запор
Данное нарушение кишечной системы представляет собой задержку стула. Под запором также подразумевают ежедневную дефекацию, которая происходит с затруднением и без ощущения опорожнения кишечника.
В зависимости от того, какие факторы спровоцировали возникновение проблемы, выделяют такие виды запора:
- Пищевой, он же элементарный. Возникает в результате употребления жесткой, грубой пищи, с малым содержанием клетчатки, а также при недостатке потребляемой жидкости.
- Неврогенный. Причины скрываются в расстройствах условных рефлексов и может быть связан с заболеваниями половых и внутренних органов.
- Воспалительный. Факторами-возбудителями становятся патологии кишечника.
- Механический. Нормальному стулу препятствуют опухоли, спайки, каловые камни.
- Токсический. Проявляется при отравлениях токсическими веществами.
- Эндокринный. Беспокоит при нарушениях работы щитовидной железы, функций яичников и процесса гипофиза.
Помимо вышеописанных факторов неблагоприятного влияния, запор может быть вызван сидячим образом жизни, наличием избыточного веса и эмфиземой легких. Если недомоганию сопутствует геморрой, то состояние больного существенно осложняется.
Диарея
 Это расстройство функции кишечника более известно под названием «понос». Для недуга характерен многократный, жидкий и стремительный стул. Диарея часто указывает на развитие инфекционных кишечных болезней и воспалительных процессов. Понос является симптомом дисбактериоза и расстройств неврогенного характера.
Это расстройство функции кишечника более известно под названием «понос». Для недуга характерен многократный, жидкий и стремительный стул. Диарея часто указывает на развитие инфекционных кишечных болезней и воспалительных процессов. Понос является симптомом дисбактериоза и расстройств неврогенного характера.
Диарея на первый взгляд безобидная проблема, но на самом деле подвергает организм серьезной угрозе. Причина опасности в том, что вместе с калом выходит в больших объемах и жидкость. А при потере влаги нарушается водно-солевой баланс, могут возникнуть сердечная и почечная недостаточность.
Выделяют такие виды диареи:
- секреторная;
- осмолярная;
- гипокинетическая;
- гиперкинетическая;
- функциональная;
- экссудативная.
Дисбактериоз
Дисбактериоз — это расстройство микрофлоры организма, конкретно его кишечника, при котором нарушается равновесие между количеством полезных и условно-патогенных микроорганизмов. В данном случае последние берут верх, происходят качественные и количественные изменения микрофлоры, негативно отражающиеся на общем самочувствии.
Это заболевание кишечника диагностируется в несколько раз чаще других патологий. Причины его развития следующие:
- иммунодефицит;
- длительная антибактериальная терапия;
- проблемы с перевариванием отдельных веществ.
Дисбактериоз проявляется нарушениями со стороны желудочно-кишечной системы. У больных возникают жалобы на:
- частую отрыжку;
- чувство тошноты;
- вздутие;
- диарею;
- запор;
- боли в животе;
- горечь во рту и неприятный запах.
Признаки дисбактериоза присущи и многим другим заболеваниям пищеварительного тракта и кишечника, поэтому определить данную патологию по ее симптоматике довольно сложно.
Источник


