Дифференциальная диагностика натуральной и ветряной оспы

ОСПА ВЕТРЯНАЯ
Оспа ветряная —
острое вирусное заболевание,
характеризующееся высыпанием
папуло-везикулезной сыпи при относительно
слабых явлениях интоксикации.
Этиология.
Возбудитель — ДНК-содержащий вирус,
мало устойчивый во внешней среде, не
патогенный для животных.
Эпидемиология.
Источник инфекции — больной с 10-го дня
инкубационного периода до 5-го дня с
момента появления последних элементов
сыпи. Дети первых 3 мес жизни невосприимчивы
к инфекции вследствие пассивного
иммунитета, полученного от матери. После
2 лет, особенно в школьном возрасте,
заболеваемость значительно возрастает.
Инфекция передается воздушно-капельным
путем.
Патогенез.
Из зева вирус проникает в кровяное русло
и фиксируется преимущественно в
эпителиальных клетках кожи и слизистых
оболочек. В эпителии кожи вирус
вызывает воспалительные изменения с
вакуолизацией и дискомплексацией
шиловидного слоя, наблюдается его
гиперплазия и образование многоядерных
клеточных сиицитиев. Некрозы клеток
эпидермиса и накопление межтканевой
жидкости ведут к образованию
внутриэпидермальных пузырьков. Различные
стадии развития и размеры их обусловливают
полиморфизм сыпи. Эпителий слизистых
оболочек легко подвергается слущиванию
и мацерации, вследствие чего на них рано
появляются эрозии и изъязвления. В
редких случаях встречаются специфические
поражения печени, почек, легких, костного
мозга, коркового вещества надпочечников,
поджелудочной железы и тимуса. Обратное
развитие пузырьков происходит путем
всасывания жидкости и образования
сухой корочки. Некроз эпителия не
распространяется глубже герминативного
слоя, и поврежденный эпидермис
восстанавливается без образования
рубца.
При персистирующих
формах инфекции вирус длительное время
может сохраняться в клетках межпозвоночных
ганглиев. Активация его под влиянием
провоцирующих факторов приводит к
локальному поражению кожи — опоясывающему
лишаю. На основании вирусологических
исследований подтверждено мнение об
этиологическом единстве ветряной оспы
и опоясывающего лишая.
Клиника.
Длительность инкубационного периода
от 10 до 21 дня. В большинстве случаев
заболевание начинается остро — с
высыпания на коже везикулезной сыпи.
Возможны продромальные явления. У
грудных детей за 1—5 дней до появления
сыпи может наблюдаться вялость,
беспокойство, отсутствие аппетита
иногда рвота и учащение стула. У детей
старшего возраста обычно отмечаются
субфебрильная температура, общее
недомогание, потеря аппетита, беспокойный
сон. Иногда появляются элементы
продромальной сыпи скарлатине- или
кореподобного характера. Сыпь при
ветряной оспе появляется одновременно
с повышением температуры или на несколько
часов позже. Элементы сыпи имеют характер
ма-кулопапул, быстро превращаются в
везикулы. Везикулы имеют овальную или
округлую форму, однокамерны, содержимое
их прозрачно, располагаются поверхностно,
пупковидное вдавление имеют лишь
отдельные элементы. Пузырьки подсыхают
через 1—2 дня, превращаясь в корочки,
отпадающие через 1—2 нед. Высыпание
происходит волнообразно. На одном и том
же участке кожи при осмотре видны
элементы на разной стадии развития сыпи
— макулы, папулы, везикулы, корочки, что
создает видимость полиморфизма.
Высыпания наблюдаются и на слизистых
оболочках, что сопровождается
болезненностью и образованием эрозий
и даже язв. Подъемы температуры
совпадают с высыпанием. Общее состояние
зависит от тяжести болезни—нарушается
сон, понижается аппетит, появляются
раздражительность, зуд кожи. Клинические
формы многообразны: рудиментарная
— в виде единичных высыпаний мелких
пузырьков или папул; тяжелая
генерализованная — с поражением
висцеральных органов; геморрагическая
— у ослабленных детей; буллезная —
элементы сыпи достигают 2—3 см в диаметре,
с мутноватым содержимым; пустулезная
— с нагнан-ванием везикул; гангренозная
— у истощенных больных.
При появлении
веэикулезной сыпи на слизистой оболочке
гортани развивается ларингит, иногда
с явлениями стеноза. В результате
присоединения бактериальной инфекции
могут возникнуть стрептодермия, абсцесс,
флегмона, рожа, стоматит, отит, пневмония,
сепсис, артрит, гломе-рулонефрит,
миокардит, энцефалит, энцефаломиелит.
Дифференциальный
диагноз.
Несмотря на ликвидацию натуральной
оспы нельзя
забывать о тех трудностях, которые
встречались ранее при дифференциации
пустулезной, гангренозной и геморрагической
форм ветряной оспы с натуральной.
Даже в легких случаях натуральной оспы
наблюдается 3-дневный продромальный
период с высокой температурой, в то
время как при ветряной оспе продромальные
явления незначительные. С появлением
высыпания температура при натуральной
оспе критически падает, между тем
как при ветряной оспе она, наоборот,
повышается. Для натуральной оспы
характерна этапность высыпания —
сначала на лице, затем на туловище и
конечностях. Сыпь на определенных
участках находится в одинаковой фазе
развития в отличие от полиморфизма
ветряночной сыпи. Пустула при натуральной
оспе расположена на твердом основании,
плотная на ощупь, многокамерна, имеет
пупковид-ное вдавление в центре, более
обильна на лице и дистальных отделах
конечностей, высыпает на ладонях и
стопах, щадит низ живота, чего не
наблюдается при ветряной оспе. При
натуральной оспе происходит обильное
высыпание элементов на слизистых
оболочках. В сомнительных случаях могут
помочь лабораторные методы диагностики
— вирусоскопия содержимого пузырька,
обнаружение телец Гварниери, которые
при ветряной оспе не наблюдаются. В
мазке из содержимого везикул ветряной
оспы после фиксации метиловым спиртом
и окраски гематокси-лин-эозином
обнаруживаются многочисленные
многоядерные гигантские клетки. Реакция
связывания комплемента помогает
диагностике.
Пузырьки, которыми
начинаются различные формы стрептодермии,
иногда принимают
за ветряночньге. Но при импетигинозной
стрептодермии пузырьки не напряжены,
содержимое их быстро становится
се-розно-гнойным и подсыхает с образованием
рыхлой соломенно-желтой корки. Буллезная
форма стрептодермии может начинаться
с появления небольших напряженных
пузырьков, напоминающих ветряночные.
Они правильной округлой формы, быстро
растут по периферии и становятся
плоскими, ненапряженными. Покров их
легко надрывается, образуется эрозия
с обрывками пузырька по краям. Иногда
подозрение на ветряную оспу вызывают
пустулы вблизи инфицированных, пораженных
интертри-гинозной стрептодермией кожных
складок. Их локализация, и наличие
отдельных, более крупных грубых
пустул позволяет установить правильный
диагноз.
При позднем поступлении
больного диагностическую трудность
могут представлять случаи ветряной
оспы, осложненной импетиго, когда при
большом количестве импетигиозных корок
лишь отдельные мелкие темные корочки
свидетельствуют о перенесенной ветряной
оспе.
За ветряную оспу
ошибочно можно принять строфулус
(детскую почесуху). Однако при строфулусе
красные папулы и развивающиеся из них
плотные восковидные узелки расположены
главным образом на конечностях, ягодицах,
в области поясницы и почти никогда не
встречаются на лице и волосистой
части головы, что свойственно ветряной
оспе. Они высыпают группами, при этом
наблюдается сильный зуд. Температура
остается нормальной, слизистые оболочки
не поражаются. Окончательный диагноз
устанавливается на основании анамнеза
с указанием на то, что в прошлом
неоднократно были подобные заболевания.
Удается установить, что эти высыпания
были связаны с алиментарным фактором.
Только в исключительных случаях, когда
элементы строфулуса имеют папуло-везикулярный
характер, диагноз установить труднее.
Пемфигус
(пузырчатка) в некоторых случаях трудно
отличить от буллезной формы ветряной
оспы. Длительность высыпания,
эпидемиологические указания на
отсутствие контакта позволяют определить
диагноз.
В практической работе
приходится сталкиваться с трудностями
дифференциальной диагностики ветряной
оспы и митигированмой
кори. При этом
продромальный период и симптом Бельского
— Филатова — Коплика могут отсутствовать,
катаральные явления мало выражены. Сыпь
бывает скудной, состоящей из беспорядочно
разбросанных пятнисто-папулезных
элементов. В центре отдельных элементов
намечается нечто вроде крохотного
узелка. Такой элемент похож на
пятнисто-папулезную стадию ветряночного
элемента. Если для кори сыпь кажется
скудной, то для начального периода
ветряной оспы она обильна, все элементы
находятся в одной стадии развития, нет
типичного ветряночного пузырька.
Указание на то, что ребенок привит
гамма-глобулином против кори, решает
вопрос диагностики.
При дифференциальной
диагностике следует помнить о
вакцини-формном
пустулезе,
вызванном вирусом простого герпеса.
Заболевание характеризуется острым
началом, высокой температурой, значительным
токсикозом и появлением пустулезной
сыпи, имеющей сходство с ветряной оспой.
В отличие от беспорядочно разбросанных
элементов ветряночной сыпи высыпания
расположены на пораженных экземой
участках кожи и вокруг них. Элементы
сыпи — маленькие пустулы — с пупкообразным
вдав-лением в центре, местами сливающиеся,
образующие крупные плоские пустулы с
фестончатыми очертаниями. При этом
заболевании отмечаются не свойственные
ветряной оспе тяжелое состояние и
длительная лихорадка.
Везик.улезны.й
риккетсиоз,
если он сопровождается крупной
везикулез-ной сыпью, можно спутать с
ветряной оспой. Сходство усугубляется
ложным полиморфизмом сыпи при подсыхании
элементов на одном и том же участке
тела. Диагностике помогает обнаружение
первичного аффекта в виде некроза со
струпом и эритематозным венчиком и
регионар-ного лимфаденита на месте
укуса клеща. Болезнь начинается с
лихорадки, озноба, обильного пота,
головной боли и боли в мышцах, нейромиозита.
Сыпь высыпает спустя 2—3 дня от начала
болезни, первоначально пятнисто-папулезная
в виде крупных возвышающихся над кожей
пятен. Через 1—2 дня в центре пятен
появляется везикула с мутноватым
серозным содержимым. Дифференциальной
диагностике помогают РСК и выделение
риккетсии из крови больных.
Источник
Ветряная оспа (Varicella, в народе — ветрянка) — острая вирусная антропонозная инфекционная болезнь с аэрозольным механизмом передачи возбудителя. Характерна полиморфная макуло папулёзно-везикулёзная сыпь и лихорадка.
Коды по МКБ -10
В01. Ветряная оспа.
В01.0. Ветряная оспа с менингитом (G02.0).
В01.1. Ветряная оспа с энцефалитом (G05.1).
В01.2. Ветряная оспа с пневмонией (J17.1).
В01.8. Ветряная оспа с другими осложнениями.
В01.9. Ветряная оспа неосложнённая.
Причины (этиология) ветряной оспы
Возбудитель — вирус ветряной оспы Varicella zoster virus семейства Herpesviridae.
Размер вируса от 150 до 200 нм, он находится в ветряночных пузырьках в первые 3–4 дня болезни; после 7-го дня обнаружить вирус не удаётся. Геном имеет двуспиральную линейную молекулу ДНК, липидную оболочку. Вирус репродуцируется только в ядре инфицированных клеток человека. Установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. В окружающей среде вирус неустойчив и быстро погибает, в капельках слизи, слюны вирус сохраняется не более 10–15 мин. Нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Эпидемиология ветряной оспы
Источник вируса — больной от последнего дня инкубационного периода до 5-го дня после появления последних высыпаний. Основной путь передачи — воздушно-капельный. Вирус способен распространяться на расстояния до 20 м (через коридоры в соседние комнаты квартиры и даже с одного этажа на другой). Возможен вертикальный механизм передачи вируса через плаценту.
Восприимчивость к ветряной оспе очень высокая (минимум 90%), за исключением детей первых 3 мес жизни, у которых сохраняется пассивный иммунитет.
Заболеваемость характеризуется выраженной сезонностью, достигая максимума в осенне-зимние месяцы. Болеют преимущественно дети. Постинфекционный иммунитет напряжённый, поддерживается персистенцией вируса в организме. При снижении его напряжённости возникает опоясывающий герпес.
Патогенез ветряной оспы
Входные ворота вируса ветряной оспы — слизистые оболочки верхних дыхательных путей, где происходит репликация вируса, далее по лимфатическим путям возбудитель проникает в кровь. В конце инкубационного периода развивается виремия. Вирус фиксируется в клетках эктодермального происхождения, преимущественно в эпителиальных клетках кожи и слизистых оболочек дыхательных путей, ротоглотки. Возможно поражение межпозвоночных ганглиев, коры мозжечка и больших полушарий, подкорковых ганглиев. В редких случаях при генерализованной форме поражается печень, лёгкие, ЖКТ. В коже вирус вызывает формирование пузырьков, заполненных серозным содержимым, в котором вирус находится в высокой концентрации. При тяжёлых генерализованных формах болезни везикулы и поверхностные эрозии обнаруживают на слизистых оболочках ЖКТ, трахеи, мочевого пузыря и почечных лоханок, уретры, конъюнктивы глаз. В печени, почках, лёгких и ЦНС выявляют мелкие очаги некроза с кровоизлияниями по периферии.
В патогенезе значительную роль отводят клеточному иммунитету, в основном системе Т-лимфоцитов, при угнетении которой наблюдают более тяжёлое течение болезни. После стихания острых проявлений первичной инфекции вирус пожизненно персистирует в спинальных нервных ганглиях.
Симптомы (клиническая картина) ветряной оспы
Инкубационный период ветряной оспы длится от 10 до 21 дня, при введении нормального иммуноглобулина человека может удлиняться до 28 дней.
Классификация
Различают следующие клинические формы ветряной оспы.
• По течению:
— типичные;
— атипичные:
– рудиментарная;
– геморрагическая;
– гангренозная;
– генерализованная.
• По тяжести:
— лёгкие;
— среднетяжёлые;
— тяжёлые:
– с выраженной общей интоксикацией;
– с выраженными изменениями на коже.
Продромальные явления чаще отсутствуют, редко отмечают кратковременный субфебрилитет на фоне ухудшения общего самочувствия. Везикулы появляются обычно одновременно с повышением температуры или на несколько часов позднее. При обильной экзантеме температура может повышаться до 39 °С и выше.
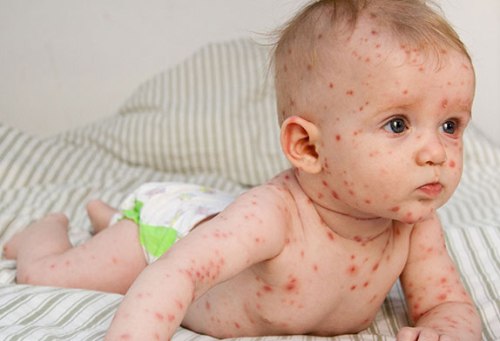
Высыпания появляются волнами на протяжении 2–4 дней и сопровождаются подъёмом температуры. Сыпь локализована на лице, волосистой части головы, туловище и конечностях. На ладонях и подошвах она встречается только при обильных высыпаниях. Элементы сыпи вначале имеют вид мелких макуло-папул, которые в течение нескольких часов превращаются в везикулы круглой или овальной формы, и размер 2–5 мм. Они располагаются поверхностно и на неинфильтрированном основании, стенка их напряжена, блестяща, содержимое прозрачно, но в некоторых везикулах мутнеет. Большинство везикул окружено узкой каймой гиперемии. Везикулы подсыхают через 2–3 дня, на их месте образуются корочки, которые отпадают через 2–3 нед. После отпадения корочек рубцов, как правило, не остаётся. Высыпания наблюдаются и на конъюнктиве, слизистых оболочках ротоглотки, иногда гортани, половых органов. Пузырьки на слизистых быстро превращаются в эрозии с желтовато-серым дном, которые через несколько дней эпителизируются. Высыпания на слизистой оболочке гортани и трахеи, сопровождаемые отёком слизистой оболочки, могут вызывать грубый кашель, охриплость голоса, в редких случаях явления крупа. Высыпания на слизистой оболочке половых губ представляют угрозу развития вульвовагинита. Высыпания часто сопровождаются увеличением лимфатических узлов.
К концу первой недели болезни одновременно с подсыханием везикул нормализуется температура, улучшается самочувствие больного. В это время многих больных беспокоит кожный зуд.
В гемограмме в период высыпания наблюдают небольшую лейкопению и относительный лимфоцитоз, СОЭ обычно не увеличена.
Принято выделять типичную и атипичную ветряную оспу. К типичной относят случаи с характерной сыпью. Чаще всего типичная ветряная оспа протекает в лёгкой и среднетяжёлой форме. Тяжёлая форма болезни возникает редко, чаще у ослабленных детей и взрослых, для неё характерна длительная ремиттирующая лихорадка до 6–8 сут. Отмечают головную боль, возможна рвота, менингеальный синдром, нарушение сознания, артериальная гипотензия, судороги. Сыпь обильная, крупная, метаморфоз её замедлен, возможны элементы с пупковидным вдавлением в центре, напоминающие элементы сыпи при натуральной оспе.
К атипичным формам относят рудиментарную, буллёзную, геморрагическую, гангренозную и генерализованную ветряные оспы.
Рудиментарную форму чаще наблюдают у детей, получавших иммуноглобулины, плазму в период инкубации. Сыпь необильная, розеолёзно-папулёзная с единичными очень мелкими везикулами. Общее состояние не нарушается.
Геморрагическая форма ветряной оспы встречается очень редко у резко ослабленных больных, страдающих гемабластозом или геморрагическими диатезами, на фоне приёма глюкокортикоидов и цитостатиков. На 2–3-й день высыпания содержимое пузырьков приобретает геморрагический характер. Появляются кровоизлияния в кожу и слизистые оболочки, носовые кровотечения и другие проявления геморрагического синдрома. Возможен летальный исход.
Очень редко встречается гангренозная форма ветряной оспы. Она развивается у истощённых больных, при плохом уходе, создающем возможность возникновения вторичной инфекции. Вначале отдельные пузырьки принимают геморрагический характер, затем в окружении их возникает значительная воспалительная реакция.
В последующем образуется геморрагический струп, после отпадения которого обнажаются глубокие язвы с грязным дном и крутыми или подрытыми краями. Язвы, вследствие прогрессирующего гангренозного распада ткани, увеличиваются, сливаются, принимая значительные размеры. Нередко возникают осложнения гнойно-септического характера. Общее состояние больного тяжёлое, течение болезни длительное.
Генерализованная (висцеральная) форма. Встречается главным образом у новорождённых, иногда у взрослых с иммунодефицитом. Характерна гипертермия, интоксикация, поражение внутренних органов. Летальность высокая. На вскрытии обнаруживают мелкие очаги некроза в печени, лёгких, поджелудочной железе, надпочечниках, тимусе, селезёнке, костном мозге.
Ветряная оспа представляет опасность для плода и новорождённого. Если заболевание у женщины возникло в конце беременности, возможны преждевременные роды и мертворождения. При заболевании ветряной оспой в ранние сроки беременности может произойти внутриутробное заражение плода с развитием у него различных пороков развития. Вероятность заболевания новорождённых составляет 17%, их гибели — 30%. Врождённая ветряная оспа протекает тяжело, сопровождаясь тяжёлыми висцеральными поражениями.
Осложнения ветряной оспы
Самое частое осложнение — бактериальная суперинфекция, вызванная Streptococcus pyogenes и Staphylococcus aureus. При этом содержимое везикул нагнаивается, формируя пустулы. Возможно развитие импетиго или буллёзной пиодермии. Описаны случаи «ветряночной» (вирусной) пневмонии, которая развивается в первые 3–4 дня болезни. Больные жалуются на одышку, боль в грудной клетке при дыхании, кашель с кровянистой мокротой, высокую температуру. Объективно отмечают цианоз кожного покрова, признаки бронхита, бронхиолита, а в некоторых случаях может развиться отёк лёгких. Патологическая картина в лёгких может напоминать милиарный туберкулёз (так как в лёгких выявляют множественные милиарные узелки). Из специфических осложнений наиболее серьёзными считают поражения нервной системы различной локализации — энцефалиты, менингоэнцефалиты, оптикомиелиты и миелиты, полирадикулоневриты, серозные менингиты. Наиболее характерен ветряночный энцефалит, на долю которого приходится около 90% неврологических осложнений.
Частота развития энцефалита не зависит от тяжести течения болезни. Чаще всего осложнения возникают на 5–8-й дни болезни. Описаны случаи развития энцефалита во время высыпания и даже до появления сыпи. Отмечено, что чем раньше начинается энцефалит, тем тяжелее он протекает. Энцефалит манифестирует остро с нарушения сознания, судорогами лишь у 15–20% больных. В остальных случаях доминирует очаговая симптоматика, которая нарастает в течение нескольких дней. Наиболее характерны мозжечковые и вестибулярные нарушения. Отмечают атаксию, тремор головы, нистагм, скандированную речь, интенционный тремор, дискоординацию. Возможны пирамидные знаки, гемипарезы, парезы черепных нервов. Редко наблюдают спинальную симптоматику, в частности, тазовые расстройства. Менингеальный синдром выражен слабо или отсутствует. У части больных в СМЖ обнаруживают лимфоцитарный плеоцитоз, увеличение количества белка и глюкозы. Течение болезни доброкачественное так как нейроциты страдают редко, лишь при развитии энцефалита в ранние сроки. Неблагоприятные отдалённые последствия редки.
Диагностика ветряной оспы
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливают, главным образом, на основании клинических данных, при этом учитывают эпидемиологический анамнез (рис. 18-1).
При необходимости и в диагностически неясных случаях используют вирусоскопический, вирусологический, серологический и молекулярно-биологический методы. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением (по М.А. Морозову) для выявления вируса с помощью обычного светового микроскопа. Вирусологический метод практически не используют. Из серологических методов применяют РСК, РИМФ, ИФА. Основной метод лабораторной диагностики — молекулярно-биологический метод (ПЦР).
Дифференциальная диагностика
Дифференцировать ветряную оспу необходимо от герпетической сыпи при простом герпесе, опоясывающего герпеса, везикулёзного риккетсиоза, импетиго и натуральной оспы (табл. 18-26). Необходимо исключать герпетическую экзему Капоши, а также инфекции, вызванные вирусами Коксаки и ЕСНО.

Рис. 18-1. Алгоритм диагностики ветряной оспы.
Таблица 18-26. Дифференциальная диагностика ветряной оспы
| Клинические признаки | Дифференцируемые заболевания | |||
| ветряная оспа | натуральная оспа | везикулёзный риккетсиоз | опоясывающий герпес | |
| Начало | Острое, иногда продром 1–2 дня | Острое, иногда продром 3–4 дня | Острое | Острое, иногда продром 1–2 дня |
| Лихорадка | 38,0–38,5 °С, продолжается 2–5 дней | Первые 3 дня 40,0 °С, с 4-го снижение до 37,5 °С, с 7–8-го повышение до 10-го дня | 39,0–40,0 °С, продолжается 3–5 дней | 37,5–38,0 °С, продолжается 3–5 дней |
| Экзантема | Сыпь полиморфная, везикулы располагаются поверхностно на неинфиль-трированном основании. Стенка их напряжена, содержимое прозрачное. При отсутствии продромального периода сыпь появляется на 1-й день болезни в 3–5 этапов с интервалом 24–48 ч | Сыпь появляется на 4-й день болезни. Первичный элемент — папулы, через 2–3 дня везикулы. Сыпь мономорфна. Везикулы многокамерные, заполнены прозрачным содержимым, с пупковидным вдавлением, расположены на инфильтри-рованном основании, окружены венчиком гиперемии, плотные. Везикулы превращаются в пустулы с пупковидным вдавлением. После отпадания корок остаются глубокие рубцы | Сыпь полиморфная, обильная. Сначала появляются пятно и папула, затем образуются везикулы. Сыпь появляется на 2–4-й день болезни | Сыпь везикулёзная, пузырьки с прозрачным содержимым располагаются гнёздами на гиперемированном и инфильтрированном основании. Сыпь появляется на 3–4-й день болезни |
| Локализация и этапность высыпаний | Лицо, волосистая часть головы, туловище, конечности. Нет на ладонях и подошвах. Высыпания на слизистых оболочках рта, глаз, гортани и половых органов | Характерна этапность высыпаний. Сыпь на лице, на волосистой части головы, затем на туловище и конечностях. Высыпания на слизистых оболочках полости рта, дыхательных путей, глаз, ЖКТ, влагалища, уретры | Лицо, волосистая часть головы, туловище, конечности. Редко на ладонях. На подошвах высыпаний нет. Этапность не характерна | Поражаются участки кожи, иннервируемые межрёберными нервами, а также участки по ходу иннервации тройничного нерва. Этапность не характерна |
| Особенности течения | Повторные высыпания сопровождаются повышением температуры | Нагноению пузырьков сопутствует подъём температуры до 39,0–40,0 °С | Доброка-чественное течение. Первое проявление — первичный аффект | Процесс односторонний |
Показания к консультации других специалистов
При развитии осложнений, связанных с поражением нервной системы, показана консультация невролога (энцефалиты, менингоэнцефалиты, оптикомиелиты и миелиты, полирадикулоневриты, серозные менингиты). Консультация хирурга при глубоком поражении кожи и подкожной клетчатки.
Пример формулировки диагноза
В.02. Ветряная оспа средней тяжести, неосложнённая.
Показания к госпитализации
Госпитализируют больных при тяжёлом, осложнённом течении болезни и по эпидемиологическим показаниям.
Лечение ветряной оспы
Медикаментозная терапия

У больных с нормальным иммунитетом ветряная оспа требует только профилактики осложнений. Тщательный уход за кожей помогает избежать бактериальной суперинфекции. В качестве этиотропной терапии подросткам и взрослым рекомендуют с первых суток заболевания назначать ацикловир (800 мг внутрь 5 раз в сутки в течение 5–7 дней). У детей младше 12 лет ацикловир (20 мг/кг внутрь 4 раза в сутки) тоже эффективен, если противовирусная терапия начата в первые 24 ч заболевания. Больным с ослабленным иммунитетом при ветряной оспе ацикловир вводят внутривенно в дозе 10–12,5 мг/кг каждые 8 ч в течение 7 дней.
При развитии ветряночной пневмонии показаны ингаляции интерферона лейкоцитарного человеческого (лейкинферон).
Местно используют 5–10% раствор калия перманганата или 1% спиртовой раствор бриллиантового зелёного с целью предотвращения присоединения вторичной инфекции и более быстрого подсыхания пузырьков. Для уменьшения зуда кожу смазывают глицеролом или обтирают водой с уксусом или спиртом. Назначают антигистаминные препараты (клемастин, дифенгидрамин, цетиризин, акривастин). При геморрагических формах показаны викасол, рутин, кальция хлорид.
Из физиотерапевтических процедур используют УФ-облучение в течение 2–3 дней для ускорения отпадения корочек.
Примерные сроки нетрудоспособности
10 дней.
Диспансеризация
Диспансерное наблюдение в течение месяца.
Памятка для пациентов
Следует ограничивать физическую нагрузку, избегать переохлаждений, питаться сбалансированно.
Профилактика ветряной оспы
Больных изолируют дома до 5-го дня со времени появления последнего свежего элемента сыпи, обычно не госпитализируют. Дети до 3 лет, ранее не болевшие, подлежат разобщению и наблюдению с 11 до 21-го дня с момента контакта.
Контактным детям с отягощённым фоном рекомендовано введение иммуноглобулина. Вирус нестойкий, поэтому дезинфекцию не проводят. Изоляции подлежат больные опоясывающим герпесом. Описаны попытки применения активной иммунизации. Разработаны живые аттенуированные вакцины, которые, по наблюдениям их авторов, обеспечивают хороший эффект. Однако большинство специалистов считает проведение массовой вакцинации нецелесообразным.
Источник


