Актуальность ветряной оспы у детей
Ветряная оспа (ВО) на протяжении многих лет остается актуальной проблемой инфекционной патологии у детей, несмотря на некоторое снижение показателей заболеваемости. В статье представлены анализ заболеваемости ВО среди взрослых и детей в 2007–2015 гг.; основные принципы диагностики тяжелых форм ВО; клинический анализ неблагоприятных исходов этой инфекции у детей Московской области, развитие которых служит основанием для вакцинации пациентов из особых групп. Приведены результаты вакцинации против ВО в шести районах Московской области, а также у иммунокомпрометированных пациентов.
Внастоящее время актуальность ветряной оспы (ВО) обусловлена ее широкой распространенностью, высокими показателями заболеваемости, риском развития тяжелых форм и осложнений, приводящих к летальным исходам. ВО остается одним из самых массовых заболеваний, и в течение последнего десятилетия на ее долю приходится 20–25% всех зарегистрированных случаев инфекционных болезней (без гриппа и ОРВИ). В рейтинговой оценке инфекционных болезней по величине экономического ущерба (без туберкулеза и ВИЧ-инфекции) она занимает третье место в связи с высоким уровнем заболеваемости [1, 2].
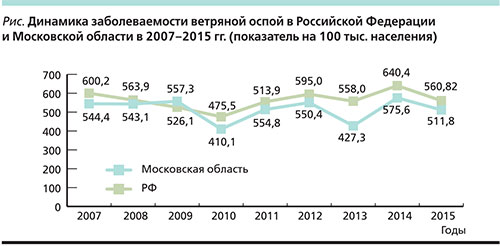
В России в 2015 г. зарегистрировано 819 299 случаев ВО, показатель заболеваемости составил 560,82 на 100 тыс. населения. В 55 субъектах Российской Федерации показатели заболеваемости превышали среднефедеративный уровень, из них в пяти они составили от 903,4 до 1532,4 на 100 тыс. населения. При этом следует отметить, что 24,2% всех случаев ВО зарегистрировано в шести субъектах РФ: в Москве и Санкт-Петербурге, а также в Московской, Свердловской, Нижегородской и Челябинской областях.
К наиболее подверженным заболеванию категориям населения относятся дети, посещающие детские учреждения. Среди заболевших ВО в 2015 г. 94% пришлось на детское население, причем 55,7% случаев заболеваний зарегистрировано в возрастной группе от 3 до 6 лет [1].
При оценке иммуноструктуры населения к возбудителю ВО в Москве установлено наличие значительного числа серонегативных лиц среди взрослых детородного возраста (20–29 лет) – 11,29±5,52%, что свидетельствует о риске возникновения врожденных форм этой инфекции и объективно подтверждает наблюдаемую в последние годы тенденцию роста заболеваемости ВО среди взрослого населения. Кроме того, наметилась тенденция роста заболеваемости детей в возрасте до года. За 2005–2012 гг. их удельный вес среди заболевших увеличился от 0,85 до 1,65%, что косвенно свидетельствует о недостаточном уровне пассивно приобретенных материнских антител к вирусу ВО у новорожденных [3].
На протяжении многолетнего периода наблюдения (с 2007 по 2015 г.) за состоянием заболеваемости ВО в Московской области динамика ее показателей повторяет таковую по РФ [2], однако они были ниже среднефедеративного уровня, за исключением 2009 г., в котором показатель заболеваемости там составил 557,3 на 100 тыс. населения (526,1 – в РФ). Подъем заболеваемости ВО отмечен в 2011 и 2012 гг., причем без существенных отличий как в Московской области, так и в РФ в целом (см. рисунок).
В Московской области за 2007–2009 гг. имел место ежегодный рост показателей заболеваемости ВО среди детей: 3699,9–3712,1–3823,8 на 100 тыс. детского населения. Регистрировалась как спорадическая, так и вспышечная заболеваемость. В 2009 г. оценка состояния по заболеваемости ВО в Московской области была признана неблагоприятной.
Эпидемическому процессу при ВО свойственна многолетняя цикличность с наличием как больших, так и малых эпидемических циклов. В 2015 г. заболеваемость находилась в фазе снижения малого цикла, начавшегося в 2013 г. [1]. Показатели заболеваемости ВО среди населения Московской области в 2015 г. составили 511,8 на 100 тыс. населения и были ниже среднефедеративного уровня. Снижение уровня заболеваемости отмечено и у детей до 14 лет: 2980,9 против 3438,5 в 2014 г. на 100 тыс. детского населения. Среди детей до года было зарегистрировано 938 случаев ВО против 1069 в 2014 г.
На основании накопленного опы-та организационно-методической и лечебно-консультативной работы в Московской области акцентируем внимание практикующих врачей на ключевых моментах своевременной диагностики тяжелых форм и неблагоприятного течения ВО, на группах риска и профилактике этой инфекции.

Ключевые моменты диагностики тяжелой формы ВО
Хотя для большинства больных ВО служит заболеванием с благоприятным течением, иногда она может протекать тяжело, с развитием летальных исходов, особенно у иммунокомпрометированных пациентов [4]. Для тяжелой формы заболевания характерны гипертермия, выраженная интоксикация. Еще одним критерием диагностики тяжелой формы является характер ветряночных элементов. Они обильные, крупные, с локализацией на коже, волосистой части головы, ладонях, стопах, слизистых оболочках полости рта и мочеполового тракта, конъюнктиве глаз. Возможно развитие судорожного синдрома и менингоэнцефалических реакций.
Большую опасность представляет генерализованная ВО с поражением висцеральных органов, а также геморрагическая форма этой инфекции, при которой везикулы пропитываются кровянистым содержимым. Нередко возникают кровотечения и кровоизлияния в кожу и слизистые оболочки, во внутренние органы. Прогноз при этих формах ВО часто неблагоприятный, с развитием летального исхода.
В 16,1–43% случаев при ВО развиваются неспецифические осложнения, обусловленные наслоением вторичной бактериальной флоры (пневмония – 22%), а также неврологические осложнения (22%) [5–8]. В связи с нейротропностью вируса ВО для этой инфекции типичны поражение нервной системы с развитием острого церебеллита (до 18%) и церебральной формы энцефалита, а также поражение периферической нервной системы в виде полиневропатий [9].
Нами проведен ретроспективный сравнительный анализ клинических проявлений тяжелой формы ВО, диагностированной в Московской области за 2008–2015 гг. у 11 детей в возрасте от 7 месяцев до 12 лет. В большинстве (8) случаев отмечен их контакт с больным ВО.
Преморбидный фон у всех детей был отягощенным, включившим тяжелые отягощающие факторы или их сочетание: ВИЧ-инфекция (4), органическое поражение ЦНС (6), онкологическое заболевание (1), гипотрофия (3), врожденный порок сердца (1), частые инфекции респираторного тракта в анамнезе (3).
Заболевание начиналось остро, с повышения температуры тела, признаков интоксикации, появления ветряночных элементов. Период появления новых элементов составлял от нескольких дней до 13 суток. При этом сыпь была обильной, с локализацией на коже, слизистых оболочках, поверхности ладоней и стоп. Геморрагический синдром у пяти детей развился на 2–3-й день от начала заболевания, у одного – на 6-е сутки в виде петехий, кровоизлияний в кожу и слизистую оболочку неба, кровянистого содержимого везикул и наличия вокруг них геморрагического «венчика». О генерализации процесса свидетельствовало увеличение размеров печени и селезенки.
Неблагоприятное течение ВО отмечено у всех больных. Неврологические осложнения развились у двух пациентов в виде энцефалита: мозжечковая форма (церебеллит) у ребенка 11 месяцев на 7-й день и церебральная форма на 10-й день болезни у ребенка 6 лет. Бактериальные осложнения выявлены у 7 детей: пиодермия, стоматит, ангина, флегмона, пневмония.
В большинстве (6) случаев заболевание ВО закончилось летальным исходом на 4–14-й день от начала заболевания с развитием полиорганной недостаточности (5), ДВС-синдрома (4), отека головного мозга (4).
Данные литературы и собственный практический опыт свидетельствуют, что тяжелые, генерализованные и осложненные формы инфекции регистрируются главным образом у иммунокомпрометированных больных пациентов с тяжелыми фоновыми заболеваниями. На фоне современных показателей заболеваемости ВО риск инфицирования этих детей высок. Оптимальным средством предотвращения летальных исходов является вакцинопрофилактика.
Вакцинопрофилактика
Одним из решений актуальных проблем ВО является вакцинопрофилактика. В настоящее время в категорию инфекций, управляемых вакцинопрофилактикой, переходят заболевания, вызванные вирусом Varicella Zoster. С целью активной специфической профилактики ВО оспы используют живую аттенуированную варицеллозостерную вакцину. Для производства вакцины применяют живой аттенуированный вирус Varicella Zoster (штамм Oka).
В США вакцинация против ВО включена в Календарь профилактических прививок. В результате проводимой вакцинации выявлено значительное (на 84,6%) снижение среднегодовой заболеваемости этой инфекцией – 25,5/100 тыс. в 2005–2006 гг. против 3,9/100 тыс. за 2013–2014 гг. Это снижение наблюдалось во всех возрастных группах с преобладанием у детей от 5 до 14 лет [10]. В течение 12 лет от начала вакцинации среднегодовой показатель смертности от ВО снизился в США на 88% во всех возрастных группах, с 0,41/1млн в 1990–1994 гг. до 0,05/1млн в 2005–2007 гг., но преимущественно среди детей и молодых лиц до 20 лет (на 97%) и взрослых моложе 50 лет (на 96%) [11].
Большое значение вакцинация против ВО имеет для защиты пациентов групп риска по развитию тяжелых форм этой инфекции, в т.ч. с онкогематологическими заболеваниями, с трансплантированными органами [12, 13].
В РФ зарегистрированы и разрешены к использованию две вакцины зарубежного производства. Вакцина против ВО предназначена для плановой и экстренной иммунизации детей старше 12 месяцев и взрослых. В соответствии с приложением 2 к Приказу МЗ России № 125н от 21.03.2014 с 2014 г. вакцинация против ВО по эпидемическим показаниям включена в Национальный календарь профилактических прививок. К категориям граждан, подлежащих вакцинации против ВО, относятся дети и взрослые групп риска, ранее не привитые и не болевшие ВО, включая лиц, подлежащих призыву на военную службу [14]. Экстренная профилактика проводится в течение первых 96 часов (предпочтительно в течение первых 72 часов) лицам, не болевшим ВО и не привитым ранее, находившимся в тесном контакте с больным ВО, по одной дозе, однократно. В инструкции по применению вакцины предусматривается плановая вакцинация, которая проводится в первую очередь лицам, отнесенным к группам высокого риска, не болевшим ВО и не привитым ранее, по одной дозе вакцины двукратно, подкожно. Рекомендуемый минимальный интервал между прививками должен составлять 6 недель.
Вакцинация против ВО введена в региональные календари профилактических прививок в Москве и Свердловской области. На фоне некоторого роста показателей заболеваемости ВО в РФ в этих регионах отмечена тенденция к их снижению. В 2015 г. в субъектах РФ вакцинировано против ВО 32 112 детей (41 663 – в 2014 г.), что на данном этапе не оказывает значимого влияния на эпидемический процесс [1].
В Московской области вакцинировались против ВО пациенты групп риска развития тяжелых форм и летальных исходов в шести муниципальных образованиях. Нами проведен анализ результатов этого мероприятия. Всего вакцинировано 237 детей в возрасте от года до 14 лет (до 6 лет – 116, от 6 до 14 лет – 118, старше 14 лет – 3 детей), преимущественно из организованных коллективов (64%), и 8 взрослых от 18 до 36 лет. Из закрытых детских коллективов были привиты 33 ребенка, 13 их них – дети с тяжелой сопутствующей патологией: ВИЧ-инфекция, органические поражения ЦНС. Дети с ВИЧ-инфекцией прививались в период клинико-лабораторной ремиссии с предварительным исследованием иммунного статуса. Поствакцинальный период у всех привитых детей протекал гладко. Реакций на вакцинацию зарегистрировано не было. У двух вакцинированных детей из детских дошкольных учреждений, находившихся впоследствии в контакте с заболевшими, была зарегистрирована ВО на основании клинических данных. Заболевание протекало в легкой форме, без повышения температуры тела, с единичными высыпаниями на кожных покровах. За период наблюдения у детей из закрытых детских коллективов случаев ВО отмечено не было.
Мировой опыт, а также представленные собственные данные служат основанием для более широкого применения вакцинации против ВО, что особенно важно для пациентов с иммунодефицитами различной этиологии.
Профилактические мероприятия в очаге ВО
Важным моментом при проведении противоэпидемических мероприятий в очаге ВО для защиты пациентов из групп риска помимо специфической вакцинопрофилактики остается экстренная профилактика путем пассивной иммунизации. С этой целью используется гипериммунный иммуноглобулин к вирусу Varicella Zoster, в качестве альтернативы – стандартные внутривенные иммуноглобулины. Введение этих препаратов должно быть осуществлено не позднее чем через 96 часов (лучше 48 часов) после контакта с больным ВО.
При вероятном инфицировании вирусом Varicella Zoster иммуноглобулин вводят следующим лицам: детям с иммунодефицитами, в т.ч. получающим глюкокортикостероиды, без данных о перенесенной ВО в анамнезе; беременным, не имеющим в анамнезе сведений о перенесенной ВО и антител к вирусу Varicella Zoster в сыворотке крови; новорожденным, матери которых заболели ВО в промежуток 5 дней до и 2 дня после родов; недоношенным (менее 28 недель гестации) либо имеющим массу тела менее 1 кг; прочим недоношенным в отсутствие у матери данных о перенесенной ВО и антител к вирусу Varicella Zoster в сыворотке крови [15].
Заключение
На фоне повсеместного распространения ВО, повышенных показателей заболеваемости как в Российской Федерации в целом, так и в Московской области в частности сохраняется высокий риск инфицирования детей с отягощенным преморбидным состоянием, новорожденных и беременных с развитием тяжелых форм инфекции и неблагоприятных исходов.
Для решения актуальных проблем ВО с учетом опыта Российской Федерации и других стран принципиальное значение имеют вакцинопрофилактика ВО, своевременная диагностика тяжелых и осложненных форм болезни и правильная организация противоэпидемических мероприятий в очагах этой инфекции.
1. О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2015 году. Государственный доклад. М., 2016. С. 98–139.
2. О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2013 году. Государственный доклад. М., 2014. С. 88–122.
3. Ермоленко М.В. Серологический мониторинг в системе эпидемиологического надзора за ветряной оспой. Автореферат диссертации на соискание ученой степени кандидата медицинских наук. М., 2014. 26 с.
4. Hobbelen P.H., Stowe J., Amirthalingam G., Miller L., Van Hoek A.J. The burden of hospitalization for varicella and herpes zoster in England from 2004 to 2013. J. Infect. 2016;73(3):241–53.
5. Краснова Е.И., Гайнц О.В., Гаврилова Н.И., Куимова И.В., Васюнин А.В. Геморрагическая форма ветряной оспы у детей: исходы и возможности профилактики. Эпидемио-логия и вакцинопрофилактика. 2012;3(64):31–5.
6. Мартынова Г.П., Кутищева И.А., Богвилене Я.А., Соловьева И.А., Бойцова Е.Б., Карасев А.В., Евреимова С.В., Алыева Л.П. Ветряная оспа у детей. Сборник аннотированных докладов VII Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». М., 2014. С. 108–15.
7. Bozzola E., Bozzola M., Villani A. Varicella Complications in Unvaccinated Children and Delay in Hospital Admission. Pediatr. Infect. Dis. J. 2016;35(10):1163–64.
8. Rafila A., Pitigoi D., Arama A., Stanescu A., Buicu F. The clinical and epidemiological evolution of varicella in Romania during 2004 and 2013. J. Med. Life. 2015;8(1):16–20.
9. Скрипченко Е.Ю., Скрипченко Н.В., Железникова Г.Ф., Иванова Г.П., Иванова М.В., Пульман Н.Ф. Лечение детей с неврологическими осложнениями ветряной оспы. Лечение и профилактика. 2013;4(8):35–42.
10. López A., Zhang J., Marín M. Epidemiology of varicella during the 2-dose varicella vaccination program – United States, 2005-2014. MMWR. 2016;65:902–5.
11. Marin M., Zhang J.X., Seward J.F. Near elimination of varicella deaths in the US after implementation of the vaccination program. Pediatrics. 2011;128(2):214–20.
12. Smedegaard L.M., Poulsen A., Kristensen I.A., Rosthøj S., Schmiegelow K., Nygaard U. Varicella Vaccination of Children With Leukemia Without Interruption of Maintenance Therapy: A Danish Experience. Pediatr. Infect. Dis. J. 2016;35(11):e348–52.
13. Kawano Y., Suzuki M., Kawada J. Effectiveness and safety of immunization with live-attenuated and inactivated vaccines for pediatric liver transplantation recipients. Vaccine. 2015;33(12):1440–45.
14. Приказ МЗ России № 125н от 21 марта 2014 года. Приложение 2. Календарь профилактических прививок по эпидемическим показаниям.
15. Ветряная оспа у детей: руководство для врачей / Под ред. Н.В. Скрипченко. СПб., 2015.
Автор для связи: Е.Е. Целипанова – к.м.н., ведущий научный сотрудник ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва; e-mail: elena-tselip@yandex.ru
Источник
Ретроспективный анализ заболеваемости ветряной оспой в Гомельской области за 2000-2008гг.
Авторы:
Кушнер Елена Петровна
Романович Инна Федоровна
VI курс
Медико-диагностический ф-т
Медико-профилактическое дело
Гомель 2009
Содержание
1. Актуальность проблемы
2. Введение
3. Цели и задачи
4. Анализ многолетней динамики заболеваемости
5. Анализ годовой динамики заболеваемости
6. Анализ заболеваемости в социально-возрастных группах населения Гомельской области
7. Анализ заболеваемости ветряной оспой населения районов Гомельской области за 2000-2008гг.
8. Выводы
9. Рекомендации по профилактике заболеваемости ветряной оспой
10. Литература
Актуальность проблемы
Ветряная оспа — широко распространенное инфекционное заболевание, к нему существует почти абсолютная восприимчивость, что обусловливает высокую заболеваемость.
Заболеванию ветряной оспой подвержены все возрастные группы. Однако эта инфекция чаще всего поражает детей. Около половины заболеваний в детском возрасте приходится на возраст от 5 до 9 лет, реже болеют дети 1–4 и 10–14 лет. Около 10% среди заболевших составляют лица 14 лет и старше. Среди этой возрастной группы за последние 5 лет заболеваемость возросла с 28 до 58 на 100 тыс. населения. Дети первых месяцев жизни чаще всего резистентны к этой инфекции. Однако недоношенные и ослабленные другими заболеваниями дети могут тяжело болеть ветряной оспой.
Максимальная заболеваемость ветряной оспой наблюдается в весенне-зимние месяцы, минимальная – летом. Эпидемические вспышки отмечаются в весенне-зимний период, главным образом в организованных коллективах среди детей дошкольного возраста. Дети, посещающие детские сады и ясли, болеют этой инфекцией в 7 раз чаще, чем неорганизованные дети. Сезонность заболеваемости обусловлена главным образом скоплением детей в закрытых помещениях в холодное время года.
Группой экспертов определены основные современные особенности эпидемического процесса ветряной оспы:
— для эпидемического процесса ветряной оспы характерны сезонность: пик заболеваемости регистрируется зимой и весной;
—периодический подъем заболеваемости ветряной оспой регистрируется каждые 2–4 года; в целом эпидемический процесс ветряной оспы характерен для неуправляемой инфекции;
—пик заболеваемости приходится на возрастную группу 3–6 лет, т.е. ветряная оспа остается преимущественно детской инфекцией, что характерно для стран умеренного климата; вместе с тем для Российской Федерации характерен рост заболеваемости среди взрослых;
—эпидемический процесс характеризуется вспышечной заболеваемостью, при этом вспышки регистрируются не только в организованных детских дошкольных и школьных коллективах, но и среди призывников, а также в ЛПУ ;
—существенная часть тяжелых и осложненных случаев ветряной оспы регистрируется у лиц старше 14 лет; как правило, эти случаи приводят к госпитализации.
Учитывая эпидемиологическую и социальную значимость ветряной оспы, в последние годы в разных странах изучению особенностей этой инфекции уделяется большое внимание. Изучение эпидемического процесса ветряной оспы выявило влияние на инфекцию климатогеографических и социальных условий. В зоне умеренного климата (США и Европа) преобладает заболеваемость детей (90% случаев у детей <12 лет) преимущественно во второй половине зимы и ранней весной. В зоне тропического климата чаще болеют подростки и взрослые, что определяет более тяжелое течение заболевания; при этом инфекция имеет повсеместное распространение, а заболеваемость остается стабильной во все времена года, без какой-либо сезонности. Особенности климата и образа жизни влияют на возрастное распределение ветряной оспы. Считается, что социальные факторы, такие как особенности ухода за ребенком, посещение дошкольных учреждений, играют важную роль, так как дети контактируют с источниками инфекции в более раннем возрасте, что способствует распространению заболевания.
Важными факторами заболеваемости являются также социальная и культурная среда, плотность населения.
Таким образом, все вышеизложенное диктует необходимость каждому гражданину знать данное заболевание.
ГЛАВА 1
Введение
Ветряная оспа — острое антропонозное заболевание, характеризующееся умеренно выраженной общей интоксикацией, доброкачественным течением, везикулезной экзантемой, длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в виде опоясывающего лишая.
Краткие исторические сведения
Ветряную оспу описано итальянским врачом и анатомом Г. Видусом (Видиусом) в середине XVI века. Название varicella, отличающее заболевание от натуральной оспы (variola), впервые ввёл немецкий врач О. Фогель (1772). После эпидемии 1868—1874 гг. болезнь стали считать отдельной нозологической формой. Возбудитель выявил бразильский врач Э. Арагао (1911), обнаруживший в содержимом пузырьков элементарные тельца вируса (тельца Арагао). Вирус выделен из них в 40-х годах XX века.
Этиология
Возбудителем ветряной оспы является вирус — Varicella-zoster-virus. Относится к семейству Herpesviridae. Является ДНК-содержащим вирусом размером 120—150 нм, окружен оболочкой, содержащей липиды. Во внешней среде малоустойчив, при температуре 60°С инактивируется через 30 минут. Чувствителен к ультрафиолетовому и рентгеновскому облучению даже в малых дозах. Устойчив к действию низких температур, к повторному замораживанию и оттаиванию.
Эпидемиология
Ветряная оспа (ветрянка) является острым, высококонтагиозным вирусным заболеванием, распространенным во всем мире. В то время как в детстве, ветряная оспа является относительно легким заболеванием, у взрослых она принимает более серьезные формы. Она может быть смертельной, особенно у новорожденных и у лиц с ослабленным иммунитетом. Вирус ветряной оспы — зостер (VZV) является возбудителем инфекции, он демонстрирует небольшие генетические вариации и не встречается у животных. После инфицирования вирус остается латентным в нервных узлах и после последующей активизации VZV может вызвать опоясывающий лишай — заболевание, в основном поражающее пожилых людей и лиц с ослабленным иммунитетом.
Источники инфекции
Источником инфекции является только больной человек манифестной формой заболевания. Период заразительности начинается с последних дней инкубационного периода, достигает максимальной высоты в первые дни высыпаний, заканчивается через 5 дней после появления последнего элемента сыпи.
После перенесенной инфекции возбудитель длительное время способен персистировать в организме человека. У таких лиц под воздействием различных неблагоприятных факторов возникают рецидивы заболевания в виде опоясывающего лишая. Установлено, что при тесном и длительном контакте с больным опоясывающим лишаем они могут явиться источником заражения ветряной оспой. У детей, матери которых перенесли ветряную оспу во время беременности, часто на первом году жизни наблюдается заболевание опоясывающим лишаем. Ветряная оспа и опоясывающий лишай являются разными формами одного и того же инфекционного процесса.
Механизм передачи
Вирус ветряной оспы передается аэрозольным механизмом передачи. В конце инкубационного периода и в начале заболевания на слизистой оболочке дыхательных путей появляются везикулы, наполненные жидким содержимым. Везикулы разрушаются и содержащийся в них вирус ветряной оспы при разговоре, кашле, чиханье рассеивается в окружающей среде. Вирус ветряной оспы выделяется в составе мелкодисперсного аэрозоля, что обеспечивает его высокую летучесть. Выраженная летучесть приводит к тому, что возбудитель током воздуха может переноситься на большие расстояния (в соседние комнаты, квартиры, с одного этажа на другой). Рассеивание возбудителя из ветряночных пузырьков кожи происходит менее интенсивно в связи с тем, что эпидермис, как правило, препятствует диссеминации вируса во внешнюю среду. Из-за малой устойчивости вируса к воздействию факторов внешней среды передача через различные предметы и вещи, а также через третьих лиц хотя и возможна, но не имеет эпидемического значения.
Восприимчивость и иммунитет
Восприимчивость людей к ветряной оспе высокая. «Детский характер» этой болезни объясняется тем, что практически первая же встреча ребенка с источником возбудителя инфекции приводит к заражению. Случаи заболевания среди населения в возрасте старше 14 лет крайне редки. Также практически не болеют дети до 6 месяцев, что связано с наличием пассивного иммунитета, переданного от матери. Возможно внутриутробное заражение ветряной оспой детей, матери которых страдали этой инфекцией в период родов. Перенесенное заболевание оставляет стойкий пожизненный иммунитет к повторному заражению.
Клиническая картина
Инкубационный период варьирует в пределах 1—3 нед. Продромальный период у детей в большинстве случаев отсутствует или выражен незначительно. Характерны недомогание, повышенная возбудимость, головная боль, плаксивость и снижение аппетита. У взрослых этот период нередко протекает с повышением температуры тела, недомоганием, головной болью, анорексией; возможны тошнота и рвота.
Выраженная клиническая картина ветрянки развивается только с момента появления сыпи, нередко возникающей неожиданно, на фоне полного благополучия. В это время нарастает интоксикация, повышается температура тела. У взрослых сыпь появляется позже, чем у детей, интоксикация более выражена, а лихорадка часто достигает высоких цифр и в дальнейшем сохраняется значительно дольше.
Сыпь локализуется чаще всего на волосистой части головы, лице, шее, туловище и конечностях, исключая поверхности ладоней и подошв. Количество элементов может быть различным, от единичных до множественных.На слизистых оболочках ротовой полости, иногда гортани, половых органов и на конъюнктиве могут появляться красные пятна.
Исход ветрянки, особенно у детей, благоприятный. Однако тяжесть заболевания значительно варьирует. Наряду с типичными случаями ветряной оспы возможны стёртые формы, протекающие без лихорадки и других проявлений интоксикации, со скудной экзантемой. Тяжёлые формы болезни — буллёзная, геморрагическая и гангренозная.
Осложнения
Иммуносупрессивное действие вируса облегчает возможность развития различных гнойных осложнений — стоматитов, кератитов, конъюнктивитов, паротитов и др. Значительно реже наблюдают энцефалиты и менингоэнцефалиты, сепсис. Осложнения, как правило, встречают у взрослых больных.
Проявления эпидемического процесса. Заболевание имеет глобальное распространение. Заболеваемость ветряной оспой населения Беларуси в последние годы составляет 410,64—548,60 на 100000. Является самой распространенной «детской» инфекцией в мире. До 80% детей переносят ветряную оспу в возрасте от 1 года до 10 лет, причем максимум заболеваемости приходится на возраст 3—4 года. Чаще всего заболевание регистрируется в детских дошкольных учреждениях и первых классах школ, заболеваемость организованных детей в 3—4 раза выше сверстников, воспитывающихся в домашних условиях. Оставшиеся 20% восприимчивых к ветряной оспе инфицируются в школе и к 15 годам почти все дети приобретают невосприимчивость к этой инфекции. Взрослые болеют редко, но заболевание протекает тяжело, часто с осложнениями в виде энцефалита, генерализованного поражения внутренних органов и др., приводящих к летальному исходу. Регистрируемая заболеваемость городского населения почти в 2 раза выше, чем сельского, что объясняется большей частотой и длительностью общения с источниками возбудителя инфекции. Заболеваемость характеризуется выраженной осенне-зимней сезонностью с максимумом в декабре—январе. Удельный вес заболевших в период сезонного подъема составляет 70—80%.
Эпидемиологический надзор
Цель эпидемиологического надзора состоит в снижении уровней заболеваемости ветряной оспой и предупреждении вспышек этой инфекции в детских коллектива.
Проводят ретроспективный эпидемиологический анализ заболеваемости ветряной оспой, выявляют время риска, группы и коллективы риска, территории риска, оценивают качество выполнения и эффективность профилактических мероприятий, запланированных ранее. С учетом данных ретроспективного анализа планируют дальнейшее проведение профилактических мероприятий.
Профилактика. Предупреждение распространения ветряной оспы достигается прежде всего тщательным проведением общегигиенических мероприятий (проветривание, влажная уборка, облучение воздуха бактерицидными лампами). Эффективность профилактики ветряной оспы в детских дошкольных учреждениях в значительной мере определяется рационально налаженным ежедневным фильтром детей при утреннем приеме их в учреждение.
Живая аттенуированная вакцина против ветряной оспы, созданная в начале 70-х годов в Японии, лицензирована для использования среди здоровых детей в Японии; в ряде других стран лицензирована для детей с иммунодефицитом, у которых заболевание протекает тяжело. Американская вакцина (VARIVAX) лицензирована в 1995 году, вводится детям в возрасте 1—12 лет в виде одной инъекции. Подросткам и взрослым, не болевшим ветряной оспой, у которых болезнь может протекать тяжело, предлагается вакцинация двумя инъекциями.
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:
Источник


